Отечно асцитический синдром диф диагностика
Страницы работы
Фрагмент текста работы
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ И ЛЕЧЕНИЕ ПРИ
ОТЕЧНО-АСЦИТИЧЕСКОМ СИНДРОМЕ
ИВАНОВО
1999
Составители:
доц. , к.м.н. .
ВВЕДЕНИЕ
В практике
врача-терапевта встречается ряд заболеваний, при которых развивается
отечно-асцитический синдром. Длительное время он может оставаться единственным
или манифестным проявлением патологии сердца, печени, почек,
желудочно-кишечного тракта. Своевременная диагностика нозологических форм,
сопровождающихся отечно-асцитическим синдромом, позволит проводить адекватную
дифференцированную терапию.
Отечно-асцитический синдром может быть следствием различных процессов,
основными причинами его развития являются:
1)
недостаточность
кровообращения;
2) поражения
почек;
3) энтеропатия
с повышенной потерей белка;
4) болезни
печени.
Отеки | |||
Недостаточность | Болезни | Энтеропатия | Болезни |
ИБС, | Амилоидоз, | Целиакия | Цирроз |
Жидкость
составляет приблизительно 3/5 массы тела человека. 70% ее располагается в
клетках, 30% — внеклеточно. Между этими средами происходит постоянный обмен
электролитами и продуктами обмена веществ. Внеклеточная жидкость подразделяется
на кровяную плазму и интерстициальную жидкость – транссудат кровяной плазмы.
Отеками называется избыточное
скопление жидкости в интерстициальном пространстве. Отеки делятся на местные и
общие. При общих отеках возможно появление свободной жидкости в серозных
полостях (асцита, гидроторакса, гидроперикарда).
В механизме развития сердечных
отеков основное значение имеет снижение сердечного выброса, гиперпродукция
альдостерона, задержка натрия и воды, повышение гидростатического давления,
снижение онкотического давления. Дифференциально-диагностическими признаками
сердечных отеков являются наличие признаков гемодинамической недостаточности
(одышка, цианоз, изменение пульса, увеличение сердца, повышение венозного
давления, снижение скорости кровотока), локализация и смещение отеков в
зависимости от положения тела больного, холодные отеки.
Механизм развития отеков при
поражении почек с нефротическим синдромом – потеря плазменного белка с мочой,
гипопротеинемия, гипоальбуминемия, транссудация воды в межклеточное
пространство из кровяного русла, вторичный гиперальдостеронизм, ведущий к
задержке натрия и воды. Дифференциально-диагностическими признаками отеков при
поражении почек являются наличие основного заболевания, приводящего к развитию
отечного синдрома, расположение отеков в первую очередь на лице, дальнейшее
распространение по механизму силы тяжести, бледная окраска кожи над отеками,
высокая протеинурия (более 3 г/сут.), гипопротеинемия, гиперхолестеринемия.
Патогенетические механизмы развития
отеков при энтеропатии с повышенными потерями белка включают снижение уровня
протеинов в крови, формирование внутрисосудистой гипотонии, усиленный выход
воды из сосудистого русла в ткани. Дифференциальными признаками указанных
отеков является наличие основного заболевания, ведущего к гипопротеинемии,
резкая гипопротеинемия, тотальный характер отеков.
Патогенетические
механизмы развития отеков и асцита при заболеваниях печени включают: гипоальбуминемию,
повышение проницаемости капилляров, повышение венозного давления, вторичный
гиперальдостеронизм. Дифференциально-диагностическое значение имеют выявляемые
при физикальном и инструментальном исследовании изменения, желтуха, появление
отеков после развития асцита, нарушение функции печени, иктеричность
асцитической жидкости.
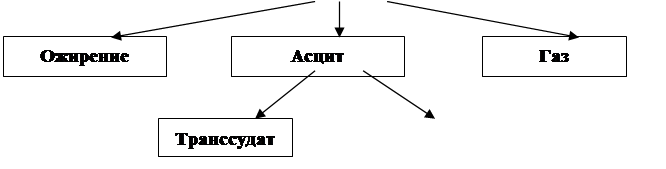
Идентификация
асцита
Алгоритм дифференциальной
диагностики
| ||
 | ||
ЭЭЭ
1 этап
дифференциальной диагностики
Ожирение
исключается при отсутствии других его признаков.
Метеоризм (растяжение газами
желудка и кишечника) – живот куполообразный, не смещается при смене положения
тела. Над всем животом определяется тимпанический перкуторный звук. При
рентгеноскопии нет увеличения линейных теней между толстым кишечником и мягкими
тканями в отличие от асцита.
Асцит. Признаками свободной
жидкости в брюшной полости являются:
1) увеличение окружности
живота;
2) тупой звук при
перкуссии в нижележащих отделах;
3) перемещение тупости при
перемене положения тела;
4) ощущение флюктуации при
постукивании противоположной стороны.
II этап
дифференциальной диагностики
При
определении наличия свободной жидкости в брюшной полости проводится
разграничение транссудата и экссудата. Этот вопрос решается методом
абдоминального парацентеза, анализа асцитической жидкости. Транссудат, который
сочетается с общими отеками, характеризуется следующими признаками: удельный
вес жидкости менее 1015, содержание белка менее 0,3 г/л.
III этап
дифференциальной диагностики
Установление
причины развития проводится с учетом алгоритма дифференциальной диагностики,
представленного в таблице 1.
Таблица
1

Этиология Признаки | Недостаточ- ность кровообращения | Нефротический синдром | Энтеропатии | Болезни печени |
Характер | Вначале | Вначале | Общие отеки | Вначале |
Температура отеков | Холодные | Теплые | Теплые | Холодные |
Смещае-мость | Смещаемые | Малоподвиж-ные | Малоподвиж-ные | Смещаемые |
Гидроторакс | Двухсторон-ний | Двухсторонний | Двухсторонний | Правосторонний |
Содержание белка в крови | Несколько снижено | Резко снижено | Резко снижено | Снижено |
Увеличение печени | + | _ | _ | + |
Альбуминурия | + | + | _ | _ |
Гиперхолестеринемия | _ | + | _ | _ |
Посиндромное
преобразование нозологических форм
Болезни
сердечно-сосудистой системы.
Выпотной
В анамнезе ревматизм, туберкулез, травма. Жалобы на перикардит
одышку, перебои в работе сердца, отеки, увеличение
живота. Вынужденное положение с наклоном вперед. Цианоз, пастозность лица,
набухание шейных вен, выбухание прекардиальной области, отсутствие верхушечного
толчка, трапециевидная форма сердца при перкуссии, совпадение относительной и
абсолютной сердечной тупости. Глухость тонов. Сглаженность дуг сердца на
рентгенограмме. В первую очередь застой в большом круге. На ЭКГ конкордантное
смещение ST,
отрицательный Т. По ЭхоКГ однородное пространство в полости перикарда, не
дающее отраженных волн. В крови: повышение СОЭ, лейкоцитоз со сдвигом влево.
Констриктивный
В анамнезе туберкулез легких, ревмокардит, травма
Похожие материалы
- Военно-полевая терапия. Признаки лучевой болезни. Определение степени лучевой болезни
- Сахарный диабет 2 типа: патогенез и лечение. Противопоказанием для назначения ПСМ. Инвалидизация и смерть больных СД 2 типа
- Дыхательная система. Euphyllinum. Тhеорhеdrinum. Theophyllinum. Salbutamolum. Ventolin. Fenoterolum. Berotec
Информация о работе
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание — внизу страницы.
Источник
План
1. Определение, классификация отеков
2. Дифференциальная диагностика отечного синдрома
3. Отечный синдром у детей ?????
4. Диагностика отеков
5. Принципы лечения отечного синдрома
- Определение, патогенез, классификация отеков
Отечный синдром — избыточное скопление жидкости в тканях организма и серозных полостях, сопровождающееся увеличением объема тканей или уменьшением серозной полости с изменением физических свойств (тургор, эластичность) и функции тканей и органов.
Патогенез:
В норме количество жидкости, притекаемой к ткани, равно количеству жидкости, отводимой от нее. Жидкость выносит из ткани продукты жизнедеятельности и приносит питательные вещества из крови. Кровеносные сосуды имеют пористую стенку, но эти поры настолько малы, что не позволяют клеткам крови, белкам и солям выходить за пределы сосудистого русла. Основные причины отеков — это разбалансировка систем поддержания обмена жидкости между тканями и кровеносными сосудами, поддерживаемая с помощью градиентов давлений.
Классификация отеков:
1) В зависимости от этиологии:
1. Кардиальные отеки — при СН
2. Гипоонкотические – заболеваниях почек, гипопротеинемия при заболеваниях печени, кахексия.
3. Венозные отёки — варикозная болезнь вен ног, тромбофлебит глубоких
4. Лимфатические отёки – лимфангиит, слоновость
5. Мембраногенные отеки – воспаление, аллергический отек, токсический отек
6. Эндокринные отеки — Микседема, водянка беременных, циклические отеки при ПМС
7. Ятрогенные (лекарственные) — Гормоны (кортикостероиды, женские половые гормоны),
гипотензивные препараты (алкалоида раувольфии, апрессин, метилдофа, бета-адреноблокаторы, клофелин, блокаторы кальциевых каналов), противовоспалительные препараты (бутадион, напроксен, ибупрофен, индометацин).
8. Другие варианты доброкачественных отеков: ортостатические и идиопатические.
2) По локализации:
1. Локальные: не воспалительного (транссудат) и воспалительного (экссудат) происхождения, связан с нарушением баланса жидкости в определенном участке тканей и органа.
– при заболеваниях вен, лимфатических сосудов, аллергических состояний.
2. Генерализованные развиваются вследствие общей гипергидротации организма, делятся на периферические и полостные (гидроторакс, гидроперикард, асцит).
1. Кардиальные отеки — при сердечных отёках обычно в анамнезе имеются указания на заболевание сердца или кардиальные симптомы: одышка, ортопноэ, сердцебиения, боли в грудной клетке. Отёки при сердечной недостаточности развиваются постепенно, обычно после предшествующей им одышки. Одновременное с отёками набухание шейных вен и застойное увеличение печени является признаками правожелудочковой недостаточности. Сердечные отёки локализуются симметрично, преимущественно на лодыжках и голенях у ходячих больных и в тканях поясничной и крестцовой областей — у лежачих больных. Кожа над областью отеков холодная, цианотичная. В тяжёлых случаях наблюдается асцит и гидроторакс. Часто выявляется никтурия.
2. Гипоонкотические возникают при гипопротеинемии, особенно дефицита альбумина.
При заболеваниях почек данный тип отёков характеризуются постепенным (нефроз) или быстрым (гломерулонефрит) развитием отёков часто на фоне хронического гломерулонефрита, диабета, красной волчанки, нефропатии беременных, сифилисе, тромбозе почечных вен, некоторых отравлениях. Отёки локализуются не только на лице, особенно в области век (отёчность лица более выражена по утрам), но и на ногах, пояснице, половых органах, передней брюшной стенке. Часто развивается асцит. Одышки, как правило не бывает. При остром гломерулонефрите характерно повышение артериального давления и возможно развитие отёка лёгких. Наблюдаются изменения в анализах мочи. При длительно существующем заболевании почек могут наблюдаться кровоизлияния или экссудаты на глазном дне. При томографии, ультразвуковом исследовании обнаруживается изменение размера почек. Показано исследование функций почек.
Болезни печени приводят к отёкам обычно в поздней стадии постнекротического и портального цирроза. Проявляются они преимущественно асцитом, который часто более выражен по сравнению с отёками на ногах. При обследовании выявляются клинические и лабораторные признаки основного заболевания. Чаще всего имеет место предшествующий алкоголизм, гепатит или желтуха, а также симптомы хронической печёночной недостаточности: артериальные паукообразные гемангиомы («звёздочки»), печёночные ладони (эритема), гинекомастия и развитые венозные коллатерали на передней брюшной стенке. Характерными признаками считаются асцит и спленомегалия.
Отёки, связанные с недостаточным питанием развиваются при общем голодании (кахектический отёк) или при резком недостатке в пище белков, а также при заболеваниях, сопровождающихся потерей белка через кишечник, тяжёлых авитаминозах (бери-бери) и у алкоголиков. Обычно присутствуют другие симптомы дефицита питания: хейлоз, красный язык, снижение массы тела. При отёках, обусловленных заболеваниями кишечника, в анамнезе нередко имеются указания на боли в кишечнике или профузный понос. Отёки обычно небольшие, локализуются преимущественно на голенях и стопах, часто обнаруживается одутловатость лица.
3. Венозные отёки
В зависимости от причины венозные отёки могут быть как острыми, так и хроническими. Для острого тромбоза глубоких вен типичны боль и болезненность при пальпации над поражённой веной. При тромбозе более крупных вен обычно наблюдается также и усиление поверхностного венозного рисунка. Если хроническая венозная недостаточность обусловлена варикозным расширением вен или несостоятельностью (постфлебитической) глубоких вен, то к ортостатическим отёкам добавляются симптомы хронического венозного стаза: застойная пигментация и трофические язвы.
4. Лимфатические отёки
Эта разновидность отёков относится к местным отёкам; они обычно болезненны, склонны к прогрессированию и сопровождаются симптомами хронического венозного застоя. При пальпации область отёков плотная, кожа утолщена («свиная кожа» или корка апельсина»), при поднятии конечности отёчность убывает медленней, чем при венозных отёках. Выделяют идиопатическую и воспалительную формы отёка (самая частая причина последней — дерматофития), а также обструктивную (в результате хирургического вмешательства, рубцевания при радиационном поражении или при неопластическом процессе в лимфатических узлах), приводящих к лимфостазу. Длительный лимфатический отёк приводит к накоплению в тканях белка с последующим разрастанием коллагеновых волокон и деформацией органа — слоновостью.
5. Мембраногенные отеки. Обусловлены повышенной проницаемостью мембран капилляров.
Аллергический отек. Он развивается настолько быстро, что может угрожать жизни человека, если появляется в области шеи и лица. Из-за чрезмерной реакции организма на проникновение чужеродного вещества (аллергена) резко расширяются сосуды в области внедрения, что приводит к выходу жидкости в окружающие ткани. В области шеи этот отек приводит к сдавлению и отеку гортани и голосовых связок, трахеи – затрудняется или прекращается полностью поступление воздуха в легкие и пациент может погибнуть от удушья. Такое состояние обычно называют отеком Квинке.
Травматический отек — отёчность после механической травмы сопровождается болью и болезненностью при пальпации и наблюдаются в зоне перенсенной травмы (ушиб, перелом и т.д.)
Воспалительный отек, сопровождается болью, покраснением, повышением температуры. Причина этого в перерастяжении венозных сосудов из-за повышения притока крови, снижение эффективности их работы по отведению жидкости из воспаленной области и повышение проницаемости их стенки под действием белков, реагирующих на воспаление.
Токсический отек возникает при укусах змей, насекомых, при воздействии боевых отравляющих веществ.
Источник
А
Б
В
Г
Д
Ж
З
И
Й
К
Л
М
Н
О
П
Р
С
Т
У
Ф
Х
Ц
Ч
Ш
Э
Ю
Я
- Что такое Отечно-асцитический синдром
- Что провоцирует Отечно-асцитический синдром
- Патогенез (что происходит?) во время Отечно-асцитического синдрома
- Диагностика Отечно-асцитического синдрома
- Лечение Отечно-асцитического синдрома
- К каким докторам следует обращаться если у Вас Отечно-асцитический синдром
Что такое Отечно-асцитический синдром
Асцит — накопление жидкости в брюшной полости. Наиболее часто синдром встречается при циррозе печени. Слово «асцит» образовалось от греческого ascos,что означает «мешок» или «сумка». Асцит известен врачам со времен Гиппократа. Единственным способом терапии асцита вплоть до XX в. был парацентез.
Что провоцирует Отечно-асцитический синдром
Асцит может возникнуть неожиданно или развиваться медленно, в течение нескольких недель или месяцев. Внезапное возникновение асцита характерно для проявления печеночно-клеточной недостаточности на фоне геморрагического синдрома, шока, интоксикации и др. Постепенное развитие асцита обусловлено наличием длительно текущего, далеко зашедшего патологического процесса, часто При отсутствии определенного причинного фактора. При асците наблюдается увеличение в объеме живота, появление метеоризма, одышки. При большом количестве асцитической жидкости (15-20 л) появляются дополнительные симптомы: пупочные и паховые грыжи, геморроидальных вен, смещение диафрагмы вверх, верхушечного толчка — вверх и влево, повышение давления в яремной вене, набухание шейных вен. У таких больных могут определяться диафрагмальная грыжа, желудочно-пищеводный рефлюкс.
В 6-7 % случаев у больных циррозом печени развивается правосторонний гидроторакс.
Патогенез (что происходит?) во время Отечно-асцитического синдрома
Патогенез асцита у больных циррозом печени является многофакторным. Портальная гипертензия и связанный с ней застой в системе воротной вены являются пусковыми факторами развития асцита. Кроме того, развитию асцита способствует каскад нейрогормональных, гемодинамических и вводно-электролитных сдвигов. В настоящее время патогенез асцита рассматривается как индивидуальное сочетание многочисленных патогенетических факторов прогрессирования основного патологического процесса, которые условно разделены на местные (регионарные) и общие (системные).
К местным регионарным факторам относятся повышение печеночного сосудистого сопротивления вследствие взаимодействия комплекса органических и функциональных нарушений. По преимущественной локализации поражения при ХЗП можно выделить преси-нусоидальный, синусоидальный и постсинусоидальный уровни блока. В зависимости от обратимости изменений выделяют необратимые, или органические, поражения и потенциально обратимые, или функциональные, изменения.
Внутрипеченочный блок оттока приводит к усиленному лимфообразованию. При этом лимфа может просачиваться через лимфатические сосуды глиссоновой капсулы прямо в брюшную полость или поступать в области ворот печени в грудной лимфатический проток. В результате развивающегося лимфатического застоя происходит пропотевание жидкости в брюшную полость.
Одним из важных моментов патогенеза асцита является накопление у больных в циркулирующей крови нерасщепленных эндогенных вазодилататоров (глюкагон и др.), способствующих расширению мелких периферических артерий, а также открытию артериовенозных шунтов в органах и тканях, что помогает снижению кровенаполнения артерий, увеличению сердечного выброса, гиперволемии, повышению скорости портального кровотока и портальной гипертензии. Кроме того, следует помнить, что накопление асцитической жидкости сопровождается снижением эффективного кровотока в результате депонирования значительной части объема плазмы в сосудах брюшной полости. Эффект вазодилататоров повышается на фоне недостатка синтеза оксида азота, что способствует усилению вазоконстрикции в синусоидах и мелких разветвлениях воротной вены. Аналогичным образом действует значительная гиперпродукция эндотелинов набухшими эндотелиоцитами.
Установлено, что асцит в первую очередь формируется внутрипеченочно, внутри печеночных синусоидов. Стенки эндотелиальной выстилки синусоидов имеют относительно большие поры-финестры, необходимые для обеспечения легкого доступа плазмы к гепатоцитам в пространстве Диссе. В перипортальной области имеются выстланные эндотелием, слепо начинающиеся лимфатические капилляры, благодаря чему жидкость из пространства Диссе может попасть в лимфатические капилляры, проходя эндотелиальную стенку. При формировании блока оттока из печени возникает синусоидальная гипертензия. В соответствии с законом Старлинга, повышение синусоидального давления является фактором, усиливающим проникновение элементов плазмы через стенку синусоида в перисинусоидальное пространство Диссе, а затем в лимфатические сосуды, которые компенсируют синусоидальную гипертензию за счет возрастания оттока лимфы из печени.
К системным факторам, способствующим формированию ПГ, можно отнести гипоальбуминемию, активизацию симпатической нервной системы, повышение секреции компонентов ренин-ангиотензиналь-достероновой системы, антидиуретического гормона, предсердного натрийуретического пептида, снижение продукции простагландинов.
Наряду с вышеуказанными изменениями важную роль в формировании асцита играет гиперальдостеронизм, природа которого довольно сложна и включает в себя следующие механизмы:
- активизация РААС, приводящая к увеличению уровня альдостерона;
- развитие вторичного гиперальдостеронизма;
- повышение чувствительности канальцев почек к действию альдостерона.
Известно, что концентрация альбумина в сыворотке крови является ведущим фактором, определяющим онкотическое давление. По мере прогрессирования патологического процесса, проявляющегося на морфологическом уровне дистрофически-некротическими процессами в паренхиме и синусоидах, нарушается синтез альбуминов и, как следствие, изменяется проницаемость синусоидального эндотелия. При этом значение гипоальбуминемии и сопутствующих ей изменений онкотических градиентов возрастает.
У большинства больных хроническими гепатитами на цирротической стадии выявлены признаки активации симпатической нервной системы. Повышение уровня катехоламинов в сыворотке крови обнаружено у 60 % пациентов Считается, что снижение эффективного внутрисосудистого объема и гипоальбуминемия способствуют повышению секреции катехоламинов в целях поддержания важнейших го меостатических показателей.
Секреция ренина в почках является одной из важнейших компенсаторных реакций в условиях гиповолемии. Выброс ренина происходит вследствие как гиповолемии, так и гипонатриемии. Ренин вызывает увеличение синтеза ангиотензина, являющегося мощным вазоконстриктором, и стимулирует секрецию альдостерона. Увеличение уровня альдостерона приводит к повышению реабсорбции натрия и воды в почках
Снижение внутрисосудистого объема — сигнал к синтезу антидиуретического гормона опосредованно через волюморецепторы, предположительно расположенные в предсердиях. Физиологическим эффектом антидиуретического гормона является повышение объема циркулирующей плазмы.
Большинство авторов сообщает о повышении уровня предсердного натрийуретического пептида при циррозе печени с асцитом. По-видимому, повышение концентрации натрийуретического пептида и увеличение задержки натрия при циррозе могут объясняться снижением чувствительности почек к данному гормону
Одним из возможных участников патогенеза асцита рассматривается простагландин Ег, синтезирующийся, в частности, в почках и обладающий вазодилататорным действием. Считается, что степень задержки натрия может быть вызвана снижением продукции этого вазодилататора. При этом простагландины оказываются патогенетически связующим звеном между изменениями гемодинамики на локальном уровне и системными гуморальными реакциями.
Следовательно, в развитии асцита при заболеваниях печени важную роль играют гемодинамические и метаболические факторы, проявляющиеся на фоне морфологической перестройки печени Появление асцита обусловлено выраженной задержкой натрия. Суточная экскреция натрия с мочой при асците не превышает 5 ммоль.
Согласно теории «недостаточного наполнения сосудистого русла», задержка натрия и воды почками вторична и обусловлена расширением сосудистого русла внутренних органов. Причиной указанных явлений считается активизация ренин-ангиотензин-альдостероновой системы, симпатической нервной системы, простагландина Ег, способствующая изменению функции почек. При этом натрийуретическому фактору отводится второстепенная роль.
Теория «избыточного наполнения сосудистого русла» предусматривает первичную задержку натрия с дальнейшим увеличением объема циркулирующей плазмы и переходом жидкости в межклеточное пространство.
Важная роль отводится активному переносу жидкости через мембрану капилляров брюшины. Кроме того, формированию асцита способствуют повышение давления внутри синусоидов, что наблюдается ПРИ циррозе, усиленное образование лимфы при обструкции синусоидов, печеночных вен.
Диагностика Отечно-асцитического синдрома
Большое скопление жидкости в брюшной полости можно обнаружить обычными клиническими методами. При перкуссии выявляется притупление звука в боковых отделах живота. Перемещение больных на левый или правый бок вызывает смещение тупости к соответствующему фланку. При наличии осумкованной жидкости в брюшной полости, при слипчивом перитоните туберкулезной этиологии, кисте яичника перемена положения пациента тимпанит не изменяет. Асцитическую жидкость объемом менее 1,5 л определить клиническими методами не удаегся. В подобных случаях асцит можно определить с помощью УЗИ. Минимальное количество асцитической жидкости, определяемое указанным методом, составляет 200 мл. УЗИ в ряде случаев позволяет выявить заболевание, явившееся причиной развития асцита (цирроз печени, новообразование органов брюшной полости, панкреатит и др.). После клинического обнаружения асцига в неясных случаях показано проведение диагностического парацентеза с биохимическим и цитологическим исследованиями полученной жидкости. При парацентезе с помощью тонкой иглы получают 50-250 мл асцитической жидкости.
Показаниями для проведения диагностического парацентеза являются;
- впервые выявленный асцит,
- подозрение на злокачественную опухоль,
- исключение спонтанного бактериального перитонита.
В асцитической жидкости определяют уровень общего белка, альбумина, глюкозы, холестерина, триглицеридов, билирубина, активности амилазы, производят подсчет количества лейкоцитов, эритроцитов, атипических клеток, окраску бактерий по Граму, посев жидкости на микрофлору с определением чувствительности к антибиотикам В. A Runyon предлагает определять в асцитической жидкости сывороточно-асцитический альбуминовый градиент (СААГ).
СААГ = (альбумин сыворотки) — (альбумин асцитической жидкости), СААГ 1,1 может свидетельствовать о том, что причиной асцита является портальная гипертензия, обусловленная циррозом печени.
Лечение Отечно-асцитического синдрома
Лечение отечно-асцитического синдрома при циррозе печени. При лечении асцита необходимо установить этиологию цирроза печени, выявить факторы, лежащие в основе его декомпенсации Выделяют базисную и диуретическую терапию.
Мероприятия, проводимые в рамках базисной терапии, включают постельный режим, уменьшение потребления поваренной соли, ограничение приема жидкости, соблюдение диеты. Для поддержания натриевого баланса целесообразно ограничить поступление хлористого натрия до 500 мг в сутки Проведение диуретической терапии предусматривает ежедневный контроль ряда параметров.
Все блюда готовят без добавления соли Целесообразно дополнить рацион белковой пищей с низким содержанием натрия. Энергетическая ценность диеты, содержащей 70 г белка (22 ммоль натрия в сутки — 500 мг NaCl), составляет 1500-2000 ккал/сут. Больным необходимо ограничивать прием жидкости до 750-1000 мг в сутки. Назначение постельного режима основано на том, что горизонтальное положение влияет на выработку ренина, ангиотензина и тонус симпатической нервной системы Вертикальное положение ведет к стимуляции симпатической нервной системы, уменьшению гломерулярной фильтрации, увеличению абсорбции натрия в канальцах. Начальный клинический эффект общих мероприятий оценивается после 4-го дня лечения.
Терапия диуретиками проводится по ступенчатому принципу. Прием диуретиков можно осуществлять при отсутствии тяжелых электролитных сдвигов и нарушений функции почек. Диуретики подавляют факторы, вызывающие задержку натрия, и повышают экскрецию натрия и воды. В лечении больных асцитом чаще используют две группы диуретиков. В первую группу входят петлевые диуретики* фуросемид, буметанид, этакриновая кислота. Ко второй группе относятся спиронолактон, триамтерен, амилорид
Больной с асцитом и отеками на фоне эффективной терапии должен терять не более 1 кг массы тела, при наличии асцита без отеков — не более 500 г в сутки. Монотерапия фуросемидом больных циррозом печени и асцитом нецелесообразна ввиду выраженных электролитных изменений Переход к следующей, более высокой ступени показан при потере массы тела больного на фоне лечения менее 1,5 кг за 4 дня терапии.
Тактика при длительном лечении больных циррозом печени с асцитом.После ликвидации асцита возникает вопрос о длительном лечении указанной категории лиц. Больные должны придерживаться рекомендованной бессолевой диеты, проводить регулярный контроль за количеством выпитой жидкости и выделенной мочи, измерять массу тела. Доза диуретического препарата зависит от тяжести и стадии заболевания. При этом чаще используются 100-200 мг/сут спиронолактона и через день 40-80 мг/сут фуросемида в сочетании с препаратами калия. Один раз в месяц нужно исследовать содержание электролитов, азота, мочевины, проводить функциональные пробы печени, определять содержание белка в крови.
Рефрактерный (ригидный) асцит. Термин «рефрактерный к лечению асцит» используется в том случае, когда при терапии, проводимой по всем правилам, масса тела не снижается. Если диуретическая терапия, проводимая, как минимум, в течение 4 нед, оказывается неэффективной и исключаются все причины, способные вызывать мнимую рефрактерность к лечению, можно думать о рефрактерном асците.
Причинами данного синдрома чаще являютсядалеко зашедший патологический процесс в печени, большие поступления натрия в организм (с пищей, лекарственными препаратами), отсутствие ограничения приема жидкости, нарушение функции почек, не связанное с заболеванием печени, происхождение асцита (злокачественные новообразования, воспаление асцитической жидкости) и др.
Эффективным методом лечения рефрактерного асцита является парацентез, при проведении которого удаляется 5-10 л жидкости на фоне введения бессолевого альбумина: по 6 г на 1 л удаляемой жидкости. В качестве симптоматической терапии таким больным показаны методы экстракорпоральной гемокоррекции: ультрафильтрация и реинфузия асцитической жидкости, перитонеовенозное шунтирование, имплантация TIPS, трансплантация печени.
Прогноз. У 8-32 % больных с асцитом развивается спонтанный бактериальный перитонит.
К каким докторам следует обращаться если у Вас Отечно-асцитический синдром
- Гастроэнтеролог
- Хирург
А
Б
В
Г
Д
Ж
З
И
Й
К
Л
М
Н
О
П
Р
С
Т
У
Ф
Х
Ц
Ч
Ш
Э
Ю
Я
Акции и специальные предложения
Медицинские новости
14.11.2019

Специалисты сходятся во мнении, что необходимо привлечение внимания общественности к проблемам сердечно-сосудистых заболеваний. Некоторые из них являются редкими, прогрессирующими и трудно диагностируемыми. К таким относится, например, транстиретиновая амилоидная кардиомиопатия
14.10.2019

12, 13 и 14 октября, в России проходит масштабная социальная акция по бесплатной проверке свертываемости крови – «День МНО». Акция приурочена к Всемирному дню борьбы с тромбозами.
Медицинские статьи

Офтальмология является одной из наиболее динамично развивающихся областей медицины. Ежегодно появляются технологии и процедуры, позволяющие получать результат, который еще 5–10 лет назад казался недостижимым. К примеру, в начале XXI века лечение возрастной дальнозоркости было невозможно. Максимум, на что мог рассчитывать пожилой пациент, — это на…
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя…
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать…
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами – мечта многих людей. Сейчас её можно сделать реальностью быстро и безопасно. Новые возможности лазерной коррекции зрения открывает полностью бесконтактная методика Фемто-ЛАСИК.
Источник
