От чего появляется синдром горнера

Синдром Горнера, синдром Бернара—Горнера[2], окулосимпатический синдром — клинический синдром, вызванный поражением симпатической нервной системы.
Признаки[править | править код]
Симптомы проявляются на стороне поражения, в основном на лице:
- птоз (опущение верхнего века вследствие недостаточной симпатической иннервации верхней тарзальной мышцы (musculus tarsalis superior), или мышцы Мюллера [3]), «перевёрнутый птоз» (небольшое поднятие нижнего века);
- миоз (сужение зрачка),
- патология сфинктера зрачка (sphincter pupillae) (это ведёт к слабой реакции зрачка на свет).
- энофтальм (западание глазного яблока),
- дисгидроз (нарушение потовыделения) на поражённой стороне лица, снижение выраженности цилиоспинального рефлекса, инъекция (расширение сосудов) конъюнктивы и гиперемия кожи лица на соответствующей поражению стороне.
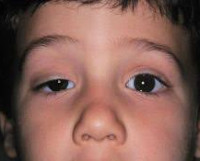
У детей синдром Горнера иногда приводит к гетерохромии [4] (разный цвет радужной оболочки у глаз). Это происходит из-за того, что отсутствие симпатической иннервации препятствует меланиновой пигментации меланоцитов, находящихся в основе (строме) радужки (лат. stroma iridis).
История[править | править код]
Синдром назван в честь швейцарского офтальмолога Иоганна Фридриха Горнера, первым описавшего синдром в 1869 г. Ранее было несколько случаев описания симптомов, но описание Горнера используется чаще. Во Франции и Италии имя Клода Бернарда также включено в название синдрома — синдром Бернарда—Горнера.
Причины[править | править код]
Синдром Горнера приобретается в результате патологического процесса, также возможен врождённый или ятрогенный (в результате медицинского вмешательства) путь. Хотя большинство причин являются относительно доброкачественными, синдром Горнера может свидетельствовать о серьёзной патологии в области шеи или грудной клетки (например, опухоль Панкоста (опухоль верхушки легкого) или щитовидно-шейная венозная дилатация).
- Из-за повреждения или сдавления шейной или грудной симпатической цепи с одной стороны, вследствие чего возникают симптомы на ипсилатеральной (той же, где повреждение) стороне тела.
- Латеральный медуллярный синдром
- Кластерная головная боль
- Травма — основания шеи, обычно тупая травма, может быть хирургическая.
- Воспаление среднего уха.
- Опухоли — чаще всего брохогенная карцинома верхушки лёгкого (опухоль Панкоста).
- Аневризма аорты.
- Медиастинит
- Нейрофиброматоз I типа.
- Зоб (гиперплазия щитовидной железы).
- Расслоение аневризмы аорты.
- Карцинома щитовидной железы.
- Рассеянный склероз.
- Тяга звездчатого нервного узла из-за дополнительного шейного ребра
- Паралич Дежерин-Клюмпке.
- Тромбоз кавернозного синуса.
- Симпатэктомия (перерезка симпатического нерва шеи).
- Сирингомиелия.
- Блокада нервов, например блокада шейного сплетения, блокада звездчатого ганглия.
- Как осложнение дренажа по Бюлау.
Патофизиология[править | править код]
Синдром Горнера возникает из-за недостаточности симпатической иннервации. Участок повреждения симпатических путей находится на ипсилатеральной стороне симптомов. Ниже следуют примеры состояний вызывающих появление клинических проявлений синдрома Горнера:
- Поражение первого нейрона (участок пути между гипоталамусом и шейным цилиоспинальным центром называют первым нейроном (хотя он, вероятно, прерывается несколькими синапсами в области моста и покрышки среднего мозга)): центральные поражения, включающие гипоталамоспинальный путь (например рассечение шейного отдела спинного мозга).
- Поражение второго нейрона (участок от цилиоспинального центра до верхнего шейного узла называют вторым нейроном (то есть это преганглионарные волокна)): преганглионарные повреждения (например сдавление симпатического пути опухолью верхушки легкого).
- Поражение третьего нейрона (участок от верхнего узла к мышце, расширяющей зрачок называют третьим нейроном (это постганглионарные волокна)): постганглионарные повреждения на уровне внутренней сонной артерии (например, опухоль кавернозного синуса).
Диагностика[править | править код]
При установлении наличия и тяжести синдрома Горнера используют три теста:
- Тест с каплей кокаина (устаревший) — глазные кокаиновые капли блокируют обратный захват норадреналина, что приводит к расширению зрачка. Из-за недостатка норадреналина в синаптической щели зрачок не будет расширяться при синдроме Горнера. Недавно был представлен метод, который является более надёжным и при котором отсутствуют трудности в получении кокаина. Он основан на применении на оба глаза апраклонидина (симпатомиметик, α2-адренергический агонист), что ведёт к появлению мидриаза на стороне поражения синдромом Горнера.
- Тест оксамфетамином (паредрином). Этот тест помогает определить причину миоза. Если третий нейрон (последний из трёх нейронов в нервном пути, который в конечном счёте сбрасывает норадреналин в синаптическую щель) интактен, то амфетамин вызывает опустошение нейромедиаторного пузырька, таким образом высвобождая норадреналин в синаптическую щель, что ведёт к появлению стойкого мидриаза на поражённом зрачке. Если повреждён вышеупомянутый третий нейрон, то амфетамин не окажет никакого эффекта, и зрачок останется суженным. однако не существует теста для дифференциации повреждений первого и второго нейронов.
- Тест по определению задержки расширения зрачка.
Важно отличать птоз, вызванный синдромом Горнера, от птоза, вызванного поражением глазодвигательного нерва. В первом случае птоз сочетается с суженным зрачком (из-за недостаточной симпатической иннервации глаза), во втором случае птоз сочетается с расширенным зрачком (из-за недостаточной иннервации сфинктера зрачка). В реальной клинической работе эти два разных птоза довольно легко отличать. В добавлении к расширенному зрачку при повреждении глазодвигательного нерва птоз более тяжёлый, иногда закрывающий полностью весь глаз. Птоз при синдроме Горнера будет средним или едва заметным.
Если при обнаружении анизокории (разница в размере зрачков) осматривающий сомневается какой из зрачков расширен, а какой сужен относительно нормы, то при наличии птоза патологическим будет тот зрачок, что находится на том же глазу, что и птоз.
См. также[править | править код]
Анизокория
Синдром Пти — обратный синдром Горнера
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Сlaude Bernard, 1813-1878, французский физиолог; Johann Friedrich Horner, 1831—1886, швейцарский офтальмолог
- ↑ Adams, Raymond Delacy; Victor, Maurice; Ropper, Allan H. Adam and Victor’s principles of neurology (англ.). — New York: McGraw-Hill Education, 2001. — ISBN 0-07-067497-3.
- ↑ Gesundheit B., Greenberg M. Medical mystery: brown eye and blue eye—the answer (англ.) // N Engl J Med : journal. — 2005. — Vol. 353, no. 22. — P. 2409—2410. — doi:10.1056/NEJM200512013532219. — PMID 16319395.
Ссылки[править | править код]
- Richard S. Snell, Horner’s syndrome
Источник

Синдром Горнера (Бернара-Горнера) – патологическое состояние, обусловленное поражением симпатического отдела нервной системы, отвечающего за иннервацию глаза. Это заболевание проявляется нарушением работы глазных мышц, расширяющих и суживающих зрачок, открывающих и закрывающих глаз. У больных развиваются некоторые моторные дисфункции: опускается веко, сужается зрачок, изменяется его реакция на свет, западает глаз. Повреждение нервного пути, идущего от головного мозга к глазу, проявляется обвисанием верхнего века и снижением или полным отсутствием потоотделения на правой или левой стороне лица. У детей с синдромом Горнера радужка имеет разный цвет: на одном глазу более темного оттенка, на втором – более светлого.
Заболевание впервые описал врач-офтальмолог из Швейцарии Горнер в 1869 году. Врожденная форма патологии клинически проявляется у новорожденных детей. Приобретенный синдром Горнера может развиться у людей любого возраста и половой принадлежности.
Синдром Горнера – это результат имеющейся в организме проблемы со здоровьем. Чаще всего он развивается после инсульта или травмы спинного мозга. В некоторых случаях этиопатогенетический фактор болезни не определяется. Лечение патологии направлено на устранение первичного заболевания.
Синдром Горнера – сравнительно нечастая болезнь, однако ее лечение доставляет немало хлопот неврологам и офтальмологам.
Формы патологии:
- Идиопатический или первичный тип – самостоятельное заболевание, развитие которого не зависит от других патогенных факторов. Симптоматика возникает на фоне полного благополучия пациента и самостоятельно исчезает, не требуя специфического лечения.
- Вторичный тип развивается на фоне имеющегося в организме конкретного заболевания: сосудистого, нервного, вирусного, онкологического, аутоиммунного.
Виды синдрома от уровня поражения: преганглионарный, постганглионарный, центральный.

- Центральный вид характеризуется поражением нейронов, идущих от гипоталамуса к спинному мозгу. Синдром сопровождается дисфункцией ствола мозга, нарушением симпатической иннервации потоотделительных желез лица и проявляется гомолатеральным ангидрозом лица и шеи.
- Преганглионарный тип — поражение нейронов, начинающихся от «цилиоспинального центра» мозга и поднимающихся вдоль верхушки легкого по передней поверхности шеи. Патология проявляется уменьшением выделения пота или его отсутствием на стороне поражения, слабостью и атрофией мышц руки с той же стороны, болью в надключичной ямке.
- При постганглионарном типе поражаются нейроны, идущие от верхнего шейного ганглия через шею, основание черепа, кавернозные синусы в глазницу. У больных возникают сосудистые головные боли.
Этиология и патогенез
Заболевания, проявляющиеся синдромом Горнера:
- Онкологические заболевания: злокачественные и доброкачественные опухоли легких, мозга, щитовидной железы, нейробластомы, нейрофибромы, лимфомы, метастазы;
- Ссудистая патология: расширение вен шеи, ограниченная внутрипросветная дилатация аортального сосуда, недостаточность вертебробазилярной артерии, недоразвитие внутренней сонной артерии;
- Тупая или операционная травма шеи, черепно-мозговая травма;
- Воспалительные болезни: средний отит, медиастенит, воспаление верхних ребер и шейно-грудного отдела позвоночника, тяжелый остеоартрит шеи с остями костей,
- Системные заболевания: нейрофиброматоз, демиелинизирующее заболевание ЦНС, патологически быстрая утомляемость поперечнополосатых мышц;
- Эндокринопатии: диффузный токсический зоб;
- Болезни нервной системы: блокада нервных сплетений шеи, менингит, арахноидит, энцефалит, воспаление тройничного нерва, образование полостей в спинном мозге, закупорка тромбом пещеристого синуса, сильные и мучительные приступы головной боли;
- Интоксикация различного генеза: алкогольная, лекарственная, пищевая.
Синдром Горнера в неврологии характеризуется тотальным поражением нейронов, идущих по зрительному каналу к глазам из продолговатого мозга. Патологическая иннервация глазных мышц обусловлена нарушением передачи импульса по нервным волокнам. При синдроме Горнера поражаются нервные центры, отвечающие за работу сердца, размер зрачков, выделение пота, артериальное давление и адаптационные функции, позволяющие организму приспособиться к изменениям в окружающей среде.

Причины патологии у детей:
- Врожденный тип обусловлен нарушением эмбриогенеза. Он составляет 50% из всех случаев синдрома Горнера у детей. Его причинами обычно являются: родовая травма, новообразования носоглотки, опухоли ЦНС, внутриутробное инфицирование.
- Известны случаи взаимосвязи врожденного синдрома Горнера с вирусом ветряной оспы и цитомегаловирусной инфекцией. Эти микробы обладают тропизмом к нервной ткани, что способствует появлению после рождения характерных признаков окулосимпатического синдрома.
- Приобретенная форма у грудных детей является следствием применения специальных акушерских приспособлений: вращения плода, затрудненного рождения плеча, наложения акушерских щипцов при родовспоможении, вакуумной экстракции плода.
- Глазные мышцы могут полностью лишиться сократительной способности при нарушении симпатической иннервации, спровоцированной операцией на грудной клетке малыша, корректирующей врожденный порок сердца. Это ятрогенный вариант патологии, при котором поражаются нервные пути и ганглии, что проявляется характерным симптомокомплексом.
Симптоматика

Основные симптомы заболевания можно увидеть невооруженным глазом. Чаще всего они определяются на одной стороне лица.
- Птоз верхнего века и «перевернутый птоз» нижнего века уменьшают размер глазной щели.
- Затрудненная видимость, нарушение зрения.
- Сужение зрачка.
- Анизокория – разные диаметры зрачков.
- Снижение фотореакции зрачка.
- Замедленная адаптация зрачка к различной степени освещенности.
- Отсутствие реакции зрачка на разные лекарственные препараты.
- Западение и уплощение глазного яблока.
- Пониженное выделение пота на одной стороне лица или его полное отсутствие.
- Расширение сосудов конъюнктивы, красный окрас глаза.
- Разный цвет радужной оболочки глаз у детей.
- Неравномерное распределение цветного пигмента по радужке.
- Гипопродукция слезы со стороны поражения.
- Усиление аккомодации или ее паралич.
- Синдром сухого глаза.
- Осунувшийся вид лица со стороны поражения.
- Диплопия – двоение в глазах.

Синдром Горнера проявляется специфическими клиническими признаками, по которым легко определить наличие данной патологии у человека. Присутствие как минимум двух симптомов из перечисленного списка указывает на эту болезнь.
Существует отдельная форма заболевания — неполный синдром Горнера, характеризующийся отсутствием типичной симптоматики. Диагностировать данный недуг может только высококвалифицированный офтальмолог.
Диагностика
Диагностика синдрома Горнера начинается с непосредственного визуального осмотра больного. Врач изучает явную симптоматику патологии и собирает подробный анамнез. Физикальное обследование заключается в пальпации надключичных лимфатических узлов и щитовидной железы.

Затем переходят к специфическим диагностическим методикам, которые безошибочно определят данную болезнь.
- Офтальмологи закапывают в глаза мидриатики – «Мидримакс», «Ирифрин», «Цикломед». Под воздействием данных растворов у здоровых людей расширяется зрачок. Если этого не происходит, значит, в организме имеется патология. Специалист сравнивает реакцию зрачков и определяет состояние нервных структур у больного.
- Определение адаптивной способности глаза к перепаду интенсивности освещения – еще один тест, подтверждающий наличие синдрома Горнера. У больных замедлена адаптация зрачка к различной степени освещенности.
- Исследование характера птоза и его дифференцировка с воспалением глазодвигательного нерва. Синдром Горнера характеризуется средним или слабым, едва заметным опущением верхнего века и сужением зрачка. При поражении черепных нервов, обеспечивающих адекватную работу зрительного анализатора, птоз выраженный, а зрачок сильно расширенный.
- КТ и МРТ различных областей тела человека позволяет выявить первопричину синдрома.
- Рентгенологическое исследование проводится с целью обнаружения новообразований и определения их локализации.
- УЗИ сосудов головы и шеи.
- Общий анализ крови.
- Биопсия лимфоузлов и ангиография сонной артерии – вспомогательные методы диагностики синдрома.
Окончательный диагноз патологии ставят окулисты и невропатологи после совместного осмотра больного.
Лечение
Идиопатическая форма синдрома проходит самостоятельно, без проведения лечебных процедур. Специфической терапии приобретенной формы недуга в настоящее время не существует. Симптоматика патологии заметно ослабевает после устранения основного заболевания, спровоцировавшего развитие синдрома.

Основные методы лечения патологии:
- Нейростимуляция – самый эффективный метод лечения синдрома Горнера. К коже прикрепляют электроды, по которым электрические импульсы поступают к пораженным мышцам и стимулируют их. При этом улучшается кровоснабжение и частично восстанавливается иннервация мышц. Даже слабые мышечные волокна становятся подготовленными к регулярной нагрузке. Эта болезненная процедура улучшает метаболизм и тонизирует глазные мышцы.
- Пластическая хирургия обеспечивает коррекцию дискомфортных зон и косметических недостатков. Профессиональные хирурги восстанавливают правильную форму глазной щели, век и возвращают больному здоровый вид.
- Кинезотерапия — специальное комплексное лечение, активизирующее нервы и мышцы пострадавшего глаза. В его состав входит дыхательная гимнастика, лечебная физкультура, подвижные игры, массаж. Эти методы позволяют стимулировать пораженные участки по средствам физического контакта.
- Массаж век проводят аккуратно ватным тампоном, смоченным в антисептическом средстве или пропитанным тетрациклиновой мазью, альбуцидом. Легкими, поглаживающими движениями с небольшим надавливанием и похлопываниями начинают массаж у внутреннего уголка глаза и заканчивают в области внешнего уголка.
- Существуют упражнения, повышающие тонус глазных мышц. Они проводятся одними глазами без поворотов головы. Больным рекомендуют смотреть вверх, а затем резко вниз; влево, а затем резко вправо; переводить взгляд по диагонали; смотреть на приближающуюся к носу фалангу пальца; вращать глазами в разные стороны; фиксировать взгляд на дальнем, а затем на ближнем предмете; резко закрывать и открывать глаза. Такие ежедневные упражнения, выполняемые в течение трех месяцев, помогут укрепить глазные мышцы и поднять их тонус.
Народное лечение синдрома Горнера проводится с согласия лечащего врача. Для этого используют аромамасла и лифтинг-маски. Яично-кунжутную маску наносят тонким слоем на больное веко на 20 минут. Кашицу из сырого картофеля наносят на веко, оставляют на полчаса и смывают теплой водой.
Синдром Горнера сам по себе не угрожает жизни больного, а вызывает лишь косметические дефекты. Нередко он является проявлением серьезных заболеваний организма. Чтобы избежать развития опасных осложнений, необходимо как можно раньше обратиться к врачу. Нельзя игнорировать даже незначительный дискомфорт в глазах. Консультация офтальмолога и невролога, всестороннее обследование и курсовая терапия позволят предотвратить дальнейшее прогрессирование патологии.
Видео: синдром Горнера, программа “Жить здорово!”
Источник
Синдром Горнера – симптомокомплекс, обусловленный поражением симпатической нервной системы, проявляющийся офтальмологическими нарушениями, расстройствами потовыделения и тонуса сосудов на стороне поражения. Клиническая картина представлена птозом, миозом, эндофтальмом в сочетании с гиперемией и дисгидрозом половины лица. Для постановки диагноза применяется проба с оксамфетамином, биомикроскопия глаза, КТ глазниц, тест на изучение реакции зрачков. Терапевтическая тактика сводится к назначению электрической нейростимуляции. Возможна коррекция косметических дефектов при помощи пластических операций.
Общие сведения
Синдром Горнера (синдром Бернара-Горнера, окулосимпатический синдром) – вторичная патология, которая развивается на фоне других заболеваний. В 75% случаев возникновение приобретенной формы связано с выполнением блокады плечевого сплетения надключичным доступом при использовании большого объема анестетика. Иногда появление синдрома свидетельствует о тяжелых поражениях шеи или грудной клетки (злокачественные новообразования лёгких, медиастинит). Впервые болезнь описал швейцарский офтальмолог Иоганн Фридрих Горнер в 1869 году. Патология с одинаковой частотой встречается среди лиц мужского и женского пола.
Синдром Горнера
Причины синдрома Горнера
Различают врождённую или приобретённую форму заболевания. Врожденный вариант возникает вследствие родовой травмы. Описаны случаи наследования окулосимпатического синдрома по аутосомно-доминантному типу, при этом признаки вовлечения в патологический процесс вегетативной нервной системы могут отсутствовать. Основные причины развития приобретенного варианта:
- Ятрогенное вмешательство. Синдром Горнера – частое осложнение неправильной постановки дренажа по Бюлау. Симптомы также появляются после пересечения нервных волокон, блокады шейного сплетения или звездчатого ганглия в области грудной клетки или шеи.
- Травматические повреждения. Заболевание нередко обусловлено тупой травмой основания шеи с поражением грудной или шейной симпатической нервной цепи. Клинические проявления наблюдаются на стороне, противоположной от зоны повреждения.
- Отогенные патологии. Болезнь может возникать в результате распространения инфекции из полости среднего уха при отите. Этому способствует перфорация барабанной перепонки и лабиринтит в анамнезе.
- Злокачественные новообразования. Сдавливание опухолью нервных волокон приводит к появлению клинической симптоматики синдрома Горнера. Наиболее частыми причинами являются опухоль Панкоста или бронхогенная карцинома верхушки лёгкого.
- Неврологические болезни. Развитие патологии может быть связано с латеральным медуллярным синдромом, параличом Дежерин-Клюмпке или рассеянным склерозом. Реже этиологическим фактором становится сирингомиелия.
- Сосудистые патологии. Распространённая причина синдрома Горнера – аневризма аорты. Локальные изменения на уровне артерий, кровоснабжающих зону поражения, также могут выступать в роле триггера.
- Болезни щитовидной железы. Окулосимпатический синдром может возникать на фоне щитовидно-шейной венозной дилатации или зоба. Часто прослеживается взаимосвязь между проявлениями болезни и гиперплазией щитовидной железы.
Патогенез
В основе развития заболевания лежит центральное, пре- или постганглионарное поражение симпатических нервных волокон. Из-за нарушения иннервации верхней тарзальной мышцы или мышцы Мюллера возникает классическое опущение верхних век или перевёрнутый птоз. Выраженность цилиоспинального рефлекса снижается. Патологическая пигментация меланоцитов, формирующих основу радужки, приводит к гетерохромии. Конъюнктива выглядит гиперемированной, что обусловлено расширением сосудов при параличе гладких мышц или патологии симпатической вазоконстрикторной реакции. Паралич или парез орбитальной мышцы глаза ведет к энофтальму. Симптоматика болезни развивается с противоположной стороны от зоны поражения.
Симптомы синдрома Горнера
Для патологии характерно одностороннее течение. Пациенты предъявляют жалобы на опущение верхнего века или небольшое поднятие нижнего. Визуально определяется анизокория, вызванная сужением одного из зрачков. На поражённой стороне лица отмечается нарушение потоотделения и гиперемия. Глаз выглядит посаженным вглубь глазницы, выраженность эндофтальма незначительная. Клиническую симптоматику усугубляет сужение глазной щели. Выделение слез резко затруднено, в редких случаях глаз кажется «мокрым». Из-за стойкого миоза ухудшается темновая адаптация, больные отмечают, что стали хуже видеть в сумерках, хотя острота зрения сохраняется. Развитие заболевания в детском возрасте часто приводит к тому, что со стороны поражения радужка имеет более светлый оттенок.
Осложнения
Нарушение иннервации является предрасполагающим фактором к развитию воспалительных заболеваний переднего сегмента глаза (конъюнктивит, кератит, блефарит). Из-за измененной топографии глазного яблока по отношению к слезной железе возникает её дисфункция, это потенцирует развитие ксерофтальмии. Западение глаза способствует проникновению инфекционных агентов в орбиту. В тяжелых случаях возможно формирование флегмоны или субпериостального абсцесса глазницы. У большинства больных развивается вторичная гемералопия, которая не поддается классическим методам лечения.
Диагностика
Постановка диагноза базируется на результатах физикального осмотра и специальных методов исследования. При осмотре выявляется миоз, гетерохромия и западение глазного яблока на пораженной стороне. Реакция зрачков на свет вялая или не определяется. Основные методы диагностики:
- Тест с оксамфетамином. Используется для установления причины миоза. Если третий нейрон не задействован, применение амфетамина ведёт к появлению стойкого мидриаза. В заключении указывают, на каком промежутке поврежден нервный путь.
- Биомикроскопия глаза. Отмечается инъекция сосудов конъюнктивы. Прозрачность оптических сред глаза не снижена, структура радужки неоднородна. Может наблюдаться неравномерное распределение пигмента.
- Тест на определение задержки расширения зрачка. При болезни Горнера птоз сочетается с суженным зрачковым отверстием. При поражении глазодвигательного нерва в результате исследования выявляется сочетание опущения века с мидриазом.
- КТ орбит. Исследование осуществляется для определения этиологии болезни. Компьютерная томография дает возможность визуализировать объемные образования глазницы и травматические повреждения органа зрения.
Дифференциальная диагностика проводится с анизокорией различного генеза и синдромом Пти. При обнаружении анизокории пациенты подлежат дальнейшему обследованию, поскольку данный симптом также может наблюдаться при нарушении мозгового кровообращения, аномалиях развития глаза. Болезнь Пти часто называют обратным окулосимпатическим синдромом. При этой патологии определяется мидриаз, экзофтальм, расширение складок век, офтальмогипертензия, не свойственные классическому окулосимпатическому синдрому.
Лечение синдрома Горнера
Заболевание тяжело поддается лечению. Доказана определенная эффективность применения нейростимуляции. Благодаря низкоамплитудным электрическим импульсам происходит стимуляция пораженных мышц, это способствует улучшению трофики и полному либо частичному восстановлению утраченных функций. Если болезнь возникла на фоне гормонального дисбаланса, показана заместительная терапия гормональными средствами. При низкой эффективности метода рекомендуется оперативное устранение косметического дефекта. Применение методик пластической хирургии позволяет провести коррекцию птоза и энофтальма. Изучается возможность применения кинезиотрапии в лечении заболевания. Суть методики сводится выполнению массажа для стимуляции пораженных зон.
Прогноз и профилактика
Исход синдрома Горнера может быть неблагоприятным в прогностическом плане при невозможности устранить причину повреждения нервных волокон. Если этиологическим фактором является гормональная дисфункция, назначение заместительной терапии позволяет купировать все проявления болезни. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к своевременной диагностике и лечению заболеваний ЛОР-органов и щитовидной железы, коррекции гормонального фона. Если клиническая картина болезни связана с объемными образованиями глазницы, пациенты должны состоять на диспансерном учете у офтальмолога. Рекомендована КТ орбит в динамике.
Источник
