От чего бывает синдром веста

Синдром Веста — серийные спастические сокращения в отдельных мышечных группах или генерализованного характера, протекающие на фоне задержки нейропсихического развития и сопровождающиеся гипсаритмическим ЭЭГ-паттерном. Манифестирует в возрасте до 4-х лет, преимущественно на 1-ом году жизни. В большинстве случаев имеет симптоматический характер. Диагностика синдрома основана на клинических данных и результатах ЭЭГ. Для выявления основной патологии необходимы КТ или МРТ, ПЭТ головного мозга, консультация генетика, нейрохирурга. Лечение возможно противоэпилептическими препаратами, стероидами (АКТГ, преднизолон), вигабатрином. По показаниям решается вопрос о хирургическом лечении (каллозотомия, удаление патологического очага).
Общие сведения
Синдром Веста носит название по имени врача, наблюдавшего его проявления у своего ребенка и впервые описавшего его в 1841 г. В связи с манифестацией синдрома в раннем возрасте и протеканием судорог по типу серии отдельных спазмов, пароксизмы, характеризующие синдром Веста, получили название инфантильные спазмы. Первоначально заболевание относили к генерализованной эпилепсии. В 1952 г. был изучен специфический гипсаритмический ЭЭГ-паттерн, патогномоничный для этой формы эпилепсии и характеризующийся медленноволновой асинхронной активностью с беспорядочными спайками высокой амплитуды. В 1964 г. специалистами в области неврологии синдром Веста был выделен в качестве отдельной нозологии.
Внедрение в неврологическую практику нейровизуализации позволило определить наличие у пациентов очаговых поражений вещества мозга. Это заставило неврологов пересмотреть свои взгляды на синдром Веста как на генерализованную эпилепсию и отнести его в ряд эпилептических энцефалопатий. В 1984 г. был выявлена эволюция эпилептической формы энцефалопатии от ее раннего варианта в синдром Веста, а с течением времени в синдром Леннокса-Гасто.
В настоящее время синдром Веста занимает около 2% от всех случаев эпилепсии у детей и примерно четверть младенческой эпилепсии. Распространенность составляет, по различным источникам, от 2 до 4,5 случаев на 10 тыс. новорожденных. Несколько чаще заболевают мальчики (60%). 90% случаев манифестации синдрома приходится на 1-й год жизни, с пиком в возрасте от 4 до 6 мес. Как правило, к возрасту 3-х лет мышечные спазмы проходят или трансформируются в иные формы эпилепсии.
Синдром Веста
Причины синдрома Веста
В подавляющем большинстве случаев синдром Веста носит симптоматический характер. Он может возникать вследствие перенесенных внутриутробных инфекций (цитомегалии, герпетической инфекции), постнатального энцефалита, гипоксии плода, преждевременных родов, внутричерепной родовой травмы, асфиксии новорожденного, постнатальной ишемии вследствие позднего пережатия пуповины. Синдром Веста может являться следствием аномалий строения головного мозга: септальной дисплазии, гемимегалоэнцефалии, агенезии мозолистого тела и пр. В ряде случаев инфантильные спазмы выступают симптомом факоматозов (синдрома недержания пигмента, туберозного склероза, нейрофиброматоза), точечных генных мутаций или хромосомных аберраций (в т. ч. синдрома Дауна). В литературе упоминаются случаи фенилкетонурии с инфантильными спазмами.
В 9-15% синдром Веста является идиопатическим или криптогенным, т. е. его первопричина не установлена или не очевидна. Зачастую при этом прослеживается наличие случаев фибрильных судорог или эпиприступов в семейном анамнезе больного ребенка, т. е. имеет место наследственная предрасположенность. Ряд исследователей указывают, что фактором, провоцирующим синдром Веста, может выступать вакцинация, в частности введение АКДС. Это может быть связано с совпадением сроков вакцинации и возраста типичного дебюта синдрома. Однако достоверные данные, подтверждающие провоцирующую роль вакцин, пока не получены.
Патогенетические механизмы возникновения инфантильных спазмов являются предметом изучения. Существует несколько гипотез. Одна из них связывает синдром Веста с расстройством функционирования серотонинергических нейронов. Действительно, у пациентов наблюдается понижение уровня серотонина и его метаболитов. Но пока неизвестно, является оно первичным или вторичным. Обсуждалась также иммунологическая теория, связывающая синдром Веста с увеличением количества активированных В-клеток. Положительный лечебный эффект АКТГ лег в основу гипотезы о сбоях в системе «мозг-надпочечники». Отдельные исследователи предполагают, что в основе синдрома лежит избыточное количество (гиперэкспрессия) возбуждающих синапсов и проводящих коллатералей, формирующих повышенную возбудимость коры. Асинхронность ЭЭГ-паттерна они связывают с физиологичным для этого возрастного периода недостатком миелина. По мере созревания мозга происходит уменьшение его возбудимости и нарастание миелинизации, что объясняет дальнейшее исчезновение пароксизмов или их трансформацию в синдром Леннокса-Гасто.
Симптомы синдрома Веста
Как правило, симптом Веста дебютирует на первом году жизни. В отдельных случаях его манифестация происходит в более старшем возрасте, однако не позже 4-х лет. Основу клиники составляют серийные мышечные спазмы и нарушение психомоторного развития. Первые пароксизмы зачастую появляются на фоне уже существующей задержки психомоторного развития (ЗПР), но в 1/3 случаев возникают у первично здоровых детей. Отклонения в нейропсихологическом развитии наиболее часто проявляются снижением и выпадением хватательного рефлекса, аксональной гипотонией. Возможно отсутствие слежения глазами за предметами и расстройство фиксации взора, что является прогностически неблагоприятным критерием.
Мышечные спазмы носят внезапный симметричный и кратковременный характер. Типична их серийность, при этом интервал между следующими друг за другом спазмами длится не менее 1 минуты. Обычно наблюдается возрастание интенсивности спазмов в начале пароксизма и ее спад в конце. Число спазмов, происходящих за сутки, варьирует от единиц до сотен. Наиболее часто возникновение инфантильных спазмов происходит в период засыпания или сразу после сна. Провоцировать пароксизм способны резкие громкие звуки и тактильная стимуляция.
Семиотика пароксизмов, которыми сопровождается синдром Веста, зависит от того, какая мышечная группа сокращается — экстензорная (разгибательная) или флексорная (сгибательная). По этому признаку спазмы классифицируют на экстензорные, флексорные и смешанные. Чаще всего наблюдаются смешанные спазмы, затем сгибательные, наиболее редко — разгибательные. В большинстве случаев у одного ребенка наблюдаются спазмы нескольких видов и то, какой именно спазм будет преобладать, зависит от положения тела в момент начала пароксизма.
Может иметь место генерализованное сокращение всех мышечных групп. Но более часто наблюдаются локальные спазмы. Так, судороги в сгибателях шеи сопровождаются кивками головой, спазмы в мускулатуре плечевого пояса напоминают пожимание плечами. Типичным является пароксизм по типу «складного ножа», обусловленный сокращением мышц сгибателей живота. При этом тело как бы складывается пополам. Инфантильные спазмы верхних конечностей проявляются отведением и приведением рук к туловищу; со стороны кажется, что ребенок сам себя обнимает. Сочетание подобных спазмов с пароксизмом по типу «складного ножа» ассоциируется с принятым на Востоке приветствием «салаам», поэтому было названо «салаамовой атакой». У детей, которые умеют ходить, спазмы могут протекать по типу дроп-атак — неожиданных падений с сохранением сознания.
Наряду с серийными спазмами, синдром Веста может сопровождаться бессудорожными приступами, проявляющимися внезапной остановкой двигательной активности. Иногда отмечаются пароксизмы, ограниченные подергиванием глазных яблок. Возможно нарушение дыхания вследствие спазма дыхательной мускулатуры. В некоторых случаях имеют место асимметричные спазмы, проявляющиеся отведением головы и глаз в сторону. Могут встречаться и другие виды эпиприступов: фокальные и клонические. Они комбинируются со спазмами или имеют самостоятельный характер.
Диагностика синдрома Веста
Синдром Веста диагностируется по основной триаде признаков: приступы кластерных мышечных спазмов, задержка психомоторного развития и гипсаритмический ЭЭГ-паттерн. Имеют значение возраст манифестации спазмов и их связь со сном. Трудности диагностики возникают при позднем дебюте синдрома. В ходе диагностики ребенок консультируется педиатром, детским неврологом, эпилептологом, генетиком. Дифференцировать синдром Веста следует с доброкачественным младенческим миоклонусом, доброкачественной роландической эпилепсией, младенческой миоклонической эпилепсией, синдромом Сандифера (наклон головы по типу кривошеи, гастроэзофагальный рефлюкс, эпизоды опистотонуса, которые могут быть приняты за спазмы).
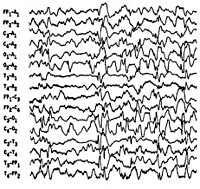
Интериктальная (межприступная) ЭЭГ характеризуется наличием дезорганизованной беспорядочной, динамично изменяющейся спайк-волновой активности, как в период бодрствования, так и во сне. Проведение полисомнографии позволяет выявить отсутствие спайк-активности в период глубоких стадий сна. Гипсаритмия регистрируется в 66% случаев, обычно на ранних стадиях. Позже наблюдается некоторая организация хаотичного ЭЭГ-паттерна, а в возрасте 2-4 лет его переход в комплексы «острая-медленная волна». Наиболее частый иктальный ЭЭГ-паттерн (т. е. ЭЭГ-ритм в период спазмов) — это генерализованные медленноволновые комплексы высокой амплитуды с последующим угнетением активности не менее 1 сек. При регистрации на ЭЭГ фокальных изменений следует думать об очаговом характере поражения головного мозга или наличии аномалий его строения.
КТ головного мозга у имеющих синдром Веста детей может выявлять диффузные либо очаговые изменения церебральных структур, но может быть в пределах нормы. В диагностике локальных поражений более чувствительным методом является МРТ головного мозга. Для выявления участков гипометаболизма мозговых тканей в некоторых случаях возможно проведение ПЭТ головного мозга.
Лечение синдрома Веста
Синдром Веста считался резистентным к проводимой терапии вплоть до открытия в 1958 г. влияния на приступы препаратов АКТГ. Терапия АКТГ и преднизолоном приводит к значительному улучшению или полному прекращению инфантильных спазмов, что сопровождается исчезновением гипсаритмического ЭЭГ-паттерна. До сих пор среди неврологов нет однозначных решений касательно доз и длительности стероидной терапии. Исследования показали, что в 90% случаев терапевтический успех достигался при применении больших дозировок АКТГ. Сроки терапии могут варьировать в пределах 2-6 недель.
Новый этап в лечении инфантильных спазмов начался в 1990-1992 гг. после обнаружения положительного терапевтического эффекта вигабатрина. Однако преимущество лечения вигабатрином пока доказано лишь для больных туберозным склерозом. В остальных случаях исследования показали большую эффективность стероидов. С другой стороны стероидная терапия имеет худшую, в сравнении с вигабатрином, переносимость и более высокий процент рецидивов.
Из антиконвульсантов эффективность показана лишь у нитразепама и вальпроевой кислоты. У отдельных пациентов описан лечебный эффект больших доз витамина В6, который отмечался в первые недели терапии. При инфантильных спазмах, резистентных к проводимой терапии, с подтвержденным на томографии наличием патологического очага показана консультация нейрохирурга для решения вопроса о резекции очага. Если подобная операция невозможна, то при наличии дроп-атак проводится тотальная каллозотомия (пересечение мозолистого тела).
Прогноз синдрома Веста
Обычно к 3-летнему возрасту наблюдается регресс и исчезновение инфантильных спазмов. Но примерно в 55-60% случаев они трансформируются в другую форму эпилепсии, чаще всего в синдром Леннокса-Гасто. Фармакорезистентность часто констатируется при инфантильных спазмах, сопровождающих синдром Дауна. Даже при успешном купировании пароксизмов синдром Веста имеет неудовлетворительный прогноз в плане психомоторного развития ребенка. Возможны когнитивные и поведенческие нарушения, ДЦП, аутизм, трудности в обучении. Остаточный психомоторный дефицит не наблюдается только в 5-12% случаев. ЗПР отмечается у 70-78% детей, двигательные расстройства — у 50%. Серьезный прогноз имеет синдром Веста, обусловленный аномалиями или дегенеративными изменениями головного мозга. При этом летальность может достигать 25%.
Более благоприятный прогноз имеют криптогенный и идиопатический синдром Веста при отсутствии ЗПР до появления спазмов. В этой группе больных остаточный интеллектуальный или неврологический дефицит отсутствует у 37-44% детей. Неблагоприятно отражается на прогнозе болезни откладывание начала лечения. Прогностическая оценка затрудняется тем, что отдаленные последствия также зависят от основной патологии, на фоне которой возникает симптоматический синдром Веста.
Источник
Синдром Веста (Уэста) – возрастзависимый эпилептический синдром, относящийся к группе младенческих эпилептических энцефалопатий (невоспалительных заболеваний головного мозга). Данное заболевание впервые описал английский врач W. J. West, наблюдавший его у своего сына. Под эпилепсией подразумевают хроническое прогрессирующее заболевание, проявляющееся пароксизмальными (приступообразными) расстройствами сознания, приступами судорог, застывания, вегетативными пароксизмами (изменениями дыхания, пульса, тонуса сосудов и т. д.), а также нарастающими изменениями в эмоционально-психической сфере, регистрируемыми в межприступном периоде. При эпилепсии возникают специфические изменения на электроэнцефалограмме (ЭЭГ) – графическом изображении электрической активности головного мозга. Отсюда и происходит основная триада симптомов при синдроме Веста:
- приступы по типу «инфантильных спазмов»;
- задержка развития;
- гипсаритмия на ЭЭГ.

Синдром Веста встречается у 1,6–4,2 на 10 тыс. новорожденных и составляет 2–9% всех случаев эпилепсии у детей. Чаще страдают мальчики (60%). В 85% случаев дополнительно устанавливаются следующие заболевания: пороки развития головного мозга (30%), туберозный склероз (12–16%), гипоксически-ишемическая энцефалопатия (до 15%), наследственные дефекты обмена (6–10%), хромосомные аномалии (4%), другие факторы (внутриутробные инфекции, опухоли и другие изменения). Таким образом, наиболее частая форма синдрома – симптоматическая, т. е. сопутствующая другому заболеванию. Криптогенная форма – причина состояния неизвестна или неочевидна – диагностируется в 11–12%. Семейные случаи составляют 3–4%. Дебют заболевания – на 1-м году жизни с пиком в 3–7 месяцев (77% больных).
Этиология и патогенез
Синдром Веста возникает при следующих патологиях:
- внутриутробное инфицирование цитомегаловирусом или герпес-вирусом,
- гипоксия,
- преждевременные роды,
- травматическое повреждение головы во время родов,
- внутричерепное кровоизлияние,
- асфиксия,
- врожденные дефекты мозговых структур,
- факоматозы,
- генетические заболевания,
- гипергликемия,
- дегенеративные заболевания,
- послеродовая травма,
- фенилкетонурия.
Идиопатический или криптогенный синдром возникает крайне редко. Причина такого заболевания не установлена. Специалисты считают, что в подобном случае имеет место наследственная предрасположенность. Спровоцировать судороги у детей может также вакцинация АКДС, прием ноотропов, стресс. Но это не основная причина патологии, а катализатор, запускающий патологический механизм.
Патогенетические теории развития синдрома Веста:
- Незрелость ЦНС, сбой в системе «мозг-надпочечники», чрезмерное выделение кортикотропин-рилизинг-гормона — факторы возникновения спазмов.
- Дисфункция серотонинергических нейронов и снижение уровня серотонина могут привести к развитию синдрома.
- Иммунологическая теория — активация большого числа В-лимфоцитов.
- У новорожденных детей нервные волокна содержат мало миелина, их нервная система обладает высокой возбудимостью. По мере созревания мозга снижается его возбудимость и нарастает миелинизация. С этим связано исчезновение судорог у детей старше 4 лет.

Симптомы
Среди симптомов этого заболевания следует выделить:
- Частые припадки эпилептического характера. Вылечить их достаточно сложно.
- Характерные для этой болезни изменения в ЭЭГ (гипсаритмия).
- Отчетливые нарушения в психомоторном развитии.
Почти у всех детей с синдромом Веста (90%) симптомы проявляются практически сразу после рождения (от 4 до 8 месяцев). Припадки отличаются небольшой длительностью, поэтому поставить правильный диагноз получается не сразу.
Синдром Веста считается тяжелым заболеванием, которое угрожает жизни больного. Его также называют инфальтильными спазмами.
Приступ происходит всегда одинаково: все тело ребенка наклоняется резко вперед, а голова сильно сгибается. Такие судороги обычно возникают в момент пробуждения младенца или во время засыпания. При этом приступов может быть от десяти до сотни за один день.
Часто во время приступов ребенок может терять сознание. Из-за них у младенцев происходит отставание в развитии психомоторики. Дети с синдромом Веста плохо реагируют на окружающую среду, практически не идут на контакт с родственниками.
Первые признаки
Первым признаком приступа синдрома Веста является сильный плач ребенка, поэтому часто врачи ставят таким малышам диагноз колики. Стандартными признаками данного заболевания можно назвать:
- Сильные наклоны всего туловища вперед.
- Генерализованные судороги в нижних и верхних конечностях, всем туловище.
- Конечности непроизвольно разводятся в стороны.
Обычно такой приступ длиться не больше одной-двух секунд. Наступает короткая пауза и приступ возобновляется снова. В некоторых случаях спазмы являются единичными, но чаще всего они идут чередой.
Дети с синдромом Веста часто сильно раздражительные, отстают в развитии, разной степени тяжести. Груднички с этим заболеваниям ведут себя часто, как слепые.

Диагностика
Диагноз ставится врачом-неврологом (возможно, ребенку потребуется консультация и других специалистов, таких как генетик, эпилептолог, эндокринолог) на основании клинических проявлений недуга и данных, полученных в ходе инструментальных исследований.
Для постановки диагноза ребенку необходимо пройти:
- ЭЭГ для определения активности мозга в моменты сна и бодрствования.
- КТ для выявления структурных изменений органа.
- МРТ для определения масштабов поражения головного мозга и выявления причины развития недуга.
- ПЭТ для определения метаболических нарушений в области головного мозга.
- Ангиография для оценки состояния кровеносных сосудов в области головного мозга.
- Краниоскопия для выявления аномалий строения черепной коробки.
Лечение
Синдром Веста — опасный недуг, при котором невозможно полное излечение больных. Поскольку патология быстро и неуклонно прогрессирует, необходимо как можно раньше назначить адекватную терапию.
Судороги, длящиеся 5-6 минут, повторяющиеся через каждые полчаса и сопровождающиеся тяжелым, прерывистым и неровным дыханием — повод для немедленного вызова неотложной помощи.
Медикаментозная терапия
Больным назначают:
- адренокортикотропный гормон — «Кортикотропин»,
- вальпроаты — «Депакин», «Конвулекс», «Конвульсофин»,
- глюкокортикостероиды — «Преднизолон», «Дексаметазон», «Гидрокортизон»,
- центральные миорелаксанты — «Феназепам», «Клоназепам», «Нордиазепам»,
- иммуномодуляторы — «Октагам», «Гамунекс», «Имбиоглобулин»,
- витамин B6.
Лечить больных детей можно только в стационарных условиях под постоянным и строгим контролем врача-невролога с периодическим проведением электроэнцефалографии.
Прочие методы лечения
- Хирургическая операция. Если причиной приступов являются опухоли или туберозный склероз, проводят хирургическое лечение — удаление очага поражения. Спайки мозговых оболочек рассекают, новообразования и аневризмы удаляют. Для лечения больных детей применяют только щадящие хирургические методики. Восстановление после операции проводят в специализированных нейрореабилитационных центрах.
- Нетрадиционная терапия. В настоящее время довольно популярным и очень дорогим является процесс восстановления пораженного участка мозга с помощью стволовых клеток. Это нетрадиционный метод, пока не признанный официальной медициной.
- ЛФК. В комплексную терапию синдрома входит лечебная физкультура. Она помогает восстановиться после тяжелой болезни и выработать новые двигательные навыки. Все упражнения должны выполняться под строгим контролем специалиста ЛФК. Но без правильно подобранных лекарственных средств лечебная физкультура не принесет ожидаемого результата.
- Диетотерапия. Рацион больных должен содержать много жиров и минимум углеводно-белковой пищи. Это способствует изменению обмена веществ и выработке большого количества кетонов, уменьшающих выраженность судорожного синдрома и снижающих частоту приступов в 2 и более раза. Диетотерапия показана детям старше двух лет.
- Больным детям также необходима консультация дефектолога, психолога и логопеда.
Родителям необходимо объяснить, как ухаживать за больными детьми и обеспечить им максимально комфортную жизнь. Регресс наступает, когда ребенку исполнится 3 года. В это же время пропадают спазмы. У большинства больных патология плавно перетекает в иную форму эпилепсии.
Прогноз
Возможно ли полное излечение? Прогноз на выздоровление зависит от того, насколько своевременным и адекватным было назначенное лечение. Так, если ребенку была оказана помощь в первые недели после появления признаков недуга, шанс на выздоровление (длительную ремиссию) весьма высок.
Тем не менее, двигательные нарушения и интеллектуальное отставание могут сохраняться на протяжении длительного периода времени.
Если же затягивать с лечением, заболевание будет прогрессировать, с течением времени велик риск возникновения рецидивов.
Загрузка…
Источник
