Острый тромбоз подвздошной артерии код по мкб
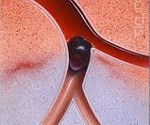

Очень часто мы игнорируем непонятные боли в ногах, не придавая этому никакого значения. В это время в одной из артерий может формироваться тромб, всё больше увеличиваясь в размерах.
Острый артериальный тромбоз нижних конечностей — заболевание, в результате которого однажды можно расстаться с конечностью. В ряде случаев это единственный вариант для спасения жизни.
Тромбоз артерий нижних конечностей: код по МКБ-10 и характеристика
Согласно МКБ 10 патологии присвоен код I74.3.
Тромбоциты в сочетании с фибрином, эритроцитами и белками формируются в кровяной сгусток, который и называется тромбом. Формированием тромбов организм защищается от опасных кровопотерь при повреждениях сосудов. В то же время образование тромба на стенке артерии бывает и без повреждения. Образование тромба в конечности чаще всего является следствием основного заболевания.
При отсутствии каких-либо сосудистых патологий после заживления раны или любого другого повреждения тромбы благополучно рассасываются. Во всех остальных случаях подобная «защита» нередко трансформируется в прямую угрозу, когда увеличенный тромб начинает перекрывать уже более 90% просвета артерии, блокируя к тканям приток кислорода и крови.

Развивается состояние острой ишемии. В результате гипоксии массово отмирают нервные и мышечные клетки, а их продукты распада всасываются и провоцируют тяжёлую интоксикацию внутренних органов и всего организма.
Помимо деградации мышечных волокон параллельно развивается тугоподвижность суставов (до полной невозможности сгиба конечности) и окоченение некоторых мышечных групп — мышечная контрактура. На финальной стадии этого состояния, чтобы не допустить летальный исход, возникает необходимость в ампутации конечности, потому что артериальный тромбоз выступает одной из причин гангрены.
Склонность тромба к перемещениям в более мелкие артерии и полная их блокировка — ещё одна крайне серьёзная угроза для жизни.
Причины возникновения
- Поражение стенки на фоне атеросклероза. К скоплениям жира и холестериновых бляшек на стенках артерий присоединяется кальций. Кроме того, что подобные отложения значительно препятствуют полноценному кровотоку, стенки артерии теряют свою эластичность, становясь хрупкими и изъязвлёнными. Это провоцирует формирование тромбов.
- Болезнь Бюргера (тромбангиит) и артериит — артериальные воспаления, вызывающие сильные повреждения сосудистых стенок.
- При повреждении артерии в результате переломов, чрезмерного сдавления или сильного ушиба в кровь проникает тромбопластин и стремительно запускает процессы свёртывания.
- Аутоиммунные патологии и избыточный вес. Выброс в кровь некоторых гормонов при сбоях в эндокринной системе, а также повышенное количество лептина при ожирении в процессе взаимодействия с тромбоцитами вызывает их патологическое слипание.
- Гиперкоагуляция и тромбофилия. В том числе, тромбофилия как побочный эффект после приёма оральных контрацептивов и ряда медицинских препаратов.
В немалой степени тромбообразованию способствуют и такие факторы:
- Дефицит протеинов C и S.
- Пониженная скорость кровотока.
- Повышенная вязкость крови.
- Наследственный фактор.
- Никотиновая зависимость.
- Мерцательная аритмия, эндокардит и пороки сердечных клапанов.
- Продолжительное обезвоживание, бактериальные инфекции, абсцессы, гнойные раны.
В некоторых случаях спусковым механизмом для развития тромбоза служит пункция и катетеризация артерии после ангиографии.
Симптомы
Внешние признаки заболевания проявляются по-разному в зависимости от степени закупорки артерии и причины образования тромба. К примеру, если тромбоз развивался в результате хронической артериальной недостаточности, образовавшаяся коллатеральная сеть (поступление крови «в обход») и компенсаторные механизмы отчасти смягчат основные симптомы. В то же время сформированный тромб по причине изъязвлённой атеросклеротической бляшки характеризуется внезапным началом.
Согласно классификации заболевания по его стадиям симптоматика проявляется поэтапно.

- На первой стадии в конечности ощущается умеренная боль, «мурашки», покалывания и чувство онемения, кожа прохладная и неестественно бледная. В более редких случаях течение бессимптомно.
- Для второй стадии характерен синюшный оттенок кожи, который в дальнейшем переходит в «мраморный рисунок», сильная отёчность, полная утрата чувствительности, активные движения в суставах невозможны.
- Мышечные контрактуры разного уровня и необратимое повреждение тканей конечности означает переход в завершающую третью стадию.
Подколенная артерия
Увеличение обхвата в области колена, сильная продолжительная боль в голени, особенно в вечернее и ночное время, чувство тяжести и распирания означают наличие тромбоза подколенной артерии. Нога отекает, кожа приобретает нездоровый блеск, а чуть позже проявляются расширенные вены.
Бедренная артерия
Что касается тромбоза бедренной артерии, его можно определить по таким проявлениям:
- при ходьбе и даже в состоянии покоя ощущается тянущая боль в икроножной мышце и стопе;
- в зависимости от масштаба разрывов мелких сосудов кожа или покрыта мелкой сыпью, или приобрела синюшный оттенок;
- нога отекла от паха до пальцев;
- в артерии отсутствует пульсация.
Игнорирование подобных симптомов, запоздалая диагностика и несвоевременное медикаментозное вмешательство с большой долей вероятности обернутся тромбоэмболией. Это заболевание, которое часто приводит к гангрене и сепсису, финал которых — летальный исход даже на фоне лечения.
Диагностика
В ситуациях острой ишемии (острого тромбоза артерий нижних конечностей) выбор диагностических методов не только зависит от степени тяжести ишемического расстройства и общего состояния, но и оказывается лимитированным по времени. Нередко на спасение конечности или даже жизни пациента отводится всего несколько часов.
В процессе диагностики перед специалистами стоят такие задачи:

- установить причину артериальной непроходимости;
- оценить степень ишемических повреждений;
- проверить состояние сосудов периферического русла;
- оценить потенциальную жизнеспособность тканей поражённой ноги;
- оценить состояние артерии сверху и снизу от места закупорки;
- оценить тяжесть сопутствующих патологий, которые могут существенно усугубить состояние пациента вследствие хирургического вмешательства.
В процессе сбора анамнеза особый акцент ставится на времени начала проявления симптомов и их характере. У пациента в подробностях уточняется о наличии эмбологенных заболеваний (инфаркт миокарда, аритмии, порок сердца, аневризмы), перенесенных операциях на артериях, результатах прошлых обследований сосудов. Собирается подробная информация из текущих жалоб:
- ощущается ли боль, онемение и слабость при ходьбе не только в конечности, но и в ягодице и бедре;
- присутствует ли перемежающаяся хромота;
- наблюдаются ли какие-то изменения в худшую сторону в мышечной мускулатуре;
- насколько хорошо заживают случайные раны на ногах;
- ощущается ли боль в ноге в состоянии покоя.
При осмотре проверяется пульсация бедренной и подколенной артерий, целостность кожи (есть ли на ней изъязвления), её температура в сравнении с неповреждённой конечностью и наличие либо отсутствие гипертрофии ногтей. Оценивается степень болевых ощущений пациента при пальпации ишемизированных мышц.
Дальнейшая дифференциальная диагностика включает такие необходимые исследования:
- Анализ крови на определение уровня лейкоцитов, гематокрита, гемоглобина, уровня азотемии и гликемии, а также для измерения ВСК (время свёртываемости крови).
- Цветовое дуплексное УЗИ. Методика позволяет оценить чёткую локализацию, характер и степень сегментарного поражения.
- Мультидетекторная (или обычная) КТ-ангиография с внутривенным введением контрастного вещества устанавливает локализацию артериального поражения.
Лечение артериального тромбоза нижних конечностей
Тактика лечения выбирается на основании результатов обследования и с непременным учётом степени риска для жизни в случае операции. Пациентам преклонного возраста с низкой степенью ишемии, но при наличии тяжёлых сопутствующих заболеваний назначается сугубо медикаментозное лечение. В случае острой ишемии консервативная терапия малоэффективна и применяется лишь в качестве предоперационной подготовки, а также в течение реабилитационного периода после операции.
Медикаментозное
Экстренное медикаментозное лечение включает внутривенные спазмолитики (Но-шпа, Баралгин, Папаверин), которые восстанавливают периферический и окольный кровоток, и внутривенное введение Гепарина, чтобы предупредить развитие тромбоза глубоких вен. При подтверждённой эмболии и тромбозе артерий нижних конечностей предельно допустимый срок такой терапии — не более 2-х часов.
Пациентам с категоричными противопоказаниями к операции в течение первых 5-10 дней для разжижения крови назначаются Трентал, Клопидогрель, никотиновая кислота, Аспирин или Реополиглюкин. В дальнейшем необходим приём непрямых антикоагулянтов: Фенилин, Варфарин, Пелентан или Дикумарин.
Кроме основной терапии, при наличии у пациента каких-либо сопутствующих заболеваний в обязательном порядке назначаются противоязвенные, кардиотропные, дезинтоксикационные препараты, а также антибиотики и средства для снижения АД.
Хирургическое
В случае отсутствия прямых противопоказаний пациенту требуется хирургическое вмешательство. Причина острой ишемии устраняется благодаря артериальной реконструкции, а в результате удаления тромба восстанавливается магистральный кровоток в дистальных отделах. Многие операции проводятся в экстренном режиме.

- Тромбэктомия под общей или местной анестезией. Традиционная операция, в процессе которой из вскрытой артерии извлекается кровяной сгусток и проводится чистка артериальной стенки. Спустя от 3 до 5 дней после тромбоза артерии подобная операция неэффективна и бесполезна из-за высокого риска рецидивов.
- Эндоваскулярная тромбэктомия под местной анестезией. Операция актуальна на первых двух стадиях тромбоза и не позже 2-х недель от начала заболевания. Кровяной сгусток извлекается под контролем рентгена при помощи введенного балонного катетера путём надреза артерии строго по краю сформированного тромба.
- Шунтирование. Зона поражения исключается из кровотока созданием шунта (обходного пути). Шунт может быть изготовлен или из собственной ткани пациента (биологический), или из полимеров (синтетический). Операция актуальна для пациентов с противопоказаниями к эндоваскулярной хирургии.
- Локальный тромболизис. Тромб самостоятельно растворяется под воздействием введенного через катетер одного из препаратов: Алтеплазы, Урокиназы, Стрептокиназы или Анистреплазы. Методика имеет ряд осложнений, соответственно — противопоказаний, поэтому применяется не часто.
- Проксимальная ампутация. Вынужденная мера в ситуации необратимых изменений в тканях конечности. Показана при язвенно-некротических процессах или обширной гангрене.
Профилактика
Чтобы максимально обезопасить себя от развития тромбов, в первую очередь стоит полностью отказаться курения. Из рациона питания необходимо или полностью исключить, или свести к минимуму количество соли, а также все продукты с высоким содержанием холестерина. Это колбасы и полуфабрикаты, сливочное масло, картофель, сливки и жирная сметана, консервы, жирное мясо и сало, фаст-фуд, яичный желток и красная икра.
Достаточное ежедневное количество жидкостей и чистой воды помогает поддерживать в норме скорость кровотока и естественным образом разжижает кровь.
Регулярная физическая активность предупреждает застойные явления, вызывающие венозную недостаточность, и помогает избежать ожирения, ведущего к атеросклерозу.
Резкая боль, покалывания или ощущение онемения в одной из конечностей — повод для незамедлительного обращения к флебологу. Учитывая степень угрозы этого заболевания, безотлагательная борьба с тромбозом на начальном этапе увеличивает шансы не только на сохранение конечности, но и жизни в целом.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Артериальный тромбоз.
Описание
Артериальный тромбоз — патологическое состояние, характеризующееся образованием свертка крови в том или ином участке сосудистого русла артерий.
Симптомы
Болеют чаще мужчины, чем женщины. Пик заболеваемости приходится на 5-6 декады жизни. Симптомы заболевания те же, что и при эмболии артерий и зависят от степени тяжести ишемии и быстроты ее развития. В общем считается, что развитие ишемии при тромбозе более медленное и не такое яркое, как при эмболии. Однако на этих признаках нельзя строить дифференциальный диагноз. Опорным признаком может служить предшествующее хроническое заболевание сосудов и отсутствие эмбологенных источников (заболевание сердца, аневризма и ).
Диагностика
Из дополнительных методов обследования нужно, прежде всего, указать на ангиографию, которая позволяет установить локализацию и протяженность тромбированного сегмента, а главное, состояние артерий, расположенных дистальнее тромбоза. На ангиограммах видны характерные признаки хронического облитерирующего поражения артерий: сегментарные стенозы, изъеденность (неровность) контуров артерии, сформированные коллатерали. При эмболии, напротив, граница окклюзии имеет характерную вогнутую поверхность и резко обрывается, вышележащие сосуды имеют гладкие стенки, коллатерали слабо выражены.
Причины
Острый артериальный тромбоз крайне редко развивается в здоровых артериях. Более чем в 90% случаев он возникает у больных с хроническими облитерирующими заболеваниями артерий атеросклеротического (в основном) генеза. Более редкими причинами тромбоза являются: нарушение свертывающей системы крови и замедление кровотока. В той или иной степени они присутствуют у больных с хроническими облитерирующими пора жениями артерий.
Лечение
При остром тромбозе срочная операция показана только в тех случаях, которые сопровождаются тяжелой ишемией, угрожающей жизнеспособности конечности. Но и в этих случаях все усилия должны быть напрвлены на предварительное уточнение местной операбельности (допплерография, ангиография).
У тех больных, у которых после тромбоза ишемия конечности не носит тяжелой степени, восстановление кровообращения лучше производить в отсроченном периоде. В этот период проводится консервативная терапия и всестороннее обследование больного.
Многие авторы выдвигают следующие аргументы в пользу отсроченной операции: 1) уточнение местной операбельности (состояние артерий), 2) развитие коллатерального кровообращения, 3) улучшение состояния мягких тканей, 4) плановая операция всегда предпочтительнее экстренной (подготовленная бригада хирургов, пластический материал, и ).
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Острая окклюзия сосудов конечностей.

Острая окклюзия сосудов конечностей
Описание
Острая окклюзия сосудов конечностей. Внезапный тромбоз или эмболия периферической артерии, сопровождающиеся острым нарушением кровообращения в конечности дистальнее места обтурации сосуда. Острая окклюзия сосудов характеризуется болью, бледностью кожных покровов, отсутствием пульсации, парестезиями, параличом конечности. В комплекс диагностики острой окклюзии сосудов конечностей входят лабораторные тесты, допплерография, ангиография. При острой окклюзии сосудов конечностей проводится антитромботическая, фибринолитическая, спазмолитическая, инфузионная терапия; при неэффективности выполняется тромбэмболэктомия, эндартерэктомия, обходное шунтирование, ампутация конечности.
Дополнительные факты
Острая окклюзия сосудов конечностей — внезапная сосудистая непроходимость, обусловленная эмболией, тромбозом или спазмом артерий. Острая окклюзия сосудов конечностей сопровождается резким ухудшением или прекращением артериального кровотока, развитием острого ишемического синдрома, что несет потенциальную угрозу жизнеспособности конечности. В кардиологии и ангиохирургии острая окклюзия сосудов конечностей относится к числу неотложных состояний, поскольку может привести к потере конечности и инвалидности. Обычно острая окклюзия сосудов конечностей развивается у мужчин старше 60 лет. Пациенты с острой окклюзией сосудов конечностей составляют 0,1% всех больных хирургического профиля.
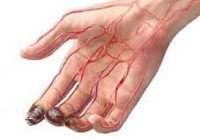
Острая окклюзия сосудов конечностей
Причины
Понятие «острая окклюзия сосудов конечности» является собирательным, поскольку объединяет случаи внезапно возникшей артериальной недостаточности периферического кровотока, вызванные острым тромбозом, эмболией, спазмом или травматическим поражением сосуда.
Тромбоэмболии являются самой частой причиной острой окклюзии сосудов конечностей, составляя до 95% случаев. Материальным субстратом артериальных тромбоэмболий служат жировые, тканевые, воздушные, микробные, опухолевые фрагменты, а также фрагменты первичного тромба, которые с током крови из основного очага мигрируют на периферию.
Большинство случаев острой окклюзии сосудов конечностей возникают на фоне ишемической болезни сердца, инфаркта миокарда, пороков сердца (чаще – митрального стеноза), аритмий, гипертонической болезни, атеросклероза и аневризмы аорты или ее ветвей, аневризмы сердца, эндокардита, дилатационной кардиомиопатии.
Эмбологенными очагами могут служить опухоли легких и сердца, в частности миксома левого предсердия. Возможно возникновение парадоксальной эмболии, при попадании тромба в артерии большого круга через открытое овальное окно, открытый артериальный проток, дефекты межпредсердной или межжелудочковой перегородки. Реже причинами острой окклюзии сосудов конечностей выступают предшествующие операции на артериях, отморожения, электротравмы, заболевания системы крови (лейкозы, полицитемия), экстравазальная компрессия, сосудистые спазмы.
Факторами риска острой окклюзии сосудов конечностей служат заболевания периферических сосудов: облитерирующий атеросклероз, облитерирующий эндартериит, неспецифический аортоартериит (болезнь Такаясу), узелковый периартериит. Фрагментация и мобилизация первичного тромбоэмбола может происходить при изменении ритма сердца и силы сердечных сокращений, перепадах АД, физическом и психическом напряжении, приеме некоторых лекарств и тд В 5—10% случаев не удается выявить источник эмболии ни при клиническом обследовании, ни на аутопсии.
Патогенез
Острые ишемические расстройства, развивающиеся при окклюзии сосудов конечностей, обусловлены не только механическим фактором (внезапной закупоркой артерии эмболом), но и артериальным спазмом. В кратчайшие сроки после окклюзии и спазма артерии в просвете сосуда формируется тромб. Условия для тромбообразования создаются в связи с уменьшением скорости кровотока, гиперкоагуляцией и изменениями сосудистой стенки. Распространяясь в дистальном и проксимальном направлениях, тромб последовательно обтурирует коллатерали, еще более усугубляя картину острой ишемии.
Первичное формирование артериального тромба происходит в сосудах с уже измененной стенкой. Факторами местного тромбообразования выступают повреждение эндотелия, замедление скорости регионарного кровотока, нарушение свертываемости крови.
Ишемические расстройства в пораженной конечности при острой окклюзии сосудов патогенетически связаны с кислородным голоданием тканей, нарушением всех видов обмена и выраженным ацидозом. Вследствие гибели клеточных элементов и повышенной клеточной проницаемости развивается субфасциальный мышечный отек, усиливающий нарушения кровообращения.
Классификация
Среди окклюзирующих поражений артериальных сосудов на первом месте по частоте возникновения стоит острая окклюзия мезентериальных сосудов (40%), на втором — окклюзия артерий головного мозга (35%), на третьем – тромбоэмболия бифуркации аорты и артерий конечностей (25%). В порядке убывания частоты встречаемости острые окклюзии сосудов конечностей располагаются следующим образом: окклюзии бедренных артерий (34—40%), подвздошных артерий и бифуркации аорты (22—28%), подколенных артерий (9—15%), подключичных и плечевых артерий (14—18%), артерий голени.
В практике встречаются одиночные и множественные тромбоэмболии артерий. Последние могут быть многоэтажными (разноуровневые тромбоэмболии в одной артерии), комбинированными (тромбоэмболы в артериях разных конечностей) и сочетанными (при поражении артерий конечностей и церебральной или висцеральной артерии).
Ишемические изменения, обусловленные острой окклюзией сосудов конечностей, проходят несколько стадий: На стадии ишемии напряжения признаки нарушения кровообращения в покое отсутствуют и появляются лишь при нагрузке. I степень. Чувствительность и движения в конечности сохранны -.
• IA – похолодание, парестезии, онемение конечности.
• IБ — боли в дистальных отделах конечности в покое.
II степень. Возникают расстройства движения и чувствительности конечности -.
• IIА – парез конечности (снижение мышечной силы и объема активных движений в дистальных отделах).
• IIБ — паралич конечности (отсутствие активных движений).
III степень. Развиваются некробиотические явления -.
• IIIА – субфасциальный отек.
• IIIБ – парциальная мышечная контрактура.
• IIIВ – тотальная мышечная контрактура.
Степени ишемии конечности учитываются при выборе метода лечения острой окклюзии сосудов.
Симптомы
Острая окклюзия сосудов конечностей проявляется симптомокомплексом, обозначаемым в англоязычной литературе как «комплекс пяти P» (рain – боль, рulselessness — отсутствие пульса, рallor – бледность, рaresthesia – парестезии, рaralysis – паралич). Наличие хотя бы одного из этих признаков заставляет думать о возможной острой окклюзии сосудов конечностей.
Внезапная боль дистальнее места окклюзии возникает в 75-80% случаев и обычно служит первым признаком острой окклюзии сосудов конечностей. При сохранности коллатерального кровообращения боль может быть минимальной или отсутствовать. Чаще боль носит разлитой характер с тенденцией к усилению, не стихает при изменении положения конечности. В редких случаях спонтанного разрешения окклюзии боль самостоятельно исчезает.
Важным диагностическим признаком острой окклюзии сосудов конечностей является отсутствие пульсации артерий дистальнее места окклюзии. При этом конечность вначале бледнеет, затем приобретает цианотический оттенок с мраморным рисунком. Кожная температура резко снижена – конечность холодная на ощупь. Иногда при осмотре выявляются признаки хронической ишемии – морщинистость и сухость кожи, отсутствие волос, ломкость ногтей.
Диагностика
Диагностический алгоритм при подозрении на острую окклюзию сосудов конечностей предусматривает проведение комплекса физикальных, лабораторных, инструментальных исследований. Пальпация пульса в типичных точках (на тыльной артерии стопы, в подколенной ямке, на заднебольшеберцовой и бедренной артерии и тд ) выявляет отсутствие пульсации артерии ниже окклюзии и ее сохранение выше участка поражения. Важную информацию при первичном обследовании дают функциональные пробы: маршевая (проба Дельбе-Пертеса), коленный феномен (проба Панченко), определение зоны реактивной гиперемии (проба Мошковича).
Лабораторные исследования крови (коагулограмма) при острой окклюзии сосудов конечностей обнаруживают повышение ПТИ, уменьшение времени кровотечения, увеличение фибриногена. Окончательная диагностика острой окклюзии сосудов конечностей и выбор лечебной тактики определяются данными УЗДГ (дуплексного сканирования) артерий верхних или нижних конечностей, периферической артериографии, КТ-артериографии, МР-ангиографии.
Дифференциальная диагностика
Дифференциальная диагностика проводится с расслаивающейся аневризмой брюшной аорты и острым тромбофлебитом глубоких вен.
Лечение
При подозрении на острую окклюзию сосудов конечностей пациент нуждается в неотложной госпитализации и консультации сосудистого хирурга.
При ишемии напряжения и ишемии IА степени проводится интенсивная консервативная терапия, включающая введение тромболитиков (гепарин внутривенно), фибринолитических средств (фибринолизина, стрептокиназы, стрептодеказы, тканевого активатора плазминогена), антиагрегантов, спазмолитиков. Показаны физиотерапевтические процедуры (диадинамотерапия, магнитотерапия, баротерапия) и экстракорпоральная гемокоррекция (плазмаферез).
При отсутствии положительной динамики в течение 24 ч от момента возникновения острой окклюзии сосудов конечностей необходимо выполнение органосохраняющей хирургической операции — тромбэмболэктомии из периферической артерии с помощью баллонного катетера Фогарти или эндартерэктомии.
При ишемии IБ–IIБ степеней необходимо экстренное вмешательство, направленное на восстановление кровотока: эмбол- или тромбэктомия, обходное шунтирование. Протезирование сегмента периферической артерии проводится при непротяженных острых окклюзиях сосудов конечностей.
Ишемия IIIА–IIIБ степеней является показанием к экстренной тромб- или эмболэктомии, обходному шунтированию, которые обязательно дополняются фасциотомией. Восстановление кровообращения при ограниченных контрактурах позволяет выполнить отсроченную некрэктомию или последующую ампутацию на более низком уровне.
При ишемияи IIIВ степени операции на сосудах противопоказаны, поскольку восстановление кровотока может привести к развитию постишемического синдрома (аналогичному травматической токсемии при синдроме длительного раздавливания) и гибели больного. На данной стадии выполняется ампутация пораженной конечности.
В послеоперационном периоде продолжается антикоагулянтная терапия для предупреждения ретромбоза и повторной эмболии.
Прогноз
Важнейшим прогностическим критерием при острой окклюзии сосудов конечностей является фактор времени. Ранняя операция и интенсивная терапия позволяют восстановить кровоток в 90% случаев. При поздно начатом лечении или его отсутствии наступает инвалидизация вследствие утраты конечности или летальный исход. При развитии реперфузионного синдрома гибель может наступить от сепсиса, почечной недостаточности, полиорганной недостаточности.
Профилактика
Профилактика острой окклюзии сосудов конечностей заключается в своевременном устранении потенциальных источников тромбоэмболии, профилактическом приеме антиагрегантов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
