Острый респираторный дистресс синдром протокол мз рк
J80 Синдром респираторного расстройства (дистресса) у взрослого
Основные клинические симптомы
Острый респираторный дистресс синдром (ОРДС)
I стадия:
- Симптомы основного заболевания;
- Тахипноэ 22-26 в минуту;
- При аускультации легких: жесткое дыхание, сухие хрипы;
- Качественное расстройство сознания: эйфория, беспокойство.
II стадия:
- Симптомы основного заболевания;
- Акроцианоз;
- Выраженная одышка с участием вспомогательной мускулатуры, тахипноэ > 26 в минуту;
- При аускультации легких: жесткое дыхание, сухие хрипы, единичные влажные хрипы в заднее – нижних отделах;
- Качественное расстройство сознания: возбуждение, беспокойство.
III стадия:
- Симптомы основного заболевания;
- Выраженный цианоз;
- Замедленное ( > 2 секунд) наполнение капилляров ногтевого ложа;
- Дыхание поверхностное, с участием всей вспомогательной мускулатуры, тахипноэ > 36 в минуту;
- При аускультации легких: сухие и разнокалиберные влажные хрипы;
- Качественное и количественное расстройство сознания до спутанности;
- Артериальная гипотензия;
- SpО2 < 90%, на фоне оксигенации 100% О2.
IV стадия:
- Симптомы основного заболевания;
- Выраженный цианоз, мраморность кожных покровов;
- Замедленное (> 2 секунд) наполнение капилляров ногтевого ложа;
- Дыхание поверхностное, разнообразные нарушения ритма дыхания;
- При аускультации легких: ослабленное дыхание, сухие и диффузные разнокалиберные влажные хрипы;
- Количественное расстройство сознания до сопора, комы;
- Артериальная гипотензия;
- SpО2 < 90%, на фоне оксигенации 100% О2.
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Пульсоксиметрия;
- Термометрия общая;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Мониторирование электрокардиографических данных;
- Контроль диуреза;
- Для врачей анестезиологов- реаниматологов:
- Контроль ЦВД (при наличии центрального венозного доступа).
Лечебные мероприятия
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение с возвышенным положением верхней половины туловища;
При артериальной гипотензии:
- Комбинация противошокового положения с возвышенным положением верхней половины туловища;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з маску (носовые катетеры);
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или, и для врачей анестезиологов-реаниматологов – катетеризация подключичной или, и других центральных вен (по показаниям);
- При отсутствии влажных хрипов в легких:
- Натрия хлорид 0,9% – в/в (внутрикостно), капельно, со скоростью от 5 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- Терапия основного заболевания:
- Объем лечебных мероприятий по соответствующим протоколам;
- При артериальной гипотензии (САД < 90 мм рт.ст.):
- Дофамин – 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин., на месте и во время медицинской эвакуации или, и
- Адреналин – 1 -3 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 2 до 10 мкг/мин., на месте и во время медицинской эвакуации или, и
- Норадреналин – 4 мг в/в (внутрикостно), капельно или инфузоматом, со скоростью 2 мкг/мин. на месте и во время медицинской эвакуации;
- Для врачей анестезиологов-реаниматологов:
При уровне SpО2 < 90% на фоне оксигенации 100% О2 или, и при уровне сознания < 12 баллов по шкале ком Глазго или, и при сохраняющейся гипотензии (САД < 90 мм рт.ст.):
- Перевод на ИВЛ;
- ИВЛ в режиме нормовентиляции;
- Зонд в желудок;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
Общие тактические мероприятия
При уровне SpО2 > 90% на фоне оксигенации 100 % О2, уровне сознания > 12 баллов по шкале ком Глазго, САД > 90 мм рт.ст.:
Для бригад всех профилей:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
При уровне SpО2 < 90% на фоне оксигенации 100 % О2 или, и при уровне сознания < 12 баллов по шкале ком Глазго или, и при сохраняющейся гипотензии (САД < 90 мм рт.ст.) на фоне инфузии симпатомиметиков:
Для бригад всех профилей, кроме реанимационных:
- Вызвать реанимационную бригаду;
- Проводить терапию до передачи пациента реанимационной бригаде;
Для реанимационных бригад:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
Источник
Документ показан в сокращенном демонстрационном режиме! |
Получить полный доступ к документу
Для покупки документа sms доступом необходимо ознакомиться с условиями обслуживания
Я принимаю Условия обслуживания
Продолжить
Утвержден
протоколом заседания
Экспертной комиссии по вопросам
развития здравоохранения МЗ РК
от 21 января 2014 года № 1
Клинический протокол диагностики и лечения «Респираторный дистресс синдром у новорожденного»
I. Вводная часть
1. Название протокола: Респираторный дистресс синдром у новорожденного.
2. Код протокола:
3. Код МКБ-10:
Р22.0 Синдром дыхательного расстройства у новорожденного.
4. Сокращения, используемые в протоколе:
БЛД — бронхолегочная дисплазия;
ВПС — врожденный порок сердца;
ВЖК — внутрижелудочковое кровоизлияние;
FiO2 — концентрация подаваемого кислорода;
MB — механическая вентиляция;
NIPPV -назальная вентиляция с прерывистым положительным давлением;
ОАК — общий анализ крови;
ОАП — открытый артериальный проток;
РДС — Респираторный дистресс синдром;
РН — ретинопатия недоношенных;
См. Н2О — сантиметров водного столба
СРБ — С-реактивный белок;
СРАР — постоянное положительное давление в дыхательных путях;
СУВ — синдром утечки воздуха;
ТТН — транзиторное тахипноэ новорожденных;
ТБИ — тяжелая бактериальная инфекция;
ЧД — частота дыхания;
ЧСС — частота сердечных сокращений;
ЭхоКГ — эхокардиография.
5. Дата разработки протокола: 2013 год.
6. Категория пациентов: новорожденные дети.
7. Пользователи протокола: неонатологи родовспомогательных организаций.
II. Методы, подходы и процедуры диагностики и лечения
8. Определение:
Респираторный дистресс синдром (РДС) — это состояние дыхательной недостаточности, развивающееся сразу или через небольшой промежуток времени после рождения и тяжесть его проявлений нарастает в течение первых двух дней жизни. Развитие РДС обусловлено дефицитом сурфактанта и структурной незрелостью легких, наблюдающихся в основном, но не только, у недоношенных новорожденных [1].
9. Клиническая классификация: отсутствует, так как при современной тактике проведения ранней терапии, клиническая симптоматика не достигает классического определения РДС [1, 2, 3].
10. Показания для госпитализации:
Экстренная госпитализация беременной женщины с преждевременными родами в стационар 2-3-го уровня.
11. Перечень основных и дополнительных диагностических мероприятий:
11.1 Основные диагностические мероприятия.
А. Факторы риска: гестационный возраст менее 34 недель, сахарный или гестационный диабет у матери, кесарево сечение, кровотечение у матери во время беременности, перинатальная асфиксия, мужской пол, второй (или каждый последующий) при многоплодной беременности.
Б. Клинические проявления:
РДС клинически проявляется ранними респираторными нарушениями в виде цианоза, стонущего дыхания, втяжения податливых мест грудной клетки и тахипноэ. При отсутствии терапии может наступить летальный исход вследствие прогрессирующей гипоксии и дыхательной недостаточности. При наличии адекватной терапии регресс симптоматики начинается через 2-4 дня. [1].
11.2 Дополнительные диагностические мероприятия:
Рентгенологические признаки:
Классическая картина снижения пневматизации легких в виде «матового стекла» и наличие воздушных бронхограмм.
Источник
Содержание
Общая информация
Причины
Симптомы
Диагностика
Лечение
Группы поддержки
Прогноз
Возможные осложнения
Когда необходимо обратиться к врачу
Синонимы
Общая информация
Острый респираторный дистресс-синдром (ОРДС) – жизнеугрожающее состояние, характеризующееся возникновением специфических изменений в легких, которые препятствуют поступлению достаточного количества кислорода из легких в кровь.
Причины
ОРДС может быть вызван любой тяжелой травмой легких. К распространенным причинам ОРДС относятся:
- Попадание рвотных масс в легкие (аспирация)
- Вдыхание химических веществ
- Пересадка легких
- Пневмония
- Септический шок (генерализованная инфекция организма)
- Травма
ОРДС приводит к накоплению жидкости в воздушных мешочках. Эта жидкость препятствует поступлению достаточного количества кислорода в кровоток.
Накопление жидкости способствует возникновению уплотнения легочной ткани, тем самым снижается способность легких расширяться. Уровень кислорода в крови может оставаться опасно низким, даже если человек получает кислород от аппарата искусственной вентиляции легких через дыхательную трубку (эндотрахеальная трубка).
ОРДС часто возникает наряду с недостаточностью других органов, таких как печень или почки. Курение сигарет и злоупотребление алкоголем могут быть факторами риска.

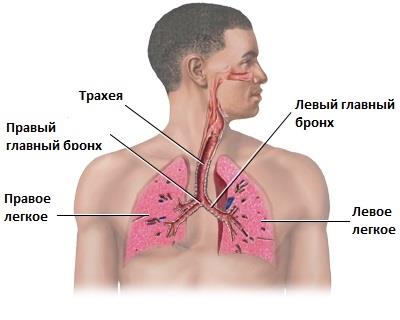
Воздух проходит через носовую полость, трахею и бронхи в легкие.
Симптомы
- Затрудненное дыхание
- Низкое артериальное давление и органная недостаточность
- Учащенное дыхание
- Одышка
Симптомы обычно развиваются в течение 24-48 часов после травмы или начала заболевания. Часто люди с ОРДС настолько больны, что не могут жаловаться на симптомы.
Диагностика
Выслушивание легких с помощью стетоскопа (аускультация) выявляет аномальные звуки, слышимые при дыхании, такие как хрипы, которые могут быть признаком скопления жидкости в легких. Артериальное давление зачастую низкое. Обычно заметен цианоз (синюшная окраска кожи, губ и ногтей, вызванная недостатком кислорода в тканях).
Обследование для выявления ОРДС:
- Газы артериальной крови
- Анализы крови, включая общий (ОАК) и биохимический анализы
- Бронхоскопия (это метод непосредственного осмотра и оценки состояния слизистых трахеобронхиального дерева (трахеи и бронхов) при помощи специального прибора — бронхофиброскопа)
- Обзорная рентгенография органов грудной клетки
- Анализ мокроты и исследование ее на выявление культуры возбудителя
- Обследование на возможные инфекции
Для исключения застойной сердечной недостаточности, которая может выглядеть примерно, как ОРДС на обзорной рентгенограмме органов грудной клетки, может потребоваться проведение эхокардиографии или катетеризации камер сердца.
Лечение
Обычно люди с ОРДС должны находиться на стационарном лечении в отделении интенсивной терапии.
Цель лечения заключается в оказании поддержки дыхания и лечении причин ОРДС и включает назначение лекарственных препаратов для лечения инфекций, уменьшения воспаления и удаления жидкости из легких.
Искусственная вентиляция легких с положительным давлением в конце выдоха (ПДКВ) используется для доставки высоких доз кислорода к поврежденным легким. При использовании этого оборудования пациентам необходимо назначать сильные седативные (успокаивающие) лекарственные препараты. Некоторые исследования показывают, что назначение лекарств, временно парализующих человека с ОРДС, увеличивает шансы на выздоровление.
Лечение продолжается до тех пор, пока пациент не сможет дышать самостоятельно.
Группы поддержки
Многие члены семей пациентов с ОРДС находятся в состоянии стресса. Часто они могут уменьшить это напряжение путем присоединения к группам поддержки, где ее члены делятся общими переживаниями и проблемами.
Прогноз
Около трети людей с ОРДС умирают от этой болезни. У выживших, как правило, восстанавливаются нормальные функции легких, но у многих людей остается постоянное (как правило, легкое) повреждение легочной ткани.
У многих после ОРДС может возникнуть потеря памяти или другие расстройства, влияющие на качество жизни. Это связано с повреждением головного мозга, которое происходит, когда легкие не работают должным образом, и мозг не получает достаточного количества кислорода.
Возможные осложнения
- Поражение многих органов и систем
- Повреждение легких (например, коллапс легкого, называемый пневмотораксом) из-за травмы от аппарата искусственной вентиляции легких, применяемого для лечения этой болезни
- Пневмосклероз (рубцевание легких)
- Вентиляторассоциированная пневмония
Когда необходимо обратиться к врачу
Как правило, ОРДС возникает при заболеваниях, по поводу которых пациент уже находится в больнице. Иногда у здоровых людей может развиться тяжелая пневмония, которая постепенно прогрессирует и возникает ОРДС. Если у вас появились проблемы с дыханием, обратитесь в службу оказания экстренной медицинской помощи по номеру 103.
Синонимы
Некардиогенный отек легких; Отек легких вследствие повышения проницаемости; Шоковое легкое; ОРДС; Острое повреждение легких
Источник
Все материалы «Медузы» о коронавирусе открыты для распространения по лицензии Creative Commons CC BY. Вы можете их перепечатать! На фотографии лицензия не распространяется.
Что такое острый респираторный дистресс-синдром — ОРДС?
Во многих случаях новая коронавирусная инфекция не вызывает симптомов или вызывает лишь незначительные. Когда заболевание проявляется серьезнее, у человека развивается пневмония, то есть воспаление легких. Это может привести к состоянию под названием «острый респираторный дистресс-синдром» (ОРДС). Если коротко, при ОРДС легкие повреждены из-за воспаления, они вмещают меньше воздуха, схлопываются и кислород не может в нужном объеме попадать в кровь. В результате у человека появляется сильная одышка и до органов доходит меньше кислорода, чем нужно. ОРДС — основная причина смерти при новой коронавирусной инфекции.
По имеющимся данным, если у человека с COVID-19 развивается ОРДС, то обычно это происходит так: на шестой-седьмой день после появления симптомов возникает одышка, а на второй-третий день после этого — острый респираторный дистресс-синдром. Это происходит, по разным данным, в 3–17% случаев.
Риск, что пневмония закончится ОРДС, выше, если заболевший — человек старшего возраста, если он злоупотребляет алкоголем, курил раньше или курит сейчас, проходит химиотерапию или у него ожирение.
Правда, ОРДС возникает не только из-за пневмонии (хотя это основная причина), но и из-за других повреждений легких вплоть до тупой травмы груди. Такого рода состояние врачи стали замечать еще во времена Первой мировой войны, название у него появилось в 1967 году, а определение — только в 1994-м.
Считается, что ОРДС возникает из-за того, что по какой-то причине начинается воспаление, на помощь приходят нейтрофилы (клетки иммунной системы) и в процессе своей работы производят токсичные вещества, которые поражают ткань, выстилающую сосуды и альвеолы. В норме кислород из воздуха в альвеолах передается в кровь, находящуюся в сосудах, а из нее обратно идет углекислый газ. Но из-за повреждения тканей барьер между сосудами и альвеолами нарушается. Воспаление само по себе также приводит к большей проницаемости капилляров. В результате жидкость (состоящая из компонентов крови и других клеток) оказывается там, где не должна находиться, а именно в пространстве, окружающем сосуды и мелкие дыхательные пути. Кроме того, как следствие возникает отек ткани, окружающей альвеолы. В конце концов альвеолы схлопываются.
Главное, что человек чувствует при ОРДС, — одышка. Он не может договорить предложение без вдоха, ему не хватает воздуха. Но одышка часто бывает и при менее серьезных состояниях, которые, правда, могут постепенно достигнуть тяжести, которая будет определяться как ОРДС. Поставить точный диагноз помогает компьютерная томография (она в этом плане гораздо лучше обычной рентгенографии и тем более флюорографии) и оценка других показателей, касающихся работы легких.
Почему этот синдром особенно часто встречается при COVID-19
Новый коронавирус умеет попадать в клетки дыхательных путей, альвеол, сосудов, сердца, почек и желудочно-кишечного тракта. Хотя легкие все же страдают больше всего. Пораженные клетки производят множество копий коронавируса и в итоге погибают. Все это запускает и поддерживает воспалительный ответ иммунной системы.
В норме сама иммунная система со временем подавляет это воспаление, и человек выздоравливает. Но при инфицировании коронавирусом чаще, чем во многих других случаях, бывает, что тормозящие механизмы иммунной системы не срабатывают как надо. В худшем варианте развития событий это приводит к состоянию под названием . Тогда захватывается весь организм, и могут поражаться даже почки и сердце. И, конечно, кроме прочего, развивается ОРДС. Другими словами, в масштабных повреждениях может принимать участие уже не вирус, который запустил агрессивный ответ, а непосредственно иммунная система человека, которая вышла из-под контроля.
Справиться с ОРДС очень непросто
При ОРДС по-хорошему нужно решить две задачи: добиться того, чтобы уровень насыщения крови кислородом был достаточным и чтобы иммунная система перестала уничтожать легкие. Первая проблема изучена лучше второй, и решения там, можно сказать, есть.
Насыщение крови кислородом
Острый респираторный дистресс-синдром не всегда означает, что за человека дышит аппарат искусственной вентиляции легких (ИВЛ). На самом деле в определенных условиях можно обойтись другими методами, хотя все же стандартная тактика — ИВЛ. Правда, не всегда аппарат именно дышит за человека: бывает, он работает во вспомогательном режиме. Оставлять человека без такой помощи в надежде, что организм справится сам, довольно опасно. Кроме того, если человек умрет, то смерть его, вполне вероятно, будет мучительной.
Из поста нью-йоркского реаниматолога Евгения Пинелиса:
«ИВЛ — поддерживающая терапия. Альтернатива ей — смерть от удушья.
Это не слишком честный полемический ход, но я могу. Вы видели, как умирают от удушья? <…> Я — видел. И помнить буду всегда и всех. Пациент с терминальной стадией фиброза легких, которому ИВЛ действительно был противопоказан, так как он не мог получить легочный трансплантат. Пожилые люди с тяжелой пневмонией, которые сами выбрали отказаться от вентиляции. помогает, но не полностью. И его надо ждать из аптеки. И видеть дыхание по сорок пять раз в минуту (попробуйте просто), синеющие губы, бред или ужас.
Во время эпидемии COVID-19 все мы видели это десятки раз. Пациенты, вырывающиеся из рук врачей и медсестер и сдирающие с себя кислородные маски. Или просто сконцентрированные только на дыхании. На всех этих 45 вдохов и выдохов. За шестьдесят секунд. Когда вместе с диафрагмой работает все тело, кажется иногда, что даже икроножные мышцы».
Если стандартная версия ИВЛ не помогает, человека могут положить на живот, продолжая вентиляцию легких (это предлагает и Всемирная организация здравоохранения). Так, судя по всему, перераспределяется кровоток в легких, и кровь протекает по тем участкам, в которых кислород может в нее попасть.
При тяжелом ОРДС еще используют препараты для и — редко — . Хотя польза от этих препаратов вызывает споры. Российский Минздрав предлагает в этих случаях также использовать смесь гелия и кислорода, но в зарубежных рекомендациях ничего подобного нет, и оснований для применения такой тактики, судя по всему, тоже.
В крайнем случае можно использовать экстракорпоральную мембранную оксигенацию (ЭКМО), то есть пропускать кровь пациента через аппарат, который обогащает ее кислородом, забирает углекислый газ и возвращает ее человеку. Но такие аппараты редки и требуют большого количества специально обученного персонала. Кроме того, эффективность ЭКМО при новой коронавирусной инфекции под сомнением, хотя Всемирная организация здравоохранения предлагает рассмотреть такой вариант.
Налаживание работы иммунной системы
Что касается работы иммунной системы, сейчас есть средства, которые, предположительно, могут сработать точечно и повлиять на нужные механизмы. Но, как обычно бывает в случае COVID-19, достаточно хороших исследований еще нет. При похожих состояниях — когда иммунная система ведет себя агрессивно — иногда назначаются некоторые моноклональные антитела (например, тоцилизумаб). Они могут снижать уровень веществ, участвующих в процессе воспаления. Есть небольшие работы, которые показывают эффективность тоцилизумаба, но пока нет по-настоящему надежных исследований, которые бы показывали эффективность этого подхода при новой коронавирусной инфекции. По всей видимости, если он и работает, то в тяжелых случаях, но при этом до развития ОРДС.
Более грубое вмешательство может привести к распространению вируса. Поэтому, например, глюкокортикоиды, которые подавляют работу иммунной системы, рекомендуют использовать только в крайних случаях, и то не все организации.
С этим синдромом есть еще одна проблема, которая делает новый коронавирус особенно опасным
Даже если человек пережил ОРДС, это не значит, что он станет прежним и в психическом, и в физическом смысле. Примерно у 40% бывших пациентов в той или иной степени нарушается мышление. Возможно, это связано с тем, что какое-то время мозг получал недостаточно кислорода. У таких людей чаще бывают депрессия, тревога и посттравматическое стрессовое расстройство. Части из них сложнее выдерживать прежние физические нагрузки, а легкие обычно работают хуже, чем раньше.
Дарья Саркисян
Редакция благодарит за помощь в подготовке материала анестезиолога-реаниматолога, руководителя отделения анестезиологии Ильинской больницы Вадима Сизова.
Источник
