Острый коронарный синдром формулировка диагноза
Министерство здравоохранения РФ
Федеральное государственное бюджетное образовательное учреждение высшего образования «Читинская государственная медицинская академия»
ПРОТОКОЛ ВЕДЕНИЯ ПАЦИЕНТА
С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ
Чита 2018
Авторы:
Говорин А.В.
Горбунов В.В.
Ларёва Н.В.
Шангина А.М.
Зайцев Д.Н.
Дурова О.А.
Список сокращений:
АГ – артериальная гипертензия
АСК — ацетилсалициловая кислота
АТТ – антитромботическая терапия
БАБ – бета-блокаторы
ГЛЖ – гипертрофия левого желудочка
ИБС – ишемическая болезнь сердца
ИМ – инфаркт миокарда
ИМБП ST – инфаркт миокарда без подъема сегмента ST
ИМП ST – инфаркт миокарда с подъемом сегмента ST
КА – коронарная артерия
КАГ — коронароангиография
КФК – креатинфосфокиназа
ЛНПГ – левая ножка пучка Гиса
ЛПВП — липопротеины высокой плотности
НС – нестабильная стенокардия
НМГ — низкомолекулярный гепарин
НФГ — нефракционированный гепарин
ОИМ – острый инфаркт миокарда
ОКС – острый коронарный синдром
ОКСБП ST – острый коронарный синдром без подъема сегмента ST
ОКСП ST – острый коронарный синдром с подъемом сегмента ST
ПНПГ – правая ножка пучка Гиса
ПСО-первичное сосудистое отделение
РСЦ-региональный сосудистый центр
САД – систолическое АД
СМП – скорая медицинская помощь
СН – сердечная недостаточность
Стр – сердечный тропонин
ТЛТ – тромболитическая терапия
ЭКГ – электрокардиограмма
ЧКВ – чрескожное коронарное вмешательство
Для ИБС, как хронического заболевания, характерны периоды стабильного течения и обострений. Период обострения ИБС обозначают, как ОКС. Это понятие включает в себя:
- ОИМ: ИМПST, ИМБПST, ИМ, диагностированный по изменениям ферментов (биомаркерам), по поздним ЭКГ признакам.
- Нестабильная стенокардия.
ОКС — любая группа клинических признаков или симптомов, позволяющих подозревать ОИМ или НС, являющихся разными клиническими проявлениями единого патофизиологического процесса – тромбоза различной степени выраженности на поверхности поврежденной атеросклеротической бляшки или эрозии эндотелия КА, и последующих дистальных тромбоэмболий.
Термин (рабочий диагноз) «ОКС» используется в первые 24 часа заболевания, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. У больного с клинической картиной, заставляющей подозревать развитие ОКС, лечебная тактика зависит от обнаруженных изменений ЭКГ. Понятия «ИМ» и «нестабильная стенокардия» (ОКС, не закончившийся появлением признаков некроза миокарда) сохраняются для использования при формулировании окончательного диагноза.
При первом контакте врача с больным при подозрении на наличие ОКС по клиническим и ЭКГ признакам он может быть отнесен к одной из двух его основных форм:
- ОКСБП ST. Больные с наличием боли или других неприятных ощущений (дискомфорта) в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без стойкого подъема сегмента ST.
- ОКСП ST. Больные с наличием боли или других неприятных ощущений (дискомфорта) в грудной клетке и стойким подъемом сегмента ST или «новой», впервые возникшей, или предположительно впервые возникшей блокадой ЛНПГ и ПНПГ на ЭКГ. Стойкие подъемы сегмента ST отражают наличие острой полной окклюзии КА.
Клиническая картина
Типичные клинические признаки: ангинозная боль (давящая, сжимающая, жгучая) в покое продолжительностью более 20 минут, впервые возникшая стенокардия, соответствующая по степени выраженности II-IIфункциональному классу, прогрессирующая стенокардия (стенокардия crescendo).
Атипичные проявления: разнохарактерные болевые ощущения в грудной клетке, возникающие в покое, боль в эпигастрии, острые расстройства пищеварения, плевральные боли, нарастающая одышка.
Вопросы, которые необходимо обязательно задать при обращении пациента по поводу боли в грудной клетке (кликните мышкой по данной строке!!!).
Если больной описывает типичную клинику острого коронарного синдрома, сообразно вариантам ответов Алгоритма, диагноз ОКС высоко вероятен. Больной нуждается в экстренной регистрации и интерпретации ЭКГ и госпитализации в стационар.
Электрокардиография
ЭКГ покоя — основной метод оценки больных с ОКС. Следует обеспечить регистрацию ЭКГ при наличии симптомов и сравнить с ЭКГ, снятой после их исчезновения, а также со «старыми» ЭКГ, полученными до настоящего обострения, особенно при наличии ГЛЖ, предшествовавшего ИМ, других изменений, затрудняющих интерпретацию сегмента ST.
ЭКГ признаки ОКС – смещения сегмента ST и изменения зубца Т. Вероятность наличия ОКС выше при сочетании соответствующей клинической картины с депрессией сегмента ST > 1 мм в двух или более смежных отведениях, инверсией зубца Τ >1 мм в отведениях с преобладающим зубцом R; неспецифические смещения сегмента ST и изменения зубца Т, по амплитуде ≤1 мм, менее информативны.
Нормальная ЭКГ у больных с симптомами, заставляющими подозревать ОКС, не исключает его наличия. Однако если во время сильной боли регистрируется нормальная ЭКГ, следует упорнее искать другие возможные причины жалоб больного.
ВАЖНО! Регистрация и интерпретация ЭКГ в 12 стандартных отведениях у больного с симптомами, подозрительными на наличие ОКС, должна быть обеспечена в течение 10 минут после первого контакта медицинского работника с пациентом. Это необходимо для определения тактики ведения больного с ОКС. в случае отсутствия изменений на стандартной ЭКГ рекомендуется записать ЭКГ в дополнительных отведениях (V3R, V4R, V7-V9).
Биохимические маркеры повреждения миокарда
Для подтверждения некроза миокарда рекомендуется определение уровня биохимических маркеров повреждения кардиомиоцитов, предпочтительно сердечных тропонинов Т и/или I, допустимым является определение массы МВ фракции КФК.
Исследование крови на сердечные маркеры следует проводить в острый период, но не следует дожидаться их результатов с тем, чтобы начинать реперфузионную терапию.
Для подтверждения или исключения некроза миокарда (при негативном результате первого исследования) необходимо повторное исследование крови через 6-12 часов после поступления и после любого эпизода сильной боли в грудной клетке.
Лечение больного с ОКС представляет собой единый процесс, начинающийся на догоспитальном этапе и продолжающийся в стационаре. Для этого бригады СМП и стационары, куда поступают больные с ОКС, должны работать по единому алгоритму, основанному на единых принципах диагностики, лечения и едином понимании тактических вопросов.
ВЕДЕНИЕ БОЛЬНОГО С ОКСБП ST
НА ЭТАПЕ ПЕРВИЧНОЙ МЕДИКО-САНИТАРНОЙ И СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (ДОГОСПИТАЛЬНЫЙ ЭТАП)
Первый контакт с медицинским работником (врачом, фельдшером):
- Нитроглицерин таблетки под язык или спрей.
- Ацетилсалициловая кислота (АСК) 150-300 мг разжевать, если не давался ранее (формы АСК, не покрытые кишечнорастворимой оболочкой).
- Антагонисты рецепторов P2Y12 – дополнительно к аспирину: — Тикагрелор в нагрузочной дозе 180 мг, далее по 90 мг 2 раза в день; — Прасугрель в нагрузочной дозе 60 мг, далее – 10 мг в сутки; — Клопидогрель в нагрузочной дозе 300 мг, далее по 75мг в день (рекомендуется только тем пациентам, которые не могут получать тикагрелор или прасугрель).
- Морфин (или др. наркотический анальгетик) в/в дробно при болевом синдроме и/или острой левожелудочковой недостаточности.
- Фондапаринукс натрия 2,5 мг п/к, или Эноксапарин 1мг/кг п/к или Гепарин НФГ 60-70 Ед/кг в/в (не более 5000 ЕД).
- При рецидивировании болей – инфузия нитроглицерина, БАБ в/в (метопролол).
- Ингаляционная поддержка кислородом. Кислород показан пациентам с гипоксией (SрO2 < 90%), одышкой или острой сердечной недостаточностью.
- Оценить степень выраженности факторов, способствующих усугублению ишемии, — уровень АД, СН, аритмии. Принять меры к их устранению.
- Быстрая транспортировка в стационар (не тратить время на вызов специализированной бригады).
Формулировка диагноза. Диагноз при первичном контакте с пациентом необходимо формулировать кратко с указанием формы ОКС и тяжелых осложнений. Формулировка полного клинического диагноза не входит в число обязательных задач бригад скорой медицинской помощи и не является условием принятия решения о необходимости экстренной госпитализации (приказ № 918н). Важное значение для ведения пациента имеет указание времени начала боли.
Пример формулировки диагноза:
- Ds: ИБС. Острый коронарный синдром без подъема ST от 11.01.2018.
ВЕДЕНИЕ БОЛЬНОГО С ОКСП ST
НА ЭТАПЕ ПЕРВИЧНОЙ МЕДИКО-САНИТАРНОЙ И СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (ДОГОСПИТАЛЬНЫЙ ЭТАП)
Первый контакт с медицинским работником:
- Морфин до 10 мг в/в дробно при болевом синдроме и/или острой левожелудочковой недостаточности.
- Разжевать таблетку, содержащую 250 мг АСК (не покрытую кишечнорастворимой оболочкой).
- Принять per os 300 мг клопидогрела для больных в возрасте до 75 лет или 75мг – для больных в возрасте 75 лет и старше.
- Эноксапарин 30мг в/в с последующим п/к введением через 15 минут 1 мг/кг массы тела – для лиц до 75лет или ведение 0,75мг/кг массы тела п/к без в/в болюса для лиц 75 лет и старше; или гепарин НФГ 60 МЕ/кг в/в (не более 4000 ЕД); или Фондапаринукса натрия 2,5мг в/в, (только в случае, если планируется проведение тромболизиса стрептокиназой, при планируемом первичном ЧКВ не применяется).
- Начать в/в инфузию нитроглицерина, в первую очередь больным с сохраняющимся ангинозным синдромом, АГ, острой СН.
- Ингаляционная поддержка кислородом
- Начать лечение β-блокаторами (учитывать противопоказания!). Предпочтительно первоначальное в/в введение (метопролол), особенно у больных с ишемией миокарда, которая сохраняется после в/в введения наркотических анальгетиков или рецидивирует, АГ, тахикардией или тахиаритмией, не имеющих СН и других противопоказаний к β-блокаторам.
В случае, если от момента начала болевого синдрома прошло не более 12 часов – обязательно проведение реперфузионной терапии:
- Если пациент может быть доставлен в стационар с возможностью ЧКВ (РСЦ) в течение ближайших 120 минут – немедленная транспортировка, при этом персонал сосудистого центра должен быть информирован по телефону о транспортируемом больном.
- В противном случае – показано проведение ТЛТ на догоспитальном этапе (старт – в течение первых 10 минут после установления диагноза ОКС с подъемом сегмента ST) при наличии показаний и отсутствии противопоказаний. Предпочтительным методом является введение Тенектеплазы.
- В случае если после пояления симптомов прошло более 12 часов и тромболизис невозможен, рекомендуется доставка больного в инвазивный центр, где должно быть выполнено первичное ЧКВ (в срок до 48 часов).
- Рутинное ЧКВ окклюзированной артерии более 48 часов от начала болей у стабильных пациентов без признаков ишемии не рекомендуется.
Пример формулировки диагноза:
- Ds: ИБС. Острый коронарный синдром с подъемом ST от 11.01.2018. ОСН Killip II, неустойчивая желудочковая тахикардия.
При симптомах повторной ишемии миокарда, тяжелой недостаточности кровообращения, шоке, КАГ с целью уточнения дальнейшей тактики лечения, проводится безотлагательно.
СТАНДАРТЫ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОКС
Необходимо отметить факт наличия стандартов скорой медицинской помоши при ОКС, разработанных Министерством здравохранения Российской Федерации:
- Приказ от 24 декабря 2012 г. № 1387н «Об утверждении стандарта скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST».
- Приказ от 05 июля 2016 N 457н «Об утверждении стандарта скорой медицинской помощи при остром трансмуральном инфаркте миокарда».
Источник
Справочник болезней
«Сначала победи, потом сражайся»
ОПРЕДЕЛЕНИЕ ОСТРОГО КОРОНАРНОГО СИНДРОМА
Клинические симптомы острой ишемии миокарда, включая инфаркт миокарда и нестабильную стенокардию, обычно вызванные атеросклерозом коронарных артерий и ассоциирующиеся с повышением риска сердечной смерти (ACC/AHA).
Спектр повреждений миокарда (ESC/ACC/AHA/WHF)
ТИПЫ ИНФАРКТА МИОКАРДА (ESC/ACCF/AHA/WHF)
• Тип 1: Коронарный атеротромбоз.
• Тип 2: Дисбаланс между снабжением миокарда кислородом и потребностью, не связанный с коронарным тромбозом.
• Тип 3: Сердечная смерть.
• Тип 4a: Последствия коронарного вмешательства.
• Тип 4b: Тромбоз стента.
• Тип 4c: Рестеноз внутри стента или после ангиопластики.
• Тип 5: Последствия коронарного шунтирования.
Расслоение коронарной артерии
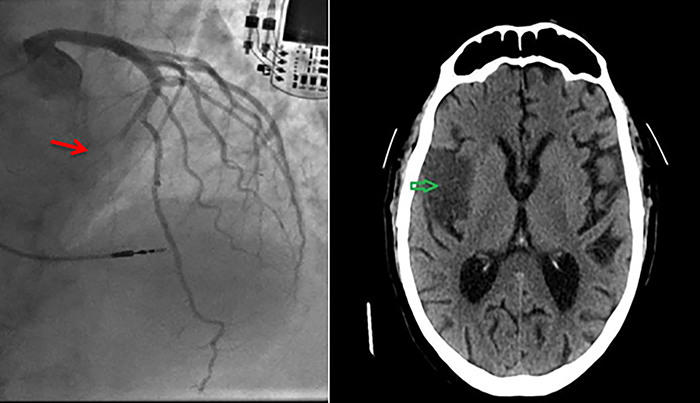
Расслоение и дистальный тромбоз передней нисходящей коронарной артерии.
Алгоритм диагностики острого коронарного синдрома (ESC)
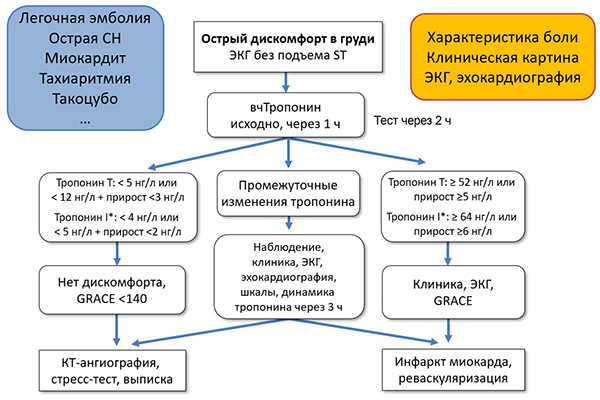
* – Abbott-hs-cTnI-Architect
КРИТЕРИИ ДИАГНОЗА ИНФАРКТА МИОКАРДА (ESC/ACCF/AHA/WHF)
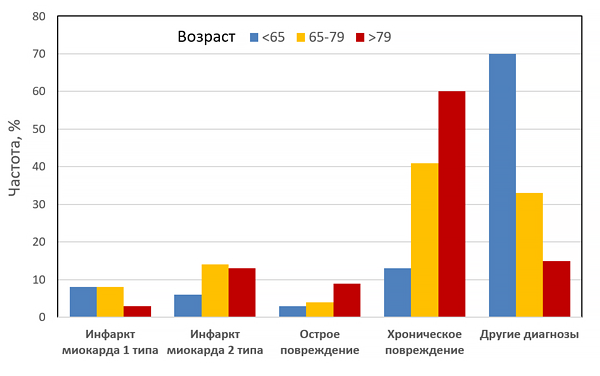
Инфаркт миокарда 1–2 типов
Острое повреждение миокарда с клиникой миокардиальной ишемии и повышением и/или снижением сердечного тропопнина, если хотя бы одно значение выше порогового уровня (99 перцентиля) и присутствует хотя бы один признак:
• симптомы ишемии миокарда;
• новые ишемические изменения ЭКГ;
• формирование патологических зубцов Q на ЭКГ;
• визуализационные признаки новой потери жизнеспособного миокарда или нарушений локальной сократимости, характерные для ишемической этиологии;
• внутрикоронарный тромб при ангиографии или аутопсии (не для 2 типа).
Инфаркт миокарда 3 типа
Сердечная смерть с симптомами, возможно связанными с ишемией миокарда, сопровождающаяся предположительно новыми ишемическими изменениями ЭКГ или фибрилляцией желудочков, если смерть наступила до получения образцов крови или до повышения уровня биомаркеров или инфаркт миокарда выявлен при аутопсии.
Инфаркт миокарда 4 типа
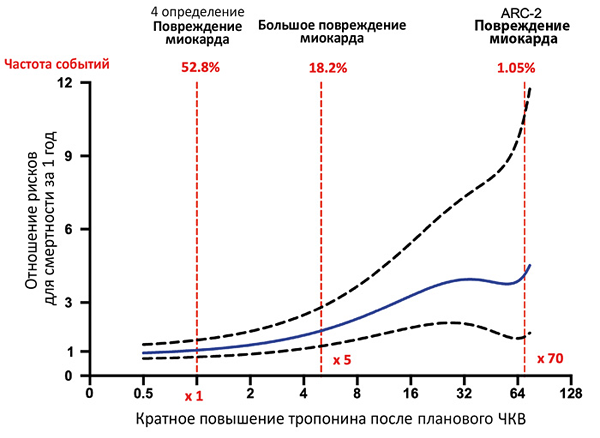
В период до 48 ч после чрескожного коронарного вмешательства уровень тропонина повысился >5 раз от порогового уровня при исходно нормальном уровне или >20% при исходно повышенном содержании (стабильном или снижающемся). Дополнительно присутствует хотя бы один признак: симптомы ишемии миокарда, новые ишемические изменения или патологический зубец Q на ЭКГ, визуализационные признаки новой потери жизнеспособного миокарда или нарушений локальной сократимости, характерные для ишемической этиологии, ангиографические признаки снижения кровотока вследствие процедуры, тромбоз стента или рестеноз.
Инфаркт миокарда 5 типа
В период до 48 ч после коронарного шунтирования уровень тропонина повысился >10 раз от порогового уровня при исходно нормальном уровне или >20 % и >10 раз от порогового уровня при исходно повышенном содержании (стабильном или снижающемся). Дополнительно присутствует хотя бы один признак: патологический зубей Q на ЭКГ, ангиографические признаки окклюзии шунта или нативной коронарной артерии, визуализационные признаки новой потери жизнеспособного миокарда или нарушений локальной сократимости, характерные для ишемической этиологии.
Инфекция и риск инфаркта миокарда
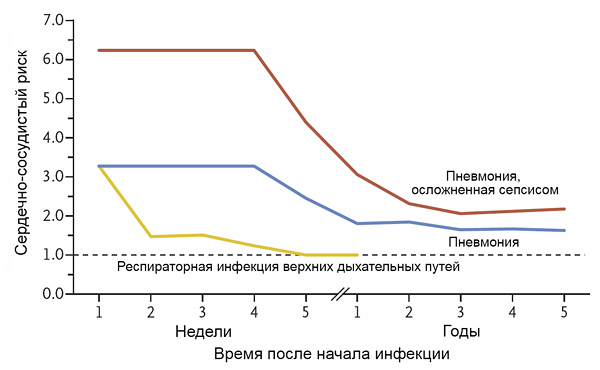
Musher D, et al. N Engl J Med. 2019;2:171–6.
КРИТЕРИИ ПЕРЕНЕСЕННОГО ИНФАРКТА МИОКАРДА (ESC/ACCF/AHA/WHF)
• Патологические зубцы Q c симптомами или без них при отсутствии неишемических причин.
• Визуализационные признаки (эхокардиография, сцитниграфия) утраты жизнеспособного миокарда, характерные для ишемической этиологии.
• Патоморфологические признаки перенесенного инфаркта миокарда.
Морфология
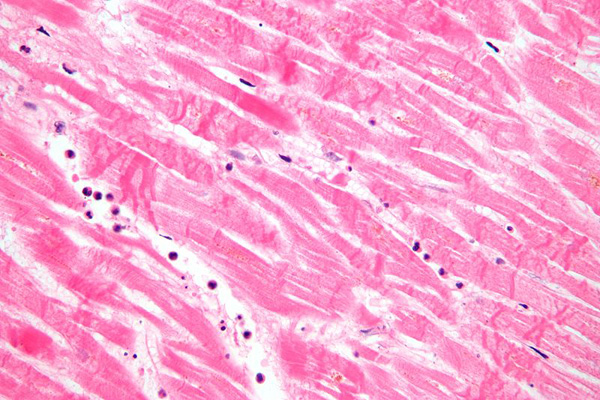
Коагуляционный некроз и волнистые волокна при однодневном инфаркте миокарда. Широкие пространства между погибшими волокнами включают отек жидкости и редкие нейтрофилы.
ПАТОГЕНЕЗ ИНФАРКТА МИОКАРДА
• Тромб при разрыве или эрозии атеросклеротической бляшки.
• Спазм на фоне атеросклероза, дистальная эмболия.
• Некоронарогенный факторы: лихорадка, тахикардия, тиреотоксикоз (вазоспазм), анемия, гипоксемия, гипотензия, аллергия (вазоспазм).
Морфология бляшки и риск сосудистых катастроф
Stone G, et al. N Engl J Med. 2011;364:226–35.
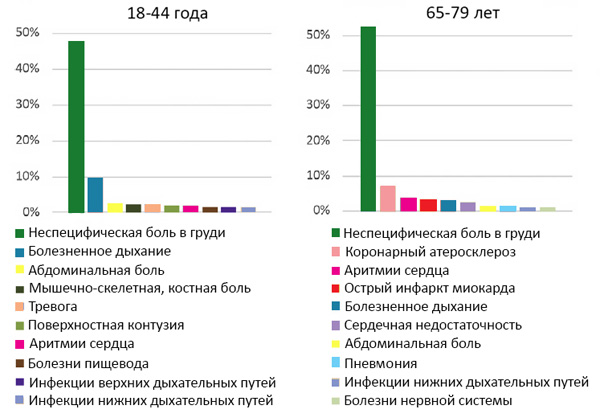
ДИАГНОСТИКА КЛИНИЧЕСКАЯ
Типичная
• Дискомфорт или боли в грудной клетке, более 20 мин,
отсутствие связи с положением тела, кашлем и дыханием, нет эффекта нитроглицерина.
Атипичная
• Дискомфорт в шее, челюсти, руках, между лопаток, эпигастрии.
• Одышка.
• Общая слабость.
• Обморок.
• Острое нарушение мозгового кровообращения.
• Тошнота, рвота.
• Без симптомов.
Инфаркт миокарда и внешняя температура
Tofield A. Eur Heart J. 2017;38:140.
ДИНАМИКА БИОМАРКЕРОВ ПОВРЕЖДЕНИЯ (NACB; ESC)
| Маркер | Начало подъема, ч | Пик концентрации, ч | Длительность подъема |
| вчТропонин Т | 1 | 24–48 | 5–14 сут |
| вчТропонин I | 1 | 24–36 | 4–7 сут |
| Креатинкиназа-МВ | 4 | 24 | 24–36 ч |
| Миоглобин | 2 | 6–8 | 12–24 ч |
ЭЛЕКТРОКАРДИОГРАММА (ESC/ACCF/AHA/WHF)
Острая ишемия миокарда (нет БЛНПГ или гипертрофии левого желудочка)
• Новые ишемические изменения в двух смежных отведениях.
• Подъем ST ≥1 мм, исключая отведения V2–3.
• Подъем ST ≥2 мм у мужчин (≥2.5 мм до 40 лет) и ≥1.5 мм у женщин в V2–3.
• Новая горизонтальная или нисходящая депрессия сегмента ST ≥0.5 мм.
• Новая инверсия зубца Т ≥1 мм при доминирующих зубцах R или R/S >1.
Предшествующий инфаркт миокарда
• Комплексы QS или зубцы Q ≥0.03 сек и глубиной ≥1 мм в двух смежных отведениях.
• Комплексы QS или зубцы Q ≥0.02 сек в V2–3.
• Зубец R ≥0.04 сек в V1–2 и соотношение R/S ≥1 в сочетании с конкордантным положительным зубцом T без нарушения проводимости.
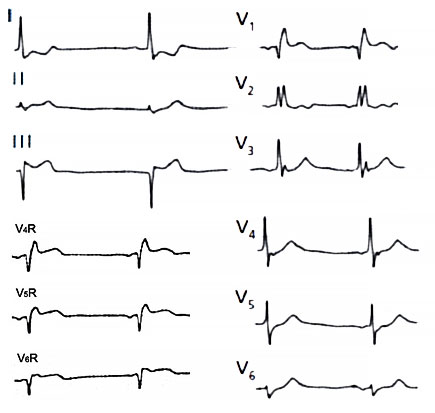
ЭКГ при полной окклюзии левой нисходящей артерии
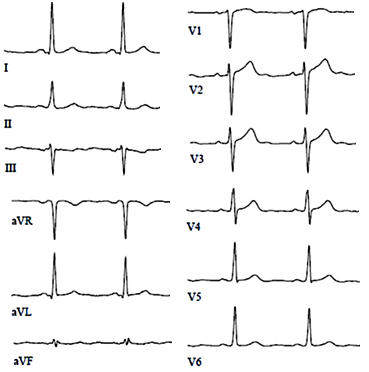
ЭКГ при окклюзии левой главной коронарной артерии
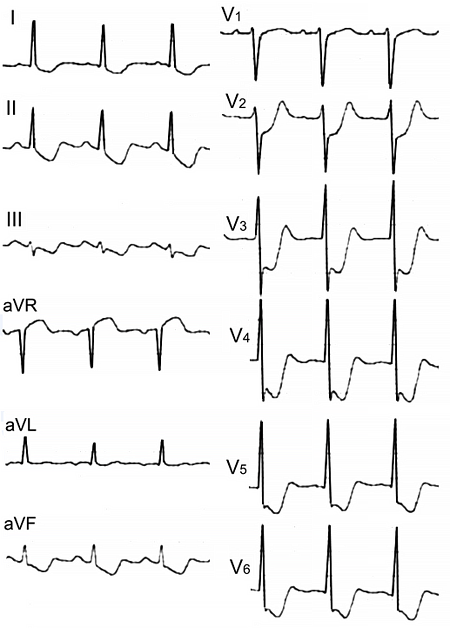
ЭКГ при инфаркте миокарда правого желудочка

ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
• Острая сердечная недостаточность: кардиогенный шок, отек легкого.
• Разрыв миокарда.
• Фибрилляция желудочков, асистолия.
• Аритмии сердца: желудочковая тахикардия, дисфункция/синдром слабости синусового узла, атриовентрикулярная блокада.
• Аневризма левого желудочка.
• Внутрисердечный тромбоз.
• Осложнения, связанные с лечением: гастроинтестинальные язвы и кровотечения, геморрагический инсульт, гипотензия.
Ошибка диагностики инфаркта миокарда
Перфорация пищевода с пенетрацией миокарда, вызванная мясной костью.
Пациент 73 лет, сильная боль в груди, ЧСС 112 в мин., АД 90/50 мм рт. ст. Erdal U, et al. J Med Case Rep. 2015;9:57.
НЕАТЕРОСКЛЕРОТИЧЕСКИЕ ПРИЧИНЫ ИНФАРКТА МИОКАРДА
• Васкулит, артериит.
• Гипертрофия левого желудочка.
• Эмболия в коронарные артерии (холестерин, воздух, септические эмболы).
• Врожденные аномалии коронарных артерий.
• Травма коронарных артерий.
• Коронарный вазоспазм.
• Химические вещества: кокаин, амфетамины, эфедрин.
• Гипоксемия: тяжелая анемия, дыхательная недостаточность.
• Острый аортальный синдром.
• Другие болезни: синдром Марфана, болезнь Кавасаки, прогерия.
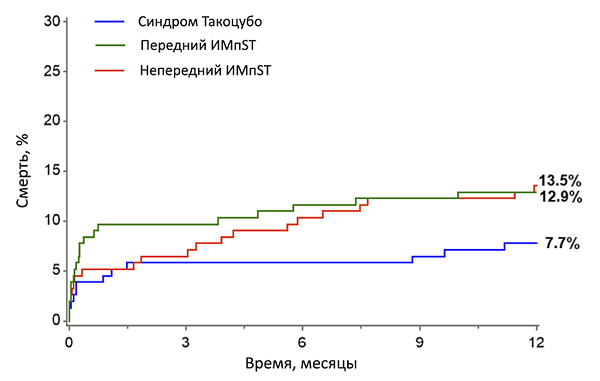
КРИТЕРИИ КАРДИОМИОПАТИИ ТАКОЦУБО (Mayo Clinic)
• Подозрение на острый инфаркт миокарда с прекордиальными болями и подъемом ST в острую фазу.
• Преходящая гипокинезия или акинезия средних и верхушечных областей левого желудочка и функциональная гиперкинезия базальных отделов при эхокардиографии.
• Нормальные коронарные артерии (сужение <50%) в первые 24 ч после начала симптомов.
• Отсутствие значительной травмы головы, внутримозгового кровоизлияния, подозрения на феохромоцитому, миокардит или гипертрофическую кардиомиопатию.
Правосторонний отек легкого
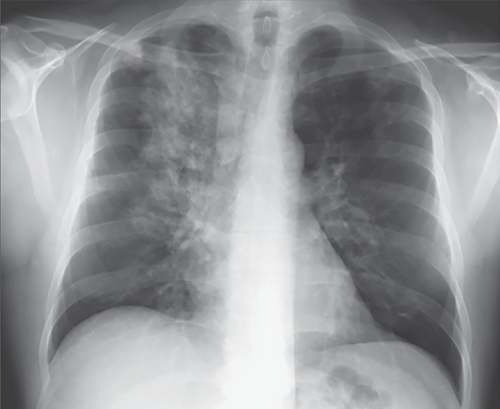
Отек верхней доли справа, связанный с острой митральной регургитаций при инфаркте папиллярных мышц.
КЛАССИФИКАЦИЯ ОСТРЫХ КОРОНАРНЫХ СИНДРОМОВ
ST на электрокардиограмме
• Инфракт миокарда с подъемом ST.
• Острый коронарный синдром/инфаркт миокарда без подъема ST.
• Острое повреждение миокарда.
Типы (причины)
• 1–5 типы.
Локализация по ЭКГ
• Перегородка: V1–2.
• Передняя стенка левого желудочка: V3–4.
• Боковая стенка левого желудочка: V5–6.
• Задняя стенка левого желудочка: V7–9.
• Нижняя стенка левого желудочка: V2–3, aVF.
• Правый желудочек: V3R–4R.
Особые формы
• Необструктивная коронарная болезнь.
• Расслоение коронарной артерии.
• Коронарная ангиопластика.
• Тромбоз стента.
ФОРМУЛИРОВКА ДИАГНОЗА
• ОКС без подъема ST (12:40, 12.03.2020), высокий риск. [I24.9]
• Инфаркт миокарда с подъемом ST передне-септальной области левого желудочка (тромболизис фортеплазе 4:20, 12.04.2019). Killip III. Мономорфная желудочковая тахикардия. [I21.0]
• Инфаркт миокарда без подъема ST боковой стенки левого желудочка (12.04.2019), высокий риск. [I21.0]
• Инфекционный эндокардит (2010, 10.02.2020), недостаточность аортального клапана, ХСН III ФК. Инфаркт миокарда 2 типа, без подъема ST, передней стенки левого желудочка (24.02.2020).
• Пароксизмальное типичное трепетание предсердий (1:1), осложненное инфарктом миокарда 2 типа (14.11.2019). [I48.3]
• Стентирование передней нисходящей коронарной артерии (Xience, 10.11.2019). Инфаркт миокарда 4б типа, без подъема ST, передний (10.11.2019). [I21.4]
• Инфаркт миокарда без подъема ST (29.11.2015), ассоциированный с амфетамином. [I21.4]
Прогноз инфаркта миокарда 1 и 2 типов (SWEDEHEART)
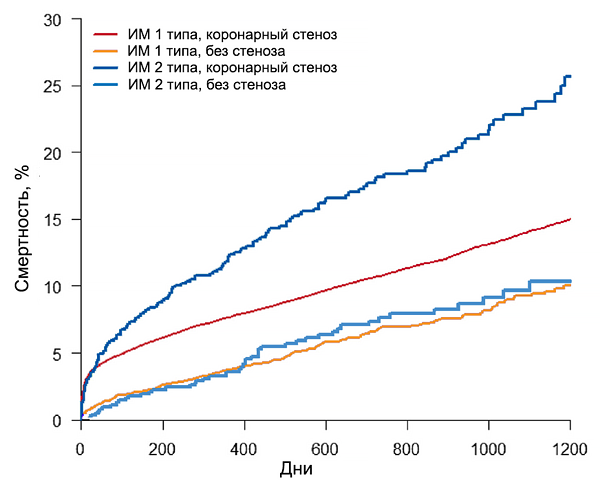
Baron T, et al. Am J Med. 2016;129:398–406.
ВИДЫ РЕПЕРФУЗИИ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ С ПОДЪЕМОМ ST
• Тромболизис (фибринолиз): стрептокиназа, тканевой активатор плазминогена (алтеплаза, тенектеплаза).
• Инвазивная: балонная ангиопластика.
• Фармаконвазивная: тромболизис (догоспитальный) с последующей ангиопластикой.
ПОКАЗАНИЯ ДЛЯ РЕПЕРФУЗИИ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ С ПОДЪЕМОМ ST (ACCF/AHA; ESC)
Общие показания
• <12 ч от начала дискомфорта в груди.
• Подъем ST ≥1 мм в 2 смежных отведениях (V1–6 или I, aVL или II, III, aVF или V3–4R).
• Клинические и/или электрокардиографические признаки сохраняющейся/рецидивирующей ишемии миокарда в период >12 ч.
Инвазивная реперфузия
• Предпочтительный метод при соответствующих сроках и опытном операторе.
• Острая сердечная недостаточность Killip III–IV.
• Тромболитики неэффективны или противопоказаны.
• Пациент переносит рентгенконтрастные препараты.
Тромболизис
• Задержка инвазивной реперфузии ≥120 мин после диагноза.
• <2–3 ч от начала симптомов при низком риске кровотечений, задержка инвазивной реперфузии.
• Отсутствие противопоказаний к тромболитикам.
• Анафилаксия на рентгенконтрасты.
Годовая смертность и время реперфузии (CAPTIM, WEST)
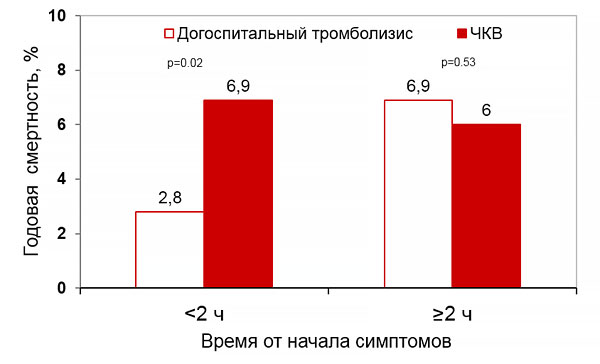
Westerhout C, et al. Am Heart J. 2011;161:283–90.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ТРОМБОЛИЗИСА (ACCF/AHA)
Абсолютные
• Любая предшествующая внутримозговая геморрагия.
• Известное заболевание сосудов головного мозга (например, артериовенозная мальформация).
• Злокачественное новообразование центральной нервной системы.
• Ишемический инсульт в течение 3 мес, исключая первые 4.5 ч.
• Подозрение на расслоение аорты.
• Активное кровотечение или геморрагическое заболевание (исключая месячные).
• Закрытая травма головы или лица в течение 3 мес.
• Хирургия головного или спинного мозга в течение 2 мес.
• Тяжелая неконтролируемая гипертензия (без эффекта от неотложного лечения).
Относительные
• В анамнезе хроническая, тяжелая, плохо контролируемая артериальная гипертензия.
• Тяжелая артериальная гипертензия при поступлении (АД систолическое >180 или АД диастолическое >110 мм рт. ст.).
• Ишемический инсульт >3 мес в анамнезе.
• Деменция.
• Внутримозговая патология, не относящаяся к абсолютным противопоказаниям.
• Длительная (>10 мин) или травматичная реанимация.
• Большая хирургия до 3 нед.
• Недавнее (2–4 нед) внутреннее кровотечение.
• Некомпрессируемые пункции (например, биопсия печени или люмбальная).
• Беременность или первая неделя после родов.
• Терапия оральными антикоагулянтами.
• Активная гастродуоденальная язва.
• Инфекционный эндокардит.
• Тяжелые заболевания печени.
Время до первичной ангиопластики и летальность
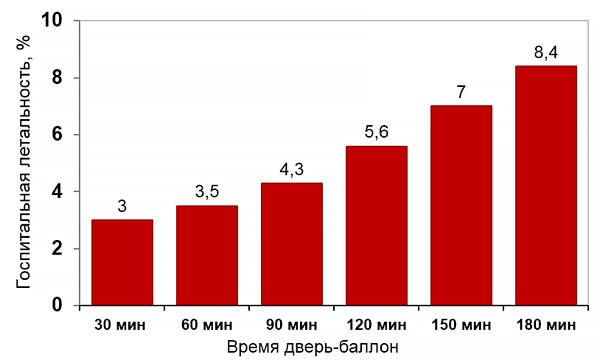
Rathore S, et al. BMJ. 2009;338:b1807.
ПОКАЗАНИЯ ДЛЯ ИНВАЗИВНОГО ЛЕЧЕНИЯ ПРИ ОКС БЕЗ ПОДЪЕМА ST (ESC)
Экстренное лечение
• Рефрактерные ангинозные боли.
• Острая сердечная недостаточность (III–IV класс по Killip).
• Жизнеопасные аритмии (фибрилляция желудочков, желудочковая тахикардия).
• Повторные изменения ST-T, особенно с подъемом ST.
Ранее (<24 ч) лечение
• Повышение и снижение уровня тропонина, характерное для ИМ.
• Динамические изменения ST или T (симптомные или латентные).
• Высокий риск (шкала GRACE >140, mini-GRACE >112, PURSUIT >14).
В период госпитализации
• Диабет.
• Снижение функции почек (СКФ <60 мл/мин/1.73 м²).
• Сниженная функция левого желудочка (ФВ <40%).
• Ранняя постинфарктная стенокардия.
• Недавнее чрескожное коронарное вмешательство.
• Предшествующее коронарное шунтирование.
• Умеренный риск (шкала GRACE 109–140).
Сравнение баллонной контрпульсации и внутрисердечного насоса при шоке
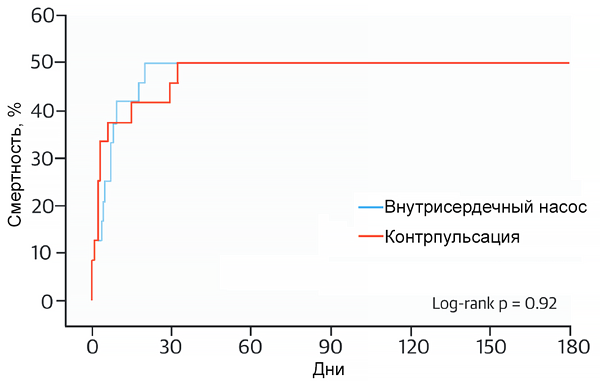
Ouweneel D, et al. J Am Coll Card. 2017;69:278.
ЛЕЧЕНИЕ МЕДИКАМЕНТОЗНОЕ
• Дезагреганты: аспирин + тикагрелор или клопидогрел или прасугрел (при ЧКВ).
• Фондапаринукс или эноксапарин или нефракционированный гепарин (инфузия).
• Бета-блокаторы: атенолол, метопролол, пропранолол.
• ИАПФ: лизиноприл, зофеноприл, каптоприл.
• Нитраты (инфузия нитроглицерина): при рецидивирующих болях, сердечной недостаточности, гипертензии.
ВТОРИЧНАЯ ПРОФИЛАКТИКА
• Противотромботические препараты: аспирин, тикагрелор, клопидогрел.
• Бета-блокаторы: атенолол, бисопролол, карведилол, метопролол.
• ИАПФ: лизиноприл, рамиприл, каптоприл, зофеноприл, эналаприл.
• Статины: розувастатин 20–40 мг, аторвастатин 80 мг.
• Коррекция факторов риска: снижение АД <130/80 мм рт. ст., отказ от курения, контроль гликемии (HbA1c 6.5–7% не допуская гипогликемии) с помощью ингибиторов натрий-глюкозного котранспортера 2 или антагонистов глюкагоноподобного пептида 1, физические нагрузки, средиземноморская диета.
Источник
