Операции при синдроме сухого глаза

Синдром сухого глаза – заболевание, возникающее в результате снижения качества или количества слезной жидкости, вызывающее повреждение глазной поверхности и чувство дискомфорта. Чрезмерное испарение слезы (причина сухости в 86% случаев) вызвано обструкцией или нарушением функции мейбомиевых желез, расположенных на краях век и ответственных за производство маслянистого – липидного слоя слезы. Недостаток или полное отсутствие этого слоя может вызывать испарение слезной пленки до 16 раз быстрее.
Это очень распространенное в мире заболевание. Например, в США, по разным данным, им страдает от 10 до 48% населения преимущественно в возрасте старше 40 лет. Встречается информация, что в России этот показатель составляет около 17% населения, при этом девять из десяти больных — женщины. Однако все эти цифры относительны и могут не в полной мере отражать истинную ситуацию. Так, 69% опрошенных, испытывающих симптомы ССГ, не обращаются за помощью к офтальмологам по этому поводу. Данным заболеванием несколько чаще страдают женщины. У 42% женщин в возрасте 45-54 года, отмечающих у себя затуманивание зрения, данный симптом связан с этим синдромом. Синдром сухого глаза, ассоциированный с синдромом Шегрена, встречается у около 1-3% населения, из них 90% — женщины.
Причины возникновения
Причинами возникновения ССГ являются нарушение продукции слезы, нарушение процесса испарения её с поверхности роговицы или их комплекс. Недостаточность слезообразования – наиболее частая причина синдрома сухого глаза. Состояния, приводящие к этому, подразделяются на связанные и не связанные с синдромом Шегрена. Синдром Шегрена – хронический аутоиммунный процесс, вызывающий поражение главным образом слюнных и слезных желез. Он может быть первичным, т.е., возникающим изолированно, и вторичным — при других системных аутоиммунных нарушениях соединительной ткани.
Слеза и её функции
Слеза представляет собой стерильную, прозрачную, слегка щелочную (рН 7,0–7,4) жидкость, состоящую на 99% из воды и приблизительно на 1% из органических (иммуноглобулины, лизоцим, лактоферрин) и неорганических веществ (главным образом солей натрия, магния и кальция). В конъюнктивальном мешке — щелевидной полости между задней поверхностью век и передней поверхностью глазного яблока — содержится около 6-7 мкл слезной жидкости. Выделяющаяся слезная жидкость, омывая переднюю поверхность глаза, оттекает во внутренний угол глаза и через точечные отверстия (слезные точки) попадает в верхний и нижний слезные канальцы. Эти канальцы ведут в слезный мешок, откуда через носослезный канал – в носовую полость. Продуцируемый мейбомиевыми железами и железистыми клетками Цейса и Молля липидный слой выполняет защитную функцию, препятствует испарению подлежащего слоя с поверхности глаза. Еще одним важным свойством является улучшение оптических свойств роговицы. Дисфункция липидного слоя может приводить к повышенной испаряемости слезы.
Мейбомиевые железы находятся в толще верхнего и нижнего век и через выводные протоки выделяют секрет, создавая на поверхности глаза маслянистую пленку. Этот слой препятствует испарению влаги с поверхности глаза и защищает глаз от перегрева и переохлаждения.
Как взаимосвязана работа мейбомиевых желез и синдром «сухого глаза»?
При нарушении работы желез и недостаточном поступлении маслянистого секрета происходит повышенная испаряемость слезной пленки, и поверхность глаза начинает повреждаться. Это провоцирует симптомов «сухого глаза».
- зуд
- ощущение инородного тела в глазу
- чувствительность к свету (светобоязнь)
- дискомфорт
- покраснение глаз
- изменение зрения
- жжение
Симптомы ухудшаются на ветру, в условиях сухого и кондиционированного воздуха.

ПОЧЕМУ НАРУШАЕТСЯ ФУНКЦИЯ МЕЙБОМИЕВЫХ ЖЕЛЕЗ?
- Снижение уровня андрогенов с возрастом, в том числе, в постменопаузу;
- Инволюционное (возрастное) снижение секреции мейбомиевых желез;
- Себорейный и атопический дерматит, розовые угри и др., когда мейбомиевые железы поражаются вместе с сальными железами кожи;
- Воздействие химических веществ, в том числе, некоторых лекарственных препаратов (например, антигистаминные препараты);
- Хронический блефарит, использование и злоупотребление косметикой для глаз, использование контактных линз, наращивание ресниц;
Большая зрительная нагрузка (компьютер, телевизор, чтение).

Чем опасен «синдром сухого глаза»?
При отсутствии своевременного лечения состояние может перерасти в тяжелый хронический процесс, при котором участки «подсыхания» на роговице могут переходить в стойкие помутнения. При этом значительно снижается зрение, и лечение каплями может оказаться уже недостаточным. Восстановление прозрачности оболочки в таких случаях происходит путем пересадки роговицы.
Лечение
Основными направлениями лечения синдрома сухого глаза являются уменьшение провоцирующих заболевание факторов, стимуляция слезопродукции и компенсация ее недостаточности, увеличение времени пребывания слезы на поверхности глаза, гигиена век и лечение воспалительных процессов. Тактика лечения зависит от степени тяжести болезни и может включать консервативные и хирургические методы. Немаловажную роль может сыграть изменение условий жизни пациента. Раннее выявление и активное лечение синдрома сухого глаза способно помочь предотвратить появление на роговице рубцов и язв. Прогноз зависит от степени тяжести. Большинство пациентов имеет легкую или среднюю степень, симптомы которых успешно могут купироваться симптоматическим закапыванием заменителей слезы. В целом, прогноз в отношении зрительных функций благоприятный. Однако у пациентов с синдромом Шегрена или длительно не получавших лечения, он менее благоприятен, а ССГ у них требует длительного курса терапии.
Окклюзия слезных канальцев
Этот метод часто эффективный (в 74-86% случаев) и безопасный даже в детском возрасте метод при наличии постоянных симптомов синдрома сухого глаза, не купирующихся заменителями слезы. Его суть заключается в блокировании естественного оттока слезной жидкости через слезные точки. Могут блокироваться только нижние или верхние слезные точки, но в некоторых случаях – обе одновременно. Обычно вначале имплантируются рассасывающие обтураторы, затем при необходимости не рассасывающиеся. Обтураторы могут устанавливаться в начальную часть носослезного канальца (слезную точку) или глубже по ходу канальца (интраканаликулярно). Их размеры в зависимости от диаметра канальца могут быть от 0,2 до 1,0 мм.
Хирургическое лечение
Хирургическое лечение показано в очень тяжелых случаях при образовании язв роговицы или угрозе ее перфорации.
К хирургическим методам лечения относятся:
1) фиксирование перфорации или десцеметоцеле цианоакрилатным клеем;
2) закрытие места возможной или явной перфорации роговичным или роговично-склеральным лоскутом, например, из тканей амниона или широкой фасции бедра;
3) боковая тарзоррафия (показана пациентам с вторичным ССГ после кератита в результате поражения лицевого или тройничного нерва);
4) покрытие слезной точки конъюнктивальным лоскутом;
5) хирургическая окклюзия слезоотводящей системы;
6) транспозиция протока слюнной железы;
7) крио- или термокоагуляция слезной точки.
Одним из новых методов хирургического лечения синдрома сухого глаза, возникшего на фоне дисфункции мейбомиевых желез, является зондирование мейбомиевых желез.
Как лечить «синдром сухого глаза»?
- гигиена век (проводится с целью опорожнения мейбомиевых желез, восстановления липидного компонента слезной пленки, очищения кожи век, улучшения кровообращения, что, в свою очередь, снижает уровень воспалительных и аллергических реакций);
- компенсация липидного слоя слезной пленки (использование слезозаменителей);
- препятствие оттока слезы – использование специальных «пробочек-обтураторов» слезных точек;
- устранение этиологической причины заболевания (воспалительного или токсико-аллергического фактора);
- массаж век (мануальный массаж – с помощью стеклянных палочек, аппаратный – с использование прибора «BlephEx»);
- Лазерное лечение аппаратом «EYE-LIGHT». Лечебный эффект основан на фотостимулирующем, иммуностимулирующем, противовоспалительном, рассасывающем, нейротротропном действии лазерного излучения.
КАК РАБОТАЕТ ЛАЗЕР «EYE-LIGHT»
Это единственный аппарат с двумя запатентованными технологиями.
«OPE» — технология: это воздействие полихроматическим светом, который, благодаря тепловым импульсам, нормализует работу мейбомиевых желез. Зоной светового облучения являются скулы и периорбитальная область, тем самым стимулируется сокращение желез, увеличивается объем поступающих липидов в слезную пленку и снижается ее склонность к быстрому испарению.
Технология LIGHT MODULATION: это уникальная технология фотобиомодуляции, используемая на протяжении многих лет в различных областях медицины (дерматология, стоматология и т. д.). Пучок света определенной длины волны вызывает эндогенный нагрев век, что облегчает размягчение жирового секрета, содержащегося в мейбомиевых железах и его эвакуацию для стабилизации липидного слоя слезы.

Название процедуры
Лазерное двухфазное лечение «синдрома сухого глаза» на аппарате «EYE-LIGHT» («Espansione Group», Италия). Первая фаза – воздействие полихроматическим светом для стимуляции продукции мейбомиевых желез по технологии «OPE». Вторая фаза – использование технологии «LIGHT MODULATION» для улучшения выделительной функции мейбомиевых желез за счет размягчения уплотненного жирового секрета.
- Количество процедур зависит от тяжести состояния.
- Рекомендовано от 1 до 4 процедур.
- Процедуры проводятся каждые 15 дней.
Источник
Общие сведения
Синдром сухого глаза или сухость глаз – это офтальмологическое заболевание, спровоцированное состоянием, при котором либо понижается выработка слез, либо повышается испарение слезной жидкости в связи с нарушением свойств и качества слезной жидкости. Термин «синдром сухого глаза» подразумевает комплекс симптомов высыхания (ксероза) поверхности конъюнктивы и роговицы ввиду нарушенной стабильности слезной пленки, которая покрывает роговицу. По МБК-10 код заболевания H-04.1.
Слезы важны для обеспечения нормального зрения и поддержания здорового состояния глаз. Эффект сухого глаза – широко распространенная проблема. Чаще всего такое состояние отмечается у работников, вынужденных много времени проводить в условиях офиса, а также у людей после 40 лет.
Однако это состояние в последнее время все чаще наблюдается и у людей молодого возраста. Это существенно ухудшает их качество жизни, а иногда – снижает работоспособность и даже вынуждает сменять сферу деятельности.
По статистике, болезнь диагностируется у 9-18% людей, но в последние годы частота подтверждения этого диагноза существенно увеличилась.
Патогенез
В основе развития этого состояния – нарушенная стабильность слезной пленки, которая при нормальном состоянии покрывает переднюю поверхность глазного яблока. У здорового человека в норме толщина слезной пленки равна 10 мкм, ее структура неоднородна. Наружную ее сторону покрывает тонкая пленка липидов, которые предупреждают слишком активное испарение влаги и отдачу тепла с конъюнктивы и роговицы. Второй слой – водянистый, его вырабатывают главные и добавочные слезные железы. Именно он является основой слезной пленки. Благодаря его постоянному обновлению обеспечиваются защитные, метаболические и другие функции слезной пленки.
Патологическое состояние возникает вследствие нарушения естественных процессов обновления слезной пленки. Такие нарушения могут быть связны с разными факторами – сбоем продукции слез, липидов и муцинов, нарушением скорости испарения пленки и др.
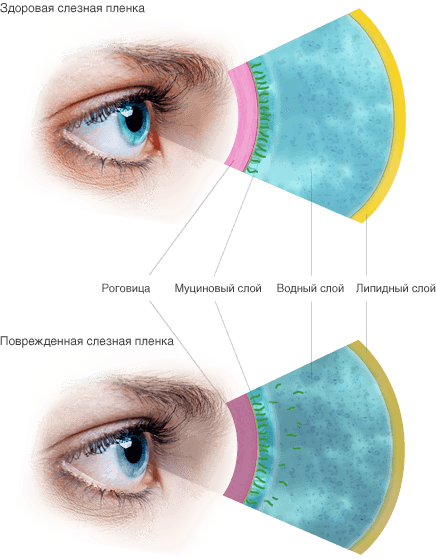
Здоровая и поврежденная слезная пленка
Классификация
Синдром сухого глаза, в зависимости от его этиологии, подразделяют на синдромальный, симптоматический и артифициальный.
- Проявление синдромального типа болезни связано с понижением секреторной функции слезных желез и бокаловидных клеток конъюнктивы, что происходит вследствие заболевания. Это состояние может быть следствием эндокринных болезней, коллагенозов, климактерического синдрома, синдрома Стивенса-Джонсона и других заболеваний.
- Симптоматический – его развитие связано с сухостью тканей вследствие анатомических причин, рубцеванием слизистых и слезных желез, применением некоторых лекарственных препаратов (адреноблокаторов, антидепрессантов, антиаритмических лекарств, местных анестетиков и др.). Также к этому типу заболевания относится транзиторный тип синдрома сухого глаза, развивающийся вследствие воспалений в роговице и конъюнктиве.
- Артефициальный – развивается вследствие воздействия внешней среды – дыма, излучения монитора, действия ультрафиолета, косметических средств. Также этот тип болезни может развиваться вследствие ношения неправильно подобранных линз. У молодых людей этот тип болезни часто связан с так называемым офисным синдромом, когда слезная пленка испаряется из-за постоянной работы кондиционеров и снижения частоты мигания во время работы за мониторами. К отдельной группе относятся изменения, происходящие после оперативных вмешательств, связанные с наличием швов, рубцами и др.
В зависимости от тяжести болезни выделяют три степени: легкую, среднюю и тяжелую.
- Легкая степень – возможно компенсаторное увеличение продукции слез, усиливающееся при влиянии негативных внешних факторов.
- Средняя степень – есть четкие признаки недостатка продукции слезной жидкости: глаза краснеют, в конъюнктивальной полости есть слизистое отделяемое, есть жалобы на сухость в глазах.
- Тяжелая степень – выраженные симптомы ксероза с выраженным снижением продукции слез.
Причины синдрома сухого глаза
Причины заболевания связаны с неправильным процессом образования слезы и распределением ее по поверхности глаза. Причины этого связаны со следующими явлениями:
- Недостаточное количество слез – процесс их выработки нарушается с возрастом, при разнообразных болезнях, после приема некоторых лекарственных средств, в связи с определенными условиями окружающей среды.
- Плохое качество слезы – в состав слезной жидкости входит жир, вода и муцин (клейкое вещество). Если какого-либо из составляющих недостаточно, человек может жаловаться на сухие глаза.
Итак, синдром сухого глаза могут спровоцировать следующие факторы:
- Возраст – это состояние может являться честью естественного старения организма. Очень часто люди после 65 лет испытывают неприятные симптомы, связанные с такими проявлениями.
- Лечение медикаментами – прием целого ряда лекарственных препаратов вызывает подобные побочные эффекты. Речь идет о лечении антигистаминными и противоотечными средствами, антидепрессантами, препаратами для понижения артериального давления и др.
- Пол – у женщин такая проблема возникает чаще, так как у них более выражены гормональные изменения, связанные с беременностью, климаксом, приемом оральной контрацепции.
- Болезни – подобная проблема характерна для людей, страдающих диабетом, ревматоидным артритом, заболеваниями щитовидной железы. Сухость глаз характерна для тех, у кого отмечается воспалительный процесс глазных мышц, век или роговицы.
- Ношение контактных линз – применение линз приводит к нарушению водно-жирового баланса роговицы. Особенно часто возникает это состояние, если линзы неправильно подобраны.
- Влияние окружающей среды – сухой климат, задымление, сильный ветер приводят к усиленному испарению влаги и вызывают сухость глаз.
- Длительное пребывание у монитора – если человек слишком долго сидит перед монитором, он реже моргает, и поверхность глаз высыхает быстрее.
- Проведение офтальмологических операций – лазерная коррекция зрения и другие вмешательства могут привести к проявлению чрезмерной сухости.
- Нарушение питания и дефицит витаминов — к такой патологии приводит кератомаляция. Это состояние, вызываемое недостатком витамина А у людей, которые потребляют недостаточно белковой пищи. Кератомаляция – это дегенерация роговицы, при котором также поражаются слезные железы и конъюнктива.
Ученые отмечают, что в развитии патологии некоторую роль играет и наследственный фактор, связанный с генетической недостаточностью продукции слезного секрета.
Это состояние достаточно часто развивается у людей с хроническим конъюнктивитом и болезнью Шегрена.
Симптомы синдрома сухого глаза
Если у человека развивается синдром сухого глаза, он жалуется на следующие симптомы:
- ощущение постоянного раздражения, зуда и жжения в глазах;
- чувство постоянного напряжения;
- повышенная слезливость, обильное слезотечение после сильного раздражения;
- скопление вязкой слизи внутри или вокруг глаза;
- чувство наличия в глазу инородного предмета;
- высокая чувствительность и гиперемия;
- светобоязнь, невозможность сконцентрировать зрение в сумерках;
- неприятные ощущения при ношении линз;
- затуманивание зрения, боль в глазу.
Как правило, сухой глаз приводит к проявлению части таких симптомов эпизодически. Их интенсивность может меняться, а влияние некоторых факторов, описанных выше, может усугубить состояние и усилить интенсивность таких симптомов.
Часто выраженность симптомов снижается в туманные или дождливые дни, когда влажность достаточно высокая.
Конъюнктива у таких больных гиперемирована, они очень часто моргают.
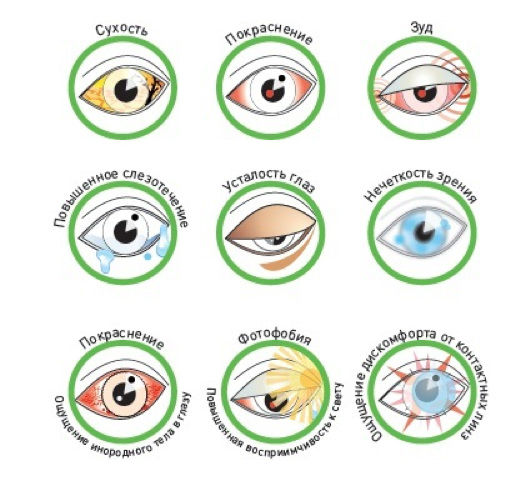
Симптомы синдрома сухого глаза
Анализы и диагностика
Для того, чтобы установить диагноз и провести всестороннее обследование, применяются традиционные клинические методики, а в сомнительных случаях проводятся специальные функциональные пробы.
Проведение клинического обследования включает сбор анамнеза, определение того, какие жалобы есть у больного, осмотра с применением всех необходимых для этого инструментов, чтобы подтвердить диагноз и установить причины таких проявлений.
В процессе осмотра врач определяет объективные микропризнаки ксероза.
Проводится биомикроскопическое исследование конъюнктивы и роговицы, в процессе которого применяют разнообразные диагностические красители, что облегчает диагностику.
Свидетельствовать о развитии синдрома «сухого глаза» может наличие дегенеративных изменений на конъюнктиве и роговице и в пределах открытой глазной щели.
Если в процессе перечисленных выше обследований врачу не удается обнаружить природу изменений, проводят функциональное обследование. Для этого последовательно применяют две специальные пробы (метод Норна и метод Ширмера), которые дают возможность оценить, насколько стабильна прероговичная слезная пленка, и измерить, как продуцируются слезы.
Также проводится специальное исследование осмолярности слезной жидкости.
Те пациенты, которые постоянно используют контактные линзы, должны регулярно посещать офтальмолога, чтобы вовремя выявить и скорректировать нарушения.
Лечение синдрома сухого глаза
Тем, у кого диагностирован сухой глаз, необходимо обязательно применять ту схему лечения, которую назначает врач. Ведь в каждом конкретном случае практикуется индивидуальный подход к терапии.
Как правило, правильно подобранные капли для глаз помогают эффективно решить эту проблему. При лечении синдрома сухого глаза применяются так называемые препараты искусственной слезы, которые способствуют тому, чтобы естественная пленка выполняла свои функции. Но такие капли тоже нужно подбирать индивидуально.
Иногда слезной канал приходится закрывать с помощью специальной пробки, которую производят из силикона или коллагена. Этот метод помогает уменьшить просвет слезного канала, и отток слезной жидкости тоже снижается.
Чтобы предупредить усугубление ситуации, необходимо сразу же после появления неприятных ощущений обращаться к врачу.
Доктора
Лекарства
После установления диагноза глазные капли от сухого глаза врач назначает индивидуально. Препараты «искусственной слезы», которые используют для лечения, отличаются вязкостью, а также химическим составом. Их фармакологическое действие обусловливает протезирующее влияние на водянисто-муциновый слой слезной пленки.
Такие препараты содержат в составе гидрофильные полимеры. После применения такие капли смешиваются с остатками слезы, после чего образуют прероговичную пленку. Как правило, все препараты – как импортные средства, так и их недорогие аналоги, капают в конъюнктивальную полость глаза от 4 до 6 раз в день. Как следствие, стабильность слезной пленки увеличивается, и ее разрывы появляются реже.
Для лечения этого заболевания чаще всего применяются препараты из перечня, поданного ниже.
Лекарства низкой вязкости – их целесообразно использовать при легких формах заболевания:
- Слеза натуральная.
- Офтолик.
- Оксиал.
- Лакрисифи.
- Дефислез.
- Гипромелоза-П.
- Хило-Комод.
- Визмед-лайт.
Лекарства средней вязкости – применяют при средней степени тяжести болезни, а также при ее тяжелых формах:
- Лакрисин.
- Визмед.
Лекарства, производящие трансформационный эффект, превращаясь после закапывания в гель:
- Систейн.
- Систейн Ультра.
Препараты в виде глазных гелей:
- Офтагель.
- Визмед гель.
- Видисик.
Особо вязкие:
- ВитА-ПОС.
Так как список этих препаратов достаточно широк, очень важно, чтобы их назначение проводил врач после обследования и установления индивидуальных особенностей течения заболевания.
Важным пунктом в процессе лечения болезни является купирование воспаления в тканях глазной поверхности. Чаще всего в данном случае применяют глюкокортикостероиды, однако их применяют только после полной эпителизации роговицы.
Для инсталляции в конъюнктивальную полость применяют Дексаметазон, разводя его в пропорции 1:10 в гемодезе (или полиглюкине). Однако при этом очень важно контролировать толщину роговицы, особенно в тех местах, где изначально она была истончена.
С целью стимуляции секреции мейбомиевых желез век, которые производят липидный слой слезной пленки, применяют тетрациклин, который, к тому же, купирует воспалительные процессы.
При тяжелой форме болезни проводят инсталляцию препаратов 0,01% раствора циклоспорина.
При дегенеративных изменениях конъюнктивы местно применяют препарат витамина А — ВитА-ПОС, который нормализует функцию бокаловидных клеток конъюнктивы, производящих муцин.
Процедуры и операции
Если медикаментозное лечение неэффективно, врач может назначить проведение обтурации слезоотводящих путей с помощью полимерных обтураторов или путем хирургического вмешательства.
Также при необходимости проводят операцию по пересадке слюнных желез в конъюнктивальную полость.
Лечение народными средствами
Народные средства можно использовать как вспомогательные методы и способ справиться с легкой формой сухости глаз. Практикуют следующие народные методы лечения:
- Компрессы с чаем. Необходимо залить 1 ч. л. зеленого чая 1 ст. кипятка и подождать 5 минут, накрыв емкость крышкой. Процедить чай и остудить его. Смочить в нем два ватных диска и положить на закрытые глаза. Полежать с компрессом 3 минуты. Повторить процедуру несколько раз.
- Компрессы с настоем календулы и ромашки. Настой готовят так, как и зеленый чай, взяв по 1 ч. л. сухого сырья каждого растения. Компрессы проводят аналогично.
- Глицерин. Это средство помогает избавиться от сухости слизистых оболочек. Необходимо аккуратно капнуть несколько капель на роговицу и немного поморгать, чтобы средство равномерно распределилось. Проводить такую процедуру нужно один раз в два дня.
- Капли из алое. Необходимо взять равные части свежего сока алое и настоя ромашки, тщательно смешать и капать в глаза утром и вечером.
- Промывание отваром ромашки. Чтобы приготовить раствор для промывания, следует 2 ст. л. сухого сырья залить 1 ст. кипятка. Когда средство настоится, процедить и промывать глаза утром и вечером. Для промывания также можно использовать траву шалфея, кору дуба.
- Компрессы из петрушки. Свежие листья петрушки нужно измельчить, выложить на веки и подержать 15 минут. Компрессы можно проводить каждый день, так как сок петрушки полезен для глаз.
- Промывание отваром липы. Готовят настой аналогично настою ромашки. Его можно использовать как для промывания глаз, так и для холодных компрессов. Для этого из отвара готовят кубики льда и прикладывают их к глазам, завернув в салфетки.
- Компрессы из мяты. Свежие или сухие листья мяты нужно измельчить и 1 ст. л. этого сырья залить стаканом кипятка. Примерно через час нужно достать листья мыты и приложить их к глазам, подержав компресс около 20 минут.
- Компресс из сока картофеля. Нужно натереть картофель, выдавить сок и смочить в нем марлю или ватные диски. Положить компресс на глаза на 20 мин. После компресса важно дать спокойствие глазам на несколько часов.
- Компресс из огуречного сока. В летнее время можно аналогично проводить компрессы из сока огурцов.
Профилактика
Чтобы не допустить развития этого заболевания, необходимо следовать таким правилам:
- Приучить себя регулярно моргать в процессе работы за компьютером или чтения. Также важно как можно чаще делать перерывы.
- Тщательно соблюдать гигиену глаз, умываться теплой водой, стараться повышать уровень влажности в помещении.
- Носить качественные солнечные очки, чтобы защитить глаза от солнца и ветра.
- Избегать влияния тех факторов, которые провоцируют этот синдром. Это чрезмерное тепло в помещении, использование фена, сигаретный дым и др.
- Пить достаточное количество жидкости – до 2 л в день.
- Отказаться от курения.
- Не проводить слишком много времени у экранов гаджетов.
У детей
Это заболевание нередко диагностируется у детей и подростков, и его причины такие же, как и у взрослых пациентов. Если ребенок жалуется на неприятные ощущения в глазах, необходимо сразу же посетить детского офтальмолога. Важно учесть и тот факт, что у ребенка синдром сухого глаза может являться признаком некоторых серьезных заболеваний: блефарита, хронического конъюнктивита, болезней почек, ряда инфекционных заболеваний, синдрома Шегрена, злокачественной лимфомы и др. Поэтому очень важно как можно раньше проконсультироваться с врачом.
Диета при синдроме сухого глаза

Правильное питание может существенно улучшить состояние человека при сухости глаз. Очень важно включить в меню те продукты, которые содержат необходимые для улучшения состояния витамины и минералы.
В меню нужно включить продукты, содержащие следующие витамины и минералы:
- Витамин А – так как этот витамин является частью слезной пленки, он очень важен. Чтобы не допустить дефицита этого витамина, в меню нужно включить жирные сорта рыбы, печень, персики, дыню.
- Витамин D — снижает воспалительные процессы, уменьшает чувствительность к свету. Необходимо есть тунец, лосось, яйца, сельдь.
- Витамин Е – мощный антиоксидант, очень полезный для глаз. Содержится в растительных маслах, бобовых, печени.
- Омега-3 жирные кислоты – уменьшают выраженность неприятных симптомов у людей с такой проблемой. Наибольшее количество их содержит рыба жирных сортов.
Таким образом, основой питания при этом заболевании должны стать растительные продукты, молочная пища, блюда из рыбы. Животных жиров и мяса в рационе должно быть как можно меньше.
Важно также отказаться от алкоголя, так как спирт сильно высушивает роговицу, повышая ее чувствительность.
Последствия и осложнения
Если на протяжении длительного времени не принимать меры по лечению этой болезни, могут возникнуть серьезные осложнения, которые впоследствии способны привести к ухудшению зрения и даже к его потере.
Если роговица постоянно пересыхает, на ней могут появиться рецидивирующие эрозии и язвы, а позже – сформироваться рубцы. Это негативно скажется на зрении.
При недостаточной выработке слезной жидкости ухудшается процесс самоочищения глаз. В итоге создается благоприятная среда для размножения патогенных микроорганизмов, что приводит к проявлению воспалительных процессов – кератоконъюнктивита, кератита и др.
Прогноз
Как правило, это заболевание является хронической проблемой. В большинстве случаев симптомы устраняются по мере их проявления. Однако при тяжелых проявлениях у человека может всерьез ухудшаться качество жизни, так как сухость может приводить к расплывчатости зрения, мешая водить машину, продуктивно работать и др.
Список источников
- Бржеский В. В., Сомов Е. Е. Синдром «сухого глаза»: болезнь цивилизации // Consilium-medicum (приложение «Офтальмология»). — 2001. — Том 3. — № 12. — С. 12-18.
- Майчук Ю. Ф., Яни Е. В. Выбор лекарственной терапии при различных клинических формах болезни сухого глаза. Офтальмология. — 2012. — Т. 9. — № 4. — С. 58-64.
- Мошетова Л.К., Корецкая Ю.М., Чернакова Г.М., Борисова H.A. Синдром «сухого глаза» (клиника, диагностика, лечение). // Методические рекомендации. М.: РМАПО. — 2002. — 24 с.
- Полунин Г.С., Полунина Е.Г. «Сухой глаз» // Приложение к журналу «Здоровье», «Для тех, кто лечит». — 2007. — № 3. С. 4-33.
Источник
