Олигоастроцитома код мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Классификация
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Астроцитома.
Астроцитома
Описание
Астроцитома — опухоль головного мозга, возникающая из астроцитов (звездообразных нейрологических клеток, которые регулируютсостав межклеточной жидкости и поддерживают нейроны). Астроцитома это подтип опухолей головного мозга относящихся к глиомам,является наиболее распространенной опухолью головного мозга.
По плотности астроцитома практически не отличается отмозгового вещества, имеет бледно-розовый цвет. Встречается в любом возрасте, более часто болеют мужчины в возрасте 20-50 лет. Астроцитомаможет проявится в любом месте головного мозга, но чаще всего у взрослых астроцимтома располагается в больших полушариях мозга, в детей локализация, как правило, в мозжечке и представляет собой узелковые связки с маленькими кистами.
Причины
Причины развития астроцитомы до сих пор являются загадкой для врачей и ученых, но в группу риска можно отнести:
Генетическая предрасположенность;
Воздействие радиации на производстве или в быту;
Воздействие химических веществ и веществ нефтепереработки;
Вирусы, с высокой степенью онкогенности.
Гистологическое строение астроцитомы
Симптомы
Симптомы или признаки данной опухолизависят от ее локализации, но можно выделить такие общие признаки заболевания астроцитомой:
Общая слабость;
Тошнота, рвота, особенно нарастающая в утреннее время;
Головные боли;
Головокружения;
Ухудшения зрения;
Ухудшения памяти;
Ухудшения речи;
Необоснованная смена поведения;
Перепады настроения;
Потеря равновесия;
Эпилептические приступы;
Скачки артериального давления;
Как было написано выше, признаки астроцитомы зависят от ее локализации в головном мозге:
Если астроцитомаобразовалась в правом полушарии- наблюдаетсяслабость или парез в левой ноге и руке.
Если астроцитомаобразовалась в левом полушарии- наблюдаетсяслабость или парез в правой ноге и руке.
В лобной доли — наблюдаются изменения характера и личности.
Височной доле — наблюдаютсянарушения координации, памяти, речи.
В теменной доле — страдает мелкая моторика, проблемы с письмом, ощущениями.
В затылочной доле — ухудшения зрения, галлюцинации.
В мозжечке — нарушение координации и баланса при ходьбе.
Классификация
Исходя из степени злокачественности,астроцитома делиться на такие виды:
Полицитарная астроцитома.
I-я степень злокачественности:
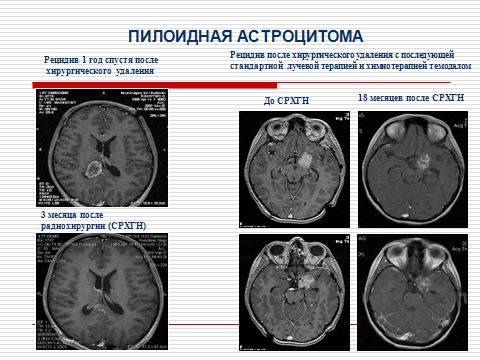
Ее еще называютпилоиднаяастроцитома – это доброкачественная опухоль счетко выраженными границами, растет очень медленно,чаще встречается у детей. Как правило, локализуется в мозжечке и стволе мозга. Она занимает 10% заболеваемости из всех видов астроцитом. Хорошо поддается хирургическому лечению.
Фибриллярная астроцитома.
II-я степень злокачественности:
Опухоль безчетких границ,растет медленно, но хирургическому лечению поддается хуже, чем полицитарная астроцитома. Как правило, наблюдается в возрасте 20-30 лет.
Анапластическая астроцитома.
III -я степень злокачественности:
Злокачественная опухоль без четких границ, растет быстро, плохо поддается хирургическому лечению, так как прорастает в ткани головного мозга. Возраст больных 30-50 лет. Преимущественно болеют мужчины.
Глиобластома.
IV-я степень злокачественности:
Наиболее злокачественная опухоль. Растет очень быстро, практически не поддается хирургическому лечению, так же прорастает в мозговую ткань и вызыавет некроз мозга. Болеют преимущественно мужчины в возрасте 40-70 лет.
Диагностика
Диагностика астроцитомы производится с помощью (КТ)компьютерной томографии иМРТ (магнитно-резонансной томографии). МРТ снимки интенсивно используют во время проведения хирургического вмешательства. Так же важным является произвести пункцию новообразования (взять образцы тканей опухоли) для определения ее степени злокачественности.
Лечение
Способы лечения включают в себя хирургическое удаление, лучевую терапию, радиохирургию, и химиотерапию. Главная цель хирургического удаления состоит в том, чтобы удалить как можно больше опухолевой ткани, не повреждая мозговую ткань, необходимую для неврологических функций (таких как способность говорить, идти, моторные навыки, ). Однако, у низкодифференцированных опухолей часто есть подобные щупальцу структуры, которые вторгаются в окружающие ткани, затрудняя удаление всей опухоль. Если опухоль не может быть полностью удалена, оперативное вмешательство позволяет уменьшить или контролировать размер опухоли. В большинстве случаев, хирурги осуществляют трепанацию черепа для лучшего доступа к опухоли.
Цель радиотерапии состоит в том, чтобы избирательно убивать клетки опухоли, оставляя целой нормальную мозговую ткань. При стандартной внешней радиотерапиипроизводятся многократные обработки поражённого участка стандартными дозамирадиации. Каждая обработка вызывает повреждение и здоровой и нормальной ткани. При последующей обработке большинство нормальных клеток восстанавливаются, тогда как опухолевые нет. Этот процесс включает в общей сложности 10 — 30 обработок, в зависимости от типа опухоли. Эта дополнительная обработка предоставляет некоторым пациентам возможность улучшить качество и продолжительность жизни.
Радиохирургия, или гамма-нож — метод лечения, который при помощи компьютерных вычислений сосредоточивает пучок радиации на участке опухоли, минимизируя повреждение периферической ткани. Радиохирургия может быть дополнением к другим методам лечения, или может представлять собой первичную форму при определённых опухолях.
При химиотерапии пациенты принимают определённые препараты, разработанные для уничтожения клеток опухоли. Хотя химиотерапия может улучшить общую выживаемость у пациентах с самыми злокачественными первичными опухолями головного мозга, это происходит только в приблизительно 20 процентах случаев. Химиотерапия часто назначается маленьким детям вместо радиационной терапии, поскольку радиация отрицательно влияет на развивающийся мозг. Решение о применении этого лечения должно быть основано на анализе состояния здоровья пациента, типе опухоли, и степени злокачественности. В настоящее время ведутся исследовательские работы, включающие генотерапию, высокоточную радиационную терапию, иммунотерапию и новые методы химиотерапии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Астроцитома головного мозга – глиальная опухоль злокачественного характера с внутричерепной локализацией. Особенно подвержены патологии мужчины после 45–55 лет, но и у женщин ее также выявляют.
Современное развитие онкологии позволяет диагностировать подобные опухоли головного мозга на раннем этапе их формирования. Это способствует быстрому подбору адекватной терапии, улучшает прогноз пятилетней выживаемости. Тем не менее болезнь часто рецидивирует, если к тому имеется предрасположенность.
Что такое астроцитома головного мозга?

Патологическое разрастание астроцитов – нейроглиальных клеток – формирует в головном мозге людей очаг рака. У здоровых лиц эти элементы требуются для выполнения ряда важнейших общемозговых функций – обеспечение обменных процессов, регулирование образования межклеточной жидкости, устранение отходов жизнедеятельности нейронов.
Под влиянием негативных факторов звездчатые клетки начинают хаотично размножаться, при этом утрачивая свои функциональные свойства. В итоге развивается астроцитома головного мозга – злокачественное агрессивное новообразование.

Локализация опухоли различна – от мозжечка до ствола либо лобных долей. От этого напрямую зависит симптоматика заболевания.По степени злокачественности процесса астроцитомы принято делить на 4 категории, каждая из которых требует своего подхода к подбору комплексной терапии. Своевременные лечебные процедуры – хирургическое иссечение очага, лучевая и химиотерапия – позволяют достичь ремиссии патологии. Самолечение абсолютно недопустимо.
Причины и провоцирующие факторы
Установить причины образования очаговой или диффузной астроцитомы головного мозга проведенные специалистами медицинские исследования не смогли. Однако они помогли выдвинуть ряд теорий, у каждой из которых имеются как сторонники, так и противники.

Большинство онкологов склоняется к версии, что в основе заболевания находится негативная генетическая предрасположенность людей – дефектные гены были переданы детям от родителей, в семье уже были случаи злокачественных опухолей, в том числе и в центральной нервной системе. Тем не менее далеко не у всех лиц новообразование возникает. Требуется присутствие дополнительных факторов. Ими могут являться:
- ионизирующее излучение;
- угнетение иммунных барьеров;
- перенесенные тяжелые нейроинфекции;
- черепно-мозговые травмы;
- злоупотребление алкогольной продукцией, наркотическими средствами;
- гормональные сбои;
- эндокринные патологии.
Реже устанавливается взаимосвязь с приобретенными мутациями в клетках астроцитах. После сбоя они продолжают деление, формируя раковый очаг. Иногда подобные опухоли образуются на фоне иных наследственных заболеваний, к примеру синдрома Гиппеля-Линдау либо нейрофиброматоза.
Формы заболевания

В практике онкологов астроцитома головного мозга отличается степенью своей злокачественности. Принято выделять 4 ее основные формы:
- пилоцитарная астроцитома – наиболее доброкачественный вариант, с медленным прогрессированием, поражением мозжечка, большого мозга либо зрительных нервов;
- фибриллярная астроцитома – носит в большинстве случаев доброкачественный характер, медленно увеличивается в размерах, без четких границ очага;
- анапластическая форма – диффузная астроцитома, со стремительным агрессивным ростом и быстрым метастазированием;
- глиобластома – чаще всего неоперабельна, поскольку выявляется поздно, уже на этапе метастазирования, встречается чаще у мужчин после 40 лет.

По локализации опухоли бывают следующих форм:
- субтенториальные – к примеру астроцитома мозжечка;
- супратенториальные – с локализаций в верхней доле мозга.
Оценивая результаты гистологии, специалисты делают заключение о доброкачественности либо степени злокачественности новообразования.
Астроцитома в МКБ-10

С целью адаптирования всего многообразия заболеваний и упорядочения их в единую систему была разработана единая классификация патологических состояний – МКБ. В последнем ее пересмотре опухолям головного мозга присвоен код МКБ-10 С71.
Новообразования принято различать по степени их злокачественности:
- первая степень – пилоидная астроцитома, с четкими границами и относительно благоприятным течением, чаще диагностируется у детей;
- вторая степень – для фибриллярной астроцитомы головного мозга присущ медленный рост без четких ограничений очага, как правило, поражению подвержены лица трудоспособного возраста;
- третья степень – анапластическая астроцитома с быстрым ростом, трудно поддается лечебным процедурам, диагностируют чаще у мужчин 35–55 лет;
- четвертая степень злокачественности – практически не поддается комплексной терапии, быстро метастазирует, высокая степень летальности.

Особая подгруппа мозговых новообразований из астроцитов:
- гемистоцитарная астроцитома;
- протоплазматическая астроцитома;
- микроцистная церебеллярная астроцитома;
- гломерулярная астроцитома.
Опираясь на приведенную классификацию, онкологам легче подобрать адекватную схему противоопухолевых лечебных процедур.
Симптомы астроцитомы
Существенного ухудшения самочувствия у людей на раннем этапе формирования пилоцитарной астроцитомы головного мозга не наблюдается. Выраженность негативной симптоматики напрямую зависит от множества факторов – от размеров ракового очага в органе до возраста больного и исходного состояния его здоровья.

Клинические признаки обязательно взаимосвязаны с локализацией опухоли. Так, астроцитома мозжечка проявляется ухудшением координации движений и почерка, приступами головокружения и нарастанием общей слабости, выраженным нарушением работоспособности.
Помимо этого, пилоцитарная астроцитома ведет к ухудшению памяти, нарушениям сна, судорогам, а также выраженным болям в голове, депрессивным расстройствам, изменениям в поведении, личности в целом.
Нарастание внутричерепного давления вызывает рвоту, которая не приносит облегчения. Страдает обоняние, речь, могут возникать парезы мышц лица, конечностей.
Симптоматические изменения вначале носят эпизодический характер. К примеру, при поражении глазных нервов человек ощущает приступы расстройства зрения, которые затем становятся постоянными. Диффузная астроцитома приводит к тяжелым, необратимым поражениям тканей центральной нервной системы – полной слепоте, глухоте, эпилептическим припадкам.
Методы диагностики

Многообразие и неспецифичность жалоб людей при формировании у них пилоидной астроцитомы головного мозга требуют от специалиста назначения различных диагностических процедур. Прежде всего проводят консультации врачей – невропатолога, офтальмолога, а также отоларинголога и эндокринолога.
Лабораторная диагностика заключается в выполнении исследований, таких как:
- анализы крови – общий и биохимический, на онкомеркеры и параметры гормонов;
- оценка состояния ликвора;
- выявление перенесенных человеком нейроинфекций.
Используют и инструментальные методы обследования:
- МРТ – позволяет выявить размеры новообразования и его локализацию, вовлеченность в патологический процесс соседних структур, присутствие метастазов;
- ЭЭГ – оценка функционирования разных отделов мозга, предрасположенность к эпилепсии;
- ангиографию – выявление сбоев кровоснабжения мозговых структур;
- ультразвуковой осмотр внутренних органов – их поражение метастазами;
- биопсию – взятие при возможности биоматериала из ракового очага и гистологические исследование клеток на атипию.

После тщательного составления информации от диагностических процедур онколог дает свое заключение и подбирает затем адекватную схему устранения болезни.
Способы лечения астроцитомы мозга
Этап формирования злокачественного новообразования, его расположение и размеры – основные критерии, которые учитывает онколог при выборе оптимального метода лечения астроцитомы.

Хирургическое вмешательство
Радикальное удаление ракового очага заключается в полном его иссечении с помощью одного из эффективных современных методик оперативного вмешательства. Подобное возможно, если опухоль имеется четкие границы – пилоидная астроцитома. При прорастании новообразования в соседние ткани и множественном метастазировании специалисты будут рекомендовать иные варианты противоопухолевой терапии.

С целью улучшения визуализации патологического очага больному за 2–3 часа до операции вводят специальный контрастный раствор. Затем под контролем аппаратной техники нейрохирурги осуществляют крайне аккуратное и осторожное иссечение астроцитомы.
После операции человек находится под наблюдением врачей весь период реабилитации. В дальнейшем ему выполняют контрольные диагностические осмотры головного мозга, чтобы не пропустить возможный рецидив заболевания.
Лучевая терапия

Воздействие на очаг новообразования направленным пучком ионизирующих лучей может выполняться как на этапе подготовки перед оперативным вмешательством – для уменьшения размеров опухоли, так и после него.
Цель лучевой терапии – подавить деятельность леток атипии, уменьшить их количество. Подобное возможно не только при дистанционном облучении – аппарат размещен вне тела больного, но и внутренним способом – вещество вводят непосредственно в очаг рака с помощью специального катетера. Риск осложнений левой терапии в этом случае намного меньше.
Инновационной методикой является радиохирургия: манипуляция предполагает воздействие на астроцитому мощным узконаправленным пучком радиации. Аппарат гамма-нож позволяет точно выжечь опухоль, без травмирования соседних тканей.
Химиотерапия

Дополнительным методом подавления раковой активности в головном мозге является введение в организм больного человека современных медикаментов – цитостатиков. Их задача – подавить способность клеток атипии к размножению. При этом не удается избежать вторичного негативного влияния на здоровые ткани.
Химиотерапия опухолей мозга предполагает, что выбор необходимо сделать между препаратами:
- «Ломустин» или «Кармустин»;
- «Винкристин» или «Темозолид».
Токсическое воздействие на опухоль удается снизить проведением симптоматической терапии – приемом иных лекарственных средств, которые поддерживают сердечно-сосудистую, дыхательную, а также пищеварительную и мочевыделительную систему. Если же самочувствие больного не позволяет продолжать химиотерапию, то решение о ее возобновлении онколог принимает после определенного перерыва между курсами.
Прогноз и продолжительность жизни

В целом фибриллярная астроцитома или иные ее формы при раннем их выявлении и доброкачественном течении имеют благоприятный прогноз: удаление патологического очага позволяет говорить о высоких шансах людей на достижение ремиссии патологии.
Между тем при образовании в головном мозге глиобластомы либо анапластической астроцитомы шансы на выздоровление минимальны: 2/3 пациентов погибает в первый же год после постановки подобного диагноза.
Тем не менее при комплексной своевременной терапии удается предупредить метастазирование и продлить людям жизнь.
При позднем обращении за медицинской помощью онкологи назначают только лучевую и симптоматическую терапию, чтобы максимально подавить болевой синдром, уменьшить проявления раковой интоксикации.
Профилактика
Поскольку окончательно первопричины развития астроцитомы у людей не установлены, то специфических мер профилактики новообразования не разработано. Специалисты могут лишь рекомендовать людям вести здоровый образ жизни, отказаться от пагубных индивидуальных привычек. Будущим родителям, если у них в семье были случаи раковых опухолей в мозге, следует обратиться к генетику с целью получения информации о возможной передаче генетического сбоя детям.
Регулярные профилактические медицинские осмотры повышают шансы на раннюю диагностику астроцитом, что облегчает в дальнейшем подбор оптимальных схем лечения опухолей.
Источник
Рубрика МКБ-10: C71.9
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C69-C72 Злокачественные новообразования глаза, головного мозга и других отделов центральной нервной системы / C71 Злокачественное новообразование головного мозга
Определение и общие сведения[править]
Опухоли головного мозга
Эпидемиология
Заболеваемость первичными опухолями ЦНС составляет примерно 18 на 100 000 населения в год. Структура заболеваемости в разных странах и регионах варьирует незначительно. Рост заболеваемости за последние десятилетия зарегистрирован только по одной опухоли (первичной лимфоме ЦНС).
Классификация
а) По отношению к мозгу опухоли подразделяют на:
• внутримозговые (происходящие из клеток мозга);
• внемозговые (развивающиеся из оболочек мозга, черепных нервов, костей черепа и т.д.).
б) В зависимости от расположения опухоли по отношению к твердой мозговой оболочке выделяют опухоли:
• интрадуральные;
• экстрадуральные.
Гистологическая классификация опухолей центральной нервной системы ВОЗ 2007 г.
В скобках указана степень злокачественности опухоли (G) в случаях, когда она установлена.
• К I степени злокачественности (Grade I, G-1) относятся доброкачественные опухоли с низким пролиферативным потенциалом, иногда для этих опухолей достаточно только
хирургического удаления, лучевой и химиотерапии не требуется.
• Опухоли II степени злокачественности (Grade II, G-2) характеризуются большей агрессивностью, некоторые из них имеют тенденцию к дальнейшему озлокачествлению и последовательному переходу в Grade III и Grade IV.
• Для опухолей III степени (Grade III, G-3) характерны гистологические признаки малигнизации, включающие ядерную атипию и высокий митотический индекс, эти опухоли требуют дальнейшей лучевой и/или химиотерапии.
• Высокозлокачественные опухоли IV степени (Grade IV, G-4) часто ассоциируются с быстрым развитием симптомов заболевания и характеризуются неблагоприятным прогнозом, гистологические — злокачественные митотически активные опухоли с обширными некрозами, часто инфильтрируют окружающие ткани и склонны к краниоспинальному метастазированию.
Этиология и патогенез[править]
Этиология опухолей ЦНС, как и других новообразований, окончательно не установлена. Большинство первичных опухолей ЦНС — спорадические, предрасположенность к ним не наследуется. Реже опухоли ЦНС развиваются в рамках наследственного заболевания.
Факторы, увеличивающие риск возникновения первичной опухоли ЦНС, рентгеновское и радиоактивное облучение, пищевые нитриты и нитрозамины.
Патогенез
В результате генной мутации происходит нарушение выработки соответствующего белка — супрессора пролиферации (нейрофибромина, мерлина и т.д.). Скорость пролиферации определяется значимостью дефектного гена (и кодируемого им белка-супрессора) в регулировании клеточного роста. Повторные генетические события (повреждение аллели первого и/или других генов-супрессоров) обычно приводят к ускорению роста опухоли.
Клинические проявления[править]
Симптомы опухоли ЦНС подразделяют на местные (локальные), симптомы на отдалении и общемозговые.
1. Местные (очаговые) симптомы. Обусловлены сдавлением или разрушением прилежащих к опухоли структур ЦНС. В зависимости от локализации такими симптомами могут быть эпилептические припадки, галлюцинации, парезы, нарушения чувствительности, речи, обоняния, зрения и т.д. Эпилептические припадки — первый симптом у трети больных. Их подразделяют на парциальные и общие. Чаще наблюдают у больных с медленно растущими глиомами низкой степени злокачественности (70% случаев) и особенно с олигодендроглиомами (90%).
2. Симптомы на отдалении. Вызваны смещением головного мозга и сдавлением его стволовых отделов в отверстии мозжечкового намета или в большом затылочном. К ним относятся так называемый четверохолмный синдром (парез взора вверх, нарушение конвергенции) и парез глазодвигательного нерва при тенториальном вклинении; боль в шее, ригидность мышц затылка и приступы брадикардии, рвоты, нарушение сознания при дислокации миндалин мозжечка в большое затылочное отверстие.
3. Общемозговые симптомы. Обусловлены внутричерепной гипертензией. К таким симптомам относятся головная боль с характерным усилением к утру, тошнота и рвота, снижение памяти, критики, ориентировки вплоть до нарушения сознания, застойные диски зрительных нервов. К общемозговым симптомам относят также психические нарушения и изменения личности. Головная боль в большинстве случаев обусловлена повышением внутричерепного давления. Это первый симптом в 35% случаев, у 70-80% больных он проявляется при дальнейшем развитии заболевания. Отек диска зрительного нерва выявляют примерно у 50% больных. Психические и личностные изменения в качестве первого симптома отмечают у 15-20%, по мере роста опухоли выявляют у большинства больных, особенно с внутримозговыми опухолями.
Для стандартизации оценки тяжести состояния больных в нейроонкологии используют шкалу Карновского.
Классификацию TNM используют только при злокачественных опухолях, вторично врастающих в полость черепа. Это связано с тем, что первичные злокачественные опухоли ЦНС обычно не могут быть удалены радикально (т.е. относятся к T4 стадии), но никогда не метастазируют в лимфатические узлы (N0) и крайне редко — за пределы ЦНС.
Злокачественное новообразование головного мозга неуточненной локализации: Диагностика[править]
Первый этап диагностического поиска — неврологическое обследование больного, в результате чего устанавливают предположительный диагноз и формулируют программу дальнейшего обследования. Существенное значение имеет исследование зрительной функции и глазного дна, а также оценка функционального статуса больного по шкале Карновского.
Стандарт объективной диагностики опухолей ЦНС — МРТ с внутривенным введением препарата гадолиния.
КТ может дополнять МРТ, поскольку обеспечивает лучшую визуализацию костных структур. Если КТ применяют в качестве первичного метода диагностики внутричерепной опухоли (например, при невозможности проведения МРТ у больного с кардиостимулятором), исследование необходимо производить после внутривенного введения водорастворимого рентгеноконтрастного вещества.
При необходимости (определяемой уже нейрохирургом) в диагностический комплекс могут быть включены другие исследования.
Дифференциальный диагноз[править]
Опухоли головного мозга необходимо дифференцировать между собой, а также от неопухолевых процессов.
В ряде случаев для уточнения диагноза приходится прибегать к стереотаксической или открытой биопсии.
Стереотаксическая биопсия. Суть метода заключается во введении тонкой (диаметром 2-3 мм) биопсийной канюли в заданную точку внутричерепного пространства по оптимальной, самой безопасной траектории. При рамной технологии на голове больного жестко (под анестезией) шипами с градуированной компрессией к наружной костной пластинке фиксируют специальную конструкцию (раму стереотаксического аппарата). После этого выполняют КТ или МРТ и рассчитывают траекторию инструмента в привязке к элементам рамы. Современная безрамная технология позволяет производить стереотаксическую биопсию с использованием так называемой нейронавигации, при которой траекторию введения биопсийной канюли в мозг определяют по реперным точкам на голове больного.
Злокачественное новообразование головного мозга неуточненной локализации: Лечение[править]
Лечение больного с опухолью ЦНС в большинстве случаев комплексное. Хирургическое вмешательство — важный, но не единственный компонент лечебного процесса.
Основная цель хирургического лечения любой опухоли мозга — максимально возможное ее удаление, не приводящее к дополнительной стойкой инвалидизации больного. В ситуациях, когда даже частичное удаление опухоли неизбежно влечет стойкую инвалидизацию больного, производят стереотаксическую, или открытую, биопсию и применяют нехирургические методы лечения.
При неоперабельных опухолях, вызывающих внутричерепную гипертензию, иногда применяют паллиативные вмешательства (ликворошунтирующие, декомпрессивные).
Прогноз
Прогноз зависит от локализации и распространенности опухоли, своевременной диагностики, адекватности лечебных мероприятий и ряда других факторов, но в первую очередь определяется гистологической природой новообразования.
Профилактика[править]
Профилактика первичных опухолей ЦНС не разработана.
Прочее[править]
Глиобластома
Синонимы: мультиформная глиобластома
Определение и общие сведения
Глиобластомы — злокачественные астроцитарные опухоли (IV класс по классификации ВОЗ).
Глиобластомы представляют собой наиболее частые опухоли головного мозга у взрослых с годовой заболеваемостью около 1 / 33,330. Распространенность оценивается порядка 1/100 000.
Этиология и патогенез
Причина заболевания неизвестна, за исключением случаев, когда глиобластома развивается после терапевтического облучения мозга по поводу другой опухоли. Обнаруженные генетические аномалии: амплификация гена EGFR (7p12), мутации в гене TP53 (17p13.1), потеря хромосомы 10, — варьируют в зависимости от природы опухоли: первичной глиобластомы (de novo) или вторичной глиобластомы (развивающийся из доброкачественной астроцитарной опухоли).
Клинические проявления
Глиобластомы могут возникать в любом возрасте, но 70% случаев наблюдаются у пациентов в возрасте от 45 до 70 лет. Опухоли обычно расположены в полушариях головного мозга, но могут быть обнаружены в любой области центральной нервной системы. Болезнь часто прогрессирует быстро (более 2 — 3 месяцев), за исключением случаев, когда глиобластома развивается в ранее существовавшей астроцитоме низкого уровня (вторичная глиобластома). Неврологические симптомы неспецифичны, поскольку они являются результатом внутричерепной гипертензии и включают в себя головные боли и рвоту, часто сопровождаются поведенческими изменениями или очаговыми неврологическими нарушениями. Описаны гистологические варианты (глиосаркома и гигантская клеточная глиобластома), для которых протоколы и прогноз лечения аналогичны протоколам для глиобластомы.
Диагностика
Нейроимиджинговые исследования демонстрируют характерные особенности, такие как инфильтрационная опухоль, связанная с гетерогенным усилением контраста и областями некроза.
Дифференциальный диагноз
Дифференциальный диагноз должен включать в себя инфекционные и паразитарные заболевания с участием центральной нервной системы. Семейные формы глиобластомы очень редки, но опухоль может возникать в рамках различных синдромом, например синдром Туркота, нейрофиброматоз 1 типа и синдром Ли-Фраумени.
Лечение
Лечением первой линии обычно является хирургическим вмешательство, либо для подтверждения диагноза биопсией, либо для удаления как можно большего обхема опухоли. Тотальная резекция удается редко, поскольку опухолевые клетки обычно проникают в окружающие ткани мозга. Лечение завершают лучевой терапией, нацеленной на опухолевое ложе, в сочетании с химиотерапией (препараты нитрозомочевины и темозоломид). С точки зрения выживаемости, преимущества адъювантной терапии после операции являются значительными, хотя они остаются скромными. В случае рецидива может проводиться химиотерапия второй линии или повторная операция.
Прогноз
Прогноз плохой, особенно при отсутствии тотальной резекции, у пожилых пациентов и при тяжелом неврологическом дефиците.
Пилоцитарная астроцитома
Пилоцитарная астроцитома является редким вариантом низкозлокачественной глиомы центральной нервной системы. Пилоцитарная астроцитома — хорошо ограниченная, часто кистозная опухоль головного мозга с дискретными внутристеночными узелками и длинными волосоподобными отростками неопластических астроцитов. В зависимости от первичной локализации и размера опухоли пациенты могут проявлять признаки повышенного внутричерепного давления (головная боль, рвота, застойный диск зрительного нерва), помутнение зрения, снижение остроты зрения, атаксия и/или нистагм. Пилоцитарная астроцитома чаще всего располагается в мозжечке, но также сообщалось о ее локализации в гипоталамусе, стволе мозга, хиазме зрительного нерва и полушариях.
Нейроэпителиома
Определение и общие сведения
Периферическая нейроэпителиома — редкая опухоль переферической нервной системы, с признаками примитивной нейроэктодермальной дифференцировки.
Периферическая нейроэпителиома чаще всего встречается у детей и молодых людей.
Этиология и патогенез
Как и при саркоме Юинга, периферические нейроэпителиомы обычно несут транслокацию хромосом 11;22 (или любой из описанных вариантов) и экспрессируют ген MIC2 при иммуногистохимии. Поэтому они относятся к семейству синих круглоклеточных опухолей Юинга.
Клинические проявления
Периферическая нейроэпителиома обычно возникает в костях или в мягких тканях грудной клетки (опухоль Аскина), таза или конечностях. К основным локализациям метастазов относятся легкие и костный мозг.
Лечение
Лечение как при саркоме Юинга, основано на неоадъювантной химиотерапии с последующей хирургической операцией и/или облучением, и продолжается с помощью адъювантной химиотерапии в соответствии с реакцией опухоли на первоначальную химиотерапию.
Источники (ссылки)[править]
Онкология [Электронный ресурс] : Национальное руководство. Краткое издание / под ред. В.И. Чиссова, М.И. Давыдова — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970431535.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
