Окклюзия подвздошной артерии код по мкб 10
Тактика лечения
Цели лечения
Консервативное лечение показано больным при ишемии I-IIА стадий. При ишемии IIБ-III-IV стадий показано оперативное лечение. Противопоказанием к оперативному лечению являются свежий инфаркт миокарда и инсульт (менее 3 мес.), терминальные стадии сердечной, почечной и печеночной недостаточности. Возраст и сопутствующие заболевания не являются противопоказанием.
Немедикаментозное лечение: режим, диета и пр.
Медикаментозное лечение: оценку местных критериев операбельности проводят на основании данных аортоартериографии и допплерографии. Оптимальным условием для реконструкции аортоподвздошного сегмента является сохранение проходимости сосудов на бедре, в частности на глубокой артерии бедра. При ограниченных стенозах подвздошных артерий менее 10 см, выполняется эндоваскулярная дилатация подвздошной артерии.
Дальнейшее ведение: послеоперационное, реабилитация в амбулаторных условиях.
Перечень основных медикаментов:
1. Промедол 2% — премедикация и послеоперационная анестезия
2. Дифенгидрамин — премедикация и послеоперационная анестезия
3. Метамизол натрия — послеоперационная анальгезия
4. Цефтазидим — послеоперационная антибиотикотерапия
5. Левофлоксацин — послеоперационная антибиотикотерапия
6. Метронидазол — антибактериальная терапия
7. Индапамид — гипотензивная терапия
8. Эноксапарин — антикоагулянтная терапия
9. Варфарин — антикоагулянтная терапия
10. Пентоксифиллин — дезагрегантная терапия
11. Гидроксиэтилкрахмал — коррекция ОЦК
12. Инфезол 40 — коррекция белкового обмена
13. Калия, магния аспарагинат — кардиометаболическая терапия
14. Декстроза — кардиометаболическая терапия
15. Натрия хлорид — инфузионная терапия
16. Преднизолон — гормонотерапия
17. Маннитол — стимуляция диуреза
18. Ацесоль — коррекция электролитного обмена
19. Аминофиллин — лаваж бронхиального дерева
20. Триметазидин — кардиометаболическая терапия
21. Фуросемид — стимуляция диуреза
22. Повидон-йод — для перевязок
23. Бриллиантовый зеленый — для перевязок
24. Спирт 70% — для перевязок и инъекций
25. Фурацилина р-р 1:5000 — антисептика
26. Глицерол — обработка рук персонала
27. Хлоргексидин — асептика
28. Перекись водорода — антисептик
29. Муравьиный спирт — асептика
30. Хлорамин Б — асептика
31. Марля — операционный материал
32. Коллаген, фибриноген, тромбин — гемостаз
33. Диазепам — премедикация и седация во время наркоза
34. Преднизолон — гормонотерапия
35. Натрия бикарбонат — коррекция ацидоза
36. Гидроксиэтилкрахмал — коррекция ОЦК
37. Калия, магния аспарагинат — кардиометаболическая терапия
38. Декстроза — кардиометаболическая терапия
39. Натрия хлорид — растворитель
Для анестезиологического обеспечения операции
Диазепам табл. 5 мг
Диазепам 10 мг/2 мл
Тримеперидин 2% -1,0 мл
Тримеперидин 1% -1,0 мл
Дифенгидрамин 1% — 1,0 мл
Дифенгидрамин табл 50 мг
Атропин сульфат 0,1% -1 мл
Дополнительный список
Анестетики
Основной список:
Диазепам 10 мг/2 мл
Фентанил 0,005% -2 мл
Кетамин 500 мг – 10 мл
Фторотан раствор во флаконе 250 мл
Лидокаин 2% — 2 мл
Суксаметония хлорид 10 мг/5 мл
Пипекурония бромид 4 мг/2 мл
Дегидробензперидол 2,5 мг 10 мл
Мидозолам 15 мг/3 мл
Тиопентал натрия порошок для инъекции 1,0 г
Оксибутират натрия 20% -10,0 мл
Пропофол 10 мг/1 мл
Закись азота баллон
Основной список:
Цефазолин 1 г
Гепарин 5000 ЕД/мл
Протамина сульфат 50 мг/5 мл
Декстроза 5% 500 мл
Натрия хлорид 0,9% 500 мл
Реополиглюкин 400 мл
Альбумин 10% — 200 мл
Пентакрахмал 6% 500 мл
Бикарбонат натрия 4%-200 мл
Аминокапроновая кислота 200 мл
Глюкоза 40% — 5,0
Свежезамороженная плазма
Калия хлорид 4% -200 мл
Инсулин-актропид 100 ед./мл 10 мл
Изосорбид динитрат 0,1% — 10 мл
Допамин 0,5% -5 мл
Фенилэфрин 1мл
Норэпинефрин 0,2% -1 мл
Эпинефрин 0,18% -1 мл
Хлорид кальция 10% -5 мл
Верапамила гидрохлорид 5 мг/2 мл
Апротинин 10 000 ЕД
Фуросемид 1% -2 мл
Преднизалон 30 мг/1 мл
Нитроглицерин 0,1% — 10 мл
Полиглюкин (декстран 60) 400 мл
Пентоксифиллин 5 мл
Панангин 10 мл
Маннитол 10% 500 мл
Аминофиллин 2,4% — 10,0
Фамотидин (квамател) 20 мг/5 мл
Полиглюкин (декстран 60) 400 мл
Этамзилат 2 мл
Нитроглицерин 0,1% — 10 мл
В отделении анестезиологи и реаниматологии
Основной список:
Кеторолак 30 мг 1 мл
Тримеперидин 2% -1,0 мл
Цефазолин 1 г
Декстроза 5% 500 мл
Натрия хлорид 0,9% 500 мл
Калия хлорид 4% -200 мл
Глюкоза 40% — 5,0
Инсулин-актропид 100 ед./мл 10 мл
Изосорбид динитрат 0,1% — 10 мл
Пентакрахмал 6% 500 мл
Реополиглюкин 400 мл
Бикарбонат натрия 4%-200 мл
Аминокапроновая кислота 200 мл
Комплекс аминокислот 500 мл
Апротинин 10 000 ЕД
Фуросемид 1% -2 мл
Преднизалон 30 мг/1 мл
Пентоксифиллин 5 мл
Аминофиллин 2,4% — 10 мл
Метранидазол 0,5% 100 мл
Нитроглицерин 0,1% — 10 мл
Перечень дополнительных медикаментов:
1. Атенолол — противоаритмическая терапия.
2. Ацетилсалициловая кислота — дезагрегантная терапия.
3. Алпростадил — противоишемическая терапия.
4. Периндоприл — гипотензивная терапия.
Индикаторы эффективности лечения: проходимость шунтов, потепление конечностей, заживление раны первичным натяжением, отсутствие воспаления раны.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Острая окклюзия сосудов конечностей.
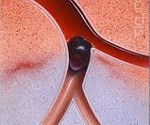
Острая окклюзия сосудов конечностей
Описание
Острая окклюзия сосудов конечностей. Внезапный тромбоз или эмболия периферической артерии, сопровождающиеся острым нарушением кровообращения в конечности дистальнее места обтурации сосуда. Острая окклюзия сосудов характеризуется болью, бледностью кожных покровов, отсутствием пульсации, парестезиями, параличом конечности. В комплекс диагностики острой окклюзии сосудов конечностей входят лабораторные тесты, допплерография, ангиография. При острой окклюзии сосудов конечностей проводится антитромботическая, фибринолитическая, спазмолитическая, инфузионная терапия; при неэффективности выполняется тромбэмболэктомия, эндартерэктомия, обходное шунтирование, ампутация конечности.
Дополнительные факты
Острая окклюзия сосудов конечностей — внезапная сосудистая непроходимость, обусловленная эмболией, тромбозом или спазмом артерий. Острая окклюзия сосудов конечностей сопровождается резким ухудшением или прекращением артериального кровотока, развитием острого ишемического синдрома, что несет потенциальную угрозу жизнеспособности конечности. В кардиологии и ангиохирургии острая окклюзия сосудов конечностей относится к числу неотложных состояний, поскольку может привести к потере конечности и инвалидности. Обычно острая окклюзия сосудов конечностей развивается у мужчин старше 60 лет. Пациенты с острой окклюзией сосудов конечностей составляют 0,1% всех больных хирургического профиля.
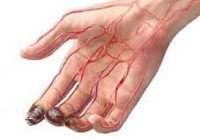
Острая окклюзия сосудов конечностей
Причины
Понятие «острая окклюзия сосудов конечности» является собирательным, поскольку объединяет случаи внезапно возникшей артериальной недостаточности периферического кровотока, вызванные острым тромбозом, эмболией, спазмом или травматическим поражением сосуда.
Тромбоэмболии являются самой частой причиной острой окклюзии сосудов конечностей, составляя до 95% случаев. Материальным субстратом артериальных тромбоэмболий служат жировые, тканевые, воздушные, микробные, опухолевые фрагменты, а также фрагменты первичного тромба, которые с током крови из основного очага мигрируют на периферию.
Большинство случаев острой окклюзии сосудов конечностей возникают на фоне ишемической болезни сердца, инфаркта миокарда, пороков сердца (чаще – митрального стеноза), аритмий, гипертонической болезни, атеросклероза и аневризмы аорты или ее ветвей, аневризмы сердца, эндокардита, дилатационной кардиомиопатии.
Эмбологенными очагами могут служить опухоли легких и сердца, в частности миксома левого предсердия. Возможно возникновение парадоксальной эмболии, при попадании тромба в артерии большого круга через открытое овальное окно, открытый артериальный проток, дефекты межпредсердной или межжелудочковой перегородки. Реже причинами острой окклюзии сосудов конечностей выступают предшествующие операции на артериях, отморожения, электротравмы, заболевания системы крови (лейкозы, полицитемия), экстравазальная компрессия, сосудистые спазмы.
Факторами риска острой окклюзии сосудов конечностей служат заболевания периферических сосудов: облитерирующий атеросклероз, облитерирующий эндартериит, неспецифический аортоартериит (болезнь Такаясу), узелковый периартериит. Фрагментация и мобилизация первичного тромбоэмбола может происходить при изменении ритма сердца и силы сердечных сокращений, перепадах АД, физическом и психическом напряжении, приеме некоторых лекарств и тд В 5—10% случаев не удается выявить источник эмболии ни при клиническом обследовании, ни на аутопсии.
Патогенез
Острые ишемические расстройства, развивающиеся при окклюзии сосудов конечностей, обусловлены не только механическим фактором (внезапной закупоркой артерии эмболом), но и артериальным спазмом. В кратчайшие сроки после окклюзии и спазма артерии в просвете сосуда формируется тромб. Условия для тромбообразования создаются в связи с уменьшением скорости кровотока, гиперкоагуляцией и изменениями сосудистой стенки. Распространяясь в дистальном и проксимальном направлениях, тромб последовательно обтурирует коллатерали, еще более усугубляя картину острой ишемии.
Первичное формирование артериального тромба происходит в сосудах с уже измененной стенкой. Факторами местного тромбообразования выступают повреждение эндотелия, замедление скорости регионарного кровотока, нарушение свертываемости крови.
Ишемические расстройства в пораженной конечности при острой окклюзии сосудов патогенетически связаны с кислородным голоданием тканей, нарушением всех видов обмена и выраженным ацидозом. Вследствие гибели клеточных элементов и повышенной клеточной проницаемости развивается субфасциальный мышечный отек, усиливающий нарушения кровообращения.
Классификация
Среди окклюзирующих поражений артериальных сосудов на первом месте по частоте возникновения стоит острая окклюзия мезентериальных сосудов (40%), на втором — окклюзия артерий головного мозга (35%), на третьем – тромбоэмболия бифуркации аорты и артерий конечностей (25%). В порядке убывания частоты встречаемости острые окклюзии сосудов конечностей располагаются следующим образом: окклюзии бедренных артерий (34—40%), подвздошных артерий и бифуркации аорты (22—28%), подколенных артерий (9—15%), подключичных и плечевых артерий (14—18%), артерий голени.
В практике встречаются одиночные и множественные тромбоэмболии артерий. Последние могут быть многоэтажными (разноуровневые тромбоэмболии в одной артерии), комбинированными (тромбоэмболы в артериях разных конечностей) и сочетанными (при поражении артерий конечностей и церебральной или висцеральной артерии).
Ишемические изменения, обусловленные острой окклюзией сосудов конечностей, проходят несколько стадий: На стадии ишемии напряжения признаки нарушения кровообращения в покое отсутствуют и появляются лишь при нагрузке. I степень. Чувствительность и движения в конечности сохранны -.
• IA – похолодание, парестезии, онемение конечности.
• IБ — боли в дистальных отделах конечности в покое.
II степень. Возникают расстройства движения и чувствительности конечности -.
• IIА – парез конечности (снижение мышечной силы и объема активных движений в дистальных отделах).
• IIБ — паралич конечности (отсутствие активных движений).
III степень. Развиваются некробиотические явления -.
• IIIА – субфасциальный отек.
• IIIБ – парциальная мышечная контрактура.
• IIIВ – тотальная мышечная контрактура.
Степени ишемии конечности учитываются при выборе метода лечения острой окклюзии сосудов.
Симптомы
Острая окклюзия сосудов конечностей проявляется симптомокомплексом, обозначаемым в англоязычной литературе как «комплекс пяти P» (рain – боль, рulselessness — отсутствие пульса, рallor – бледность, рaresthesia – парестезии, рaralysis – паралич). Наличие хотя бы одного из этих признаков заставляет думать о возможной острой окклюзии сосудов конечностей.
Внезапная боль дистальнее места окклюзии возникает в 75-80% случаев и обычно служит первым признаком острой окклюзии сосудов конечностей. При сохранности коллатерального кровообращения боль может быть минимальной или отсутствовать. Чаще боль носит разлитой характер с тенденцией к усилению, не стихает при изменении положения конечности. В редких случаях спонтанного разрешения окклюзии боль самостоятельно исчезает.
Важным диагностическим признаком острой окклюзии сосудов конечностей является отсутствие пульсации артерий дистальнее места окклюзии. При этом конечность вначале бледнеет, затем приобретает цианотический оттенок с мраморным рисунком. Кожная температура резко снижена – конечность холодная на ощупь. Иногда при осмотре выявляются признаки хронической ишемии – морщинистость и сухость кожи, отсутствие волос, ломкость ногтей.
Диагностика
Диагностический алгоритм при подозрении на острую окклюзию сосудов конечностей предусматривает проведение комплекса физикальных, лабораторных, инструментальных исследований. Пальпация пульса в типичных точках (на тыльной артерии стопы, в подколенной ямке, на заднебольшеберцовой и бедренной артерии и тд ) выявляет отсутствие пульсации артерии ниже окклюзии и ее сохранение выше участка поражения. Важную информацию при первичном обследовании дают функциональные пробы: маршевая (проба Дельбе-Пертеса), коленный феномен (проба Панченко), определение зоны реактивной гиперемии (проба Мошковича).
Лабораторные исследования крови (коагулограмма) при острой окклюзии сосудов конечностей обнаруживают повышение ПТИ, уменьшение времени кровотечения, увеличение фибриногена. Окончательная диагностика острой окклюзии сосудов конечностей и выбор лечебной тактики определяются данными УЗДГ (дуплексного сканирования) артерий верхних или нижних конечностей, периферической артериографии, КТ-артериографии, МР-ангиографии.
Дифференциальная диагностика
Дифференциальная диагностика проводится с расслаивающейся аневризмой брюшной аорты и острым тромбофлебитом глубоких вен.
Лечение
При подозрении на острую окклюзию сосудов конечностей пациент нуждается в неотложной госпитализации и консультации сосудистого хирурга.
При ишемии напряжения и ишемии IА степени проводится интенсивная консервативная терапия, включающая введение тромболитиков (гепарин внутривенно), фибринолитических средств (фибринолизина, стрептокиназы, стрептодеказы, тканевого активатора плазминогена), антиагрегантов, спазмолитиков. Показаны физиотерапевтические процедуры (диадинамотерапия, магнитотерапия, баротерапия) и экстракорпоральная гемокоррекция (плазмаферез).
При отсутствии положительной динамики в течение 24 ч от момента возникновения острой окклюзии сосудов конечностей необходимо выполнение органосохраняющей хирургической операции — тромбэмболэктомии из периферической артерии с помощью баллонного катетера Фогарти или эндартерэктомии.
При ишемии IБ–IIБ степеней необходимо экстренное вмешательство, направленное на восстановление кровотока: эмбол- или тромбэктомия, обходное шунтирование. Протезирование сегмента периферической артерии проводится при непротяженных острых окклюзиях сосудов конечностей.
Ишемия IIIА–IIIБ степеней является показанием к экстренной тромб- или эмболэктомии, обходному шунтированию, которые обязательно дополняются фасциотомией. Восстановление кровообращения при ограниченных контрактурах позволяет выполнить отсроченную некрэктомию или последующую ампутацию на более низком уровне.
При ишемияи IIIВ степени операции на сосудах противопоказаны, поскольку восстановление кровотока может привести к развитию постишемического синдрома (аналогичному травматической токсемии при синдроме длительного раздавливания) и гибели больного. На данной стадии выполняется ампутация пораженной конечности.
В послеоперационном периоде продолжается антикоагулянтная терапия для предупреждения ретромбоза и повторной эмболии.
Прогноз
Важнейшим прогностическим критерием при острой окклюзии сосудов конечностей является фактор времени. Ранняя операция и интенсивная терапия позволяют восстановить кровоток в 90% случаев. При поздно начатом лечении или его отсутствии наступает инвалидизация вследствие утраты конечности или летальный исход. При развитии реперфузионного синдрома гибель может наступить от сепсиса, почечной недостаточности, полиорганной недостаточности.
Профилактика
Профилактика острой окклюзии сосудов конечностей заключается в своевременном устранении потенциальных источников тромбоэмболии, профилактическом приеме антиагрегантов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Синдром Лериша.

Синдром Лериша
Описание
Это окклюзия бифуркации аорты и начальных отделов общих подвздошных артерий, которая вызывает хроническую ишемию органов малого таза и нижних конечностей. Заболевание проявляется высокой перемежающейся хромотой, ишемическими поражениями тканей ног. У мужчин импотенция возможна. Диагноз синдрома включает ультразвуковое исследование аорты и сосудов, покидающих ее, аортографию, оценку липидного профиля и коагулограмму. Консервативное лечение назначают на ранних стадиях заболевания. Хирургические методы включают реконструктивную хирургию аорты, шунтирование аорто-бедренной кости, поясничную симпатэктомию.
Дополнительные факты
Синдром назван в честь французского физиолога и хирурга Рене Лериша, который описал патологию в 1923 году. Р. Лериш назвал это состояние терминальным аортитом и выделил 5 основных клинических проявлений. Точные данные о распространенности окклюзии брюшной аорты неизвестны, так как у некоторых пациентов они протекают бессимптомно. В Европе в среднем 1% населения страдает от этой болезни. Проявление синдрома характерно в возрасте от 40 до 60 лет. Соотношение мужчин и женщин среди пациентов, по наблюдениям различных авторов, составляет от 10: 1 до 30: 1.

Синдром Лериша
Причины
Поражение терминальной аорты может быть вызвано приобретенными и врожденными этиологическими факторами. Развитию синдрома способствуют патологии, которые уменьшают просвет сосуда изнутри или сжимают аорту снаружи. В современной кардиоангиологии есть 4 основные группы причин, которые вызывают синдром Лериша, которые включают: Образование атероматозных бляшек в области бифуркации аорты выявляется у 88-94% пациентов с проявлениями синдрома Лериша. Атеросклеротическая окклюзия характеризуется медленным, но устойчивым прогрессированием.
• Неспецифический аортоартериит. Аутоиммунное воспаление аорты составляет около 5% в структуре причин синдрома Лериша. Ортоартрит вызывает симптомы окклюзии в основном у молодых людей — от 20 до 40 лет.
• Тромбоз и тромбоэмболия. Посттромбоэмболическая обструкция бифуркации аорты может быть результатом образования тромбов, которые образуются в левых отделах сердца аорты. У 1% пациентов травматический тромбоз возникает из-за переломов таза. Иногда развитие синдрома Лериша связано с сдавливанием аорты извне опухолями или фиброзными процессами в забрюшинном пространстве. Менее 1% являются врожденными причинами — гипоплазия или сосудистая аплазия, а также фибромышечная дисплазия.
Патогенез
Болезнь Лериша характеризуется повреждением различных слоев сосудистой стенки, что определяется этиологией процесса. При атеросклерозе характерны изменения в интиме аорты, образование липидных бляшек, которые перекрывают просвет сосуда. При аортоартериите средний и наружный слой стенки аорты в основном утолщается, часто начинается перифокальное воспаление аутоиммунного типа.
Патофизиологической основой заболевания является прогрессирующее снижение кровотока в сосудах нижних конечностей и органов малого таза. Из-за синдрома грабежа, который приводит к недостаточному кровотоку в нижнюю брыжеечную артерию, наблюдается ишемия внутренних органов брюшной полости. Гемодинамически значимые нарушения определяются с окклюзией на 60-70%. Степень компенсации процесса зависит от скорости образования сосудистых коллатералей.
Классификация
Российский хирург А. В. Покровский различает три типа обструкции брюшной аорты: низкая (дистальнее нижней брыжеечной артерии), средняя (между нижней брыжеечной и почечной артериями) и высокая (на уровне почечных артерий). Более 60% людей с клиникой синдрома Лериша имеют сопутствующие поражения коронарных или брахоцефальных артерий.
Чтобы выбрать тактику лечения, существует классификация аорто-подвздошных поражений согласно TASC II, согласно которой существует 4 типа синдрома: У больного сужены подвздошные артерии (ОПА) с одной или двух сторон. Аорта не участвует в патологическом процессе. Эта категория также включает короткую (менее 3 см) окклюзию наружных подвздошных артерий (NPA). Это поражение надпочечниковой аорты длиной не более 3 см, двусторонних стенозов ОПА и НПА длиной от 3 см до 10. Этот вариант синдрома Лериша характеризуется сужением беспрепятственной гипертонии и остановкой сердца, которые простираются до 10 см и более. При типе С окклюзия распространяется на общие бедренные артерии (БОТ). Наиболее тяжелый вариант поражения — когда в процесс вовлечены брюшная аорта и подвздошные артерии с обеих сторон. Множественные окклюзии NLA и ОБА являются типичными.
Симптомы
Первыми признаками синдрома Лериша являются озноб и парестезия нижних конечностей. Кожа ступней и голеней становится очень бледной и чувствует холод. При ходьбе обычно отмечается неприятное растяжение в ягодицах и задней части бедра. Если процесс вызван атеросклерозом, наблюдаются симптомы, характерные для этого заболевания — ксантома и ксантелазма, повышенная утомляемость, боль за грудиной.
Классическим признаком синдрома Лериша является перемежающаяся хромота. Во время спокойной прогулки возникает острая боль в ягодицах и мышцах бедра, которая заставляет человека остановиться. После короткой паузы боль исчезает. При первой степени ишемии больного быстрая утомляемость мышц беспокоит ноги, при второй — боль возникает при ходьбе, при третьей она не исчезает даже при покое и при четвертом язвенном некротическом заболевании кожи.
У 20-50% мужчин синдром Лериша проявляется импотенцией. Повреждение органов малого таза также характеризуется недержанием мочи, затрудненным мочеиспусканием. Когда вы идете быстро или поднимаетесь по лестнице, возникает боль в животе из-за патологического перераспределения объема крови. При длительном течении синдрома кожа ног приобретает голубоватый оттенок, появляется отечность ног.
Возможные осложнения
При отсутствии лечения синдром Лериша крайне неблагоприятен — через 5-7 лет после начала заболевания вероятность смерти достигает 50%. Прогрессирующая ишемия сопровождается трофическими расстройствами нижних конечностей. Растет ишемический отек, на коже ног и ступней образуются язвы. В будущем возможна сухая или влажная гангрена дистальных ног, что приводит к инвалидности.
Сердечные осложнения, вызванные прогрессированием атеросклероза или тромбоэмболических процессов, встречаются реже. При синдроме Лериша риск развития инфаркта миокарда увеличивается в несколько раз. Поражение распространяется на артерии почек: гибель большинства нефронов наблюдается с образованием терминальной почечной недостаточности.
Диагностика
Предварительный диагноз окклюзии возможен во время первичного осмотра у врача общей практики или сосудистого хирурга. Физикальное обследование выявляет отсутствие пульсации крупных артерий нижних конечностей. Во время аускультации на брюшной аорте слышен систолический шум. Уменьшение лодыжечно-плечевого индекса составляет менее 0,7. Для подтверждения синдрома Лериша проводятся исследования: Дуплексное сканирование позволяет точно оценить степень сужения аорты вокруг ее бифуркации, чтобы определить характеристики патологического процесса. С помощью ультразвука исследуется скорость кровотока через бедренные артерии. Рентгеноконтрастное исследование проводится для пациентов, у которых есть показания к хирургическому лечению. Аортография используется для определения точного местоположения и степени поражения сосудов, для оценки степени коллатерального кровообращения. Альтернативой рентгенографии является КТ аорты с контрастом.
• Лабораторные методы. При окклюзии бифуркации аорты тесты классифицируются как вспомогательные диагностические исследования. Чтобы подтвердить атеросклеротическое происхождение окклюзионного синдрома, исследуют холестерин и липопротеины. Обязательно выполните коагулограмму. При необходимости кровь берется по показателям острой фазы.
Лечение
Медикаментозное лечение ограничивается начальной степенью окклюзионного заболевания, когда трофические поражения нижних конечностей еще не развиты. Прием медикаментов сочетается с санаторно-курортным лечением, физиотерапией и ходьбой (терренкур). При дислипидемии рекомендуется соответствующая диета. В комплексе Lerish есть 2 основных направления лечебных мероприятий:
• Дезагрегационная терапия. Пациентам показано пожизненное введение антиагрегантов (ацетилсалициловой кислоты или тиенопиридина) в низких поддерживающих дозах. Лечение направлено на нормализацию работы системы свертывания крови и профилактику тромбозов.
• Гиполипидемическая терапия. Препараты для снижения уровня холестерина и ЛПНП назначаются при атеросклеротической этиологии болезни Лериша. В основном статины и фибраты используются в минимальных терапевтических дозах.
Хирургические методы показаны при ишемии II-IV степени нижних конечностей. Для поражений типа A и B согласно классификации TASC сосудистые хирурги используют метод эндоваскулярной хирургии. Пациентам с синдромом типа С и D рекомендуется провести открытую операцию на пораженных сосудах. Для устранения синдрома Лериша используются несколько хирургических методов:
• Методы реконструкции. Лучшим способом восстановления кровотока в нижней части тела считается резекция аорты с последующим протезированием. Операция характеризуется хорошими отдаленными результатами, редко приводящими к тромбоэмболическим осложнениям.
• Аорто-бедренная операция шунтирования. При сохранении кровотока в подвздошных артериях отмечается отвод крови к бедренным артериям. Техника улучшает кровоснабжение нижних конечностей благодаря оттоку артериальной крови непосредственно из аорты.
• Поясничная симпатэктомия. Операция проводится с целью устранения спазма дистальных сосудов конечностей при наличии противопоказаний к более радикальным методам лечения. Иногда симпатэктомия выполняется вместе с реваскуляризацией для повышения эффективности терапии.
Список литературы
1. Сосудистая хирургия. Национальное руководство/ под ред. В. С. Савельева, А. И. Кириенко. — 2015.
2. Современные тенденции лечения больных с синдромом Лериша. О. А. Демидова, В. С. Аракелян, Н. А. Чигогидзе, Б. Г. Алекян — 2014.
3. Клиническая ангиология: Руководство в двух томах/ под ред. А. В. Покровского. — Т. 2. — 2004.
Основные медуслуги по стандартам лечения |
Клиники для лечения с лучшими ценамиНе найдено ни одной клиники для оказания выбранных услуг |
Источник
