Оценка болевого синдрома по баллам
ПРО ПАЛЛИАТИВ использует cookie для статистики и аналитики, чтобы сделать сайт максимально удобным. Оставаясь на сайте, вы подтверждаете свое согласие на использование файлов cookie.
Представляем фрагмент брошюры для врачей «Обезболивание в паллиативной помощи. Практическое руководство для врача», подготовленной благотворительным фондом «Вера». Полная версия брошюры доступна для скачивания по ссылке.
Только сам пациент может оценить уровень боли, которую испытывает. При каждом осмотре пациента спрашивайте его о наличии боли и прислушивайтесь к его жалобам.
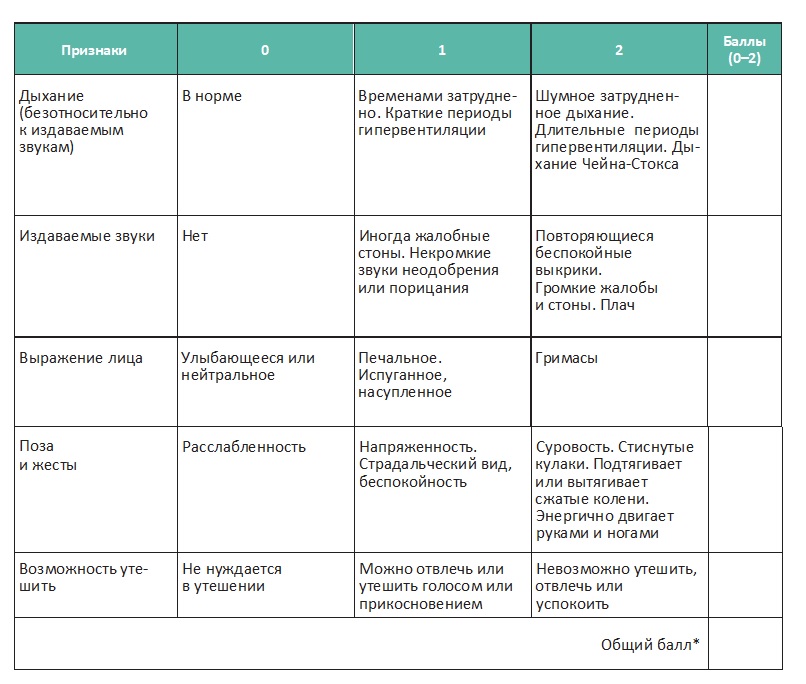
Оцените интенсивность болевого синдрома до назначения анальгетиков: для вербальных пациентов используйте комплексную шкалу оценки боли:
Шкалы боли для детейОбзор различных инструментов для определения интенсивности боли у детей
Комплексная шкала оценки боли
Для оценки болевого синдрома у невербальных пациентов и пациентов с когнитивными нарушениями используйте шкалу PAINAD (Pain Assessment in Advanced Dementia — Шкала оценки боли при тяжелой деменции):
«Не мешайте человеку жить прошлым»12 правил, которые помогут в уходе за людьми с деменцией

* Общее количество баллов составляет от 0 до 10 (шкалы от 0 до 2 для пяти пунктов); наивысший балл указывает на более сильную боль (0 — боли нет, 10 — сильная боль).
Полученные баллы не определяют абсолютную интенсивность боли. Правильнее сравнивать полученный общий балл с предыдущим значением. Увеличение балла говорит об увеличении боли, в то время как более низкое его значение позволяет предположить, что боль уменьшилась.
Спросите пациента
Навыки общения с пациентами10 советов для врачей при проведении консультаций
- Когда начались боли и сколько они продолжаются (недели, месяцы)?
- Где болит?
- Появляется боль днем или ночью; она постоянная, периодическая или «прорывная»?
- Какая это боль: острая, тупая, жгучая, пронзающая, давящая, распирающая, пульсирующая и др.?
- Есть ли симптомы нейропатической боли: прострелы, чувство жжения, зоны онемения кожи, гиперестезия, аллодиния, дизестезия и др.?
- Как он спит? Если сон нарушен, то как часто пациент просыпается и почему: дискомфорт, боль, привычка мало спать, одышка, неудобное положение? Если есть сложности с засыпанием, в чем причина: дискомфорт, боль, одышка?
- Если сон не нарушен, испытывает ли пациент дискомфорт, боли и т.д., когда просыпается утром?
- Что усиливает боль (например, прием пищи, дефекация и т.п.) и что ее облегчает (например, особое положение в постели)?
- Сопровождается ли боль другими симптомами: тошнота, рвота, диарея, запоры, одышка, потеря аппетита, кашель, слабость и др.?
- Принимает ли пациент анальгетики? Если да, то какие и на протяжении какого времени; как долго действует одна доза анальгетика?
- Есть ли побочные эффекты от анальгетика и как они выражены?
- Какие есть сопутствующие заболевания и какие препараты пациент принимает для их лечения?
Читайте дальше: «Лечение болевого синдрома. Общие принципы».
Горячая линия помощи неизлечимо больным людям
Если вам или вашим близким срочно необходимо обезболивание, помощь хосписа, консультация по уходу или поддержка психолога.
8-800-700-84-36
Круглосуточно, бесплатно
Источник
Всем хорошего дня. Мы с вами в последнее время очень часто говорим о ремиссии, снижении активности болезни, об активности в общем, индексах активности и тд.
Сегодня и завтра поговорим о том, как эту активность измерить и как результат трактовать. Разберём на примере ревматоидного артрита, если интересуют и другие индексы активности — только сообщите.
Итак, сегодня разберём шкалу боли, которой часто пользуются ревматологи и которая используется для расчёта индексов активности болезни. Шкалы оценки боли предназначены для определения интенсивности болевого синдрома (при любых болезнях). Эти шкалы позволяют оценить субъективные болевые ощущения, которые испытывает пациент боли в момент исследования. Визуальная аналоговая шкала (ВАШ, Visual Analogue Scale, VAS) была предложена Huskisson в 1974 году.
Этот метод субъективной оценки боли заключается в том, что пациента просят отметить на неградуированной линии длиной 10 см точку, которая соответствует степени выраженности боли. Левая граница линии соответствует определению «боли нет совсем», правая — «самая интенсивная боль, какую можно себе представить». Как правило, используется бумажная, картонная или пластмассовая линейка длиной 10 см. С обратной стороны линейки нанесены сантиметровые деления, по которым врач отмечает полученное значение и заносит в историю болезни или амбулаторную карту. Также с целью оценки интенсивности боли можно использовать и модифицированную визуально-аналоговую шкалу, в которой интенсивность боли определяется также различными оттенками цветов.
К безусловным преимуществам этой шкалы относятся ее простота и удобство, возможность контролировать эффективность терапии.
При динамической оценке объективным и существенным является отличие значения по ВАШ от предыдущего более чем на 13 мм.
- Недостатком ВАШ является ее одномерность, т. е. по этой шкале больной отмечает лишь интенсивность боли.
- Эмоциональная составляющая болевого синдрома вносит существенные погрешности в показатель ВАШ.
- Субъективность ВАШ является и основным же ее недостатком. Пациент, преследуя свои цели, может намеренно занижать или завышать значения. Когда? Например, пациент не хочет обижать (напрягать, беспокоить) своего врача, и даже в отсутствии результата и сохранении болевого синдрома на том же уровне занижает значение. Да, бывают и такие) Или же пациент желает получить инвалидность, хочет стать кандидатом на дорогостоящее лечение и тд, и специально ставит оценку значительно выше предыдущего результата. Ну и не стоит забывать, что мы все разные: кто-то будет ходить терпеть да ещё и улыбаться, а кто-то с такой же болью даже с кровати встать не сможет.
Плюс врачу тоже надо быть внимательным и активно коммуницировать (нет, не давить!!!) с пациентом. Например, предлагать ему варианты для сравнения. Скажем, в кабинет довольно бодро заходит женщина, но по шкале ставит 10 из 10, все это сопровождая рассказом о том, как ужасно она себя чувствует. Спрашиваешь: «Вы рожали? Так же больно?». «Ой, ну нет, доктор, вы что, когда рожала, думала, что умру». После этого значение снижается до 5. Именно поэтому ВАШ является лишь одним из инструментов для вычисления индекса активности самим врачом, который использует уже объективные методы оценки состояния пациента. Тут можно стоит вспомнить доктора Хауса и его железное «Все врут», но мы с вами люди воспитанные и не будем так категорично выражаться????
!!! Напоследок хочется сказать только одно: пожалуйста , будьте честны со своим врачом. Если вам стало лучше — говорите об этом, если стало хуже — опять-таки скажите врачу об этом. Не стоит специально что-то подделывать или скрывать. Если врач вас не слышит, не хочет слышать — значит, просто это не ваш врач. Завтра обсудим DAS-28 и что считать ремиссией.

Источник
Важность проведения перманентной оценки интенсивности ПБС определяется с одной стороны тем, что сам по себе ПБС является неотъемлемой частью клинического симптомокомплекса, отражающего динамику состояния пациента, а с другой стороны – возможностью определения адекватности обезболивания, необходимости увеличения дозы анальгетика или выбора другого способа обезболивания. Без преувеличения можно утверждать, что мониторирование интенсивности боли – это важнейший элемент обеспечения эффективности послеоперационного обезболивания. Кроме того, давно замечено, что пациенты, проводящие мониторинг собственной боли, испытывают чувство защищенности, ощущение усиленного контроля своего состояния и собственного активного участия в выздоровлении. Напротив, больные, пренебрегающие регистрацией болей, либо пациенты со стабильно удерживающимися болями, не поддающимися лечению, чувствуют себя заброшенными. Это увеличивает возбуждение пациента, что способствует усилить перцепцию боли.
Исследование интенсивности боли обязательно осуществляется как в покое, так и при движениях пациента (подъем головы, кашель), что позволяет оценить его функциональный статус. Эффективность обезболивания определяется оценкой интенсивности боли до и после назначения каждого анальгетика или метода анальгезии. В хирургических ОРИТ и прочих подразделениях, где находятся пациенты с болью высокой интенсивности, оценка на начальном этапе лечения осуществляется каждые 15-30 минут, а затем, по мере снижения интенсивности, каждые 2 часа. В хирургических отделениях периодичность оценки интенсивности боли составляет 4-8 часов, что зависит как от выраженности боли, так и от эффективности обезболивания. При решении вопроса о необходимости обезболивания необходимо ориентироваться на критерии максимально допустимой интенсивности боли (пороги вмешательства). В частности, по 10-балльной визуально-рейтинговой шкале максимально допустима интенсивность боли 3 балла в покое и 4 балла при движениях (кашле). Внезапное усиление интенсивности боли, особенно связанное с появлением гипотензии, тахикардии, лихорадки, требует немедленной комплексной оценки состояния пациента, поскольку может быть связано с развитием хирургических осложнений, тромбоза глубоких вен и другой экстренной патологией. Интенсивность боли до и после лечения, неблагоприятные эффекты при проведении обезболивания должны быть четко зарегистрированы в доступных формах (дневник наблюдения и лист интенсивной терапии). Немедленное обезболивание проводиться пациентам при очевидной интенсивной боли (без оценки боли), в том случае, когда больные из-за выраженного болевого синдрома не могут быть достаточно сосредоточены, чтобы оценить выраженность боли.
Для определения интенсивности боли используют специальные шкалы оценки боли. Использование какой-то одной шкалы в пределах конкретной клиники позволяет всему персоналу, занимающемуся обезболиванием, «говорить на одном языке». Несмотря на очевидный субъективизм, именно самооценка боли пациентом в настоящее время признана наиболее ценным инструментом. Для определения интенсивности болевого синдрома используются как описательные характеристики боли, даваемые самим пациентом, так и различные шкалы: визуальная аналоговая, словесная рейтинговая и другие.
Различные варианты визуальной аналоговой шкалы (ВАШ) применяются в клинической практике с 80-х годов XX века. ВАШ представляет собой горизонтальную линию длиной 10 см, концы которой соответствуют крайним степеням интенсивности боли – от «нет боли» до «нестерпимая боль». Пациент делает отметку на этом отрезке в точке, которая отражает интенсивность его боли.
Метод описательных определений заключается в том, что больному предлагаются определения боли: «лёгкая», «умеренная», «терпимая», «сильная», — до «нестерпимой». Пациент выбирает определение и подчёркивает его. На рисунке представлены различные варианты шкал самооценки боли и алгоритм выбора той или иной шкалы.
В рутинной клинической практике чаще используются шкалы ВРШ и ЦРШ, а ВАШ преимущественно применяется в исследовательских целях. Очевидно, нет необходимости указывать на обязательную регулярную регистрацию интенсивности боли, изменения схемы обезболивания, эффективности анальгезии, побочных эффектах используемых препаратов и методов обезболивания. Вышеуказанные данные вносятся в отдельный раздел листа послеоперационного наблюдения или в специальную карту послеоперационного обезболивания (см табл. ).
Таблица. Ориентировочный протокол оценки интенсивности послеоперационной боли по цифровой рейтинговой шкале.
Время | 10 | 13 | 16 | 19 | 22 | 01 | 05 |
(Покой/активизация) | П | А | А | П | П | А | С |
ЦРШ | 2 | 6↓2 | 2 | 2 | 8↓3 | 3 |
Примечание. П — боль в покое; А — боль при активизации (кашель) ; ↓ — введение анальгетика; 6↓2 — интенсивность боли до и после введения анальгетика; С — пациент спит.
Статья добавлена 10 февраля 2016 г.
Источник
Тема 7.2.
УХОД ЗА ПАЦИЕНТОМ, ИСПЫТЫВАЮЩИМ ХРОНИЧЕСКУЮ БОЛЬ
План
Определение понятия «боль».
Факторы, влияющие на ощущение боли.
Признаки боли.
Виды боли.
Оценка интенсивности боли.
Оценочные шкалы.
Боль — это живое представление о боли.
Сделай усилие, измени его, отодвинь от себя,
не жалуйся, — и боль исчезнет!
Марк Аврелий
Определение понятия «боль»
Боль — один из самих распространенных симптомов заболеваний и одна из основных причин обращения за медицинской помощью.
Боль — своеобразное психофизиологическое состояние человека, возникающее в результате воздействия сверхсильных или разрушительных раздражителей. Это серьезная проблема для человека, препятствие для обычной деятельности и профессиональных занятий.
Болевой синдром определен ВОЗ в качестве одной из первоочередных задач научных исследований в области сестринского дела и его развития.
Реакция на боль – это физиологические и поведенческие изменения в организме в ответ на ее восприятие.
Физиологические реакции:
Синтезируемые или освобождающиеся в результате повреждения тканей особые вещества – алгогены – стимулируют активность болевых нервных окончаний. К алгогенам, или веществам, вызывающим чувство боли, относят кинины (брадикинин), гистамин, ацетилхолин, адреналин и норадреналин в низких концентрациях, ряд простогландинов.
Болевые нервные окончания расположены в организме неравномерно. Они опутывают весь кожный покров, их много в оболочках внутренних, полостей (плевральной, брюшной, полости черепа), в полых и паренхиматозных органах. Некоторые ткани, например, роговица, снабжены только волокнами данного типа. В меньшем количестве они присутствуют в мышцах, сухожилиях, эндотелии
сосудов. Болевой иннервации совершенно нет в мозговой ткани и в хрусталике глаза.
Поведенческие реакции – фазы переживания боли:
фаза ожидания — предшествует боли, пациент знает, что боль должна наступить (например, перед инъекциями). Роль сестры — успокоить пациента, уменьшить его тревожность;
фаза ощущения – возникает при наличии боли. Зависит от болевого порога. Люди с низкой толерантностью ощущают самую слабую боль, высокой — воспринимают только сильную боль. Понять, какую боль может переживать пациент, медсестре помогает знание характера заболевания;
фаза последствий — наступает при исчезновении боли.
Роль сестры — предвидеть последствия, оказать должное внимание.
Факторы, влияющие на ощущение боли.
1. Индивидуальные особенности человека – интраверт испытывает более интенсивную боль, чем экстраверт, но жалоб предъявляет меньше;
2. Состояние тревоги, страха, депрессии — усиливают болевые ощущения;
3. Внушение — облегчает страдания;
4. Болевой порог и интервал болевой переносимости.
Болевой порог – первое, очень слабое чувство боли от физического воздействия. Переносимость боли – самое сильное болевое воздействие, которое выдерживает человек. Интервал болевой переносимости — промежуток между этими двумя величинами.
Выделяют следующие типы людей по восприятию боли:
1. Принцесса на горошине – низкие порог и интервал болевой переносимости. Это люди с «тонкой кожей», обостренно воспринимают боль и не способны ее терпеть. Процедурный и манипуляционная кабинеты для них — место испытания (с физиологией не поспоришь).
2. Русалочка — низкий порог и высокий интервал болевой переносимости. Человек этого типа крайне чувствителен к боли, но мужественно переносит страдания.
3. Спящая красавица — высокий порог и низкий интервал болевой переносимости. Эти люди не замечают слабую боль, но резерва терпения у таких людей нет, при усилении боли следует бурная реакция.
4. Стойкий оловянный солдатик — высокие порог и интервал болевой переносимости. Человек не испытывает страха перед болью, демонстрирует свое равнодушие к физическим страданиям (нет проблем перед болезненной манипуляцией: венепункцией, перевязкой).
Причины болевых ощущений
| физические механическая травма, температурные воздействия, высокая доза солнечной радиации, электрический ток | химические попадание на кожу и слизистые оболочки кислот, щелочей, окислителей | биологические высокая концентрация биологически активных веществ (кининов, гистамина, серотонина) |
Понятие «суммарная боль» включает различные вредные физические, Психические, духовные, социально-бытовые факторы, способствующие появлению, поддержанию и усилению боли.
Различают острую и хроническую боль.
Характерные признаки боли
| Острая боль | Хроническая боль |
| Часто возникает внезапно. Относительно короткая по продолжительности. Обычно локализована Картину боли определяют субъективными и объективными методами исследования: тахикардия, тахипноз, гипертензия, кожа бледная и влажная, тревожный взгляд, локальный гипертонус мышц. При отсутствии купирования боли: — потеря аппетита, тошнота; — тревожность, раздражительность; — бессонница | Начало незаметное. Длительность более 6 месяцев (может сохраняться и после заживления раны). Локализована в меньшей’ степени Отсутствие объективных признаков. Изменения индивидуальных качеств: — появление тревоги, безнадежности; — депрессия; — . раздражительность; — дефицит само ухода; — новое качество жизни |
Виды боли
| БОЛЬ | ХАРАКТЕРИСТИКА |
| Поверхностная (кожная) | результат воздействия на кожу, краткая, четкая локализация (укол иглой, порез, трещина) |
| Висцеральная (внутренних органов) | боль, исходящая из внутренних органов (при стенокардии — сжимающего характера, язве желудка — жгучего) |
| Глубокая соматическая | повреждение мышечной и костной ткани боль, исходящая из различных участков тела, кроме внутренних органов |
| Иррадиирующая — чувство боли простирается от места её образования до другой части тела | боль передаётся в область, удалённую от, патологического очага (при остром инфаркте миокарда — в левую руку, левое плечо, челюсть, шею; при наличии камней в почках.,- в паховую область). |
| Фантомная | ощущение интенсивной боли покалывающего характера в отсутствующих конечностях |
| Невралгия | острая, интенсивная боль по ходу нерва |
| Артралгия | боль в одном или нескольких суставах |
| Каузалгия | приступообразная; интенсивная, жгучая боль в результате повреждения периферического нерва. |
| Ишиалгия | боль по ходу седалищного нерва |
| Психологическая | реальная для человека при отсутствии видимых раздражителей |
Джон Боника – анестезиолог – автор книги «Лечение боли», автор описал острую, хроническую боль, проблемы лечения боли в онкологии, представил обширнейший литературный обзор по боли, и вооружил своих читателей ключевыми алгоритмами в деле лечения различных видов боли.
Он разделил боль на:
— полезную – острая боль является сигналом защиты для организма;
— бесполезную (с точки зрения биологической защиты) — хроническая боль- источник боли в организме уже известен;
— опасную (или потенциальную) — ‘боль не несёт никакой полезной информации и может способствовать развитию серьезных патологических реакций, которые могут привести к смерти (кардиогенный, травматический шок).
Оценка интенсивности боли.
Цель оценки — выявление всех факторов, влияющих на восприятие боли. Пациенты часто не сообщают о боли, либо делают это неадекватно, а медсестры часто переоценивают облегчение боли в результате анальгезирования медикаментозными средствами.
Методы проведения оценки боли:
— описание боли самим человеком;
— изучение возможной, причины появления боли;
— наблюдение зa реакцией человека на боль.
Оценка боли:
1 — подтверждение пациентом наличие болевого синдрома;
2 — локализация;
3 .- иррадиация;
4, — интенсивность (использование шкал или карт);
5 — продолжительность;
6 — характер (острая, тупая);
7 — факторы, способствующие боли (связь с приемом пищи, перемещением, физическими воздействиями);
8 — факторы, облегчающие боль [термическое, механическое щажение);
9 — меры анальгезии;
10 — реакция человека на боль.
Карта оценки боли
Карта помогает правильно оценить характер, интенсивность, продолжительность болей и подобрать адекватное обезболивание; служит приложением к листу сестринского наблюдения.
Ф.И.О. ________________
ВОЗРАСТ _____________
Критерии оценки боли (со слов пациента) | Дата | ||||
| 1. Продолжительность боли | |||||
| 2. Характер боли (жгучая, режущая, колющая, тянущая) | |||||
| 3. Локализация боли | |||||
| 4. Иррадиация боли | |||||
| 5. Интенсивность (шкала от 0 до 10 по оценке пациента) | |||||
| 6. Факторы, провоцирующие боль (физическая нагрузка, перемещение, нарушение сна, чувство тревоги и волнения) | |||||
| 7. Развитие болей на фоне медикаментозноro лечения (через какое время после введения лекарственных препаратов) | |||||
| 8. Отношение пациента к боли (описание со слов больного и со слов родственников) | |||||
| 9. Самочувствие ночью | |||||
| 10. Продолжительность сна (днём, ночью) | |||||
Подпись м/с ______________
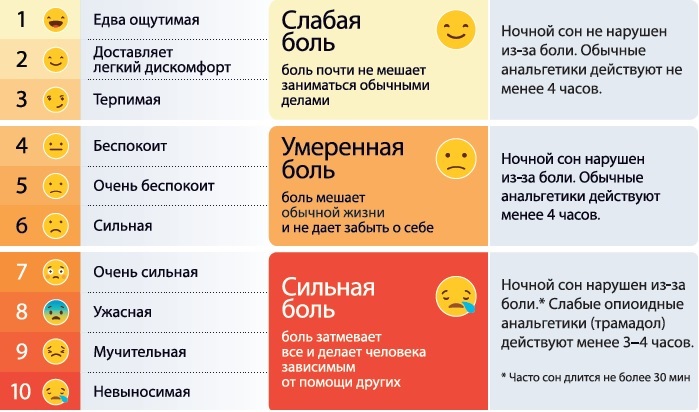
Оценочные шкалы.
Оценку уровня боли проводят различными шкалами:
Источник

