Неревматический миокардит код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Миокардит.
Миокардит
Описание
Воспаление мышечной оболочки сердца (миокард), часто ревматическое, инфекционно-инфекционно-аллергическое по своей природе. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется в виде одышки, цианоза, отека ног, отека вен шеи, сердечных болей, сердцебиения, аритмии. Нередко развитию миокардита предшествует инфекция (дифтерия, тонзиллит, скарлатина, грипп и т. Д. ). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболии сосудов различных органов.
Дополнительные факты
Заболеваемость миокардитом намного выше, чем статистическая, из-за поздней диагностики и скрытых форм, когда заболевание стерто или умеренно. Признаки воспалительного процесса в миокарде в 4–9% случаев обнаруживаются только при вскрытии (по результатам патологических исследований). От острого миокардита умирает от 1 до 7% пациентов, у молодых людей в 17–21% случаев он вызывает внезапную смерть.
Миокардит приводит к развитию сердечной недостаточности и нарушений ритма сердца, которые являются основными причинами смерти. Миокардит чаще встречается у молодых людей (средний возраст пациентов составляет от 30 до 40 лет), хотя заболевание может возникнуть в любом возрасте. Мужчины заболевают миокардитом несколько реже, чем женщины, но у них часто развиваются тяжелые формы заболевания.

Миокардит
Причины
Миокардит включает в себя большую группу заболеваний сердечной мышцы воспалительного происхождения, проявляющихся повреждением и нарушением функции миокарда. Распространенной причиной миокардита являются различные инфекционные заболевания:
• вирусные (вирус Коксаки, грипп, аденовирус, герпес, вирусы гепатита В и С);
• бактериальные (коринеобактерии, дифтерия, стафилококки, стрептококки, сальмонелла, хламидии, риккетсии);
• грибковые (аспергилл, кандида);
• паразит (трихинелла, эхинококк) и т. Д. ;
Тяжелая форма миокардита может возникнуть при дифтерии, скарлатине, сепсисе. Вирусы, которые вызывают миокардит в 50% случаев, обладают высокой кардиотропностью. Иногда миокардит развивается при системных заболеваниях соединительной ткани: системной красной волчанке, ревматизме, васкулите, ревматоидном артрите и аллергических заболеваниях. Кроме того, причиной миокардита могут быть токсические эффекты некоторых лекарств, алкоголя и ионизирующих излучений. Тяжелое прогрессирующее течение отличается идиопатическим миокардитом неизвестной этиологии.
Провокационными моментами возникновения миокардита являются острые (обычно вирусные) инфекции, очаги хронической инфекции; аллергия, нарушение иммунологических реакций; токсическое воздействие на организм (наркотики, алкоголь, наркотики, ионизирующее излучение, при тиреотоксикозе, уремии и т. Д. ;).
Патогенез
Миокардит в большинстве случаев сопровождается эндокардитом и перикардитом, реже воспалительный процесс поражает только миокард. Повреждение миокарда может происходить при прямом миокардиоцитолитическом действии инфекционного агента; под влиянием токсинов, циркулирующих в крови (при системной инфекции); и после аллергической или аутоиммунной реакции. Часто возникают инфекционные аллергические миокардиты.
Иммунные нарушения, наблюдаемые при миокардите, проявляются нарушением всех звеньев иммунной системы (клеточный, гуморальный, фагоцитоз). Инфекционный антиген запускает механизм аутоиммунного повреждения кардиомиоцитов, приводя к значительным изменениям в миокарде: дистрофические изменения в мышечных волокнах, развитие экссудативных или пролиферативных реакций в интерстициальной ткани. Следствием воспалительных процессов при миокардите является разрастание соединительной ткани и развитие кардиосклероза. При миокардите насосная функция сердечной мышцы значительно снижается, что часто является необратимым и приводит к серьезному состоянию недостаточности кровообращения, нарушениям ритма сердца и проводимости и вызывает инвалидность и смерть в молодом возрасте.
Классификация
В зависимости от механизма возникновения и развития миокардита выделяют следующие формы:
• инфекционные и инфекционно-токсичные (с гриппом, вирусами группы Коксаки, дифтерией, скарлатиной и т. Д. );
• аллергический (иммунный) (сывороточный, инфекционно-аллергический, трансплантационный, медикаментозный, миокардит при системных заболеваниях);
• токсико-аллергические (при тиреотоксикозе, уремии и алкогольном поражении сердца);
• идиопатический (необъяснимый характер).
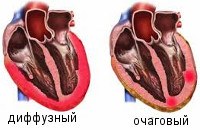
В зависимости от распространенности воспалительных поражений миокардит делится на диффузный и очаговый. С течением времени выделяется острый, подострый, хронический (прогрессирующий, рецидивирующий) миокардит. По степени тяжести — миокардит легкой, средней и тяжелой степени.
Экссудативно-пролиферативный (воспалительно-инфильтративный, сосудистый, дистрофический, смешанный) и альтернативный (дистрофически-некробиотический) миокардит отличается характером воспаления. В развитии инфекционного миокардита (как наиболее распространенного) выделяют 4 патогенетические стадии:
• Токсичные инфекционные.
• иммунологический.
• дистрофический.
• миокардиосклеротический.
По клиническим вариантам (по преобладающим клиническим симптомам) миокардит различают:
• низкий симптом.
• боль или псевдокоронарное.
• декомпенсация (при нарушениях кровообращения).
• аритмичный.
• тромбоэмболический.
• псевдоклапан.
• смешанный.
Симптомы
Клинические симптомы миокардита зависят от степени повреждения миокарда, локализации, степени тяжести и прогрессирования воспалительного процесса в сердечной мышце. Включает проявления дефицита сократительной функции миокарда и нарушения ритма сердца. В отличие от ревматического миокардита, аллергический инфекционный миокардит обычно начинается на фоне инфекции или сразу после нее. Начало заболевания может быть бессимптомным или скрытым.
Основными жалобами пациентов являются сильная слабость и усталость, одышка при физической нагрузке, боль в области сердца (боль или пароксизм), нарушения ритма (сердцебиение, перерывы), повышенное потоотделение и иногда боль солидарной. Температура тела обычно низкая или нормальная. Типичными проявлениями миокардита являются увеличение размеров сердца, падение артериального давления, недостаточность кровообращения.
Кожа больных миокардитом бледная, иногда синюшная. Частый пульс (иногда замедление) может быть аритмичным. При тяжелой сердечной недостаточности шейные вены набухают. Существует нарушение внутрисердечной проводимости, которое даже при незначительных травмах может вызвать аритмию и привести к смерти. Нарушение ритма сердца проявляется наджелудочковой (наджелудочковой) экстрасистолой, реже — приступами мерцательной аритмии, что значительно ухудшает гемодинамику, усиливая симптомы сердечной недостаточности.
В большинстве случаев только некоторые из вышеуказанных симптомов преобладают в клинической картине миокардита. Примерно у трети пациентов миокардит может протекать бессимптомно. При миокардите, возникающем в контексте коллагеновых заболеваний, в дополнение к вирусной инфекции часто встречается сопутствующий перикардит. Идиопатический миокардит имеет тяжелое, иногда злокачественное течение, приводящее к кардиомегалии, серьезным нарушениям ритма и проводимости сердца и сердечной недостаточности.
Боль в груди слева. Боль в грудной клетке. Боль за грудиной. Изменение аппетита. Недомогание. Одышка. Потеря веса. Потливость. Слабость. Увеличение подмышечных лимфоузлов.
Возможные осложнения
При длительном течении миокардита развиваются склеротические поражения сердечной мышцы, возникает миокардит, кардиосклероз. При остром миокардите с тяжелыми нарушениями работы сердца, сердечной недостаточности, аритмии, которая вызывает внезапную смерть, быстро прогрессирует.
Диагностика
Значительные трудности в диагностике миокардита вызваны отсутствием специфических диагностических критериев. Меры по выявлению воспалительного процесса в миокарде включают в себя:
• История взятия.
• Физикальное обследование пациента — симптомы варьируют от умеренной тахикардии до декомпенсированной желудочковой недостаточности: отек, отек шейных вен, нарушение сердечного ритма, легочная гиперемия.
• ЭКГ — нарушение сердцебиения, возбудимости и проводимости. Изменения ЭКГ при миокардите неспецифичны, так как они сходны с изменениями при различных заболеваниях сердца.
• Эхокардиография — обнаруживается патология миокарда (расширение камер сердца, снижение сократимости, нарушение диастолической функции) в различной степени, в зависимости от тяжести заболевания.
• Общие иммунологические, биохимические и иммунологические анализы крови не столь специфичны для миокардита и показывают увеличение содержания α2 и γ — глобулинов, увеличение титра антител для сердечной мышцы, положительный RTML (реакция ингибирования миграции). Лимфоцит), положительный тест на С-реактивный белок, увеличение сиаловых свойств. Кислоты, активность кардиоспецифических ферментов. Исследование иммунологических показателей должно проводиться динамически.
• Рентгенография легких помогает обнаружить увеличение размеров сердца (кардиомегалия) и застой в легких.
• Анализ крови для выявления возбудителя или диагностики с помощью ПЦР.
• Эндомиокардиальная биопсия с использованием зондирования полостей сердца, включая гистологическое исследование образцов биопсии миокарда, подтверждает диагноз миокардита не более чем в 37% случаев из-за того, что может иметь место очаговое повреждение миокарда. Результаты повторной биопсии миокарда позволяют оценить динамику и исход воспалительного процесса.
• Сцинтиграфия (радиоизотопное исследование) миокарда — это физиологическое исследование (прослеживается естественная миграция лейкоцитов в очаг воспаления и нагноения).
• Магнитно-резонансная томография (МРТ сердца) с контрастом дает визуализацию воспалительного процесса, отека в миокарде. Чувствительность этого метода составляет 70-75%.
Лечение
Острая стадия миокардита требует госпитализации в кардиологическом отделении, ограничения физической активности, строгого постельного режима от 4 до 8 недель, пока кровообращение не будет сбалансировано и нормальные размеры сердца не восстановятся. Диета против миокардита включает ограниченное использование соли и жидкостей, обогащенного белка и обогащенных продуктов для нормализации обменных процессов в миокарде.
Лечение миокардита проводится одновременно по четырем направлениям, проводится этиологическое, патогенетическое и метаболическое симптоматическое лечение. Этиологическое лечение направлено на подавление инфекционного процесса в организме. Лечение бактериальных инфекций происходит после выделения и определения чувствительности патогенного микроорганизма к антибиотикам. При миокардите вирусного происхождения назначено назначение противовирусных препаратов.
Необходимым условием успешного лечения миокардита является выявление и реабилитация инфекционных очагов, поддерживающих патологический процесс: тонзиллит, средний отит, синусит, пародонтит, аннекс, простатит и После реабилитации от вспышек (хирургических или терапевтических), курса противовирусной или антибиотикотерапии, необходим микробиологический контроль лечения.
Патогенная терапия при миокардите включает противовоспалительные, антигистаминные и иммунодепрессивные препараты. Назначение нестероидных противовоспалительных препаратов осуществляется индивидуально, с подбором дозировок и продолжительности лечения; Критерием отмены является исчезновение лабораторных и клинических признаков воспаления в миокарде. При тяжелом и прогрессирующем миокардите назначают глюкокортикоидные гормоны. Антигистаминные препараты помогают блокировать медиаторы воспаления.
Добавки калия, инозин, витамины, АТФ, кокарбоксилаза используются для улучшения метаболизма сердечной мышцы при миокардите. Симптоматическое лечение миокардита направлено на устранение аритмий, артериальной гипертонии, симптомов сердечной недостаточности и профилактику тромбоэмболии. Продолжительность лечения миокардита определяется тяжестью заболевания и эффективностью комплексной терапии и составляет в среднем около шести месяцев, а иногда и дольше.
Прогноз
При латентном, менее симптоматическом течении миокардита спонтанное клиническое излечение возможно без отдаленных последствий. В более тяжелых случаях прогноз миокардита определяется распространенностью повреждения миокарда, характеристиками воспалительного процесса и тяжестью фонового заболевания.
При развитии сердечной недостаточности у 50% пациентов наблюдается улучшение по результатам лечения, через четверть наблюдается стабилизация сердечной деятельности, у оставшихся 25% состояние прогрессивно ухудшается. Прогноз для миокардита, осложненного сердечной недостаточностью, зависит от тяжести дисфункции левого желудочка.
Неудовлетворительный прогноз обнаружен для некоторых форм миокардита: гигантских клеток (100% смертность при консервативной терапии), дифтерии (смертность до 50-60%), миокардит из-за болезни Шагаса (американский трипаносомоз) и т. Д. У этих пациентов возникает проблема Пересадка сердца адресована, хотя риск повторного миокардита и отторжения трансплантата не исключен.
Профилактика
Чтобы снизить риск развития миокардита, рекомендуется принимать меры предосторожности при контакте с инфекционными больными, дезинфицировать очаги инфекции в организме, избегать укусов клещей и делать прививку от кори, краснухи , грипп, эпидемический паротит и полиомиелит.
Пациенты, перенесшие миокардит, проходят повторное наблюдение у кардиолога один раз в 3 месяца с постепенным восстановлением диеты и активности.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Поражение сердечной мышцы, обусловленное развитием неспецифических изменений воспалительного характера или после перенесенных инфекций, а также в результате аллергических процессов — это неревматический миокардит. В этой статье мы подробно расскажем о причинах заболевания, симптомах и способах лечения.
Причины заболевания
Код неревматического миокардита по МКБ-10 — 40.8
Наиболее частой причиной неревматического миокардита являются вирусы, особенно обладающие кардиотропностью. При этом необходимо учитывать сезон года, в который наиболее часто развиваются ОРВИ, вызываемые определенным агентом: вирусы гриппа (зима), вирусы коксаки А, В4, В5 ECHO (май, ноябрь и декабрь), пикорна-вирусы (с июня по октябрь). Другие вирусы с одинаковой частотой могут быть причиной развития миокардита в течение всего года с тенденцией повышения в апреле и ноябре (вирусы парагриппа, энтеровирусы, аденовирусы, простого герпеса, цитомегаловирус, а также краснухи. В этиологии миокардитов играют роль и бактериальные инфекции, такие как дифтерия, скарлатина, сыпной тиф, Q-лихорадка, возможны миокардиты грибковой этиологии после введения вакцин и сывороток, возникновение аллергических миокардитов у детей, склонных к гиперергическим реакциям на лекарственные вещества (антибиотики, сульфаниламиды).
Патогенез
При ОРВИ вирусы на 2-3-и сутки попадают в кровяное русло (стадия виремии), откуда поступают в сердце. Проникая в миокард, вирус повреждает сосуды, миофибриллы и соединительную ткань сердца. Воздействие вируса на кардиомиоцит приводит к выходу лизосомальных ферментов, а это, в свою очередь, к денатурации белка органелл – миолизу. Миолиз и падение креатинфосфата вызывают недостаточность сократительной функции миокарда. На измененные тканевые белки вырабатываются антитела как к поврежденным, так и неповрежденным клеткам миокарда, развиваются воспалительные процессы с выделением биологически активных веществ, способствующих нарушению микроциркуляции и оказывающих прямое повреждающее действие на миокард. Развитие тканевой гипоксии способствует нарастающему ацидозу сердечной мышцы. Происходит распад АТФ и нарушение калиево-натриевых соотношений. Ионы натрия диффундируют в клетку, вызывая развитие отека. Большую роль в патогенезе неревматического миокардита играет нарушение микроциркуляции, агрегации тромбоцитов и образование капиллярных стазов или тромбов с последующим некрозом миоцитов. В интерстициальной ткани сердечной мышцы развивается отек и появляются инфильтраты.
При затихании процесса уменьшается отек, исчезают инфильтраты, пораженные миофибриллы заменяются фиброзом, здоровые – компенсаторно гипертрофируются. В результате в миокарде остается разной степени выраженности Кардиосклероз с нарушением сократительной функции миокарда (или без него).
Морфология
Вирусные миокардиты, как показывает иммунофлюоресцентная микроскопия, чаще проявляются в виде легких очаговых лимфогистиоцитарных инфильтратов в интерстициальной ткани желудочков, перегородки или предсердий. Значительно реже наблюдаются тяжелые диффузные изменения с некрозом мышечных волокон, образованием «полей опустошения» и развитием соединительной ткани.
При гистологическом исследовании острого миокардита находят изменения, стенок сосудов, отек эндотелиальных клеток, сужение просвета капилляров, образование тромбов. В интерстициальной ткани отмечают наличие инфильтратов, состоящих из нейтрофильных лейкоцитов, иногда лимфоцитов и макрофагов: в кардиоцитах – дегенеративные изменения вплоть до некроза. При обратном развитии миокардита исчезают некрозы, уменьшаются интерстициальный отек и клеточные инфильтраты, происходит гипертрофия миофибрилл и интерстициальный фиброз.
Симптомы неревматического миокардита
Клиника ранних врожденных миокардитов
Заражение плода миокардитом происходит на 4-7-м месяце внеутробного периода. В анамнезе беременной – перенесенное вирусное заболевание на этих сроках беременности. Клиника неревматического миокардита может проявиться уже в периоде новорожденности. Характерна бледность, вялость, одышка, тахикардия, приступы цианоза, малые прибавки массы тела. При объективном обследовании расширение границ сердца влево, тоны сердца приглушены, систолический шум на верхушке и в точке Боткина. ЭКГ-признаки гипертрофии левого желудочка, нарушение реполяризации в левом желудочке. УЗИ сердца – увеличение полости левого желудочка и уменьшение фракции выброса. Необходимо ранний миокардит дифференцировать от постгипоксического синдрома Сердца, при котором также наблюдается гипертрофия миокарда и дилатация сердца.
Клиника позднего врожденного миокардита
Заражение чаще происходит на 32 — 34-й неделе беременности. Признаки врожденного миокардита нередко проявляются сразу после рождения ребенка: вялое сосание, одышка, бледность, иногда цианоз. Определяется увеличение размеров сердца, приглушение тонов, тахикардия. Характерны мерцательная аритмия, эктопические ритмы, полная АВ-блокада на ЭКГ, при УЗИ-исследовании – дилатация стенок желудочков. Прогноз серьезный.
Клиника приобретенных острых вирусных неревматических кардитов
Развиваются чаще у детей раннего и дошкольного возраста. Наиболее тяжелое и быстрое течение наблюдается у детей грудного возраста. Признаки диспноэ, бледность вплоть до цианоза (бледный цианоз), отказ от еды, вздутие живота из-за метеоризма, увеличение печени. Выраженное увеличение размеров сердца и отсутствие эффекта от назначения кислорода – важные критерии, позволяющие у детей грудного возраста исключить пневмонию и инфекции дыхательных путей [Хертл М., 1990]. Далее нарастает бледность кожи, наблюдается потливость. Грудной ребенок отказывается от груди. При осмотре ребенок вял, бледен, отмечают цианоз носогубного треугольника, акроцианоз, «мраморность» кожи, свидетельствующие о нарушении микроциркуляции. Дыхание учащено до 50 — 70 в минуту, пульс частый, слабого наполнения. Границы сердца расширены. Тоны сердца глухие, может быть эмбриокардия, выслушивается систолический шум на верхушке и вдоль левого края грудины (чаще короткий, но иногда с дующим оттенком). Артериальное давление снижено, пульсовое давление уменьшено. При тяжелом течении довольно быстро развивается недостаточность кровообращения: увеличивается печень, появляются отеки, а у мальчиков первого полугодия жизни нередко возникают водянка яичка и отек мошонки. При недостаточности кровообращения наблюдается лабильность индекса массы тела и урежение числа мочеиспусканий. У детей раннего и дошкольного возраста начальный период клиники острого ревматического миокардита отличается полиморфизмом симптомов. Она складывается в основном из признаков ОРВИ и ряда неспецифических симптомов, так называемых экстракардиальных проявлений заболевания. Повышение температуры тела, потливость, вялость, сниженный аппетит, беспокойство и стоны по ночам, раздражительность, тошнота, рвота.
Нередко сохраняется навязчивый кашель, усиливающийся при перемене положения. У некоторых больных одним из первых экстракардиальных признаков заболевания бывают приступы одышки и цианоза. Первыми кардиальными симптомами являются признаки левожелудочковой сердечной недостаточности: одышка, влажные мелкопузырчатые хрипы в легких, тахикардия. Вслед за этим снижается диурез, появляется пастозность тканей, увеличивается печень (признаки правожелудочковой недостаточности). Верхушечный толчок ослаблен или не определяется. Границы сердца при острых диффузных кардитах расширены умеренно. При аускультации отмечается приглушенность или глухость I тона на верхушке, при кардиомегалии – ритм галопа.
Систолический функциональный шум связан с дисфункцией папиллярных мышц. У больных с поражением проводящей системы сердца чаще бывает нормальная звучность тонов сердца, а при полной атриовентикулярной блокаде на верхушке выслушивается непостоянный «пушечный» I тон. Нарушение ритмической деятельности сердца воспринимается аускультативно как тахикардия, тахиаритмия, брадикардия, брадиаритмия. Реже у детей при неревматическом миокардите встречаются сердцебиения, боли в области сердца. К наиболее характерным объективным проявлениям неревматического миокардита относятся тахикардия, расширение границ сердца, ослабление звучности тонов, ритм галопа (трехчленный ритм за счет дополнительного III тона, реже IV тона), систолический шум, нарушение проводимости.
На ЭКГ наиболее характерны смещение сегмента ST вниз или вверх от изолинии, сглаженные или отрицательные зубцы Т, чаще в правой группе грудных отведений. Нередки нарушения ритма: различные формы экстрасистол, мерцание предсердий, нарушения проводимости (атриовентрикулярная блокада I-II, реже III степени).
ЭхоКГ – снижение сократительной функции миокарда, дилатация полостей сердца (чаще левых), симптомы регургитации (чаще митральной), что позволяет диагностировать недостаточность кровообращения на ранних стадиях.
При рентгенокимографии определяется снижение амплитуды пульсации по контурам сердца.
При электронно-микроскопических исследованиях субэндокардиальных биоптатов миокарда определяются глубокие нарушения структуры кардиомиоцитов, значительные изменения стромы.
Магнитно-резонансная визуализация позволяет получить информацию о состоянии тканей сердца, функции сердца, кровотоке, метаболизме миокарда. С помощью синхронизации с ЭКГ можно провести оценку движения стенки миокарда, изменений ее толщины в разные фазы сокращения. Метод дает возможность исследовать ток крови. Исследование метаболизма миокарда проводят методом магнитно-резонансной спектрометрии. Чаще всего изучают высоко-энергетические соединения – АТФ, АДФ, креатинфосфат, неорганический фосфат [Masuda et al. 1990]. Возможно также неинвазивное количественное определение кровотока и гемодинамики.
Большое диагностическое значение при неревматическом миокардите имеет повышение активности саркоплазматических энзимов и изоэнзимов в сыворотке крови – креатинфосфокиназы, глутамино-оксалатной трансаминазы; обнаружение антител к сарколемме мышечного волокна.
Диагностика заболевания
Для диагностики неревматического миокардита имеет значение сочетание острого инфекционного заболевания и симптомов патологии миокарда и острой сердечно-сосудистой недостаточности.
Соответственно значимости диагностические критерии неревматического миокардита можно подразделить на «большие» и «малые».
1.
«Большие» критерии:
- Патологические изменения ЭКГ.
- Повышение активности саркоплазматических энзимов и изоэнзимов в сыворотке крови (глютаминооксалатной трансаминазы, лактатдегидрогеназы, креатинфосфокиназы, кардиальных изоэнзимов).
- Кардиомегалия по рентгенологическим данным.
- Застойная сердечная недостаточность или кардиогенный шок.
2.
«Малые критерии»:
- Тахикардия.
- Ослабленный I тон.
- Ритм галопа.
Учитывается предшествующая инфекция, доказанная клиническими и лабораторными данными, включая выделение возбудителей, результаты реакции нейтрализации, связывания комплемента (РСК), торможения гемагглютинации (РТГА), увеличение СОЭ, появление С-реактивного белка, лекарственная аллергия.
Сочетание предшествующей инфекции с любыми двумя «большими» или одним «большим» и двумя «малыми» критериями являются достаточными для постановки диагноза миокардита.
Для диагностики легкой формы миокардита достаточно сочетания первых двух «больших» критериев или одного из них с двумя «малыми» и доказательством предшествующей инфекции. Наличие 3-го и 4-го «больших» критериев позволяет поставить диагноз среднетяжелой или тяжелой формы неревматического миокардита.
Лабораторные показатели
В анализе крови при неревматическом миокардите повышено СОЭ до 20 мм/час, лейкопения или нормальное число лейкоцитов. Возможны лимфодитоз и моноцитоз, эозинофилия. Повышение уровня С-реактивного белка. Обнаружение антител к сарколемме и субсарколемме мышечного волокна. Повышение ЛДГ и ее фракций ЛДГ1 и ЛДГ2 и их соотношение ЛДГ1/ЛДГ2>1. Повышение креатинфосфокиназы и глютамино-оксалатной трансаминазы.
У большинства больных неревматическим вирусным миокардитом характерны нарушения Т-клеточного звена иммунитета: количественный и функциональный дефицит Т-супрессоров, увеличение числа цитотоксических лимфоцитов. Для выявления этиологии инфекционных миокардитов рекомендуют определять титры антител к вирусам Коксаки, ECHO, гриппа.
В зависимости от тяжести клинических проявлений выделяют легкие, среднетяжелые и тяжелые формы неревматического миокардита. При легкой форме субъективные симптомы часто отсутствуют, клинически наблюдается приглушение тонов, границы сердца могут быть не изменены; в диагностике большое значение имеют изменения ЭКГ. Анализы крови и СОЭ нормальные, С-реактивный белок – отрицательный.
При среднетяжелых вариантах неревматического миокардита отмечают умеренное увеличение размеров сердца без признаков или со слабовыраженными признаками сердечной недостаточности. Наблюдается ослабление верхушечного толчка и I тона, на верхушке сердца выслушивается систолический шум.
При тяжелом течении неревматического миокардита одышка отмечается в покое, в акте дыхания участвует вспомогательная мускулатура. Резко выражены клинические проявления нарушения кровообращения, при этом преобладают застойные явления в большом круге. Значительно увеличена и болезненна при пальпации печень. Определяются отеки. Перкуторно и рентгенологически находят кардиомегалию. Тоны нередко глухие или приглушены. Определяется ритм галопа, на ФКТ нередко регистрируется не только III, но и IV тон. Выражен систолический шум, у части детей шум выслушивается над мечевидным отростком и в четвертом межреберье слева от грудины, связанный с относительной недостаточностью трехстворчатого клапана. Снижено АД.
Течение неревматического миокардита легкое – 4-6 нед, тяжелое – до 3-6 мес. Подострый миокардит имеет торпидное развитие с постепенным нарастанием сердечной недостаточности через 3-6 мес. после ОРВИ. Клинические проявления неревматического миокардита умеренно выражены, но чаще бывают громкие тоны, систолический шум недостаточности митрального клапана, стойкий акцент II тона над легочной артерией, торпидная сердечная недостаточность, несмотря на лечение. На ЭКГ – ригидный ритм, отклонение электрической оси сердца влево, нарушение проводимости, перегрузка левого желудочка и обоих предсердий, нередко бывает положительный зубец Т. Последние два признака отличают подострые кардиты от острых.
Хронические кардиты многие авторы относят к дилатационной кардиомиопатии.
Лечение неревматического миокардита
Режим постельный на протяжении 3-4 нед при легком течении, до 1,5 — 2 мес. и более – при тяжелом. Ребенку необходимо обеспечить максимальный доступ свежего воздуха, часто проветривать помещения. В уходе за ребенком участвует мать. Ребенка раннего возраста с миокардитом следует помещать в палату с централизованным снабжением кислородом. В остром периоде заболевания необходимо придать ребенку возвышенное положение (поднимают головной конец кроватки).
Диета должна исключать возможность пищевой аллергической реакции. Необходимо включение молочных продуктов, овощей и фруктов, содержащих калий, ограничение поваренной соли и жидкости при наличии симптомов недостаточности кровообращения.
Этиологическая терапия: противовирусные препараты (интерферон, противовирусный иммуноглобулин, виферон, арбидол), антибактериальные препараты при бактериальных неревматических миокардитах.
Патогенетическое лечение
Направлено на подавление воспалительного процесса и ликвидацию симптомов нарушения кровообращения. Используются нестероидные противовоспалительные средства. Их дозы и продолжительность применения такие же, как и при ревматизме. Глюкокортикоиды применяется только при тяжелых неревматических миокардитах, когда отсутствует эффект от нестероидных противовоспалительных препаратов. Для улучшения метаболических процессов в мышце сердца назначаются рибоксин, фосфаден, Кокарбоксилаза, витамины В6, В15. При аритмиях предпочтение отдают амиодарону (кордарону), который в отличие от других антиаритмических препаратов не оказывает существенного отрицательного влияния на инотропную функцию миокарда. Лечение застойной сердечной недостаточности осуществляют по общим принципам.
Диспансерное наблюдение осуществляют педиатр и кардиолог. В течение одного года после исчезновения клинических симптомов неревматического миокардита ребенок остается реконвалесцентом миокардита. Осмотры проводятся в течение первого квартала – 1 раз в месяц, затем 1 раз в квартал; после года – 1 раз в 6 месяцев. При наличии хронических очагов инфекции 1-2 года проводится круглогодичная бициллинопрофилактика (бициллин-5). При подостром течении неревматического миокардита продолжается прием аминохинолоновых препаратов в течение 6-8 месяцев. Через год ребенок может быть направлен на санаторно-курортное лечение. П?
