Нейроэндокринный синдром у женщин это

Работа женской репродуктивной системы регулируется двумя железами, расположенными в головном мозге: гипоталамусом и гипофизом. Они выделяют гормоны, которые оказывают влияние на половые железы, заставляя их работать более или менее интенсивно.
Патологические состояния, обусловленные нарушением функции гипофиза и гипоталамуса, называют нейроэндокринными синдромами.
Основные нейроэндокринные синдромы:
- Предменструальный синдром
- Климактерический синдром
- Синдром поликистозных яичников
- Адреногенитальный синдром
- Посткастрационный синдром
В ЦЭЛТ вы можете получить консультацию специалиста-гинеколога.
- Стоимость первичной консультации — 2 700
- Стоимость консультации с УЗИ — 4 200
Записаться на прием
Предменструальный синдром
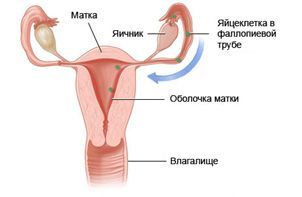
Предменструальный синдром представляет собой совокупность психологических, нервных и эндокринных нарушений, которые возникают перед месячными и проходят или уменьшаются во время менструации. Синдром встречается примерно у 2 – 30% женщин репродуктивного возраста. Тяжелее всего протекает после 35 лет.
Симптомы очень разнообразны.
Основные проявления:
- повышенная возбудимость, раздражительность,
- подавленное состояние, депрессия,
- головные боли, головокружения,
- боли в области сердца, резкое падение или повышение артериального давления,
- прибавка массы тела,
- отеки на лице и руках,
- аллергические реакции, зуд кожи, сыпь.
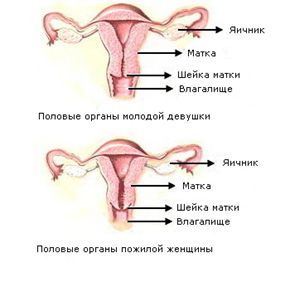
Климактерический синдром
Климактерический синдром – это симптомокомплекс, возникающий в связи с прекращением менструаций. Как правило, развивается у женщин в возрасте 48 – 50 лет. Основная причина – возрастная перестройка гормональной системы, переход от репродуктивного к старческому возрасту.
Основные симптомы и проявления:
- головные боли, головокружения, «приливы»;
- повышения артериального давления, приступы учащенного сердцебиения;
- изменения настроения, нарушение сна;
- сухость кожи, потливость, ознобы, онемения и покалывания в разных частях тела, чувство «ползания мурашек»;
- остеопороз;
- боли в суставах, мышцах;
- увеличение размеров молочных желез;
- сахарный диабет II типа;
- рассеянность, повышенная утомляемость, снижение работоспособности.
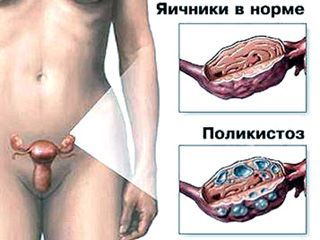
Синдром поликистозных яичников
Синдром поликистозных яичников – патологическое состояние, при котором в организме женщины вырабатывается повышенное количество мужских половых гормонов – андрогенов.
Основными симптомами заболевания являются: аменорея (отсутствие месячных), бесплодие, повышенное оволосение (по мужскому типу), ожирение.
Адреногенитальный синдром
Адреногенитальный синдром возникает вследствие нарушения функции надпочечников и проявляется в виде вирилизации – развития мужских признаков.
В зависимости от происхождения, выделяют две формы адреногенитального синдрома:
- Врожденный. Возникает в результате наследственных нарушений. Проявляется в виде изменения наружных половых органов по мужскому типу. Иногда в родильном доме пол ребенка определяют ошибочно как мужской.
- Приобретенный. Является следствием чрезмерного развития коры надпочечников или (реже) её опухолей. У девочки развиваются мужские черты. Отсутствуют менструации, уменьшаются в размерах молочные железы, отмечается телосложение по мужскому типу, рост волос на лице и в других нехарактерных местах.
Посткастрационный синдром
Возникает после операции удаления яичников (кастрации). При этом в организме полностью прекращается выработка женских половых гормонов – эстрогенов.
Основные симптомы:
- частые приливы;
- повышенная утомляемость, снижение трудоспособности;
- головные боли, нарушения сна;
- раздражительность;
- снижение памяти и внимания;
- потливость;
- учащенное сердцебиение, подъемы артериального давления;
- ожирение, повышение уровня холестерина крови, атеросклероз;
- остеопороз.
Наши врачи

Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 30 лет
Записаться на прием
Диагностика
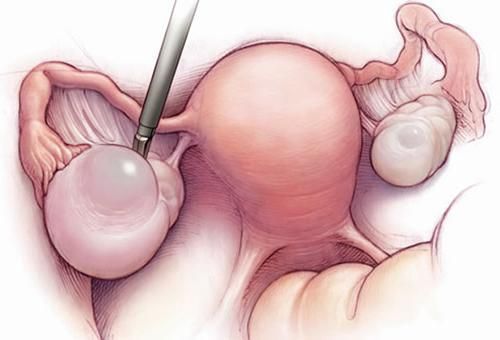
- Стоимость: 90 000 — 130 000 руб.
- Продолжительность: 30-60 минут
- Госпитализация: 2-3 дня в стационаре
Диагностика всех описанных выше состояний предполагает проведение гормональных исследований после осмотра гинекологом-эндокринологом. Часто гинеколог назначает другие исследования и анализы: общий анализ крови, УЗИ, ЭКГ, биохимический анализ крови. Пациентке по показаниям назначают дополнительную консультацию эндокринолога, невролога, других специалистов.
Основной метод лечения во всех случаях – гормонотерапия. Дополнительно назначают успокоительные средства, антидепрессанты, транквилизаторы, психостимуляторы, витаминно-минеральные комплексы, сосудистые препараты и пр.
Хирургическое лечение назначают при:
- врождённом адреногенитальном синдроме для исправления внешнего вида половых органов;
- поликистозе яичников – часто используют вапоризацию (испарение лазером) кист в яичниках, так как они представляют риск в плане развития злокачественных опухолей.
Специалисты многопрофильной клиники ЦЭЛТ проведут всестороннее обследование и назначат наиболее эффективную схему лечения. Благодаря современному оборудованию и опытному персоналу, мы предоставляем пациентам качественные медицинские услуги в соответствии с высокими мировыми стандартами.
Наши услуги
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Источник
Нейроэндокринные болезни в гинекологии часто возникают по причине нарушений функционирования гипофиза или гипоталамуса. В состоянии предменструального, менопаузального, посткастрационного, гипоталамического синдрома периода полового созревания, преждевременного полового развития, нейроэндокринного маточного кровотечения, полового гермафродитизма и гипертрихоза у человека ухудшается общее состояние. Каждый синдром характеризуется наличием определенных симптомов, которые доставляют массу проблем и неудобств

Характеристика синдромов
Многих женщин интересует классификация нейроэндокринных синдромов в гинекологии. Существует несколько нейроэндокринных нарушений. Каждый обладает своими особенностями:
- Во время предменструального синдрома у женщины ухудшается самочувствие. За несколько дней до начала менструации неприятные ощущения проявляются в виде ноющей боли внизу живота, возникают проблемы с обменом веществ и нервной системой. У многих встречается этот синдром, но со временем он проходит. Врач ставит диагноз, учитывая классификацию нейроэндокринных синдромов в гинекологии. Последние рекомендации врачей сводятся к тому, чтобы пациент осуществлял лечение согласно указанной инструкции. Только в том случае, если присутствует невыносимая боль, повышается давление, появляются отеки, возникают проблемы с опорожнением мочевого пузыря, терапия осуществляется в стационаре. Чтобы временно устранить болезненные ощущения, врачи часто назначают препарат «Но-шпа». Таблетки редко вызывают побочные действия, эффективно обезболивают и снимают спазмы.
- При менопаузе или климактерическом нейроэндокринном синдроме часто наблюдаются головная боль, нарушения в работе сердечно-сосудистой системы. При таких условиях не рекомендовано заниматься самолечением. Только гинеколог должен назначить курс терапии, учитывая индивидуальные особенности организма пациентки.
- Существует понятие «усложненный климакс». При таком диагнозе у женщины значительно ухудшается общее состояние здоровья. В связи с этим она не может вести полноценный образ жизни. По этой причине важно немедленно посетить гинеколога для того, чтобы осуществить тщательную диагностику.
- При посткастрационном эндокринном синдроме у женщины возникают такие симптомы, как и при неосложненном климаксе. Если ухудшилось самочувствие, важно обратиться к гинекологу. Врач назначит эффективные лекарственные препараты. Следует знать, что прием обезболивающих не является лечением. Важно устранить причину, которая провоцирует возникновение дискомфорта.
- Гипоталамический синдром характеризуется ранним половым созреванием, что проявляется в 11-14 лет. В процессе развития такого синдрома возникают серьезные проблемы в работе сердечно-сосудистой и нервной систем. Ребенка следует отвести на прием к педиатру, поскольку лечение в домашних условиях может причинить вред и вызвать развитие осложнений.
- Как показывает медицинская практика, преждевременное половое развитие диагностируется в редких случаях. Такой диагноз устанавливает врач, если присутствует признак половой зрелости у детей младше 8 лет. Такая болезнь нарушает работу многих органов и систем, которые контролируют гипофиз.
- По причине резкого снижения уровня окситоцина может возникнуть маточное кровотечение. Если снизится тонус органов, наблюдается подобная патология. При появлении одного из признаков маточного кровотечения важно незамедлительно вызвать скорую помощь, поскольку такое состояние может привести к летальному исходу. Запрещено использовать народные методы лечения и систематично принимать обезболивающие препараты, поскольку это только усугубит состояние пациента.
- Гермафродитизм характеризуется наличием половых органов как женского, так и мужского пола. После тщательного исследования пациента врач ставит диагноз и назначает лечение.
В домашних условиях невозможно осуществить достоверную диагностику нейроэндокринных синдромов , поэтому важно обратиться за помощью к медицинскому персоналу.

Проведение диагностики
В процессе исследования нейроэндокринных заболеваний важно диагностировать гормональный спектр. Врач в обязательном порядке назначает УЗИ, КТР, доплер, общий клинический анализ крови и мочи. В зависимости от общего состояния здоровья пациента, назначаются дополнительные мероприятия. Выявить патологию полового развития поможет рентген. Снимок кистей рук поможет определить биологическое развитие организма пациента. На основе полученных результатов исследования врач назначает комплексное лечение, которое поможет вернуть здоровое состояние пациенту. Лекарственные препараты назначает специалист с учетом возраста больного, наличия других болезней и физиологических особенностей организма. Длительность лечения определяется строго врачом (многое зависит от тяжести заболевания).

Процесс лечения
В частых случаях лечение гипоталамического нейроэндокринного синдрома включает в себя заместительную терапию, то есть прием синтетического аналога дефицитного гормона. Не менее важно осуществить и симптоматическое лечение в том случае, если заболевание связано с каким-либо соматическим нарушением. При таких условиях важно скорректировать артериальное давление, нормализовать работу сердечно-сосудистой системы, устранить болезненные ощущения. Лекарственные препараты должен назначать строго врач в зависимости от выявленного синдрома.
Гипоталамический синдром: симптомы
Такая патология включает в себя эндокринные, вегетативные и обменные нарушения, которые возникли по причине неполноценного функционирования гипоталамуса. По МКБ-10 нейроэндокринный синдром имеет код Е23.3, что говорит о дисфункции гипоталамуса. Среди основных симптомов данной патологии выделяют:
- Увеличение или снижение массы тела.
- Головную боль.
- Чувство апатии.
- Высокое артериальное давление.
- Чувство жажды.
- Повышенный аппетит.

При появлении одного из симптомов заболевания важно обратиться к врачу и осуществить тщательную медицинскую диагностику. Самолечение может навредить и усугубить течение патологии. Сила проявления симптомов синдрома нейроэндокринного нарушения зависит от того, насколько поражен гипоталамус. На начальном этапе развития заболевания лечение осуществляется значительно эффективнее. Методы терапии назначаются в зависимости от биологических особенностей организма пациента. При несвоевременном лечении возникают:
- Стремительный набор массы тела.
- Серьезные проблемы с артериальным давлением.
- Бесплодие.
Чаще всего заболевание появляется в подростковом возрасте и у людей после 35 лет. Болезнь чаще встречается у женщин, чем у мужчин. Патология опасна тем, что способна активно развиваться и переходить в более тяжелые формы.

Причины возникновения
Существует ряд причин, которые способны спровоцировать развитие заболевания. К ним относят следующие:
- Нарушения в работе головного мозга.
- Инфекционное заболевание.
- Интоксикация организма.
- Психологическая травма.
- Травма головы.
- Злокачественные новообразования.
- Эндокринная болезнь.
- Перенесенный инсульт.
- Запущенные заболевания внутренних органов.
- Беременность.
При возникновении заболевания невролог и эндокринолог осуществляют лечение пациента.

По какой причине возникает послеродовой синдром
Как показывает медицинская практика, однозначно ответить на этот вопрос практически невозможно. Медицинские работники утверждают, что клиническая картина такого синдрома способна появиться в том случае, если не происходит нормализация гомеостаза в период вынашивания малыша. В процессе терапии послеродового нейроэндокринного синдрома врач делает акцент на снижение массы тела и восстановление менструального цикла. Важно соблюдать диету и выполнять все рекомендации врача. Если после снижения веса и ликвидации обменного нарушения менструальный цикл не восстанавливается, врач осуществляет резекцию яичников и назначает лекарственные препараты, которые будут стимулировать овуляцию.
Что общего
Что объединяет все нейроэндокринные синдромы? Врачи утверждают, что нейроэндокринные нарушения — это болезни, которые основываются на возникновении нарушений в гипоталамо-гипофизарной системе.
Гипоталамический синдром у детей
Нейроэндокринный синдром у подростков возникает чаще всего в период гормонального всплеска. В процессе развития заболевания возникают вегетативные и эндокринные нарушения. По причине неполноценного функционирования гипоталамуса повышается уровень гормонов, которые стимулируют гипофиз. Чрезмерное выделение гормона роста является причиной быстрого развития тела у пациентов с таким заболеванием. Вследствие этого сокращается или удлиняется срок полового созревания. У больных с таким диагнозом часто меняется настроение, поскольку имеются проблемы с уровнем концентрации дофамина, серотонина и эндорфина.

Последствия нарушения
Чрезмерный уровень инсулина и глюкокортикоидов провоцирует ожирение. По причине чрезмерного набора массы тела и повышения уровня пролактина у мальчиков набухают молочные железы, расширяется и быстро растет таз. У девочек быстро развиваются вторичные половые признаки, происходит набор массы тела. Возраст пациентов обычно находится в промежутке 11 и 17 лет.
Основные причины гипоталамического синдрома
Существует ряд причин, которые способны спровоцировать такое состояние. Среди них выделяют:
- Конституционную недостаточность гипоталамуса.
- Отравление матери и обострение хронической болезни в период вынашивания малыша.
- Родовую травму.
- Сильный токсикоз матери во время вынашивания ребенка.
- Заболевания мозга.
- Черепно-мозговая травма.
- Перенесенная нейроинфекция.
- Нейроинтоксикация.
- Аутоиммунная болезнь.
- Нарушение функционирования щитовидной железы.
- Систематические стрессы.
- Прием анаболического стероида.
- Вирусная или бактериальная болезнь.
- Плохая экологическая ситуация.
- Ранняя беременность и прием оральных контрацептивов.
На заметку пациенту
Выявить истинную причину, которая спровоцировала развитие болезни, способен только врач после тщательного обследования пациента. При возникновении одного из признаков недуга следует обратиться за помощью к специалисту. Самолечение часто провоцирует развитие осложнений.
Источник
Нейрообменно-эндокринный синдром (НОЭС) – это полиэтиологичный синдромокомплекс, характеризующийся нарушением регуляторных механизмов гипоталамо-гипофизарной системы и последующим возникновением патологии обмена веществ, менструальной и детородной функций организма женщины.
В зависимости от основных этиологических факторов различают:
- НОЭС, связанный с наличием в анамнезе беременности или родов;
- НОЭС, несвязанный с беременностью. Возникновения 1-й формы чаще всего происходит в течение года после беременности, которая завершилась абортом или родами, которые сопровождались осложнениями: гестозом, кровотечением, оперативным родоразрешением, прочее.
- Признаки 2-й формы НОЭС появляются под влиянием острых и/или хронических стрессовых воздействий на фоне длительного, иногда латентного течения экстрагенитальных заболеваний;
- в период перестройки функциональных систем организма женщины (половое развитие, начало половой жизни);
- после перенесенных инфекционных заболеваний и интоксикаций, особенно с вовлечением структур головного мозга;
- наследственной предрасположенности к эндокринной патологии (ожирение, сахарный диабет, гипертензия и другие;
- вес тела при рождении менее 2700 г и более 4000 г).
Патогенез нейрообменно-эндокринного синдрома (НОЭС)
В патогенезе НОЭС лежат нарушения функционирования гипоталамуса с последующей патологической регуляцией гипофиза, надпочечников и яичников под воздействием указанных выше факторов. В гипоталамусе происходит нарушение регулирующих механизмов, в основе которого лежит патология гипофизарных рилизинг-гормонов и нейротрансмиттеров, связанная с нарушением синтеза и/или деградации, а также изменением рецепторного аппарата гипоталамических структур с изменением количества рецепторов и/или их чувствительности к регуляторным агентов.
Гормональный профиль при НОЭС указывает на увеличение уровня АКТГ, ЛГ, пролактина, кортизола, тестостерона, инсулина, 11-оксикортикостероидов; незначительное снижение концентрации эстрадиола при значительном уменьшении уровня прогестерона; колебания уровня экскреции 17-КС, ФСГ и СТГ в пределах возрастной нормы. Перестройка обмена веществ сопровождается нарушением углеводного и липидного обмена: гипергликемией и/или снижением толерантности к глюкозе; гиперхолестеринемия, гипертриглицеридемией, дислипопротеидемией с повышением содержания ЛПНП и ЛПОНП увеличением коэффициента атерогенности.
Клиника нейрообменно-эндокринного синдрома (НОЭС)
Клиника НОЭС включает ряд синдромов с разной степенью выраженности и частоте возникновения:
- ожирение,
- симптомы поражения диэнцефальных (гипоталамических) структур,
- признаки гиперандрогении,
- нарушения менструальной и детородной функций,
- доброкачественные изменения молочных желез,
- развитие и прогрессирование экстрагенитальных заболеваний.
Развитие ожирения сопровождается изменением морфотипа женщины и отвечает кушингоидному распределению жировой ткани с изменениями кожи (так называемый гипоталамический тип ожирения):
- прогрессирующий характер ожирения с масоростовым индексом выше 30, увеличением окружности грудной клетки, при уменьшении длины ног;
- отложение жировой ткани преимущественно в области плечевого пояса с наличием «климактерического горбика», внизу живота и бедер, конечности при этом остаются относительно худыми;
- возникновением на коже в этих отделов туловища полос растяжения вариабельных цветов от бледного до ярко-розового;
- в области промежности и внутренней поверхности бедер наличие участков гиперпигментации. Признаки гиперандрогении дополняют характерный внешний вид больных НОЭС. В частности, умеренный гипертрихоз по белой линии живота и внутренней поверхности бедер при наличии единичного стержневого волоса на лице;
- жировая себорея и acne vulgaris на коже лица, спины, груди.
В клинике НОЭС могут доминировать симптомы поражения гипоталамуса, известные своим полиморфизмом и разным характером течения, вплоть до диэнцефальных кризов. Выделяют нейровегетативный, сосудистый и психический компоненты поражение гипоталамических структур, наиболее частыми проявлениями которых являются:
- полифагия вплоть до развития булимии;
- головная боль, быстрая утомляемость, полидипсия, головокружение, депрессивные состояния, транзиторная гипертензия;
- гипертермия;
- расстройства сна по типу бессонницы;
- снижение памяти;
- пастозность на нижних и верхних конечностях.
Нарушение менструальной и детородной функций при НОЭС взаимосвязаны и выражаются жалобами больных на бесплодие и нарушение менструального цикла по типу олиго-, гипо – или опсоменореи. Реже наблюдается аменорея и ациклические маточные кровотечения. Дисфункция гипоталамо-гипофизарной системы приводит к нарушению процессов фолликулогенеза, что проявляется множественной кистозной атрезией фолликулов, ановуляцией, недостаточностью лютеиновой фазы, развитием пролиферативных и гиперпластических процессов эндометрия различной степени выраженности.
Дисбаланс гормонального профиля больных НОЭС с умеренно выраженным повышением концентрации пролактина приводит к доброкачественным изменениям ткани молочных желез по типу диффузной и/или очаговой форм мастопатии.
Наиболее распространенными экстрагенитальными заболеваниями у пациенток с НОЭС является:
- транзиторная гипертензия,
- сахарный диабет (субклиническая и клиническая формы),
- заболевания желчевыводящих путей,
- заболевания кожи (нейродермит, псориаз, грибковые поражения),
- обменный полиартрит.
На фоне нарушений углеводного и липидного обмена начинается раннее развитие атеросклероза и процессов преждевременного старения.
Среди гинекологической патологии у женщин с НОЭС чаще всего диагностировали патологию шейки матки, хронический сальпингоофорит, миома матки.
Диагностика нейрообменно-эндокринного синдрома (НОЭС)
В диагностике НОЭС имеет значение типичный анамнез, жалобы больного, особенности течения заболевания, данные физикального обследования (начиная с осмотра пациентки и констатации ее морфотипа, характера ожирения, изменений кожи и т.д.).
Гормональное исследование включает определение концентрации:
- АКТГ,
- ЛГ,
- ФСГ,
- соотношение ЛГ/ФСГ (увеличение за счет роста ЛГ),
- пролактина,
- кортизола,
- тестостерона,
- эстрогенов,
- прогестерона, 1
- 7-КС в моче и 11-ОКС в крови.
Определение характера гормонального дисбаланса не имеет решающего значения в постановке диагноза, потому что эндокринные нарушения при НОЭС полигландулярные и часто встречаются при других эндокринных заболеваниях. Эти же факторы лежат в основе нецелесообразности использования в дифференциальной диагностике функциональных проб.
Биохимическое обследование должно обязательно включать :
- определение глюкозы крови натощак и теста толерантности к глюкозе с нагрузкой глюкозой 1 г/кг массы тела;
- исследование липидного обмена (фракции липопротеидов, общий холестерин, триглицериды) с расчетом коэффициента атерогенности.
Дополнительные методы диагностики многочисленные и выполняются последовательно в соответствии с логикой диагностического поиска для исключения эндокринной и онкологической патологии.
При ультразвуковом исследовании матки и яичников проводится их морфометрия и анализ структуры (наличие мелкокистозного изменения и/или доминирующего фолликула, утолщенного повышенной плотности капсулы яичника).
Рентгенография черепа и турецкого седла необходима для оценки ложа гипофиза с измерением его размеров, диагностикой признаков внутричерепного давления и гиперостоза. Наиболее частыми патологическими краниографическими признаками являются:
- усиление пальцевых нажатий и усиление сосудистого рисунка,
- внутренний гиперостоз лобной и затылочной костей,
- гиперпневматизация полостей черепа (лобных, основных синусов, сосцевидных ячеек височной кости),
- маленькое турецкое седло.
При электроэнцефалографии (ЭЭГ) с функциональными нагрузками (световые и звуковые раздражители, дозированная гипервентиляция) выявляются функциональные нарушения в диэнцефальной области в виде частой активности альфа-ритма, регистрации в лобно-височно-теменных отведениях тета-ритма. Выраженность изменений ЭЭГ находится в прямой коррелятивной зависимости от давности и степени тяжести заболевания.
Инвазивные методики включают:
- проведение биопсии эндометрия (даже на фоне аменореи), предпочтительно под контролем гистероскопии;
- гистеросальпингография с целью диагностики трубного бесплодия;
- лапароскопию с хромопертубацией.
При лапароскопии определяют размеры яичника, его структуру, консистенцию, проводят биопсию для гистологического исследования. Различают два типа макроскопических изменений в яичниках при НОЭС:
- При первом типе яичники обычных размеров и консистенции, оболочка нормальной толщины при сглаженной поверхности, что свидетельствует об отсутствии овуляции, образованию желтых тел, сосудистый рисунок выражен слабо.
- При другом типе – увеличенные яичники (4,0*3,5*4,5 см) с гладкой поверхностью, утолщенные бледно-мраморной капсулой, через которую просвечивают множественные мелкие голубоватые кисточки диаметром 2-15 мм.
Лапароскопические типы яичников представляют последовательные этапы развития поликистозных яичников: хроническая ановуляция с последующим формированием мелких фолликулярных кист. Изменения в яичниках коррелируют с продолжительностью заболевания и выраженностью гормонально-метаболических расстройств.
Обязательным является осмотр терапевта с целью уточнения стадии и степени тяжести экстрагенитальных заболеваний с последующей консультацией эндокринолога и окулиста с определением белых и цветных полей зрения.
Дифференциальная диагностика НОЭС
В основе дифференциальной диагностики НОЭС с болезнью Иценко-Кушинга возложено значительное повышение содержания кортизола и АКТГ в крови при отсутствии нормального суточного ритма секреции этих гормонов, повышенный уровень 11-ОКС в крови и 17-КС в моче, положительная дексаметазонова проба. При синдроме Иценко-Кушинга наблюдаются аналогичные изменения гормонального профиля при отрицательной дексаметазоновой пробе в сочетании с выраженной гипертензией, сахарным диабетом, остеопорозом, мышечной слабостью и атрофией мышц ног, вирильным синдромом. Целесообразно участие эндокринолога в проведении дифференциальной диагностики.
Дифференциальный симптом первичного ПКЯ – первичное бесплодие. При НОЭС, связанном с беременностью, бесплодие вторичное. Вторичные ПРЯ при гипоталамических функциональных нарушениях свидетельствуют о том, что функциональные нарушения (аналогичные НОЭС) является первым этапом в развитии морфологических изменений яичников.
Для конституционального ожирения характерно превышение веса тела с детства, универсальный характер ожирения, отсутствие гипертрихоза, сохранена репродуктивная функция при незначительных нарушениях менструального цикла по типу олигоменорее.
Лечение нейрообменно-эндокринного синдрома (НОЭС)
НОЭС должно быть комплексным, направленным на разрыв патологической регуляции гипофизарно-надпочечниково-яичниковых структур и нормализацию обмена веществ.
Немедикаментозная лечение НОЭС включает:
- психотерапию,
- диетотерапию,
- лечебную физкультуру.
Убеждение пациента в необходимости длительного и последовательного лечения путем коррекции веса тела рациональным и сбалансированным питанием с ограничением калорийности пищи и объема потребляемой жидкости, выполнением дозированных физических упражнений – основа лечения НОЭС.
Медикаментозное лечение дополняет, потенцирует немедикаментозную терапию и уменьшает степень выраженности патологических реакций обмена веществ, которые развиваются в процессе снижения веса тела. Одновременно с диетой назначают верошпирон (0,025 г 3-4 раза в сутки перорально в течение 2 месяцев), адебит (100-150 мг/сут перорально при нарушении толерантности к глюкозе или при клинической форме сахарного диабета), адипозин (50 ЕД в/м 1 раз в сутки в течение 20 дней при неэффективности терапии адебитом).
Для воздействия на обмен нейромедиаторов используют в зависимости от изменений гормонального профиля:
- бромокриптин (парлодел) с индивидуальным и постепенным подбором дозы в течение 6-9 месяцев (суточная доза не превышает 7,5 мг);
- достинекс (каберголин) 0,5 мг 1-2 раза в неделю перорально под контролем уровня пролактина;
- при преобладании симптомов гиперкортицизма – хлоракон (0,5 г 4 раза в сутки перорально в течение 2-3 месяцев),
- дифенин (по 1 таблетке 3 раза в сутки перорально в течение 2-3 месяцев).
Для лечения гиперпластических процессов эндометрия чаще используются чистые гестагены, доза и продолжительность терапии зависит от типа патологии эндометрия.
Стимуляция овуляции проводится кломифеном по стандартной схеме, гонадотропинами (пергонал, хорионический гонадотропин). При отсутствии эффекта от медикаментозной стимуляции, при наличии вторичных поликистозных яичников и ановуляторного менструального цикла в течение 6-9 месяцев после уменьшения массы тела и ликвидации обменных нарушений, а также при рецидивирующей и/или атипичной гиперплазии эндометрия женщинам с НОЭС показано хирургическое лечение (лапароскопическая клиновидная резекция или термокаутеризация яичников).
Прогноз для жизни у пациенток с НОЭС благоприятный при адекватной терапии, вместе с этим они должны быть включены в группу риска развития злокачественных процессов эндометрия, яичников, молочных желез.
Источник
