Нефротический синдром у детей патогенез
Лечение стероидчувствительного нефротического синдрома
Рекомендовано назначение кортикостероидов (КС): Преднизолонж,вк (код АТХ: H02AB06) [5],[6],[7].
(Сила рекомендации 1; уровень доказательств D)
Комментарии: Стандартный курс преднизолонотерапии – пероральный прием преднизолона: 2 мг/кг/день (60 мг/м2), максимальная доза – 60 мг/сутки непрерывно в течение 4-6 недель. Далее проводится терапия КС в альтернирующем режиме, т.е. через день в дозе 2/3 от лечебной (1,5 мг/кг/сутки или 40 мг/м2, но не более 40 мг/сутки по преднизолону) Длительность альтернирующего режима приема КС составляет 4-6 недель. После завершения этого курса проводят постепенное снижение дозы по 10 мг/м2 в 7-10 дней до полной отмены. Общая длительность терапии КС должна составлять 4-5 месяцев.
Основные осложнения терапии: экзогенный гиперкортицизм (Синдром Кушинга), остеопения, остеопороз, катаракта, язвенная болезнь желудка и двенадцатиперстной кишки, задержка роста, артериальная гипертензия, гипокалиемия, стероидный диабет, психотические реакции [5],[6],[7].
При рецидиве нефротического синдрома рекомендовано использовать следующие схемы лечения: стандартный курс КС (преднизолон) как при первом эпизоде. Используется в ситуациях, когда рецидив произошел после длительной ремиссии в отсутствии стероидной терапии (более 6-12 мес.): 2 мг/кг/день (60 мг/м2) до достижения ремиссии и сохранении ее в течение 3-х дней, т.е. до получения трех анализов мочи без протеинурии с последующим переходом на альтернирующий режим приема преднизолона в дозе 2/3 от лечебной (40 мг/м2) в течение 6 недель [2],[5],[8].
(Сила рекомендации 2; уровень доказательств C)
Лечение стероидзависимого (СЗНС) и часто рецидивирующего нефротического синдрома (ЧРНС)
Несмотря на хороший первоначальный ответ на стероидную терапию, в 50% случаев нефротический синдром приобретает часто рецидивирующий, а в 25% — стероидзависимый характер.
Для поддержания ремиссии при часто рецидивирующем и стероидзависимом НС рекомендован приём минимальной дозы преднизолона, удерживающей ремиссию, в альтернирующем режиме (при отсутствии побочных эффектов) [2],[6],[9],[10],[11],[12],[13].
(Сила рекомендации 2; уровень доказательств D)
Комментарий: при неэффективности данной схемы рекомендован приём минимальной дозы преднизолона ежедневно в течение 6-12 и более мес.
При развитии побочных эффектов на фоне проводимой стероидной терапии рекомендовано проводить альтернативную иммуносупрессивную терапию [13],[14],[15],[16].
(Сила рекомендации 1; уровень доказательств B).
Комментарии:
Наиболее эффективными считаются ингибиторы кальциневрина: Циклоспорин А (ЦСА) (код АТХ: L04AD01) или Такролимус (код АТХ: L04AD02).
— Циклоспорин Аж,7н рекомендовано назначать в дозе 4-6 мг/кг/день в 2 приема (Сила рекомендации 2; уровень доказательств C). Начало терапии после достижения ремиссии в условиях приема КС при переходе на альтернирующий режим их приема. Контроль токсичности и достаточности дозы осуществляется оценкой уровня концентрации Циклоспорина в сыворотке крови, т.е. до утреннего приема дозы, но обязательно через 12 часов после приема вечерней дозы (С0), а также через 2 часа после приема утренней дозы (С2). Длительность терапии не менее 2 лет. [2],[5],[14],[15]. Необходимая терапевтическая концентрация ЦСА:
С0- 80-120нг/мл;
С2- 700-1200 нг/мл.
Эффективность до 80-90%.
Основные осложнения терапии: нефротоксичность. При снижении скорости клубочковой фильтрации (СКФ) на 30% дозу ЦСА уменьшают вдвое, при снижении СКФ на 50% — отменяют препарат. При длительности терапии более 2,5-3 лет рекомендуется проведение нефробиопсии для выявления возможных морфологических признаков циклоспориновой токсичности (повреждение эпителия канальцев, склероз интерстиция и стенок артериол). Также среди побочных действий ЦСА – гепатотоксичность, гиперурикемия, гипертрихоз, гиперкалиемия, гипомагнезиемия, гиперплазия десен [2],[15].
— Такролимусж,7н * (код АТХ: L04AD02), сходен по механизмам действия с Циклоспорином А, назначается в начальной дозе 0,1 мг/кг/сут в 2 приема при косметических побочных эффектах Циклоспорина А или его недостаточной эффективности (Сила рекомендации 2; уровень доказательств D)
Широкого применения у детей в настоящее время еще не получил. По данным немногочисленных исследований эффективность до 60-80 % [13],[16].
— Микофенолата мофетилж,7н * (ММФ) (код АТХ: L04AA06) используется при ЦСА — зависимости или ЦСА-токсичности [17],[18].
(Сила рекомендации 2; уровень доказательств C).
Препарат назначается в дозе 20-30 мг/кг (1200 мг/м2 , не более 2000 мг/сут) в 2 приёма. Длительность не менее 12 месяцев (2с). В основном, осложнения терапии минимальные, преимущественно дисфункция ЖКТ; однако, возможно развитие лейкопении – необходим контроль анализа крови, в случае снижение числа лейкоцитов ниже 5,0х109/л, дозу препарата рекомендуется уменьшить. Эффективность до 30-40%.
— Алкилирующие агенты: Циклофосфамидж,вк (код АТХ: L01AA01), Хлорамбуцилж,вк (код АТХ: L01AA02) назначаются:
(Сила рекомендации 1; уровень доказательств B) — при ЧРНС,
(Сила рекомендации 2; уровень доказательств C) — при СЗНС.
Доза циклофосфамида составляет 2 мг/кг/день, длительность терапии – 8-12 недель, максимальная кумулятивная доза – 168 мг/кг.
Терапия циклофосфамидом проводится только после достижения ремиссии на фоне перорального приёма преднизолона. Доза хлорамбуцила составляет от 0,1 до 0,2 мг/кг/сутки. Длительность курса – 8-12 недель Максимальная кумулятивная доза – 11,2 мг/кг Повторные курсы терапии алкилирующими агентами не рекомендуются.
Основные осложнения терапии: цитопения, инфекционные поражения, токсический гепатит, геморрагический цистит. Гонадотоксичность развивается при достижении кумулятивной дозы 250 мг/кг для циклофосфамида и 10 мг/кг для хлорамбуцила. Эффективность не более 30-50%[19].
— В отдельных случаях по индивидуальным показаниям (например, при ЦСА — зависимости или ЦСА-токсичности) назначается Левамизолж (код АТХ: P02CE01) в дозе 2,5 мг/кг в альтернирующем режиме в течение 12 месяцев (Сила рекомендации 2; уровень доказательств B) под контролем уровня нейтрофилов крови (контроль нейтропении) [20]. (Сила рекомендации 2; уровень доказательств C).
— Ритуксимабж,вк,7н * ((код АТХ: L01XC02) — моноклональные антитела к CD20 лимфоцитам) назначается только при неэффективности предшествующих методов лечения и тяжёлых побочных эффектах стероидной и других видов иммуносупрессивной терапии [21],[22]. (Сила рекомендации 2; уровень доказательств C)
Ритуксимаб вводится внутривенно в дозе 375 мг/м2 еженедельно в течение 2-4 недель. Данные об эффективности в настоящее время немногочисленны.
Не рекомендовано для лечения часторецидивирующего и стероидзависимого нефротического синдрома назначать Мизорибин (отсутствует в Госреестре лекарственных средств РФ)
(Сила рекомендации 2; уровень доказательств C)
Не рекомендовано для лечения часторецидивирующего и стероидзависимого нефротического синдрома назначать Азатиоприн (код АТХ: L04AX01) [11],[23].
(Сила рекомендации 1; уровень доказательств B)
Источник
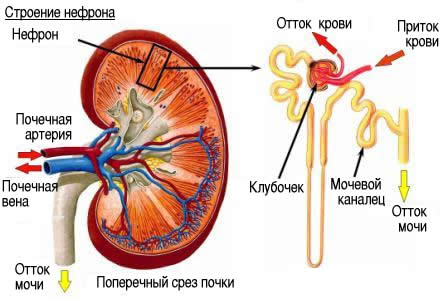
1. Определение Нефротический синдром— клинико-лабораторный симптомокомплекс, включающий массивную протеинурию (5 г в сутки и более), нарушения белкового, липидного и водно-солевого обменов, а также отеки, вплоть до анасарки с водянкой серозных полостей.
2. Этиология Нефротический синдром подразделяют на первичный и вторичный. Первичный нефротический синдром развивается при заболеваниях собственно почек — при всех морфологических вариантах гломерулонефрита, пиелонефритах, нефропатии беременных, опухолях почек. Вторичный нефротический синдром развивается при поражениях почек другой природы. Основные причины вторичного нефротического синдрома: коллагенозы (системная красная волчанка, узелковый периартериит, системная склеродермия), геморрагический васкулит, ревматизм, ревматоидный артрит, септический эндокардит, диабетический гломерулосклероз, болезни крови (лимфомы), хронические нагноительные заболевания (абсцессы легких, бронхоэктазы), инфекции (туберкулез, сифилис), в том числе паразитарные (малярия) и вирусные инфекции, опухоли, гемобластозы, лимфогранулематоз.
3. Патогенез В основе развития заболевания лежат иммунные нарушения, аналогичные происходящим при гломерулонефрите.
Общим для большинства форм нефротического синдрома является повышение клубочковой проницаемости для белков, обусловленных основным патологическим процессом и приводящее к альбуминурии. Кроме того, при некоторых заболеваниях происходит повышенная потеря с мочой более крупных белков. Когда скорость потерь альбумина превышает интенсивность его синтеза, развивается гипоальбуминемия. Это снижает онкотическое давление и способствует перемещению жидкости в ткани. Образовавшаяся в итоге гиповолемия стимулирует повышенную секрецию ренина, альдостерона и антидиуретического гормона. Эти изменения способствуют задержке натрия и воды, следствием чего являются олигурия и низкая концентрация натрия в моче. Поэтому натрий и вода поступают в ткани, содействуя этим увеличению отеков.
Гипоальбуминемия способствует увеличению образования липопротеинов. Общий уровень в плазме липидов, холестерина и фосфолипидов повышен постоянно, при этом их уровень пропорционален гипоальбуминемии.
4. Клиника Клинические симптомы, течение. Больных беспокоят общая слабость, тошнота, рвота, отеки, малое количество выделяемой за сутки мочи, жажда, сухость во рту. При прогрессировании болезни отеки значительно выражены в области лица, стоп, голеней, в дальнейшем — в области туловища, живота, анасарка асцит, гидроперикард, гидроторакс; кожа сухая, ногти и волосы ломкие, тусклые. Затем наступает увеличение печени, увеличение левой границы сердца, негромкий систолический шум на верхушке сердца, артериальное давление повышено или нормально. По характеру течения выделяют три варианта нефротического синдрома. Эпизодический, возникающий, как правило, в начале основного заболевания, характеризуется нестойкостью клинических проявлений; персистирующий существует 5-8 и более лет, несмотря на активную терапию, функция почек может долго оставаться сохраненной, однако в дальнейшем (через 8-10 лет) формируется хроническая почечная недостаточность; прогрессирующий характеризуется выраженностью симптомов и переходом в течение 1-3 лет в хроническую почечную недостаточность.
5. Лечение Лечение больных нефротическим синдромом заключается в диетотерапии — ограничение потребления натрия, потребления животного белка до 100 г в сутки. Режим стационарный, без соблюдения строго постельного режима, лечебная физкультура для предупреждения тромбоза вен конечностей. Обязательная санация очагов латентной инфекции. Из лекарственных средств применяют:
— кортикостероиды: преднизолон по 0,8-1 мг на 1 кг в течение 4-6 недель; в случае отсутствия полного эффекта — постепенное снижение до 15 мг в сутки и продолжение лечения на 1-2 месяца;
— цитостатики: азатиоприн — 2-4 мг/кг или лейкеран — 0,3-0,4 мг/кг до 6-8 месяцев;
— антикоагулянты: гепарин — 20 000-50 000 ЕД в сутки;
— противовоспалительные препараты: индометацин — 150-200 мг/сутки, бруфен — 800-1200 мг в сутки;
— мочегонные: салуретики — одни или в сочетании с внутривенными инфузиями альбумина, фуросемид, верошпирон.
Прогноз. При своевременном и адекватном лечении основного заболевания может быть благоприятным.
Источник
В 10 случаях из 100 нефротический синдром у детей – вторичный, то есть вызван определенной причиной (часто это системное заболевание). К НС у детей могут привести такие болезни:
- амилоидоз
- волчанка
- синдроме Альпорта
- геморрагический васкулит
- тромбоз почечной вены
- тромботическая микроангиопатия
Нефротический синдром довольно часто является проявлением первичного гломерулонефрита. Также исследователи говорят о врожденном нефротическом синдроме и семейном НС.
Важно знать, что нефротический синдром у детей может быть и вторичным. Он сопровождает ряд болезней, при которых у ребенка поражены почки:
- ревматоидный артрит
- геморрагический васкулит
- системная красная волчанка
- амилоидоз почек
- сахарный диабет
- микроскопический полиангиит и другие

При нефротическом синдроме развивается гипопротеинемия, потому что с мочой из организма выводятся белки, в основном альбумины (нарушается проницаемость гломерулярного фильтра). Гипопротеинемия становится причиной снижения онкотического давления плазмы. По этой причине жидкость не полностью возвращается в сосудистое русло, начинает задерживаться в тканях. Этим объясняется появление у больного ребенка нефротических отеков. Также важно состояние лимфатических капилляров, поскольку гипергидратация ткани приводит к компенсаторному усилению лимфооттока, вместе с лимфой удаляются тканевые белки. Это приводит к снижению снижает онкотического давления межтканевой жидкости. Данный механизм может до определенного предела препятствовать развитию отека при гипопротеинемии.
Четкая зависимость между уровнем гипопротеинемии и степенью отеков не найдена. Отеки у ребенка могут не появляться, даже если в крови снижен уровень альбуминов. Объяснение может быть во включении компенсаторных механизмов. Если НС у ребенка развивается при первичном гломерулонефрите, его называют идеопатическим нефротическим синдромом. Морфологические изменения заключаются в минимальных, фокально-сегментарном гломерулосклерозе и т.д. При нефротическом синдроме с минимальными изменениями, который обозначается сокращенно как НСМИ, гломерулярная базальная мембрана проницаема преимущественно для низкомолекулярных белковых молекул, потому протеинурия имеет выборочный характер.
Для нефротического синдрома у детей характерны отеки. Сначала они появляются на лице, потом на веках, далее могут возникнуть в области поясницы и на ногах. Также среди характерных симптомов отмечают бледность кожи, олигурию, связанную с гиповолемией, гиперальдостеронизмом, поражением канальцев. Для НС у детей типичен вторичный гиперальдостеронизм, что становится причиной задержки натрия в детском организме. Это ведет, в свою очередь, к задержке воды, хотя отмечают в крови гипонатриемию.
Гиповолемия в детском возрасте развивается спонтанно, в начале нефротического синдрома, в то время как скорость потери белка выше скорости мобилизации белка из внесосудистых депо. Нефротические отеки имеют генерализированный характер. Сначала они бывают на глазах и лодыжках малыша, потом «двигаются» на торс, достигая степени анасарки и полостных отеков. Отеки характеризуют как мягкие, могут быть ассиметричными. Увеличение печени наблюдают, если отеки при НС выражены сильно.
Неполный нефротический синдром – форма, при которой нет отеков. Смешанный нефротический синдром диагностируют при сочетании НС с гематурией и гипертензией.
Нефротический синдром диагностируют, если у ребенка отеки и протеинурия, которую можно обнаружить, сдав анализ мочи. Причины заболевания можно выяснить, тщательно собрав анамнез. Если же причину выявить оказывается непросто, могут провести биопсию почек и/или серологические тесты. Диагностическое значение имеет содержание в моче, собранной за сутки, 3 грамм белка. Также по анализу мочи определяют, что в ней есть эритроциты и цилиндры. Исходно присутствует липидурия – в канальцевых клетках есть свободный жир – если нефротический синдром спровоцирован патологией клубочков.
Проведя простую микроскопию, можно обнаружить в моче холестерин, который имеет вид «мальтийского пересечения» под поляризованным светом. Окрашивание Суданом должно использоваться для выявления триглицеридов. При экссудативных заболеваниях и СКВ в больших количествах имеют место лейкоциты.
Для выяснения тяжести и осложнений врачи могут назначить дополнительные тесты. Концентрации креатинина и азота изменяются в зависимости от степени нарушения почечной функции. Содержание альбумина часто менее 25 г/л.
Идиопатический нефротический синдром у детей представлен часто с минимальными изменениями (это было описано выше). Обычно его диагностируют без проведения биопсии, исключения составляют случаи, когда организм не реагирует на пробный курс ГКС (глюкокортикоидов).
В качестве патогенетического лечения нефротического синдрома у детей применяют иммуносупрессивную терапию. Выбирают традиционные, неселективные препараты:
- цитостатики
- глюкокортикоиды
- антиметаболиты
Применяют и селективные иммунодепрессанты:
- такролимус
- циклоспорин А
- мофетила микофенолат
При иммуносупрессивном лечении ГН применяют такие глюкокортикоиды:
- преднизолон
- преднизол
- медопред
- солу-медрол
- метипред
Нефротический синдром делят на 2 вида в зависимости от реакции на гормональную терапию:
- гормоно(стероидо)чувствительный
- гормоно(стероидо)резистентный
Если у ребенка диагностировали первичный НС, то терапия преднизолоном поможет, заболевание выйдет на стадию ремиссии. Если же на курс препаратов реакции нет, улучшений не наступает, то нужны другие подходы.
Для лечения применяют три режима ГК терапии:
— постоянный пероральный прием преднизолона в дозировке 1–2 мг/кг (делят на 2-4 приема) – назначается сразу после диагностики НС
— альтернативный режим приема (поддерживающая терапия)
суточная доза преднизолона принимается день через день, что поддерживает клинический эффект, но снижает побочные явления.
Среди побочных явлений, возникающих от приема преднизолона:
- эйфория
- бессонница
- повышение аппетита
- психоз
- ожирение
- отеки
- стрии
- миопатия
- гирсутиз
- атрофия кожи
- стероидный диабет
- повышение артериального давления
- и множество других
— пульс-терапия метилпреднизолоном (для достижения очень высоких концентраций ГК в плазме). Внутривенно капельно вводят на протяжении 20-40 минут примерно 30 мг/кг МП один раз за 2 суток.
Цитостатические препараты
Циклофосфамид принимают внутрь или в виде «пульсов». Если назначен прием внутрь, то доза в большинстве случаев составляет 2,0–2,5 мг/кг/сут, курс длится от 8 до 12 недель. Пульс-терапия циклофосфамидом проводится на фоне альтернирующего курса преднизолона при гормонозависимом и гормонорезистентном нефротическом синдроме у ребенка из расчета 12–17 мг/кг внутривенно капельно.
Хлорамбуцил нужно давать ребенку per os в дозе 0,15–0,2 мг/кг в сутки, курс 8-10 недель. На сегодня всё реже применяют азатиоприн и метотрексат, которые являются антиметаболитами.
Цитостатики могут вызвать такие побочные явления:
- лейкопения
- тошнота и рвота
- недостаточность гонад
- геморрагический цистит
- дерматит
- легочный фиброз
- гепатопатия и пр.
Селективные иммунодепрессанты
Применяются такие препараты циклоспорина А:
- сандимун неорал
- сандимун
- биорал
- консупрен
- экорал
Врачи перед назначением таких препаратов должны назначить биопсию почки. Необходим постоянный контроль уровня креатинина в крови и концентрации препарата.
Для лечения могут применяться такие препараты:
- мофетила микофенолат (селсепт)
- такролимус
Они являются новыми селективными иммуносупрессантами. При выявлении стероидорезистентности проводят нефробиопсию.
Принципы лечения первичного ФСГС
Изначально лечение ФСГС осуществляется как терапия идиопатического НС. При соответствующем лечении ПЗ происходит ремиссия, что является хорошим прогностическим признаком. Примерно у 95% процентов больных жизнь сохраняется в течение 10 лет. Когда удается достичь стойкой ремиссии НС, терапия осуществляется как при НСМИ. Но если устанавливается гормонорезистентность, необходимо осуществление нефробиопсии. И только на данном этапе происходит лечение у детей собственно ФСГС, поскольку ранее терапии подвергался идиопатический НС (без морфологического уточнения).
Терапия ФСГС имеет своей целью достижение ремиссии и улучшение прогноза. В случае, если этого не удается достичь, единственной возможностью замедления развития ХПН является снижение протеинурии.
Если показатели протеинурии менее 2 г/сут, в 90% возможна 10-летняя выживаемость больных, тогда как при уровне 2,5–5,0 – лишь около 45%. Если же уровень белка равен или более 14 г/сут, без заместительной терапии больные могут прожить не более 6 лет.
При лечении детей, поскольку преднизолон вводился до проведения биопсии и была доказана гормонорезистентность, терапия проводится алкилирующими агентами, в частности, циклофосфамидом, при альтернирующем режиме приема преднизолона. Возможно введение «пульсов» циклофосфамида или метилпреднизолона.
Наилучшие результаты дает соединение в терапии ФСГС цитостатических (цитотоксических) препаратов и глюкокортикоидов. В этом случае 10-летняя почечная выживаемость больных в среднем 80%, тогда как при лечении только с помощью ГК – примерно 40%, а с помощью ЦС – только 20%. Достижение ремиссии у взрослых пациентов при ФСГС связана с кумулятивной дозой ГК. Если курс приема препаратов не менее 8-9 месяцев, частота наступления ремиссий практически 100%-ая.
Принципы лечения мезангиопролиферативного гломерулонефрита (МзПГН)
Первоначально терапия МзПГН, проявляющегося в виде НС, аналогична лечению идиопатического НС.
Не существует единого способа излечения МзПГН (IgA-нефропатии). Поскольку больные часто являются гормонорезистентными, чаще всего врач назначает цитостатики (в частности, циклофосфамид) и преднизолон, применяя те же схемы. Что и при терапии ФСГС.
Общие рекомендации лечения больных с МзПГН
1. Важнейшее условие правильного и эффективного лечения – осуществление биопсии почки.
2. При быстро развивающейся почечной недостаточности, прогрессирующем нефротическом синдроме, васкулите и нефрите с полулуниями необходимо лечение с помощью кортикостероидов без цитостатиков или в комплексе с ними.
3. Эффективность лечения МзПГН повышается при санировании очагов хронической инфекции. Их уничтожение позволяет сделать рецидивы болезни более редкими. Кроме того, желательна аглиадиновая диета, которая способствует снижению и даже обратному развитию симптомов при целиакии.
4. Для того чтобы у больного ребенка как можно дольше не развивалась почечная недостаточность, необходим строгий контроль гипертензии. Показано ренопротективное лечение с применением блокаторов рецепторов ангиотензина II первого типа в сочетании с диуретиками, а также ингибиторов ангиотензинпревращающего фермента.
Принципы терапии МГН у детей
Прежде всего, больным деткам с нормальной работой почек и при отсутствии нефторического синдрома иммуносупрессивная терапия лечащим врачом не назначается. Но все же они должны постоянно наблюдаться у врача.
Если развивается артериальная гипертензия и обнаружена протеинурия более 1 г/сут, их коррекция проводится с помощью ингибиторов ангиотензинпревращающего фермента. Для нормализации гиперлипидемии показана диета.
Если МГН манифестирует в виде НС или болезнь достигла поздней стадии развития, терапия аналогична лечению идиопатического НС. Если наблюдаются частые рецидивы нефторического синдрома, больной ребенок гормонозависим или резистентен, терапия усиливается с помощью МП, хлорамбуцила или ЦиА (схемы C. Ponticelli, de Santo и др.). Применение комбинаций ЦС и глюкокортикостероидов в дальнейшем приводит к более редким рецидивам. Однако монотерапия ГК так же эффективна для достижения стихания симптомов, как и комбинированный прием указанных препаратов.
МГН, по мнению исследователя C. Ponticelli, – потенциально излечимая болезнь. И это необходимо учитывать при выборе путей лечения заболевания.
Как видно, иммуносупрессивная терапия – основа патогенетического лечения ИНС. Но не менее важны диета, режим, Помимо иммуносупрессивной терапии, не менее важное значение имеют диетические и режимные мероприятия, оздоровление очагов инфекции, лечение побочных недугов, устранение возможных аллергенов и т.п. Но решающим условием достижения стойких долгосрочных ремиссий, которые улучшаю прогноз заболевания, являются ранняя диагностика, назначение, доза и терапия глюкокортикоидами.
Для профилактики нефротического синдрома следует вовремя лечить инфекционные болезни, не затягивать с походом к врачу. Все рекомендации вашего лечащего врача нужно неукоснительно соблюдать. Если некоторые для вас непонятны или непонятна причина их назначения, лучше переспросить у врача, а не проводить самостоятельную отмену препаратов или уменьшение доз.
Одевайте ребенка по погоде, чтобы не было перегреваний и переохлаждений. Обязательно купите термометр и повесьте за окно, чтобы точно знать температуру на улице, а не надеяться на информацию на погодных сайтах. Во время обострения сезонных аллергий вовремя давайте ребенку антигистаминные препараты (перед приемом нужно проконсультироваться к врачу). По возможности изолируйте ребенка от аллергенов.
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник
