Нарушение менструального цикла нейроэндокринные синдромы
План лекции
Этиология и патогенез нарушений менструальной функции.
Клинические формы нарушения менструальной функции.
Гипоменструальный синдром и аменорея.
Гиперменструальный синдром.
Дисфункциональные маточные кровотечения.
Нейроэндокринные синдромы.
Этиологическими факторами расстройств менструального цикла являются первые и психические заболевания, нарушения питания, некоторые профессиональные вредности, общие и гинекологические заболевания, болезни кроветворной, сердечно-сосудистой системы, гинекологические операции, мочеполовые свищи, нарушение процесса полового созревания, возрастная перестройка функционального состояния в системе гипоталамус-гипофиз — яичники в климактерическом (пременопаузальном) периоде.
В патогенезе различают следующие группы нарушений: корково-гипоталамические, гипоталамо-гипофизарные, гипофизарные, яичниковые, маточные, расстройства менструального цикла при заболеваниях щитовидной железы, надпочечников и т.д.
Нарушения менструальной функции в зависимости от клинических проявлений делятся на следующие группы:
Аменорея — отсутствие менструаций 6 месяцев и более. Физическая и патологическая аменорея.
Циклические нарушения, при которых наблюдаются следующие изменения менструации.
- а) Изменение количества крови, выделяющейся во время менструации. Увеличение (гиперменорея), уменьшение (гипоменорея).
- б) Нарушение продолжительности
затяжные менструации (полименорея),
укорочение менструации (олигоменорея).
в) Нарушение ритма
частые менструации (пройменорея),
редкие (оксоменорея).
Циклические расстройства выражающиеся в ослаблении, укорочении и урежении характеризуют гипоменструальный синдром.
Удлинение и усиление менструации носят название (меноррагии) гиперменструальный синдром.
Ановуляторные (однофазные) маточные кровотечения. К ним относятся ановуляторные и дисфункциональные кровотечения.
Болезненные менструации (альгодисменорея).
Гипоменструальный синдром и аменорея
Гипоменструальный синдром характеризуется скудными, непродолжительными и редкими менструациями.
Аменорея — отсутствие менструаций 6 месяцев и более. Различают истинную и ложную аменорею.
При ложной аменорее в яичниках, матке и во всём организме происходят циклические изменения в течение менструального цикла, однако отторгнувшийся эндометрий и кровь, изливающаяся при десквамации эндометрия, не имеют выхода наружу. Это наблюдается при заражении шеечного канала, влагалища или девственной плевы.
При истинной аменорее циклические изменения в яичниках, эндометрии и во всём организме отсутствуют. Истинная аменорея может быть физиологической и патологической.
Физиологическая аменорея наблюдается в детском возрасте, во время беременности, а также может наступить во время кормления ребёнка грудью и в постменопаузе.
Кровянистые выделения из половых путей в период постменопаузы свидетельствуют о патологическом процессе (полип, рак, воспаление).
Патологическую истинную аменорею делят на первичную и вторичную.
Патологическая аменорея может быть обусловдена поражениями любого из регулирующих звеньев менструального цикла.
В зависимости от уровня поражения различают следующие формы аменореи:
Гипоталамическую (центральную)
Гипофизарную
Яичниковую
Маточную
Аменорея при нарушениях функции надпочечников и щитовидной железы.
Гипоталамическая аменорея возникает как результат воздействия неблагоприятных факторов на ЦНС:
тяжёлые психические травмы (смерть близких, война, стихийные бедствия), тяжёлая травма мозга и т.д.
психические заболевания (шизофрения), которые вызывают изменение активности центров гипоталамуса и нарушение регуляции менструальной функции.
чрезмерное умственное и физическое напряжение, гиповитаминоз, недоедание.
Одновременно отсутствие менструации сопровождает следующие симптомы: раздражительность, головные боли, нарушение памяти, расстройство сна.
Гипофизарная аменорея вызвана поражением аденогипофиза, обусловлена дистрофическими процессами, связанными с нарушением кровообращения в этой области.
Гипоталамическая и гипофизарная аменорея (не связанная с органическими процессами) может быть результатом перенесённой интоксикации при инфекционных заболеваниях (ангина, ОРВИ, ревматизм, туберкулёз и т.д.).
Клиническая картина
Нарушение обмена веществ (ожирение), гирсутизм, вегетативно-сосудистые расстройства (гипотония, гипертония и др.)
При аменорее, обусловленной опухолью гипофиза, могут наблюдаться акромегалия, гигантизм.
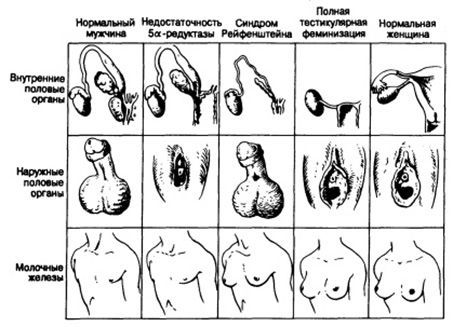
3. Яичниковая форма аменореи бывает вызвана врождённым отсутствием и врождённой или приобретённой недостаточностью функции яичников.
Врождённые формы: Дисгенезия гонад (синдром Шерешевского-Тернера) — обусловленный неполным набором хромосом. Характеризуется первичной аменореей, отсутствием вторичных половых признаков, недоразвитием молочных желез, недостаточным половым оволосением, короткой шеей, низким ростом, множественными пороками развития, умственной отсталостью.
Синдром склерокистозных яичников (синдром Штейна-Левенталя) характеризуется нарушением биосинтеза гормонов в яичниках, в результате чего увеличивается содержание андрогенов в организме. Утолщение белочной оболочки, наличие множества кистозно-отрезирующихся фолликулов, отсутствие овуляции.
Клиника проявляется гипоменструальным синдромом или аменореей, двусторонним увеличением яичников при наличии правильного женского телосложения и хорошо развитых вторичных половых признаков.
4. Маточная аменорея может быть первичной (аномалия развития) и вторичной в результате повреждения эндометрия во время аборта, после перенесённого туберкулёза, а также введение в матку йода.
Диагностика на основании данных опроса, объективного исследования и клинической картины заболевания, УЗИ, рентгенографического исследования.
При подозрении на гипоталамо-гипофизарный характер аменореи необходимо исключить опухоли этой области с помощью рентгенографического исследования черепа и «турецкого седла».
Установить уровень поражения позволяет определение содержания ФСГ и ЛГ и пролактина в плазме крови или моче (кроме пролактина).
Яичниковый генез аменореи определяется тестами функциональной диагностики, выраженность которых зависит от степени гипофункции яичников.
Врождённый генез подтверждают цитологическим исследованием (половой хроматин, хромосомный набор). Больным с вирильным синдромом, гирсутизмом необходимо провести исследование функции коры надпочечников — определение экскреции 17-кетостероидов в моче.
Лечение зависит от причины, вызвавшей нарушение. При центральном генезе рекомендуется седативная терапия, физиотерапия, витаминотерапия.
При аменорее обусловленной функциональной гиперпролактинемией, применяют препараты, подавляющие секрецию пролактина (бромокриптин).
Аменорея яичникового генеза проводится с целью развития вторичных половых признаков, нормализации процессов в системе гипоталамус-гипофиз-яичники-матка.
Рекомендуются: полноценное питание, витаминотерапия, соблюдение гигиены, занятия физкультурой, диета направленная на снижение массы тела.
Гормональная терапия, назначаемая в виде циклической (эстрогены, прогестерон) носит заместительный характер.
При дисгенезии гонад лечение начинают с 10-12 возраста, для увеличения роста применяют гормон щитовидной железы, анаболические гормоны. После 15-16 лет, проводят заместительную циклическую терапию препаратами женских половых гормонов, что способствует развитию вторичных половых признаков, и устраняет нейровегетативные нарушения.
Лечение синдрома склерокистозных яичников заключается в назначении и прямых стимуляторов овуляции, а при отсутствие эффектов — в клиновидной резекции яичников.
При адреногенитальном синдроме назначают преднизолон и производные препарата кортизона или дексаметазона.
Гиперменструальный синдром
Увеличение кровопотери и удлинение менструаций, может быть гипофункция яичников, возникает на почве инфантилизма, истощения, нарушения обмена, гиповитаминоза, а также может развиться при заболеваниях крови, сопровождающихся снижением свёртываемости (тромбоцитопения). Нередко причинами синдрома являются опухоли внутренних половых органов (миома матки), воспалительные процессы, патологические перегибы матки. Усиление менструации связано со снижением сократительной способности матки, замедлением регенерации эндометрия, застоем крови в области малого таза.
Лечение терапия зависит от причины, вызвавшей нарушения, и заключается в лечении основного заболевания (противовоспалительная коррекция процессов свёртывания крови, хирургическое лечение при опухолях, гормональное лечение). Из симптоматических средств применяют сокращающие и гемостатические (хлорид, эрготол, СаСl, питуитрин и ).
Дисфункциональные маточные кровотечения
Дисфункциональными маточными кровотечениями (ановуляторными) считаются такие маточные кровотечения, которые не связаны с новообразованиями, воспалительными и другими заболеваниями половой системы женщины. Дисфункциональные маточные кровотечения могут возникнуть в результате психических потрясений, неблагоприятных бытовых условий, перемены климата, умственного и физического переутомления, гиповитаминозов, инфекционных заболеваний и интоксикаций.
Более частое возникновение ДМК в период полового созревания и в пременопаузе, объясняется функциональной неполноценностью системы гипоталамус-гипофиз-яичники, которые в эти периоды наиболее чувствительны к воздействию неблагоприятных факторов.
Ановуляторные маточные кровотечения возникают на фоне персистенции или атрезии фолликулов, обуславливающих постоянное маточное выделение эстрогенов.
Овуляция отсутствует, жёлтое тело не образуется, а вследствие продолжительного воздействия эстрогенов в эндометрии происходит чрезмерная пролиферация. Отторжение эндометрия, секреторно не трансформированного, сопровождается кровотечением. Поскольку эндометрий отторгается отдельными участками, кровотечение носит затяжной характер.
Клиническая картина ДМК возникают после задержки менструации от 1-2 нед. до 2 мес. и более. Продолжительность кровотечения бывает от нескольких недель до нескольких месяцев, при этом возможно развитие малокровия, снижение работоспособности.
В период полового созревания дисфункциональные кровотечения носят название ювенильных. Девочки предъявляют жалобы на общую слабость, головокружение, головную боль, сердцебиение, плохой сон и аппетит, раздражительность, плаксивость.
Диагноз. При осмотре обращают на себя внимание бледность кожных покровов и видимых слизистых оболочек, тахикардия, снижение АД.
При PV оценивают степень развития половых органов, состояние девственное плевы, положение и величину матки, состояние придатков матки.
Наличие ановуляторного менструального цикла подтверждают данные тестов функциональной диагностики: монофазная базальная температура, монотонный характер КПИ и феномен зрачка на фоне различной эстрогенной насыщенности (гипо-, гиперэстрогения; умеренная эстрогенная насыщенность).
В детородном возрасте и в период пременопаузы с диагностической целью производят диагностическое выскабливание слизистой оболочки матки с обязательным гистологическим исследованием соскоба для исключения злокачественного процесса.
Лечение. При ДМК лечение должно быть комплексным. Этапы лечения зависят от возраста больной и условий, в которых она находится.
Основные принципы лечения: остановка кровотечения, предупреждение его рецидива, регуляция функции яичников.
При ювенильных кровотечениях применяют кровоостанавливающие, сокращающие матку, стимулирующие кроветворение и повышающие свёртываемость крови средства, общеукрепляющую терапию.
Гормональный гемостаз проводят эстрогенными или прогестероновыми препаратами, а также синтетическими прогестинами.
При отсутствии эффекта от консервативной терапии в обязательном порядке производят диагностическое выскабливание слизистой оболочки тела матки с последующим гистологическим исследованием соскоба.
Альгодисменорея
Боль может возникать до начала менструации и продолжается до её окончания.
Альгодисменорея часто бывает проявлением общих заболеваний, а именно расстройств ЦНС, аномалии развития, инфантилизма.
Различают альгодисменорею первичную, если она не связана с органическими заболеваниями, носит врождённый характер, и вторичную, возникающую после предшествоваших безболезненных менструаций. Она может возникнуть в связи с воспалительными процессами, эндометриозом, опухолями женских половых органов.
Лечение. Устраняют причины, вызвавшие альгодисменорею, применяя противовоспалительное, симптоматоческое, хирургическое, гормональное лечения.
Нейроэндокринные синдромы
К нейроэндокринным синдромам относятся предменструальный, климактерический и посткастрационный синдромы.
Предменструальный синдром — совокупность патологических симптомов, возникающих за несколько дней до менструации и исчезающих в течение первых дней после неё. Этот комплекс симптомов слагается из признаков нарушения первичной, эндокринной, сосудистой систем и расстройства обмена веществ.
Клиника. Жалобы на повышенную раздражительность, плаксивость, подавленное настроение, головные боли, расстройство сна, тошноту и рвоту, болезненное нагрубание молочных желез, метеоризм, кожный зуд, боли в области сердца и сердцебиение, снижение памяти, иногда повышение температуры.
Лечение. Психотерапия, лекарственные препараты: триноксазин, хлозепид, мочегонные средства в сочетании с к. препараты во II фазе цикла. Симптоматическое лечение.
Климактерический синдром — совокупность патологических симптомов, характерных для переходного периода жизни женщины, возникающих в связи с перестройкой в системе гипоталамус-гипофиз-яичники.
Клиника. Характеризуется приливами жара, потливостью, болями в области сердца, раздражительностью, повышенной возбудимостью, головокружением, расстройствами сна и др. симптомами.
Лечение. Комплексная психотерапия, лечебная гимнастика, водолечение, прогулки на свежем воздухе, диета с ограничением возбуждающих веществ (крепкий чай, кофе, шоколад, бульоны). При тяжёлых формах применяют гормональные препараты.
Посткастрационный синдром — совокупность нервно-психических, вегетативно-сосудистых и эндокринных нарушений. Он развивается после хирургической операции, при удалении яичников.
Клиника. Аналогична клинической картине климактерического синдрома.
Лечение. Комплексное, тоже что при климактерическом синдроме. Физиотерапия (шейко-лицевая гольвализация, гольванический воротник и др.). В молодом возрасте при отсутствии противопоказаний применяют заместительную гормональную терапию, пересадку яичниковой ткани.
Источник
Работа женской репродуктивной системы регулируется двумя железами, расположенными в головном мозге: гипоталамусом и гипофизом. Они выделяют гормоны, которые оказывают влияние на половые железы, заставляя их работать более или менее интенсивно.
Патологические состояния, обусловленные нарушением функции гипофиза и гипоталамуса, называют нейроэндокринными синдромами.
Основные нейроэндокринные синдромы:
- Предменструальный синдром
- Климактерический синдром
- Синдром поликистозных яичников
- Адреногенитальный синдром
- Посткастрационный синдром
В ЦЭЛТ вы можете получить консультацию специалиста-гинеколога.
- Стоимость первичной консультации — 2 700
- Стоимость консультации с УЗИ — 4 200
Записаться на прием
Предменструальный синдром
Предменструальный синдром представляет собой совокупность психологических, нервных и эндокринных нарушений, которые возникают перед месячными и проходят или уменьшаются во время менструации. Синдром встречается примерно у 2 – 30% женщин репродуктивного возраста. Тяжелее всего протекает после 35 лет.
Симптомы очень разнообразны.
Основные проявления:
- повышенная возбудимость, раздражительность,
- подавленное состояние, депрессия,
- головные боли, головокружения,
- боли в области сердца, резкое падение или повышение артериального давления,
- прибавка массы тела,
- отеки на лице и руках,
- аллергические реакции, зуд кожи, сыпь.
Климактерический синдром
Климактерический синдром – это симптомокомплекс, возникающий в связи с прекращением менструаций. Как правило, развивается у женщин в возрасте 48 – 50 лет. Основная причина – возрастная перестройка гормональной системы, переход от репродуктивного к старческому возрасту.
Основные симптомы и проявления:
- головные боли, головокружения, «приливы»;
- повышения артериального давления, приступы учащенного сердцебиения;
- изменения настроения, нарушение сна;
- сухость кожи, потливость, ознобы, онемения и покалывания в разных частях тела, чувство «ползания мурашек»;
- остеопороз;
- боли в суставах, мышцах;
- увеличение размеров молочных желез;
- сахарный диабет II типа;
- рассеянность, повышенная утомляемость, снижение работоспособности.
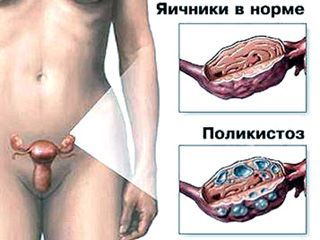
Синдром поликистозных яичников
Синдром поликистозных яичников – патологическое состояние, при котором в организме женщины вырабатывается повышенное количество мужских половых гормонов – андрогенов.
Основными симптомами заболевания являются: аменорея (отсутствие месячных), бесплодие, повышенное оволосение (по мужскому типу), ожирение.
Адреногенитальный синдром
Адреногенитальный синдром возникает вследствие нарушения функции надпочечников и проявляется в виде вирилизации – развития мужских признаков.
В зависимости от происхождения, выделяют две формы адреногенитального синдрома:
- Врожденный. Возникает в результате наследственных нарушений. Проявляется в виде изменения наружных половых органов по мужскому типу. Иногда в родильном доме пол ребенка определяют ошибочно как мужской.
- Приобретенный. Является следствием чрезмерного развития коры надпочечников или (реже) её опухолей. У девочки развиваются мужские черты. Отсутствуют менструации, уменьшаются в размерах молочные железы, отмечается телосложение по мужскому типу, рост волос на лице и в других нехарактерных местах.

Посткастрационный синдром
Возникает после операции удаления яичников (кастрации). При этом в организме полностью прекращается выработка женских половых гормонов – эстрогенов.
Основные симптомы:
- частые приливы;
- повышенная утомляемость, снижение трудоспособности;
- головные боли, нарушения сна;
- раздражительность;
- снижение памяти и внимания;
- потливость;
- учащенное сердцебиение, подъемы артериального давления;
- ожирение, повышение уровня холестерина крови, атеросклероз;
- остеопороз.
Наши врачи

Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 30 лет
Записаться на прием
Диагностика
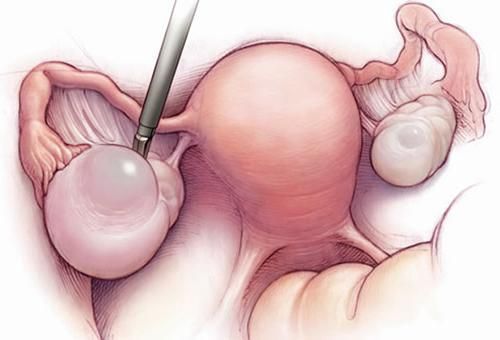
- Стоимость: 90 000 — 130 000 руб.
- Продолжительность: 30-60 минут
- Госпитализация: 2-3 дня в стационаре
Диагностика всех описанных выше состояний предполагает проведение гормональных исследований после осмотра гинекологом-эндокринологом. Часто гинеколог назначает другие исследования и анализы: общий анализ крови, УЗИ, ЭКГ, биохимический анализ крови. Пациентке по показаниям назначают дополнительную консультацию эндокринолога, невролога, других специалистов.
Основной метод лечения во всех случаях – гормонотерапия. Дополнительно назначают успокоительные средства, антидепрессанты, транквилизаторы, психостимуляторы, витаминно-минеральные комплексы, сосудистые препараты и пр.
Хирургическое лечение назначают при:
- врождённом адреногенитальном синдроме для исправления внешнего вида половых органов;
- поликистозе яичников – часто используют вапоризацию (испарение лазером) кист в яичниках, так как они представляют риск в плане развития злокачественных опухолей.
Специалисты многопрофильной клиники ЦЭЛТ проведут всестороннее обследование и назначат наиболее эффективную схему лечения. Благодаря современному оборудованию и опытному персоналу, мы предоставляем пациентам качественные медицинские услуги в соответствии с высокими мировыми стандартами.
Наши услуги
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Источник
