Национальные рекомендации диагностика и лечение острых коронарных синдромов
Одними
из 5 новых рекомендаций, представленных на Европейском конгрессе кардиологов в
Париже, стали рекомендации по диагностике и лечению пациентов с хроническим
коронарным синдромом (ХрКС).
Их наиболее очевидным изменением стало обновление названия. Так, использующийся в
прежних рекомендациях (2013 г.) термин «стабильная коронарная (ишемическая)
болезнь» был заменен на «хронические коронарные синдромы». По мнению авторов,
подобный термин более ярко противопоставляет ХрКС острому коронарному синдрому,
подчеркивая его хроническое течение (от момента образования атеросклеротической
бляшки до функциональных нарушений коронарных артерий), которое может быть
модифицировано образом жизни, фармакологической терапией или реваскуляризацией,
что в конечном итоге приведет к стабилизации или даже некоторому регрессу
естественного течения болезни.
В
соответствии с клиническим многообразием пациентов, имеющих или возможно
имеющих ХрКС, было выделено 6 наиболее распространенных клинических сценариев:
пациенты с подозрением на
ишемическую болезнь сердца с стабильными симптомами стенокардии и/или одышки;пациенты с вновь развившейся
сердечной недостаточностью или систолической дисфункцией левого желудочка и
подозрением на ишемическую болезнь сердца;бессимптомные или симптомные
стабильные пациенты, перенесшие острый коронарный синдром или реваскуляризацию
менее 1 года назад;бессимптомные или симптомные
пациенты через более, чем 1 год после установления диагноза или
реваскуляризации;пациенты, имеющие стенокардию, с
возможным вазоспастическим или микрососудистым патогенезом болезни;бессимптомные пациенты, у которых
ишемическая болезнь сердца была обнаружена при скрининге.
Сообщается,
что все эти сценарии расцениваются как ХрКС, однако включают разных по риску
дальнейших сердечно-сосудистых событий пациентов, причем любой клинический
сценарий может закончится дестабилизацией в виде развития острого коронарного
синдрома.
Существенные
изменения претерпел алгоритм диагностики ХрКС. Так, если раньше (2013 г.) он преимущественно
основывался на оценке предтестовой вероятности ишемической болезни сердца, то в
новых (2019 г.) рекомендациях введена концепция клинической вероятности
ишемической болезни сердца, которая включает оценку как уже упомянутой
предтестовой вероятности, так и различных детерминант, повышающих или понижающих
вероятность наличия ишемической болезни сердца.
| Уменьшают вероятность ишемической болезни сердца | Увеличивают вероятность ишемической болезни сердца |
|---|---|
| нормальная ЭКГ при нагрузке | факторы риска (дислипидемия, сахарный диабет, артериальная гипертония, курение, семейный анамнез) |
отсутствие коронарного кальция при КТ (индекс Агатстона = 0) | изменения на ЭКГ покоя (зубец Q, изменения ST/T) |
| дисфункция левого желудочка | |
| ненормальная ЭКГ при нагрузке | |
| наличие коронарного кальция при КТ |
Сама же шкала оценки предтестовой вероятности также несколько изменилась. Теперь
максимальная градация возраста в ней составляет 70+ (ранее >80), а в
качестве клинического симптома добавилась одышка. Сообщается, что согласно
исследованиям шкала, используемая ранее, существенно завышала вероятность
наличия ишемической болезни сердца, в связи с чем в новой шкале цифры
вероятности наличия имешической болезни сердца были пересмотрены и уменьшены
для всех категорий пациентов. Однако стоит отметить, что наблюдательные
исследования, ставшие основанием для этих изменений, выполнялись в странах с
относительно низким риском сердечно-сосудистых заболеваний, в связи с чем в
менее благополучных странах, например, в России новая шкала может недооценивать
риск наличия ишемической болезни сердца.
Визуализирующие методики укрепили свои позиции в диагностике ишемической болезни сердца;
подчеркивается, что выбор конкретного способа визуализации должен основываться
на клинической вероятности ишемической болезни сердца, характеристиках
пациента, доступности и уровня выполнимости методики в конкретном центре. Стресс-ЭКГ
теперь не рекомендована для диагностики ишемической болезни сердца даже в
отсутствие визуализирующих методов исследования (IIb).
В терапии изменения коснулись усиления позиций двойной антиагрегантной терапии у
пациентов, имеющих высокий риск ишемических событий и низкий риск кровотечений
(IIa).
Результаты наиболее ключевых исследований среди пациентов с фибрилляцией предсердий,
перенесших ЧКВ (PIONEERAF-PCI, RE-DUALPCIи AUGUSTUS) стали основанием для рекомендации
сокращения срока тройной терапии до 1 недели у пациентов с неосложненным ЧКВ,
низким риском тромбоза стента и высоким риском кровотечений (IIa), и до ≥1, но ≤6 мес. (точная
продолжительность – на усмотрение лечащего врача) в том случае, если риск
тромбоза стента превышает риск кровотечений (IIa). При этом подчеркивается
преимущество прямых пероральных антикоагулянтов перед варфарином в данной
клинической ситуации (I).
Рекомендации по липидснижающей терапии соответствуют таковым, опубликованным в руководстве
по терапии дислипидемий.
Положительные результаты исследований с ингибиторами натрий-глюкозного котранспортера-2 и
агонистами глюкаконоподобного пептида-1 послужили основанием к рекомендации по
преимущественному назначению препаратов данных классов у пациентов с ХрКС и
сахарным диабетом (I).
И, наконец, уже традиционно отдельная глава рекомендаций посвящена обсуждению
важности коррекции образа жизни. Для облегчения некоторых вмешательств
добавлены мнемонические правила – например, «5As» для прекращения курения.
Более подробно с рекомендациями можно ознакомиться на сайте Европейского общества
кардиологов: https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Chronic-Coronary-Syndromes
Ожидается, что рекомендации будут переведены на русский язык к концу 2019 года.
Источник:
1.Knuuti J, Wijns W, Saraste A, Capodanno D, Barbato E, Funck-Brentano C, et al. Eur Heart J. 2019:pii:ehz425. doi: 10.1093/eurheartj/ehz425. [Epub ahead of print].
2.Task Force Members, Montalescot G, Sechtem U, Achenbach S, Andreotti F, Arden C, et al. Eur Heart J. 2013;34(38):2949-3003.
Источник
Острый коронарный синдром является состоянием, представляющим опасность для жизни человека, а потому требующим скорейшего вмешательства специалистов – кардиологов и реаниматологов.
 Острым коронарным синдромом называют обострение ишемической болезни сердца, когда любая группа клинических признаков или симптомов дает основания заподозрить ОИМ или нестабильную стенокардию.
Острым коронарным синдромом называют обострение ишемической болезни сердца, когда любая группа клинических признаков или симптомов дает основания заподозрить ОИМ или нестабильную стенокардию.
Рассмотрим ОКС, клинические рекомендации по его диагностике, лечению и профилактике.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Общая информация
Острый коронарный синдром включает в себя следующие понятия:
- острый инфаркт миокарда;
- инфаркт миокарда с подъемом сегмента ST ЭКГ (ИМпST);
- инфаркт миокарда без подъема сегмента ST ЭКГ (ИМбпST);
- инфаркт миокарда, диагностированный по изменениям ферментов, по другим биомаркерам или по поздним ЭКГ-признакам;
- нестабильная стенокардия.
Понятие острого коронарного синдрома было введено во врачебную практику, когда стало очевидно, что вопрос об использовании некоторых терапевтических методик (например, тромболизиса) должен решаться немедленно, иногда еще до установления диагноза «инфаркт миокарда».
Выявлено, что характер и срочность вмешательства для восстановления коронарной перфузии зависит от положения сегмента ST по отношению к изоэлектрической линии на ЭКГ – при его подъеме методом выбора восстановления коронарного кровотока является коронарная ангиопластика, однако при невозможности ее проведения в соответствующие сроки показана тромболитическая терапия.
Восстановление коронарного кровотока при ОКС с подъемом сегмента ST должно проводиться немедленно.
Подъем сегмента ST обычно является следствием трансмуральной ишемии миокарда и возникает при полной закупорке одной из магистральных коронарных артерий. В этих случаях обычно развивается инфаркт миокарда, обозначаемый как ИМпST.
Следовательно, острый коронарный синдром с подъемом сегмента ST на ЭКГ – следствие окклюзирующего тромбоза коронарных артерий.
Тромб образуется на месте разрыва так называемой нестабильной атеросклеротической бляшки, имеющей большое липидное ядро и истонченную покрышку, богатой воспалительными элементами.
Однако окклюзирующий тромб может возникнуть и на дефекте эндотелия (эрозии) коронарной артерии над бляшкой. Чаще всего окклюзия возникает в месте гемодинамически незначимого стеноза коронарной артерии.
В коронарных артериях пациентов с ОКС обычно находят несколько нестабильных бляшек, в том числе и с надрывами.
Поскольку у таких больных очень высок риск повторной закупорки сосудов сердца, терапевтическая тактика должна сочетать в себе локальные воздействия в области бляшек и общие лечебные мероприятия, направленные на снижение риска развития тромбоза.
Классификация
Острый коронарный синдром с подъемом сегмента ST диагностируют у лиц с ангинозным приступом или ощущением дискомфорта в груди и стойким (не менее 20 мин) подъемом сегмента ST или впервые возникшей блокадой левой ножки пучка Гиса на ЭКГ.
Обычно в тех случаях, когда у больных заболевание начинается как ОКС с подъемом сегмента ST, позже возникают признаки некроза миокарда.
Это означает, что у человека развился инфаркт миокарда — гибель клеток сердечной мышцы в результате ишемии.
Таким образом, термин «острый коронарный синдром» используется, когда диагностических сведений для того, чтобы установить у больного наличие или отсутствие очагов ИМ, недостаточно.
ОКС – это, скорее, рабочий диагноз, употребляемый в первые часы и сутки заболевания, тогда как понятия «инфаркт миокарда» и «нестабильная стенокардия» (коронарный синдром, не закончившийся возникновением признаком некроза сердечной мышцы) используются в качестве окончательного диагноза.
Если признаки некроза сердечной мышцы выявляются у пациента с ОКС, у которого на начальных ЭКГ отмечены стойкие подъемы сегмента ST, это состояние обозначается как ИМпST.
Далее в зависимости от электрокардиографической картины, пиковой активности ферментов или сведений, полученных при помощи использования методов регистрации движения сердечной стенки, инфаркт миокарда может оказаться:
- крупноочаговым;
- мелкоочаговым;
- с зубцами Q (характерен трансмуральный некроз, охватывающий всю толщу стенки левого желудочка);
- без зубцов Q (характерно поражение субэндокардиальных слоев стенки сердца), и т.д.
Обычно некроз при ИМ с зубцами Q имеет гораздо большую площадь поражения, чем ИМ без зубцов Q. В связи с этим первый часто трактуют как крупноочаговый, а второй – как мелкоочаговый.
Однако это не совсем корректно, так как при патоморфологическом исследовании часто обнаруживается, что размер некроза при обоих формах ИМ примерно одинаков.
Четких различий по размерам между мелкоочаговым и крупноочаговым инфарктом миокарда не установлено.
Зубцы Q чаще появляются при ОКС с понижением сегмента ST, особенно при естественном течении болезни.
Из вышесказанного можно сделать вывод, что ОКС по своим электрокардиографическим показателям и морфологическим исходам весьма разнообразен.
Изменения на первых ЭКГ не дают достаточно оснований для постановки окончательного диагноза, однако позволяют дать ответ на принципиально важный вопрос: показано ли в этом случае неотложное начало терапии, направленной на восстановление коронарной перфузии?
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика
Диагностика острого коронарного синдрома, исходя из клинических рекомендаций по ОКС 2019 года, должна производиться с опорой на следующие сведения:
- данные анамнеза;
- факторы риска ишемии сердца;
- особенности острых проявлений патологии;
- характер изменений на ЭКГ;
- данные о локальной сократительной функции желудочков.
Также диагностика проводится с учетом особенностей болевого синдрома:
- ощущается чувство давление и сжатия за грудиной;
- ощущения похожи на таковые при приступе стенокардии, но отличаются от них по интенсивности и длительности;
- боль — сживающая, жгучая, давящая, иногда больной описывает ее как некий дискомфорт;
- ощущения не купируются полностью приемом нитроглицерина, а в ряде случаев – и инъекциями наркотических анальгетиков;
- боль разнится по интенсивности – от слабой и почти незаметной до мучительной;
- боль накатывает волнами и длится от нескольких минут до нескольких часов;
- иногда отдает в левую руку, челюсть, спину, плечо, эпигастральную область.
Атипичные варианты инфаркта миокарда с понижением сегмента ST:
- астматический;
- абдоминальный;
- аритмический;
- цереброваскулярный;
- безболевой.
Больных с ОКС доставляют в кардиологическое отделение стационара. Здесь обязательно выполняется ЭКГ, с помощью которой уточняются следующие данные:
- размер сердечной камеры (увеличение позволяет уточнить место поражения)
- изменения в работе клапанов (инфаркт левого желудочка приводит к нарушению деятельности митрального клапана, а инфаркт правого желудочка нарушает работу трикуспидального клапана);
- завихрения кровотока (неравномерные сокращения сердечной мышцы приводят к нарушению гемодинамики);
- выбухание сердечной стенки (возникает на фоне повышения внутреннего давления при обширном инфаркте);
- расширение нижней полой вены (возникает при инфаркте левого желудочка из-за ослабления деятельности правых отделов сердца и застаивания крови в венозной системе).
В первые часы в крови повышается концентрация биологических маркеров некроза миокарда. К ним относятся:
- тропонин Т;
- тропонин I;
- миоглобин;
- креатинфосфокиназа;
- изоферменты КФК;
- аспартатаминотрансфераза;
- лактатдегидрогеназа;
- КФК-МВ.
Для постановки точного диагноза, согласно клиническим рекомендациям по острому коронарному синдрому, достаточно обнаружения повышенного уровня двух-трех маркеров в сочетании с клинической картиной.
✔ Медицинские услуги для диагностики ОС, перечень мероприятий скачайте в Системе Консилиум
 Скачать документ
Скачать документ
Дифференциальный диагноз
Нужно помнить, что боль в груди может быть вызвана не только ишемической болезнью и острым коронарным синдромом, но и целым рядом других патологий.
Болевые ощущения могут иметь легочную, сосудистую, желудочно-кишечную или ортопедическую природу.

Скорая помощь при ОКС
Доврачебная помощь при остром коронарном синдроме включает в себя следующие мероприятия:
- прекращение действия провоцирующего фактора (физической нагрузки);
- принять нитроглицерин сублингвально (в форме таблеток или спрея);
- если через 5 минут симптоматика не утихла – принять нитроглицерин повторно;
- если через 5 минут после повторного приема боль не исчезает и не ослабевает – срочно вызвать бригаду СМП и снова принять нитроглицерин.
В третьем приеме нитроглицерина нет необходимости только в том случае, если для купирования боли у конкретного пациента обычно требуется прием нескольких доз препарата и при условии, что интенсивность и продолжительность болевых ощущений не изменилась.
Для обезболивания ОКС в условиях стационара и бригадами СМП обычно используется морфин. Его свойства:
- уменьшение тревожности, чувства страха, нервного возбуждения;
- снижение симпатической активности;
- увеличение тонуса блуждающего нерва;
- уменьшение работы дыхательной мускулатуры;
- расширение периферических сосудов (особенно важно при отеке легких).
Лечение
Летальность в случае ОКС при отсутствии своевременной медицинской помощи составляет 50%. По этой причине все лица с подозрением на этот диагноз подлежат немедленной транспортировке в кардиологическое отделение.
Особое значение имеют действия, предпринимаемые медицинским персоналом после первого контакта с больным, и сроки, в которые они производятся.
Ведение пациентов с ОКС включает в себя:
- оценку клинической картины по признакам схожести с острым коронарным синдромом;
- сбор анамнеза имеющихся хронических заболеваний и факторов риска, которые могут склонить решение в пользу наличия или отсутствия ОКС;
- оценку предшествующего лечения;
- оценку срока, прошедшего с момента начала заболевания, периодичности болевых приступов, длительности последнего приступа, результатов попыток его самостоятельного купирования;
- объективный осмотр;
- регистрация ЭКГ, интерпретация полученных данных.
Проведение всех вышеперечисленных манипуляций должно уложиться в 10 минут, по истечении которых пациент с болью в груди должен быть отнесен к одной из следующих групп:
- ОКС с подъемом сегмента ST;
- ОКС без подъема сегмента ST;
- маловероятный ОКС (при очевидных некардиальных причинах болевого синдрома).
От того, в какую группу вошел больной, зависят дальнейшие действия медицинского персонала лечебного учреждения.
Все пациенты с острым коронарным синдромом срочно доставляются в специализированные отделения кардиологической реанимации стационаров, в которых имеется возможность круглосуточного проведения коронарографии и ЧКВ.
Исключение — пациенты с ОКСбпST, входящие в группу низкого или промежуточного риска. Они могут госпитализироваться в отделения интенсивной терапии стационаров, не имеющих возможности проведения коронароангиографии.
Лечение инфаркта миокарда и нестабильной стенокардии нацелено на:
- устранение болевого синдрома;
- уменьшение выраженности ишемии;
- профилактику повторной окклюзии коронарных артерий;
- ограничение объема пораженной сердечной мышцы;
- уменьшение выраженности ремоделирования миокарда;
- терапию осложнений;
- улучшение прогноза.
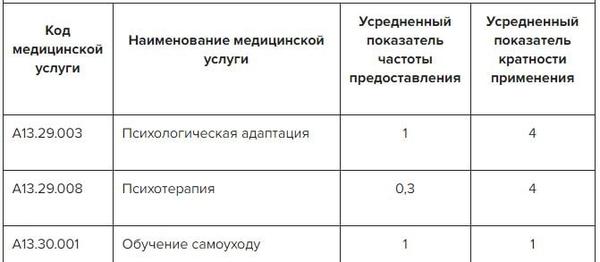
✔ Немедикаментозные методы профилактики, лечения и медреабилитации пациентам с ОС, таблица в Системе Консилиум
 Скачать документ
Скачать документ
Реабилитация
Восстановление после инфаркта миокарда включает в себя три этапа:
- Стационарный (начинается в палате интенсивной терапии и продолжается в общей палате профильного отделения клиники или кардиоцентра).
- Ранний реабилитационный (проводится в стационарном реабилитационном отделении кардиологического стационара или центра реабилитации).
- Амбулаторно-поликлинический (больной определяется как субъект с постинфарктным кардиосклерозом, нуждающийся в выполнении комплекса реабилитационных мероприятий и длительной вторичной профилактики).
В первые несколько месяцев после выписки из больницы все реабилитационные мероприятия выполняются под контролем врача, затем – под самоконтролем в домашних условиях.
Сроки пребывания в кардиологическом стационаре определены стандартами оказания медпомощи и клиническими рекомендациями по острому коронарному синдрому 2019 года. Они составляют:
- до 3 суток – в блоке или палате интенсивной терапии;
- до 7–9 суток — после перевода из палаты ИТ.
Перевод больного в общую палату возможен через сутки после полной стабилизации состояния.
Материал проверен экспертами Актион Медицина
Источник
