Монохориальная диамниотическая двойня фето фетальный синдром

При беременности двойней существует риск формирования специфических заболеваний, которые не могут развиться при вынашивании одного ребенка.
Фето-фетальный трансфузионный синдром является осложнением, которое может завершиться гибелью одного или обоих близнецов в период внутриутробного развития.
До широкого распространения УЗИ этот о диагнозе узнавали ретроспективно на основании косвенных признаков после рождения детей. В настоящее время внутриутробная патология успешно лечится при своевременной диагностике.
Что это такое?
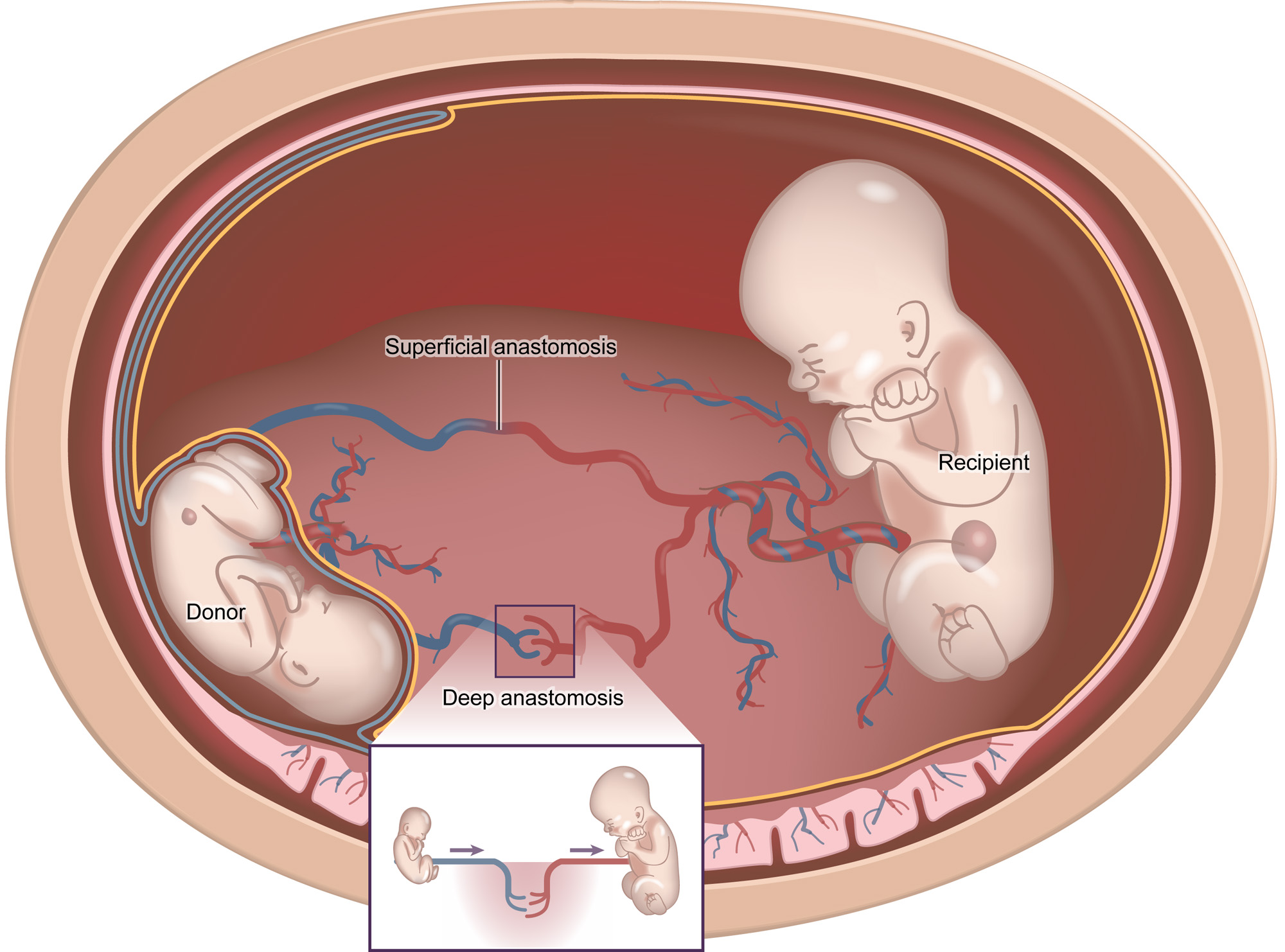
Синдром фето-фетальной трансфузии — это патология, которая является следствием неправильного развития сосудов плаценты.
При монохориальной двойне, когда два плода имеют общую плаценту:
- Формируются анастамозы (соединения) между венами и артериями.
- Кровь распределяется у плодов неравномерно. Один из них становится донором, который сбрасывает кровь в общее русло, а второй реципиентом, получающим избыток.
- Неравномерное питание близнецов проявляется задержкой развития донора, формированием водянки у принимающего плода и возможной гибелью одного или двоих близнецов.

Статистика
Первое описание фето-фетального синдрома появилось в 1982 году. Приблизительная статистика связывала его с осложнениями в 5-25% случаев при многоплодных однояйцевых беременностях.
Смертельный исход по литературным данным наблюдается в 60-100% таких осложнений. При использовании современных методов лечения происходит снижение риска гибели плодов с 90 до 29%.
Некоторые исследователи считают, что частота развития патологии значительно выше, она остается недиагностированной из-за выкидышей в раннем периоде гестации.
Причины
Развитию патологии подвержена монохориальная диамниотическая двойня.
Точные причины формирования синдрома не установлены. Предположительно, что закладывается возможность формирования анастамозов на 4-12 сутки гестации, когда происходит разделение близнецов.
В хорионе формируются анастамозы между сосудистыми сетями каждого из детей. Степень тяжести зависит от количества соединений между сосудами и объема сбрасываемой крови. Анастамозы могут располагаться по поверхности и в глубине плаценты.
Фето-фетальный синдром при двойне формируется из-за увеличения количества глубоких анастамозов.
При повышении периферического сосудистого сопротивления артериальная кровь одного плода переходит в венозную сеть второго.
Последствия и риски
Плод-донор страдает от нехватки питательных веществ и кислорода, что приводит к внутриутробной задержке развития.
Реципиент страдает от большого количества крови. Его сердечно-сосудистая система испытывает перегрузку объемом крови, повышается давление, что приводит к увеличению размеров сердца, недостаточности трехстворчатого клапана и расширению сосудов легочного ствола.
Тяжелым последствием гемотрансфузии между близнецами является антенатальная смерть одного или двоих детей.
При развитии патологии в сроке до 25 недель риск потери беременности приближается к 100% даже при использовании современных методов терапии.

Фето-фетальный синдром при двойне
Диагностика на ранних этапах невозможна, а при отсутствии лечения и выжидательной тактике возможна гибель близнецов.
Поэтому необходимы скрининговые исследования, которые проводятся в 11-12, 17 и 22 недели.
Признаки и симптомы
Субъективные ощущения при формировании синдрома фето-фетальной гемотрансфузии отсутствуют.
Однако:
- Беременные женщины могут чаще, чем здоровые отмечать появление тонуса матки, иметь угрозу прерывания в 1 триместре беременности.
- Во 2 триместре при замирании плода может появиться влагалищное кровотечение.
- При внутриутробной гибели двоих детей женщина перестает чувствовать их шевеление.
Можно ли выявить на ранних сроках
Диагностика патологии возможна после 16 недель.
В более раннем периоде плацента еще не функционирует полноценно, а нарушения развития будущих детей еще не возникли, поэтому заподозрить фето-фетальный синдром невозможно.
Стадии
Основываясь на критериях УЗИ, выделяют пять стадий патологии.
Они не связаны с определенным сроком гестации и необходимы для выбора врачебной тактики:
- 1 стадия – на УЗИ визуализируется мочевой пузырь плода-донора. Может наблюдаться небольшая разница в количестве амниотических вод, которая проявляется складками на амниотической перегородке у близнецов с двумя амнионами. В случае моноамниотитческой двойни эту стадию можно не заметить.
- 2 стадия – мочевой пузырь донора не заметен, нарушение кровотока по итогам допплерометрии не критическое. Может появляться незначительно отставание в размерах одного ребенка.
- 3 стадия – критическое состояние кровотока у одного или двоих детей. У реципиента проявляются признаки патологии сердца и сосудов.
- 4 стадия – водянка реципиента – печень увеличена, скопление жидкости в полостях.
- 5 стадия – гибель одного или двух близнецов.
Диагностика
Первым этапом является УЗ-диагностика.
После 16 недель врач может заметить основные признаки:
- особенности мочевого пузыря;
- отставание в развитии;
- много- и маловодие;
- патологический кровоток в плаценте.
Нарушение кровотока регистрируется только на 3 стадии заболевания.
В пуповинах плодов регистрируют разницу соотношения кровотока в систолу и диастолу. У реципиента наблюдается аномальный венозный кровоток, в легочной артерии увеличение скорости тока крови.
Фетометрия является обязательным этапом УЗИ.
По результатам измерений определяют уменьшение бипариетального размера, окружности головы и грудной клетки, у донора маленький мочевой пузырь.
При фето-фетальном синдроме разница в фетометрии детей составляет 20% и выше.
Методы лечения
На начальных этапах и при абсолютных противопоказаниях к оперативному лечению может использоваться консервативная терапия ангиопротекторами и препаратами для улучшения микроциркуляции. Но она не приносит ощутимого эффекта.
Основным способом терапии является лазерная коагуляция сосудов, формирующих патологические анастамозы в плаценте.
Вмешательство проводят под контролем УЗИ.
Этот метод позволяет сохранить жизнь хотя бы одному ребенку в 70% случаев.
Трансабдоминально к плоду-реципиенту вводится эндоскопическая техника. Врач обследует плаценту вдоль перегородки между плодами с помощью фетоскопа, руководствуясь одновременно получаемыми данными УЗИ. Сосуды коагулируются, операция завершается удалением околоплодных вод до нормального их количества.
При невозможности коагуляции сосудов прибегают к многократному откачиванию околоплодных вод.
Это не устранит причину синдрома, но позволит облегчить состояние детей.
Метод когуляции пуповины наиболее пострадавшего близнеца используют на раннем сроке, когда есть возможность сохранить жизнь одному ребенку.
Еще одна методика — методика септостомии — заключается в повреждении амниотической перегородки при диамниотической двойне.
Это приводит к выравниванию давления околоплодных вод.
Метод ставится под сомнение, т.к. не устраняет причину патологии и затрудняет последующую диагностику состояния близнецов.

На каком сроке делают операцию
Оптимальным временем для проведения операции считается после 25 недель.
Это позволяет пролонгировать беременность на срок до 14 недель.
При вмешательстве в более ранний период, существует большая вероятность появления новых анастамозов и прогрессирования состояния.
Клиники, куда можно обратиться
Провести фетоскопическую коагуляцию анастамозов сосудов плаценты можно провести в нескольких клиниках России.
| Город | Клиника |
| Москва | Перинатальный медицинский центр |
| Москва | НЦАГиП имени В.И.Кулакова |
| Москва | Клинический госпиталь «Лапино» |
| Санкт-Петербург | Родильный дом №17 |
| Екатеринбург | Уральский научно-исследовательский институт охраны материнства и детства |
Прогнозы
Проведение операции после критического срока в 25 недель значительно увеличивает шансы рождения здоровых детей. В некоторых случаях возможно сохранение отставания во внутриутробном развитии донора.
Эффективность операции зависит от стадии заболевания и состояния плодов.
Иногда развитие продолжает только один из плодов. Гибель ребенка может произойти после родов из-за врожденных пороков или экстремально низкой массы тела.
Можно ли и как избежать?
Фето-фетальный синдром невозможно предсказать. Предполагается роль в его развитии нарушения кровоснабжения матки, действие тератогенных факторов на ранних этапах беременности.
Профилактикой может быть планирование зачатия, своевременное лечение гинекологических заболеваний и здоровый образ жизни будущей мамы.
Источник
17 сентября 2016 г.
Синдром фето-фетальной трансфузии, или фето-фетальный трансфузионный синдром (СФФТ, twin-to-twin transfusion syndrome) – это крайне тяжелое осложнение в течение многоплодной беременности. Подобное осложнение случается только у монохориальных двоен или троен, то есть монояйцевых близнецов, имеющих одну общую плаценту на всех. Случается СФФТ примерно в 5-15% случаев.
Что такое синдром фето-фетальной трансфузии?
Синдром фето-фетальной трансфузии, или фето-фетальный трансфузионный синдром (СФФТ, twin-to-twin transfusion syndrome) – это крайне тяжелое осложнение в течение многоплодной беременности. Подобное осложнение случается только у монохориальных двоен или троен, то есть монояйцевых близнецов, имеющих одну общую плаценту на всех. Случается СФФТ примерно в 5-15% случаев.
Впервые подобный синдром был описан еще в 1882 году. Ни о каком лечении в то далекое время даже не мечтали. Исследователи просто констатировали у рожденных близнецов большую разницу в весе и цвете кожных покровов. Сейчас наука шагнула далеко вперед и делает успешные попытки в диагностике и лечении таких осложнений еще с 90-х годов прошлого века.
Причины синдрома фето-фетальной трансфузии
Органом, который обеспечивает жизнь ребенка в утробе, является плацента. Через сосуды плаценты организм матери обеспечивает газообмен, питание и отведение продуктов обмена у плода. У однояйцевых близнецов плацента общая с двумя отдельными пупочными канатиками. В идеальном случае одна половина плаценты обеспечивает первого близнеца, вторая- второго. К сожалению, в некоторых случаях сосуды плаценты образуют патологические соединения — анастомозы. Через эти соединения происходит сброс крови к одному из близнецов, при этом второй лишается кровоснабжения. Таким образом, причиной фето-фетального синдрома является патология сосудов пуповины.
Чем раньше начинает проявляться СФФТ, тем хуже его течение и исход. При отсутствии лечения, фето-фетальный синдром, проявившийся до 26 недели беременности, практически всегда заканчивается смертью одного или всех плодов. При начале осложнения на более поздних сроках шансы на выживание детей чуть больше.
Последствия фето-фетального трансфузионного синдрома
Исходя из особенностей течения СФФТ, один из близнецов «крадет» кровоток у брата или сестры через патологические сосудистые анастомозы. Малыш, у которого «крадут» кровоток, называется донором. Второй близнец будет носить название реципиент. Вопреки распространенному мнению, страдает не только «обделенный» донор, но и реципиент.
У близнеца-донора наблюдается:
- Выраженное отставание в росте и массе тела. Лишенный питательных веществ, ребенок медленно растет и развивается.
- Снижение образования или полное отсутствие мочи. Из-за снижения объема циркулирующей крови, у донора резко снижается кровоток в почках. Они не образуют мочу, поэтому у плода на УЗИ не будет видно мочевого пузыря.
- Выраженное маловодие. Как известно, околоплодные воды выделяет и сам ребенок. Из-за прекращения работы почек объем амниотической жидкости падает. При критических снижениях количества вод, ребенок сдавливается стенками матки, затрудняется его движение и начинает отставать моторное развитие.
- Анемия или снижение уровня гемоглобина и количества эритроцитов. Эта ситуация еще больше усиливает кислородное голодание тканей мозга и почек.
У близнеца-реципиента формируется свой набор патологических симптомов:
- Сгущение крови или полицитемия. Из-за усиленного сброса крови к реципиенту объем циркулирующей крови и количество клеток у него увеличивается.
- Гипертрофия сердца и артериальная гипертензия. Из-за растущего объема крови и ее повышенной вязкости сильно увеличивается нагрузка на сердце. Сердце должно работать в усиленном режиме, его стенки утолщаются, давление в сосудах растет. На фоне повышенного давления начинают страдать и почки плода. Возникает сердечная и почечная недостаточность.
- Многоводие. Излишки жидкости сбрасываются в околоплодные воды. Объем амниотической жидкости растет, сдавливает плаценту, еще больше усугубляя кислородное голодание второго малыша. Излишнее давление околоплодных вод на стенки плодного пузыря может вызвать их разрыв и спровоцировать преждевременные роды.
Лечение фето-фетального трансфузионного синдрома
Как уже упоминалось, без лечения СФФТ практически в 100% случаев оканчивается гибелью плодов или рождением тяжелобольных детей.
Современная медицина уже несколько десятков лет различными способами пытается повлиять на течение фето-фетального синдрома.
- Амниоредукция или амниодренаж. Так называется периодическое удаление околоплодных вод у близнеца-реципиента. Такой способ помогал при остром многоводии, однако частые проколы амниотической полости зачастую провоцировали преждевременные роды или кровотечение.
- Септостомия или создание хода между амниотическими полостями плодов. Логика в этом действии есть: большое количество вод у одного плода компенсирует маловодие второго. Однако после септостомии невозможно отслеживать динамику состояния плодов и продукцию их амниотической жидкости.
- Окклюзия пуповины. Это прекращение кровотока в пуповине одного из плодов. Естественно, такая процедура заканчивается смертью одного из плодов в интересах второго. Поэтому окклюзия пуповины делается лишь крайних случаях у тяжелобольного плода ради спасения второго.
- Лазерная коагуляция патологических анастомозов. Это самый современный и надежный способ лечения СФФТ. При этом в полость матки вводят специальный ультратонкий инструмент и под контролем зрения лазером прижигают участки патологических соединений сосудов. После первых процедур выживаемость одного плода составляла около 90%, а обоих –около 70%. Последние годы для этой ювелирной микрохирургической операции стали использовать современные инструменты с минимальным диаметром. Это позволило свести к минимуму риск осложнений. Выживаемость одного плода теперь стремится к 100%, а обоих – к 90%. Такие операции уже давно с успехом проводят в Германии, Израиле, Японии, Австрии, Франции. Не так давно стали делать попытки такой эмбриональной микрохирургии и в странах СНГ.
Можно ли избежать появления фето-фетального трансфузионного синдрома?
Предугадать или как-либо повлиять на развитие этого синдрома невозможно. Это не генетическая аномалия или наследственная патология, а лишь особенность строения сосудов плаценты, которая развивается в конкретной беременности. Однояйцевые близнецы и так достаточно большая редкость в современном акушерстве. Поэтому каждая монохориальная двойня должна обязательно рассматриваться как объект повышенного внимания.
Монохориальным близнецам необходимо выполнять УЗИ каждые две недели при нормальном их развитии, и каждую неделю при малейших отклонениях в росте и характере кровотоков.
Какова вероятность повторения синдрома фето-фетальной транфузии при последующих беременностях?
Учитывая статистическую вероятность повторного зачатия монохориальной двойни и развития у нее СФФТ, возможность повторения синдрома практически равна нулю.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
Полезное видео

Плод в плоде или близнец-паразит

Внутриутробная гибель одного из плодов при двойне

Все о многоплодной беременности

Что влияет на вес двойни при рождении?
Источник
Наш эксперт
Профессор акушерства и гинекологии медицинского факультета Левенского университета Бельгии Ян Депрест представил новые данные о ведении монохориальной двойни на XII Международном Конгрессе по репродуктивной медицине в Москве.
В этой статье вы узнаете о разновидностях беременности с монохориальной двойней, о рисках, связанных с этим состоянием и о том, как можно помочь женщине сохранить обоих детей.
Организм будущей мамы, ожидающей двойню, испытывает серьезную нагрузку «по всем фронтам», и приспособиться к такой беременности непросто. А когда врач говорит о монохориальной двойне — женщина замечает его настороженность.
Монохориальная двойня: что это такое?
Если у близнецов одна плацента приходится на двоих. Зная, что через эту плаценту обоим детям предстоит питаться все время нахождения в утробе, врач берет беременную на особый контроль. В такой ситуации могут быть осложнения, и их необходимо предусмотреть. Поэтому уже в начале первого триместра состояние беременной тщательно контролируется с помощью УЗИ.
Какие возможны осложнения?
- синдром анемии-полицитемии;
- селективная задержка роста плода (одного из двух);
- синдром обратной артериальной перфузии;
- фето-фетальный трансфузионный синдром;
- потеря плода;
- ранние роды.
Какой бывает монохориальная двойня?
Монохориальная диамниотическая двойня: в этом случае рождаются близнецы. У каждого из них при общей плаценте есть собственный плодный мешочек с околоплодными водами. Этих близнецов называют «однояйцевыми»: они будут однополыми и почти неразличимо похожими.
Монохориальная моноамниотическая двойня: здесь все общее — и плацента, и амниотический пузырь. Эти близнецы — тоже однополые и очень похожие, с одной группой крови и хромосомным набором. Однако такая беременность вызывает большее опасение у врачей, так как между двумя пуповинами могут образовываться узлы, что способно привести к смерти эмбрионов на ранних сроках.
Монохориальная биамниотическая двойня: здесь при общей плаценте у каждого плода есть собственная амниотическая оболочка, а межплодовая перегородка имеет два слоя. Таких детей называют «двойняшки», чаще всего они разнополые и имеют внешнее сходство как у брата с сестрой.
Монохориальная двойня после ЭКО — явление нередкое. Монохориальная диамниотическая, как и дихориальная диамниотическая, встречаются как при подсадке двух, так и при переносе одного эмбриона. В последнем случае на стадии бластоцисты (ранняя стадия развития эмбриона) присутствует не одна, а две внутриклеточных массы. Так рождаются монозиготные генетически идентичные близнецы.
Роды монохориальной двойни
36–38 недель — срок, в который чаще всего появляется двойня, и лишь 10 % близнецов рождаются в срок. Расположение детей в матке может быть различным, и именно от него зависит протекание родового процесса. Еще до родов врач определяет и контролирует взаиморасположение малышей: при этом очень редко, когда оба ребенка лежат поперечно или в тазовом предлежании. Излитие вод у беременной двойней женщины обычно сопровождается не готовой к родам шейкой матки.
Когда кесарево сечение делают срочно?
- При отслоении плаценты. В процессе родов двойни акушер-гинеколог контролирует, чтобы после первого малыша на свет появился второй ребенок, а не плацента и детское место, без которых второму двойняшке опасно находиться в матке. Если отслоение плаценты все же происходит — матери срочно проводят операцию кесарева сечения.
- Если один ребенок пережимает пуповину второго.
Как лечат синдромы при монохориальной двойне
Фето-фетальный трансфузионный синдром. Это осложнение врачи считают самым опасным. При этом в плаценте возникают своеобразные «перемычки», которые мешают равномерно распределять ток крови между детьми. Несмотря на то, что один близнец получает больше крови, чем другой, ситуация опасна для обоих. Ведь один становится обескровлен, а другой — еле справляется с повышенной нагрузкой. Если оставить фето-фетальный синдром без лечения — близнецы чаще всего погибают в утробе матери.
Диагностика фето-фетального синдрома проводится на УЗИ со второго триместра беременности — именно начиная с этого срока гестации патология развивается наиболее часто. Затем состояние контролируется на УЗИ через каждые 14 дней.
Диагностированный фето-фетальный синдром всегда завершается внутриутробной операцией: женщину госпитализируют и проводят коагуляцию сосудистых соединений плаценты с помощью лазера под внутривенной или местной анестезией. Это позволяет продлить беременность и сохранить жизнь либо обоим, либо одному близнецу. Мировая статистика показывает, что это возможно в 52-78% случаев.
Комментарий эксперта
Профессор акушерства и гинекологии из Бельгии Ян Депрест одним из первых в мире начал заниматься фетальной хирургией. На XII Международном Конгрессе по репродуктивной медицине в Москве он рассказал о том, как хирурги помогают женщине сохранить близнецов при монохориальной двойне:
Чтобы свести риски к минимуму, хирург может использовать лазерную коагуляцию и сделать кровотоки плодов отдельными. Это позволит близнецам выжить, снизить возможность осложнений и продлить беременность на целый месяц. Если аномалии проявляются уже в первом триместре, врачу необходимо принимать ранние решения. К примеру, синдром обратной артериальной перфузии (когда один из близнецов является акардиальным, то есть без сердца, и снабжается кровью через от здорового плода) можно решить только за счет хирургического вмешательства. Другие аномалии встречаются чаще, и они могут развиться не только в первом триместре беременности, но и быть приобретены во время нахождения монохориальных близнецов в матке. Среди таких аномалий следует отметить гидроцефалию и обструкцию, которые способны привести к проблемам как в утробе матери, так и после рождения.
Чтобы предотвратить ранние роды при монохориальной беременности, можно провести чрезкожную терапию (к примеру, радиочастотную аблацию – отторжение части тканей посредством излучения) на раннем этапе беременности.
Узнайте больше о развитии малыша во время беременности с календарем на официальном сайте +Мама
Источник