Мкб 10 коды свинка
Паротит (новолат. parotitis) — воспаление околоушной слюнной железы. Название происходит от др.-греч. παρα- — возле, около и οὖς, родительный падеж ὠτός — ухо.
Паротит бывает специфическим и неспецифическим[1]. Встречаются как инфекционные, так и аутоиммунный и неинфекционный паротиты, причиной последнего может быть обезвоживание организма[2], травма или длительное переохлаждение с последующим воспалением околоушных слюнных желёз[1].
Среди инфекционных паротитов наибольшее распространение имеет эпидемический паротит (народное название — свинка), вызываемый вирусом MuV (англ. Mumps rubulavirus) из семейства парамиксовирусов[2].
Другие инфекционные паротиты вызывают вирусы Эпштейна-Барр, Коксаки, гриппа А, парагриппа и бактерии — стафилококки, стрептококки и другие[3].
Симптомы[править | править код]
Основной симптом — болезненное опухание слюнных желёз, из-за чего лицо больного, особенно щёки, становится отёкшим. Больному трудно жевать. Также повышается температура, примерно до 38° или чуть выше, отмечаются слабость, головная боль, потеря аппетита.
1. Неосложненные: поражение только слюнных желез, одной или нескольких.
2. Осложненные: поражение слюнных желез и других органов (менингит, менингоэнцефалит, панкреатит, орхит, мастит, миокардит, артриты, нефрит).
По тяжести течения:
— легкие (в том числе стертые и атипичные);
— среднетяжелые;
— тяжелые.
Б. Инаппарантная форма инфекции.
В. Резидуальные явления эпидемического паротита:
— атрофия яичек;
— бесплодие;
— диабет;
— глухота;
— нарушение функций центральной нервной системы.
Лечение[править | править код]
При паротите используется симптоматическое лечение, главная цель лечения — предупреждение развития осложнений. Лечение может проводиться амбулаторно или в стационаре. Для эпидемического паротита не существует специфического лечения, поскольку нет лекарства против вызывающего его вируса. Специфическая гипериммунная сыворотка, которую ранее использовали для лечения больных эпидемическим паротитом, не давала положительного эффекта[1].
При лечении паротита обязательны покой и постельный режим. В случае инфекционного паротита карантин до 10 дней во избежание заражения других людей[1].
В случае сильных болей в воспалённых железах, при лихорадке и высокой температуре назначаются жаропонижающие и противовоспалительные средства[1].
При выраженной интоксикации организма проводится внутривенная дезинтоксикационная терапия (обычно в стационаре)[1].
С целью снизить риск развития панкреатита (возникает у 75% больных эпидемическим паротитом) больным рекомендуется питание по диете №5 по Певзнеру и рекомендуется обильное теплое питье[1].
См. также[править | править код]
- Эпидемический паротит
- Ложный паротит Герценберга
Литература[править | править код]
- Brook, Itzhak. Diagnosis and Management of Parotitis : [англ.] // Archives of Otolaryngology — Head and Neck Surgery. — 1992. — Vol. 118, no. 5 (May). — P. 469-471. — doi:10.1001/archotol.1992.01880050015002.
Ссылки[править | править код]
- Артем Кабанов. Аполлинария Боголюбова, Ольга Волкова: Эпидемический паротит, он же свинка — опасная болезнь с забавным названием (12 апреля 2019). Дата обращения 17 апреля 2019.
- Медведева Лариса Анатольевна. Лечение паротита (9 октября 2018). Дата обращения 17 апреля 2019.
Примечания[править | править код]
Источник
Паротитная инфекция (эпидемический паротит, свинка) — острое вирусное заболевание с преимущественным поражением слюнных желез; реже поражаются другие железистые органы: поджелудочная железа, яички, яичники, молочные железы и др., а также нервная система (серозный менингит, менингоэнцефалит, неврит и др.).
ДИАГНОСТИКА
Поражение околоушных слюнных желез {паротит) проявляется болевыми ощущениями в области околоушной слюнной железы, особенно во время жевания и разговора. К концу первых, реже на вторые сутки от начала болезни отмечается увеличение околоушной слюнной железы.
Обычно процесс начинается с одной стороны, а через
1— 2 дня в него вовлекается железа с противоположной стороны. Кожа над припухлостью напряжена, но без воспалительных изменений. При пальпации слюнная железа мягкой или тестоватой консистенции, болезненная. Выделяют болезненные точки Н.Ф. Филатова: впереди мочки уха, в области верхушки сосцевидного отростка и в месте вырезки нижней челюсти.
Поражение подчелюстных слюнных желез (субмаксиллит) часто сочетается с поражением околоушных слюнных желез, редко бывает первичным и единственным проявлением болезни. В этих случаях припухлость располагается в подчелюстной области в виде округлого образования тестоватой консистенции. При тяжелых формах в области железы может появиться отек клетчатки, распространяющийся на шею.
Изолированное поражение подъязычной слюнной железы — сублингвит — встречается исключительно редко. При этом припухлость появляется под языком.
Орхит обычно появляется через 1—2 недели после начала поражения слюнных желез; первичной локализацией паротитной инфекции яички становятся реже. Заболевание проявляется болями в области мошонки и яичка. Яичко увеличивается, уплотняется, при

 Рис. 2. Поражение околоушной железы слева
Рис. 2. Поражение околоушной железы слева
пальпации резко болезненно. Кожа мошонки слабо гиперемирована.
Поражение нервной системы при эпидемическом паротите манифестирует серозным менингитом, менингоэнцефалитом, редко невритом или полирадикулоневритом.
Серозный менингит чаще появляется на 7—10-й день болезни, после того как симптомы поражения слюнных желез начинают убывать или почти полностью ликвидируются. Начинается остро, с повышения температуры, появления головной боли и многократной рвоты. С первых дней болезни выявляется менингеальный синдром: ригидность затылочных мышц, положительные симптомы Керни га, Брудзинского. Выраженность клинических проявлений может быть различной, что определяет тяжесть заболевания. Окончательно диагноз устанавливают по результатам спинномозговой пункции. При паротитном менингите спинномозговая жидкость прозрачная, вытекает частыми каплями или струей, обнаруживают высокий лимфоцитарный цитоз (от0,5хЮ6/л до ЗхЮ6/л), до 95-98% лимфоцитов. Содержание белка несколько повышено (от 0,99 до 1,98 г/л), а количество глюкозы и хлоридов в пределах нормы.
При сочетании серозного менингита с энцефалитом (менингоэнцефалит) заболевание проявляется нарушением сознания, бредом, судорогами, возможны гиперкинезы и патологические рефлексы.
Невриты и полирадикулоневриты встречаются редко. Резкое увеличение околоушной железы может приводить к сдавлению лицевого нерва и к параличу. В этом случае на стороне пораженного лицевого нерва нарушается функция мимических мышц: складки лба сглажены, бровь несколько опушена, глазная шель не смыкается (заячий глаз), носогубная складка сглажена. Появляется болезненность в точке выхода лицевого нерва.
В периоде реконвалесценции эпидемического паротита возможны полирадикулиты типа Гийена—Барре. Клинически они проявляются нарушением походки, парезами и параличами нижних конечностей, которые имеют все признаки периферических: отсутствие рефлексов, пониженный мышечный тонус, атрофия мышц, симметричность поражения. Одновременно возникает болевой синдром. В спинномозговой жидкости повышается содержание белка и нарастает лимфоцитарный цитоз.
Паротитный панкреатит развивается обычно в сочетании с поражением других органов и систем, возникает на 5—9-й день от начала болезни. В редких случаях является единственным проявлением болезни. Диагноз устанавливают по повышению уровня амилазы в крови.
Для лабораторного подтверждения методом ИФА в крови выявляют специфические антитела класса 1§М. Специфические антитела класса 1§С появляются несколько позже и сохраняются многие годы.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Паротитную инфекцию, протекающую с поражением слюнных желез, дифференцируют с гнойными паротитами, паротитами при сепсисе, инфекционным мононуклео-
зом, с закупоркой протока слюнной железы и др. Паротитный менингит дифференцируют с энтеровирусным серозным менингитом, туберкулезным менингитом. Паротитный орхит дифференцируют с энтеровирусным орхитом, бактериальным орхитом и др.
Гнойный паротит обычно возникает на фоне какой-либо бактериальной инфекции полости рта, придаточных пазух, сепсиса. Заболевание в этих случаях сопровождается высокой температурой, сильными болями в области слюнныхжелез. В центре пораженной железы может обнаруживаться флюктуация, в периферической крови высокий лейкоцитоз. При первичном хроническом бактериальном поражении слюнных желез обострение процесса возникает несколько раз в году, чередуясь с периодами благополучия.
При инфекционном мононуклеозе увеличены лимфатические узлы, в том числе и околоушные. Слюнные железы остаются непораженными.
При закупорке протока слюнной железы процесс односторонний, лихорадка отсутствует. Камни слюнной железы можно обнаружить с помощью сиалографии или при ультразвуковом исследовании.
Серозный менингит энтеровирусной этиологии редко бывает единственным проявлением болезни. Решающее значение имеют данные эпидемического анамнеза и результаты лабораторного обследования.
Туберкулезный менингит отличается постепенным началом болезни, медленным нарастанием менингеальных симптомов, выпадением в пробирке с ликвором фибринозной пленки в виде паутинки. Заболевание обычно развивается на фоне активного туберкулеза органовдыхания.
т
ЛЕЧЕНИЕ
Специфического лечения нет.
При появлении клинических симптомов панкреатита больной нуждается в постельном режиме и более строгой диете. В тяжелых случаях прибегают к внутривенному капельному введению жидкости с ингибиторами протеолиза — апротинина (гордокс, контрикал, трасилол). Для снятия болевого синдрома назначают спазмолитики и анальгетики: метамизол натрия (анальгин), папаверин, дротаверин (но-шпу). Для улучше-

Рис.
3. Субмаксиллит
ния пищеварения рекомендуется назначать ферментные препараты (панкреатин, панзи- норм, фестал). Для предупреждения развития осложнений у больных с тяжёлыми формами заболевания рекомендованы индукторы интерфероногенеза (виферон, циклоферон, анаферон детский и др.).
Больного с орхитом лучше госпитализировать. Назначают постельный режим, суспензорий на острый период болезни. В качестве противовоспалительных средств применяют кортикостероидные гормоны из расчета
2- 3 мг/кг в сутки (по преднизолону) в 3—4 приема в течение 3—4 дней с последующим быстрым уменьшением дозы при общей продолжительности курса не более 7—10 дней. Для снятия болевого синдрома назначают анальгетики и десенсибилизирующие препараты: хлоропирамин (супрастин), промета- зин (пипольфен), хифенадин (фенкарол). При значительном отеке яичка с целью устране-

ния давления на паренхиму органа оправдано хирургическое вмешательство — рассечение белочной оболочки.
При подозрении на паротитный менингит с диагностической целью показана спинномозговая пункция, в редких случаях ее можно проводить и как лечебное мероприятие для понижения внутричерепного давления. С целью дегидратации вводят лазикс. В тяжелых случаях прибегают к инфузи- онной терапии (1,5% раствора реамберина, 20% раствор глюкозы, витамины группы В).
ПРОФИЛАКТИКА
Заболевших паротитной инфекцией изолируют из детского коллектива до исчезновения клинических проявлений (не более чем на 9 дней). Среди контактных лиц разобщению подлежат дети до 10 лет, не болевшие паротитной инфекцией и не получавшие активной иммунизации, сроком на 21 день. В случаях точного установления даты контакта сроки разобщения сокращаются и дети подлежат изоляции с 11-го по 21-й день инкубационного периода. Заключительная дезинфекция в очаге инфекции не проводится, но следует проветрить помещение и провести влажную уборку с использованием дезинфицирующих средств.
Единственно надежным методом профилактики является активная иммунизация.
Для вакцинации используют отечественные паротитную культуральную живую вакцину, а также живую аттенуированную дивакцину паротитно-коревую. Вакцинный штамм отечественной вакцины выращивается на клеточной культуре эмбрионов японских перепелов. В России разрешены также следующие комбинированные вакцины для профилактики кори и краснухи, паротита: Приорикс («ГлаксоСмитКляйн», Англия), ММ Р-11 («Мерк Шарп и Доум», США), вакцина против кори, паротита, краснухи индийского производства («Серум Инститьют»). Зарубежные вакцинные штаммы культивируются на куриных эмбрионах.
Вакцинации подлежат дети в возрасте 12 месяцев с ревакцинацией в 6 лет, не болевшие паротитной инфекцией. Вакцину вводят подкожно в объеме 0,5 мл в наружную поверхность плеча. После проведенной вакцинации и ревакцинации формируется прочный (возможно пожизненный) иммунитет. Рекомендуется также проведение вакцинации по эпидемиологическим показаниям подросткам и взрослым, серонегативным по э пи де м и олог и ч е с ком у п арот и ту.
Вакцина мало реактогенна. Противопоказаниями к вакцинации являются имму- нодефицитные состояния, тяжелые формы аллергических реакций на яичный белок, аминогликозиды.
89
Еще по теме ПАРОТИТНАЯ ИНФЕКЦИЯ (код по МКБ-10 — В26:
- АРКАНОБАКТЕРНАЯ ИНФЕКЦИЯ (код по МКБ-10 — МЗ.В
- ГОНОКОККОВАЯ ИНФЕКЦИЯ (код по МКБ-10 — А54
- МИКОПЛАЗМЕННАЯ ИНФЕКЦИЯ (код по МКБ-10 — А49
- ПНЕВМОКОККОВАЯ ИНФЕКЦИЯ (код по МКБ-10 — А40
- АДЕНОВИРУСНАЯ ИНФЕКЦИЯ (код по МКБ-10 — А08.2
- НОРОВИРУСНАЯ ИНФЕКЦИЯ (код по МКБ-10 — А08.1
- ГЕМОФИЛЬНАЯ ИНФЕКЦИЯ (код по МКБ-10 — 3; А49.2
- КОКСАКИ И ЕСНО ИНФЕКЦИЯ (код по МКБ-10 — А85
- ПОКСВИРУСНАЯ ИНФЕКЦИЯ (КОНТАГИОЗНЫЙ МОЛЛЮСК) (код по МКБ-10 — В08.1
- ПАРОТИТНАЯ ИНФЕКЦИЯ
- Эпидемический паротит (паротитная инфекция)
- ПАСТЕРЕЛЛЕЗ (код по МКБ-10 — А28.0
- СПОРОТРИХОЗ (код по МКБ-10 — В42
- БЛАСТОМИКОЗ (код по МКБ-10 — В40
- И АМЕБИАЗ (код по МКБ-10 — А06
- ЧУМА (код по МКБ-10 — А20
- ЛЕГИОНЕЛЛЕЗ (код по МКБ-10 — А48
- КЛЕБСИЕЛЛЕЗ (код по МКБ-10 —А04.8
- БАЛАНТИДИАЗ (код по МКБ-10 — А07.0
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Инфекционная эритема, Пятая болезнь.
Названия
Название: Парвовирусная инфекция.

Парвовирусная инфекция
Синонимы диагноза
Инфекционная эритема, Пятая болезнь.
Описание
Парвовирусная инфекция. Антропонотическая болезнь вызвана вирусом, содержащим ДНК. Часто бессимптомно. Он может проявляться в виде синдрома общей интоксикации, катаральных явлений, диспепсических симптомов и сыпи. Наличие признаков артрита характерно для взрослых. При трансплацентарной передаче возбудителя развивается неиммунная внутриутробная водянка, возможны выкидыши на ранних стадиях. Диагноз основан на обнаружении специфических антител. ПЦР используется, кроме того, прописаны общие клинические методы исследования. Специфическое лечение не разработано, проводится симптоматическая терапия.
Парвовирусная инфекция
Дополнительные факты
Парвовирус (лат. Parvus — маленький) B19 был обнаружен в 1975 году. Во время анализа крови пациента на HbSAg Патоген был обнаружен в лунке 19 панели B образца крови, которая послужила основой для названия вируса. Инфекционный агент встречается повсеместно, часто бессимптомно. Дети в возрасте 1-10 лет более восприимчивы к парвовирусной инфекции (инфекционная эритема, «пятая болезнь»). Устойчивость к инфекции у детей в возрасте до одного года объясняется наличием соответствующих антител от матери в крови ребенка. Наиболее тяжелые варианты патологического процесса среди взрослого населения чаще встречаются у женщин. Сезонность характерна. Вспышки регистрируются с конца зимы до начала весны в организованных группах.
Причины
Возбудителем является ДНК-содержащий вирус В семействе Parvoviridae 19. Возбудитель достаточно стабилен в окружающей среде, нечувствителен к замерзанию, воздействию многих дезинфицирующих средств (эфира, спирта), выдерживает нагрев до 56 ° С в течение часа. Такие свойства обусловлены отсутствием липидного компонента в капсиде вируса. Вирус мгновенно инактивируется путем кипячения с использованием формальдегида, гипохлорида для дезинфекции.
Источником инфекции является больной человек. Чаще всего заражение происходит воздушно-капельным путем. Вертикальный путь возможен при проникновении вируса от матери к плоду через плаценту, механизм контакта с кровью при переливании инфицированных компонентов крови, особенно факторов свертывания VΙΙΙ и,, а также во время трансплантации инфицированных органов и ткани. Пациент заразен до появления сыпи. Для этого периода характерна виремия, кроме того, возбудитель обнаруживается в секрете верхних дыхательных путей.
Патогенез
Патогенез парвовирусной инфекции недостаточно изучен. Считается, что основным звеном в развитии заболевания является поражение клеток-предшественников эритроцитов. Место первичного размножения возбудителя не установлено. Через 7-8 дней после контакта с источником заболевания вирус попадает в кровь и красный костный мозг. Причиной повреждения эритроцитов является наличие специфического белка Р на их поверхности, благодаря которому инфекционный агент может проникать в клетки, вызывая их лизирование. Белок R также обнаружен на поверхности эндотелиальных клеток, трофобластов, ворсин хориона, мегакариоцитов, гепатоцитов.
Люди с врожденным дефектом или отсутствием этого белка иммунны к парвовирусу. Длительная персистенция патогена у людей с иммунодефицитом способствует аплазии соответствующей клеточной культуры. Эритропоэз ингибируется, уменьшается количество эритроцитов, ретикулоцитов, гемоглобина, развивается анемия. Одним из клинических симптомов инфекции является наличие сыпи и появление артрита. Такие условия можно объяснить образованием иммунных комплексов, их отложением в коже и синовиальной мембране.
Классификация
В зависимости от тяжести течения проводится различие между легкими, средними и тяжелыми заболеваниями в зависимости от тяжести отравления. Продолжительность различается между острой (до 1 месяца), подострой (до 3 месяцев) и хронической, повторяющейся или продолжительной (более 3 месяцев). Существуют следующие формы патологического процесса:
• Врожденная инфекция. Это происходит от передачи вируса трансплацентарным путем. Риск заражения плода составляет 30%. Наиболее опасный период — 10-28 неделя беременности. По разным данным, гибель плода наступает в 3-8% случаев. Случаи самопроизвольного аборта и внутриутробной смерти трансплацентарного плода наблюдались во время передачи парвовируса. Основной причиной нарушений развития является гипоксия из-за снижения кислородной емкости крови. Часто встречается вирусный миокардит с нарушениями ритма, сердечной недостаточностью и гипоальбуминемией с повреждением клеток печени.
• Приобретенная инфекция. Чаще всего диагностируется у детей. Среди взрослых пациентов преобладают женщины. У беременных клиническая картина не имеет специфических особенностей. Инфекция, приобретенная парвовирусом, делится на типичные и атипичные формы (артралгическая, гепатитная, бессимптомная).
• Хроническая инфекция. Он развивается у пациентов с первичными или приобретенными иммунодефицитами. Это связано с неспособностью человеческого организма уничтожить вирус. Постоянная виремия типична. Возбудитель обнаружен в красном костном мозге.
Симптомы
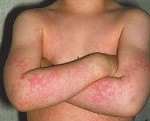
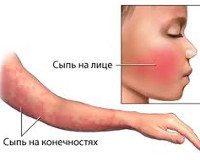
Инкубационный период составляет около 2 недель, максимум 20 дней. При типичной форме приобретенной парвовирусной инфекции, в основном встречающейся у детей и подростков, в продромальном периоде возникает чувство слабости, недомогания и субфебрильная температура. Обнаружены головные боли, артралгия, миалгия, тошнота, диарея, фарингит, ринит. Через 3-5 дней появляются первые элементы сыпи на щеках на фоне диффузной эритемы лица — отечные эритематозные бляшки, симптом «пощечины». Носогубный треугольник остается бледным.
Далее сыпь распространяется по всему телу. Элементы склонны к слиянию, сыпь часто сопровождается зудом. Наиболее типичными локализациями являются разгибательные поверхности конечностей, шеи, туловища. Через 5-10 дней сыпь начинает бледнеть в центре, приобретая характерный кружевной вид. Постепенно сыпь исчезает без шелушения, однако провоцирующие факторы (горячие ванны, солнечные лучи) могут вызвать ее рецидив. После выздоровления формируется пожизненный иммунитет.
Повреждение суставов и развитие артралгической формы характерны для женщин. Эволюция артрита доброкачественная. В основном вовлечены пястно-фаланговый, межфаланговый, голеностопный и коленный суставы. Беспокоит боль при движении. Определяются локальные боли, отеки, гиперемия околосуставных областей. Восстановление наступает через 1-3 месяца. Деструктивные изменения не характерны. Описаны случаи острого гепатита (форма гепатита) с парвовирусной инфекцией. Отравления с наличием или отсутствием легкой желтухи, умеренного увеличения активности печеночных трансаминаз и незначительного увеличения размеров печени не обнаружено.
Бессимптомная форма приобретенной инфекции характеризуется увеличением специфических титров антител в крови без клинических симптомов. Вирус секретируется вместе с секретом дыхательных путей, поэтому пациенты заразны. В 1990 году был описан набор перчаток и носков этого типа после заражения парвовирусом В19. В этой форме отмечаются лихорадка, миалгия, артралгия, отек дистальных конечностей с четкой границей сыпи на лодыжках и запястьях. Симптомы исчезают в течение 2 недель.
Нарушение терморегуляции. Недомогание. Одышка. Понос (диарея). Субфебрильная температура. Тошнота.
Возможные осложнения
Поскольку патогенез инфекции связан с угнетением импульса эритроцитов, осложнения чаще всего наблюдаются у пациентов с гемолитической анемией (талассемия, серповидно-клеточная анемия, дефицит пируваткиназы). Апластический кризис развивается. В крови нет ретикулоцитов, количество эритроцитов и уровень гемоглобина значительно снижены. Наблюдаются явная слабость, одышка, тахикардия, спутанность сознания. Кризис длится 7-12 дней. Полное восстановление анализа крови происходит в течение месяца. При отсутствии специального лечения уровень смертности составляет 2,2%. Имеются данные о способности парвовируса вызывать менингит, энцефалит.
Диагностика
Объективно наличие специфических элементов сыпи с соответствующим расположением, бледность носогубного треугольника, с развитием артралгической формы — отечность, гиперемия пораженных суставов, при гепатите — желтуха, увеличение печени. Для диагностики парвовирусной инфекции используются следующие клинические лабораторные методы:
• Клинический анализ крови. Определяются легкая анемия, тромбоцитопения, нейтропения и ускорение СОЭ. Апластический криз характеризуется тяжелой анемией с критическим снижением содержания гемоглобина и отсутствием ретикулоцитов.
• Идентификация инфекционных маркеров. Серологические методы применяются. Названия IgM и IgG определены. IgM в крови появляется через 7-10 дней после заражения и циркулирует до 6 месяцев. IgG образуется через 2–3 дня после появления IgM. Таким образом, уровни IgM не являются строгим показателем острой парвовирусной инфекции. Обычно используют увеличение титра IgG в динамике. Разработка диагностики ПЦР.
Дифференциальный диагноз проводится при скарлатине, кори, краснухе. В некоторых случаях дифференциация необходима при аллергических реакциях, болезни Кавасаки, лихорадке Скалистых гор. При преобладании желудочно-кишечных симптомов заболевание отличается от псевдотуберкулеза, энтеровирусной инфекции. При развитии гепатита необходимо исключить другие возможные причины патологического состояния. Форма артралгии может напоминать ревматоидный артрит, повреждение суставов при болезни Лайма.
Лечение
Лекарственные средства для этиотропного лечения не разработаны. Симптоматическое лечение назначают. В случае сильной лихорадки используются жаропонижающие препараты, при сильном зуде применяются антигистаминные препараты. Провести детокс терапию. В случае апластического приступа необходимо срочное переливание эритроцитов под контролем данных общего анализа крови. Повторные переливания крови возможны до восстановления собственного эритропоэза. Кроме того, показана кислородная терапия. В случае хронической парвовирусной инфекции применение внутривенных иммуноглобулинов дает хорошие результаты. Необходимо отменить препарат или исправить состояния, вызвавшие иммунодефицит. При отекании плода возможны внутриутробные обменные переливания.
Список литературы
1. Парвовирусная инфекция – современная проблема в эпидемиологии и клинической медицине / Никишов О. Н. , Кузин А. А. , Антипова А. Ю. , Лаврентьева И. Н. // Эпидемиология и вакцинопрофилактика – 2015 – Т. 14, №4.
2. Парвовирусная (В19V) инфекция у беременных и детей раннего возраста / Васильев В. В. , Мурина Е. А. , Сидоренко С. В. , Мукомолова А. Л. , Куюмчъян С. Х. , Воронина О. Л. , Мирошниченко И. Г. , Мацко В. А. // Журнал инфектологии – 2011 – Т. 3, №4.
3. Парвовирусная инфекция / Абросимова А. А. , Анохин В. А. , Хасанова Г. Р. , Степанова Е. Ю. // Инфекционные болезни – 2010 – Т. 8, №1.
4. Парвовирусная В19 инфекция / Лушнова И. В. // Педиатр – 2010 – Т. 1, №2.
Источник
