Митральная регургитация 1 степени код по мкб
Утратил силу — Архив
Также:
синдром систолического щелчка — шума, синдромом Барлова, синдром провисающего клапана, синдром волнующейся митральной створки.

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
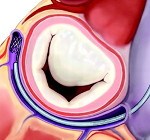
Пролапс [пролабирование] митрального клапана (I34.1)
Общая информация
Краткое описание
Пролапс митрального клапана – патологическое провисание (прогибание) одной или обеих створок митрального клапана в левое предсердие во время систолы левого желудочка, поражения клапанно-подклапанного аппарата митрального клапана, что вызывает характерную аускультативную картину систолического щелчка и/или систолического шума.
Код протокола: H-P-013 «Пролапс митрального клапана у детей»
Профиль: педиатрический
Этап: стационар
Код (коды) по МКБ-10:
G24 Дистония
I34.1 Пролапс (пролабирование) митрального клапана
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
1. Идиопатические.
2. Вторичные (ДСТ, ДЗСТ, болезни накопления, ВПС, кардиомиопатии, ВСД).
3. По данным УЗИ сердца.
4. По степени пролабирования:
— 1 степени- пролабирование 4-6 мм;
— 2 степени – пролабирование 6-10 мм;
— 3 степени – пролабирование более 10 мм.
5. По наличию митральной регургитации:
— без регургитации в покое;
— с регургитацией 1,2,3 степени.
6. По степени сердечной недостаточности: 0, I, IIА, IIБ, III.
Диагностика
Жалобы и анамнез:
— невротические проявления, психоэмоциональная нестабильность;
— наличие пролапса митрального клапана у лиц 1 степени родства;
— боли в грудной клетке, слабость, головокружение, одышка, сердцебиение, приступы страха.
Физикальное обследование:
— средне-позднесистолические щелчки в сочетании с позднесистолическим шумом, средне-позднесистолические щелчки на верхушке, изолированный позднесистолический шум на верхушке;
— аускультация в сочетании с эхокардиографией — голосистолический шум митральной регургитации и соответствующий эхокардиографический критерий;
— непостоянные средне-позднесистолические щелчки на верхушке;
— низкая масса тела, астеническое телосложение, признаки диспластического развития.
Ллабораторные исследования: не специфичны.
Инструментальные исследования:
1. Рентгенологическое исследование:
— малые размеры сердца;
— выбухание дуги легочной артерии.
2. Электрокардиография: изолированная инверсия зубцов Т в отведениях II, III, aVF либо в сочетании с инверсией в левых грудных отведениях.
3. Эхокардиография:
— смещение септальных створок в систолу за точку коаптации, в проекции длинной оси левого желудочка и в четырехкамерной проекции при верхушечном доступе;
— позднесистолическое пролабирование более 3 мм;
— позднесистолический пролапс (2 мм);
— голосистолический пролапс (3 мм) в сочетании с двухмерными критериями;
— систолическое прогибание створок за линию коаптации в четырехкамерной проекции;
— изолированное умеренное систолическое прогибание митральных створок (до 3 мм) в четырехкамерной проекции.
4. Холтеровское мониторирование:
— предсердные и желудочковые экстрасистолы;
— приступы суправентрикулярной пароксизмальной тахикардии.
Показания для консультации специалистов: по показаниям.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Электрокардиография.
3. Холтеровское мониторирование ЭКГ.
4. Эхокардиография, с доплеровским исследованием.
5. Кардиоинтервалография, исследование вегетативного статуса.
6. Рентгенография грудной клетки (одна проекция).
7. Реоэнцефалография.
8. УЗИ брюшной полости.
9. Определения калия /натрия в крови.
10. Общий анализ мочи.
11. Консультация невропатолога.
12. Консультация отоларинголога.
13. Консультация стоматолога.
Перечень дополнительных диагностических мероприятий:
1. Стресс-эхокардиография.
2. Чреспищеводная эхокардиография.
3. Велоэргометрия.
4. УЗИ сосудов.
5. Определение содержания магния в крови.
6. Электроэнцефалография.
7. Эхоэнцефалография.
8. Эзофагогастроскопия.
9. Консультация психолога.
10. Консультация кардиохирурга.
11. Консультация окулиста.
12. Определение функции адгезии и агрегации тромбоцитов.
13. Коагулограмма.
14. Определение лактатдегидрогеназы, креатининфосфокиназы.
15. Посев биологических жидкостей с отбором колоний.
16. Определение чувствительности к антибиотикам.
17. Осмотр глазного дна.
18. Определение антистрептолизина-О.
19. Определение С-реактивного белка.
20. Определение общего белка.
21. Определение белковых фракций.
22. Определение сиаловой пробы.
23. Определение электролитов — калий,натрий.
24. Иммунограмма.
25. Определение тимоловой пробы.
26. Определение АЛТ.
27. Определение АСТ.
28. Определение билирубина.
Необходимый объем исследований перед плановой госпитализацией:
— ЭхоКГ;
— ЭКГ;
— консультация кардиоревматолога.
Лечение
Цели лечения:
— купирование вегетативного криза;
— стабилизация деятельности сердечно-сосудистой системы;
— нормализация артериального давления, сердечного ритма;
— коррекция психовегетативного статуса.
Немедикаментозное лечение:
— соблюдение режима дня, достаточный сон;
— психотерапия, ауто-тренинг;
— массаж шейно-воротниковой зоны;
— физиолечение — электрофорез с магнием и бромом на шейно-воротниковую зону, электросон;
— санация хронических очагов инфекции, ЛОР-патологии.
1. Препараты, улучшающие метаболизм и мозговое кровообращение, седативные средства, психофармакотерапия (по показаниям):
— настой пустырника, экстракт валерианы;
— диазепам* 2,5-15 мг в сутки, в 2-3 приема;
— пантогам 250 мг, 3 г/сут.;
— пирацетам* 200-400 мг, 2 раза в сутки;
— глутаминовая кислота 0,5-1,0 г в сутки;
— глицин 100 мг, 3 раза в сутки;
— фенибут 0,15-0,25 г, 3 раза в день;
— комплекс витаминов группы В для приема внутрь — по 1 таб. 2-3 раза в день;
— циннаризин* по 50-75 мг в сутки;
— винпоцетин* по 10-15 мг в сутки;
— тофизопам 50-100 мг в сутки, в 2 приема;
— азафен 25-75 мг в сутки.
2. Кардиометаболические препараты (по показаниям):
— карнитина хлорид 75-100 мг в сутки;
— инозин 0,4-0,8 г в сутки;
— кокарбоксилазы гидрохлорид 0,025 -0,05 -0,1 г в/м или в/в — 1 раз в день;
— калия оротат 10-20 мг/кг/сут., в 3 приема;
— магния оротат по 1 таб., 3 раза в день;
— препараты калия — 1-3 таблетки в сутки.
Одновременно назначать не более 2 препаратов кардиометаболического ряда с последующей заменой препаратов.
3. Антибактериальная терапия (по показаниям):
— амоксициллин* по 0,125-0,5 г, 3 раза в день — 10 дней;
— амоксициллин/клавуланат* 1,875 г в 3 приема — 10 дней;
— цефтазидим* 1-6 г/сутки — 10 дней;
— цефуроксим* по 50-100 мг/кг/сут., 3-4 раза в сутки — 10-14 дней;
— эритромицин* 30-50 мг/кг/сут. — в 4 приема;
— цефазолин* по 50-100 мг/кг/сут.
4. При выраженных симптомах вегетативной дисфункции (по показаниям) при симпатикотонии — β-адреноблокаторы:
— пропранолол* 0,25-0,5 мг/кг/сут., в 3 приема или атенолол* 50-100 мг в сутки, однократно;
— при выраженной ваготонии — препараты красавки 0,2-0,3 г в сутки, мидодрин по 3-7 кап., 2 раза в день.
5. Антиаритмические препараты различных групп по показаниям:
— амиодарон* 5-9 мг/кг/сут., в 3 приема;
— лидокаин* 1-2 мг/кг однократно в/в;
— верапамил* 1-3 мг/кг/сут., в 2-3 приема;
— аденозина фосфат* 50 мкг/кг однократно в/в.
6. При развитии митральной недостаточности с проявлениями недостаточности кровообращения — кардиотонические средства: сердечные гликозиды при недостаточности кровообращения ІІ-ой и более степени:
— дигоксин* в поддерживающей дозе 0,008-0,01 мг/кг/сут., в 2 приема через 12 часов;
— фуросемид* 1-3 мг/кг/сут., в 3 приема с переходом на спиронолактон* — 2-4 мг/кг/сут.;
— ингибиторы АПФ – каптоприл 0,3-1,5 мг/кг/сут., в 3 приема или эналаприл* 2,5-20 мг/сут. — в 2 приема.
Перечень основных медикаментов:
— *диазепам 2 мг, 5 мг, табл.
— комплекс пептидов, полученных из головного мозга свиньи раствор 5, 10 и 20 мл для инъекций
— *амоксициллин 500 мг, 1000 мг, табл.; 250 мг; 500 мг, капс.; 250 мг/5 мл пероральная суспензия
— *амоксициллин + клавулановая кислота, табл 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения 500 мг/100 мг
— *цефуроксим порошок для приготовления раствора для инъекций во флаконе 750 мг, 1.5 гр.
— *цефтазидим порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр., 2гр.
— *эритромицин 250 мг, 500 мг, табл.; 250 мг/5 мл пероральная суспензия
— *цефазолин 1000 мг, порошок для приготовления инъекционного раствора
— *пропранолол 40 мг, табл.
— *амиодарон 200 мг, табл.; 150 мг/3 мл, амп.
— *лидокаин, 1%, 2%, 10% (гидрохлорид) 2 мл, 10 мл, раствор для инъекций
— *дигоксин 62,5 мкг, 250 мкг, табл.; 0,025% 1 мл, амп.
— *фуросемид 40 мг, табл.; 20 мг/2 мл, амп.
— *эналаприл 2,5 мг, 10 мг, табл.; 1,25 мг/1 мл, амп.
Перечень дополнительных медикаментов:
— настой пустырника, экстракт валерианы 30 мл
— *винпоцетин 5 мг, 10 мг, табл.; 2 мл, амп.
— кокарбоксилазы гидрохлорид 50 мг, амп.
— *атенолол 50 мг, 100 мг табл.
— *верапамил 40 мг, 80 мг, табл.
— *аденозина фосфат 1% 1 мл, раствор
— *спиронолактон 25 мг, 50 мг табл.
Индикаторы эффективности лечения:
— купирование вегетативного криза;
— стабилизация деятельности сердечно-сосудистой системы;
— нормализация артериального давления, сердечного ритма;
— коррекция психовегетативного статуса.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
Госпитализация
Показания для госпитализации:
1. НК 1-2-3 степени.
2. Вегетативные пароксизмы.
3. Коллаптоидные и синкопальные состояния.
4. Стойкое или частое повышение или снижение артериального давления.
5. Нарушения ритма и проводимости сердца.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы
1 Клинические рекомендации+фармакологический справочник: Под ред И.Н.Денисова,
Ю.Л. Шевченко – М.: ГЭОТАР-МЕД, 2004. – 1184 с.:ил. (серия «Доказательная
Медицина»)
2. ACC/AHA/ASE 2003 Guideline Update for the Clinical Application of Echocardiography A
Report of the American College of Cardiology/American Heart Association Task Force on
Practice Guidelines (ACC/AHA/ASE Committee to Update the 1997 Guidelines for the Clinical
Application of Echocardiography)
3. Scottish Intercollegiate Guidelines Network A National Clinical Guideline Antithrombotic
Therapy March 1999
4. Management of Patients WithValvular Heart Disease A Report of the American College
ACC/AHA Pocket GuidelinesA Report of the American College of Cardiology/American Heart
Association Task Force on Practice Guidelines July 2000
5. Mitral Valve Prolapse: Time for a Fresh Look. Reviews in Cardiovascular Medicine 2001;
2(2): 73-81. Guidelines: https://www.americanheart.org
- Список использованной литературы
Информация
Список разработчиков: Нусипбекова С.С., НЦ педиатрии и детской хирургии МЗ РК
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Митральная недостаточность.

Митральная недостаточность
Описание
Митральная недостаточность. Клапанный порок сердца, характеризующийся неполным смыканием или пролабированием створок левого атриовентрикулярного клапана во время систолы, что сопровождается обратным патологическим током крови из левого желудочка в левое предсердие. Митральная недостаточность приводит к появлению одышки, утомляемости, сердцебиения, кашля, кровохарканья, отеков на ногах, асцита. Диагностический алгоритм выявления митральной недостаточности подразумевает сопоставление данных аускультации, ЭКГ, ФКГ, рентгенографии, эхокардиографии, катетеризации сердца, вентрикулографии. При митральной недостаточности проводится медикаментозная терапия и кардиохирургическое лечение (протезирование или пластика митрального клапана).
Дополнительные факты
Недостаточность митрального клапана – врожденный или приобретенный порок сердца, обусловленный поражением створок клапана, подклапанных структур, хорд или перерастяжением клапанного кольца, приводящим к митральной регургитации. Изолированная митральная недостаточность в кардиологии диагностируется редко, однако в структуре комбинированных и сочетанных пороков сердца встречается в половине наблюдений.
В большинстве случаев приобретенная митральная недостаточность сочетается с митральным стенозом (комбинированный митральный порок сердца) и аортальными пороками. Изолированная врожденная митральная недостаточность составляет 0,6% всех врожденных пороков сердца. В сложных пороках обычно сочетается с ДМПП, ДМЖП, открытым артериальным протоком, коарктацией аорты. У 5-6% здоровых лиц с помощью ЭхоКГ выявляется та или иная степень митральной регургитации.
Особенности гемодинамики при митральной недостаточности.
Вследствие неполного смыкания створок митрального клапана в период систолы возникает регургитационная волна из левого желудочка в левое предсердие. Если обратный ток крови незначителен, митральная недостаточность компенсируется усилением работы сердца с развитием адаптационной дилатации и гиперфункции левого желудочка и левого предсердия изотонического типа. Этот механизм может достаточно длительно сдерживать повышение давления в малом круге кровообращения.
Компенсированная гемодинамика при митральной недостаточности выражается адекватным увеличением ударного и минутного объемов, уменьшение конечного систолического объема и отсутствием легочной гипертензии.
При тяжелой форме митральной недостаточности объем регургитации преобладает над ударным объемом, минутный объем сердца резко снижен. Правый желудочек, испытывая повышенную нагрузку, быстро гипертрофируется и дилатируется, вследствие чего развивается тяжелая правожелудочковая недостаточность.
При остро возникшей митральной недостаточности адекватная компенсаторная дилатация левых отделов сердца не успевает развиться. При этом быстрое и значительное повышение давления в малом круге кровообращения нередко сопровождается фатальным отеком легких.
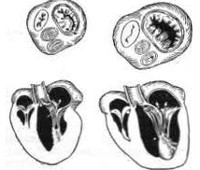
Митральная недостаточность
Причины
Острая митральная недостаточность может развиваться вследствие разрывов сосочковых мышц, сухожильных хорд, отрыва створок митрального клапана при остром инфаркте миокарда, тупой травме сердца, инфекционном эндокардите. Разрыв сосочковых мышц вследствие инфаркта миокарда сопровождается летальным исходом в 80–90% случаев.
Развитие хронической митральной недостаточности может быть обусловлено поражением клапана при системных заболеваниях: ревматизме, склеродермии, системной красной волчанке, эозинофильном эндокардите Леффлера. Ревматическая болезнь сердца обусловливает около 14% всех случаев изолированной митральной недостаточности.
Ишемическая дисфункция митрального комплекса наблюдается у 10% пациентов с постинфарктным кардиосклерозом. К митральной недостаточности может приводить пролапс митрального клапана, надрыв, укорочение или удлинение сухожильных хорд и папиллярных мышц. В ряде случаев митральная недостаточность является следствием системных дефектов соединительной ткани при синдромах Марфана и Элерса-Данлоса.
Относительная митральная недостаточность развивается в отсутствие повреждения клапанного аппарата при дилатации полости левого желудочка и расширении фиброзного кольца. Такие изменения встречаются при дилатационной кардиомиопатии, прогрессирующем течении артериальной гипертензии и ИБС, миокардитах, аортальных пороках сердца. К более редким причинам развития митральной недостаточности относят кальциноз створок, гипертрофическую кардиомиопатию и тд.
Врожденная митральная недостаточность встречается при фенестрации, расщеплении митральных створок, парашютовидной деформации клапана.
Классификация
По течению митральная недостаточность бывает острая и хроническая; по этиологии – ишемическая и неишемическая.
Также различают органическую и функциональную (относительную) митральную недостаточность. Органическая недостаточность развивается при структурном изменении самого митрального клапана либо удерживающих его сухожильных нитей. Функциональная митральная недостаточность обычно является следствием расширения (митрализации) полости левого желудочка при его гемодинамической перегрузки, обусловленной заболеваниями миокарда.
С учетом выраженности регургитации выделяют 4 степени митральной недостаточности: с незначительной митральной регургитацией, умеренной, выраженной и тяжелой митральной регургитацией.
В клиническом течении митральной недостаточности выделяют 3 стадии:
I (компенсированная стадия). Незначительная недостаточность митрального клапана; митральная регургитация составляет 20 — 25% от систолического объема крови. Митральная недостаточность компенсируется за счет гиперфункции левых отделов сердца.
II (субкомпенсированная стадия). Митральная регургитация составляет 25 — 50% от систолического объема крови. Развивается застой крови в легких и медленное нарастание бивентрикулярной перегрузки.
III (декомпенсированная стадия). Резко выраженная недостаточность митрального клапана. Возврат крови в левое предсердие в систолу составляет 50-90% от систолического объема. Развивается тотальная сердечная недостаточность.
Симптомы
В периоде компенсации, который может длиться несколько лет, возможно бессимптомное течение митральной недостаточности. В стадии субкомпенсации появляются субъективные симптомы, выражающиеся одышкой, быстрой утомляемостью, тахикардией, ангинозными болями, кашлем, кровохарканьем. При нарастании венозного застоя в малом круге могут возникать приступы ночной сердечной астмы.
Боль в груди слева. Боль в грудной клетке. Боль за грудиной. Кашель. Кровохарканье. Одышка.
Диагностика
Основные диагностические данные, свидетельствующие о митральной недостаточности, получают в ходе тщательного физикального обследования, подтвержденного электрокардиографией, фонокардиографией, рентгенографией и рентгеноскопией грудной клетки, ЭхоКГ и допплеровским исследованием сердца.
Вследствие гипертрофии и дилатации левого желудочка у больных с митральной недостаточностью развивается сердечный горб, появляется усиленный разлитой верхушечный толчок в V-VI межреберье от среднеключичной линии, пульсация в эпигастрии. Перкуторно определяется расширение границ сердечной тупости влево, вверх и вправо (при тотальной сердечной недостаточности). Аускультативными признаками митральной недостаточности служат ослабление, иногда полное отсутствие I тона на верхушке, систолический шум над верхушкой сердца, акцент и расщепление II тона над легочной артерией и тд.
Информативность фонокардиограммы заключается в возможности подробно охарактеризовать систолический шум. ЭКГ-изменения при митральной недостаточности указывают на гипертрофию левого предсердия и желудочка, при легочной гипертензии – на гипертрофию правого желудочка. На рентгенограммах отмечается увеличение левых контуров сердца, вследствие чего тень сердца приобретает треугольную форму, застойные корни легких.
Эхокардиография позволяет определиться с этиологией митральной недостаточности, оценить ее тяжесть, наличие осложнений. С помощью допплерэхокардиографии выявляется регургитация через митральное отверстие, определяется ее интенсивность и величина, что в совокупности позволяет судить о степени митральной недостаточности. При наличии фибрилляции предсердий прибегают к чреспищеводной ЭхоКГ с целью выявления тромбов в левом предсердии. Для оценки тяжести митральной недостаточности применяется зондирование полостей сердца и левая вентрикулография.
Лечение
При острой митральной недостаточности требует введение диуретиков и периферических вазодилататоров. Для стабилизации гемодинамики может выполняться внутриаортальная баллонная контрпульсация. Специального лечения легкой бессимптомной хронической митральной недостаточности не требуется. В субкомпенсированной стадии назначаются ингибиторы АПФ, бета-адреноблокаторы, вазодилататоры, сердечные гликозиды, мочегонные препараты. При развитии фибрилляции предсердий применяются непрямые антикоагулянты.
При митральной недостаточности средней и тяжелой степени выраженности, а также наличии жалоб показано кардиохирургическое вмешательство. Отсутствие кальциноза створок и сохранная подвижность клапанного аппарата позволяет прибегнуть к клапансохраняющим вмешательствам – пластике митрального клапана, аннулопластике, укорачивающей пластика хорд и тд Несмотря на низкий риск развития инфекционного эндокардита и тромбозов, клапансохраняющие операции часто сопровождаются рецидивом митральной недостаточности, что ограничивает их выполнение достаточно узким кругом показаний (пролапс митрального клапана, разрывы клапанных структур, относительная недостаточность клапана, дилатация кольца клапана, планируемая беременность).
При наличии кальцификации клапана, выраженного утолщения хорд показано протезирование митрального клапана биологическим или механическим протезом. Специфическими послеоперационными осложнениями в этих случаях могут служить тромбоэмболии, атриовентрикулярная блокада, вторичный инфекционный эндокардит протезов, дегенеративные изменения биопротезов.
Прогноз
Прогрессирование регургитации при митральной недостаточности наблюдается у 5–10% пациентов. Пятилетняя выживаемость составляет 80%, десятилетняя – 60%. Ишемическая природа митральной недостаточности быстро приводит к тяжелому нарушению кровообращения, ухудшает прогноз и выживаемость. Возможны послеоперационные рецидивы митральной недостаточности.
Профилактика
Митральная недостаточность легкой и умеренной степени не является противопоказанием к беременности и родам. При высокой степени недостаточности необходимо дополнительное обследование с всесторонней оценкой риска. Больные с митральной недостаточностью должны наблюдаться у кардиохирурга, кардиолога и ревматолога. Профилактика приобретенной недостаточности митрального клапана заключается в предупреждении заболеваний, приводящих к развитию порока, главным образом, ревматизма.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
