Метастаз меланомы код мкб
Цель лечения: удаление опухоли кожи и регионарных метастатически пораженных лимфоузлов (при их наличии).
Основной метод лечения меланомы кожи – хирургический. При метастатических формах заболевания используются хирургические, лекарственные методы в самостоятельном виде или в форме комбинированного и комплексного лечения. Лучевая терапия применяется на послеоперационный рубец для профилактики рецидива.
Особенности анестезиологического обеспечения:
1. Оперативные вмешательства по поводу меланомы кожи выполняются под наркозом.
2. Эксцизионная биопсия выполняется под местной анестезией или наркозом (при наличии признаков активизации невуса); при установлении диагноза меланомы дальнейшее хирургическое вмешательство выполняется под наркозом.
Немедикаментозное лечение
Стандартные хирургические вмешательства при лечении меланомы кожи:
1. При экономном иссечении опухоль иссекают эллипсовидным разрезом, отстоящим на 0,5-1,0 см от краев образования под наркозом. В случае подтверждения диагноза меланомы в зависимости от уровне инвазии по Кларку, через 14-15 дней после операции назначается курс послеоперационной лучевой терапии на зону операционной раны , отступая от ее края на 4-5 см по 4 гр через день, СОД 40 Гр.
2. При меланоме in situ, лентигомеланоме с толщиной до 1,5 мм и I-II уровне инвазии, при поверхностно распространяющейся меланоме толщиной до 0,76 мм и I уровне инвазии кожу рассекают на расстоянии 1-2 см от края опухоли. Опухоль удаляют единым блоком с окружающей кожей и подкожной клетчаткой , без лучевой терапии.
3. При локализации меланомы на пальцах кисти и стопы выполняется ампутация, экзартикуляция пальцев.
4. При расположении опухоли на коже ушной раковины в верхней или центральной части удаляется вся ушная раковина.
Лимфодиссекция выполняется при наличии метастазов в лимфатических узлах и производится одновременно с удалением первичного опухолевого очага.
Профилактическая лимфодиссекция не выполняется.
Стандартные хирургические вмешательства на регионарном лимфатическом аппарате при меланоме кожи
Стандартными хирургическими вмешательствами на лимфатическом аппарате являются: подключично-подмышечно-подлопаточная, подвздошно-пахово-бедренная, классическая радикальная шейная (операция Крайла), модифицированная радикальная шейная лимфодиссекция III типа (футлярно-фасциальная шейная). Пахово-бедренная лимфодиссекция , при подвздошно-пахово-бедренной лимфодиссекции лимфатические узлы удаляются до уровня бифуркации аорты.
Иссечение опухоли с захватом 0,5-1,0 см здоровой ткани в амбулаторных условиях.
1. Органосохраняющее повторное иссечение опухоли после биопсии в амбулаторных условиях.
2. Широкое удаление опухоли в условиях стационара (отступая от края на 1-2 см: рТ1 – 1 см, рТ2 – 2 см). При формировании обширного дефекта кожи применяют лоскуты и трансплантаты. Иногда иссекают прилежащие к опухоли лимфатические узлы.
1. Широкое иссечение первичного опухолевого очага, в сочетании с исследованием регионарных лимфатических узлов на наличие метастазов.
2. Широкое удаление меланомы и регионарных лимфатических узлов, как в один, так и в два этапа.
3. Сочетание широкого удаления опухоли с поддерживающей терапией (химио- или иммунотерапия).
Широкое хирургическое удаление опухоли (отступ от края на 3 см). Пластическое закрытие дефекта. Регионарная лимфодиссекция. Химио- и иммунотерапия.
IV стадия (любая рT любая N M1)
— при компенсированном общем состоянии пациентов и отсутствии выраженного синдрома опухолевой интоксикации проводится комплексное лечение по индивидуальным схемам с применением химиотерапии, химиоиммунотерапии в обычных или модификациях, паллиативная лучевая терапия;
— паллиативные хирургические вмешательства выполняются по санитарным показаниям или в связи с осложненным течением болезни.
Медикаментозное лечение (полихимиотерапия)
Схемы лекарственной терапии генерализованных форм меланом:
1. РН:
— цисплатин 100 мг/м2 в/в, 1 день;
— гидроксимочевина 1500 мг внутрь с 1-го по 21-й дни.
— цисплатин 100 мг/м2 в/в, каждые 28 дней;
— интерферон альфа 2а, 9 млн ед. п/к, 8 дней до введения цисплатина.
— цисплатин 20 мг/м2 в/в, со 2-го по 5-й дни;
— винбластин 1,6 мг/м2 инфузия, с 1-го по 5-й дни;
— дакрабазин 800 мг/м2 в/в 2-х часовая инфузия, 1 день.
(при диссеменированном процессе паллиативная химиотерапия может быть рекомендована)
— цисплатин 25 мг/м2 в/в, с 1-го по 4-й дни;
— гидроксимочевина 500 мг/м2 внутрь, каждые 8 часов, с 1-го по 4-й дни;
— цитарабин 35 мг/м2 в/в, с 1-го по 4-й дни.
— доксорубицин 60-75 мг/м2 в/в, 1 день;
— дакарбазин 250 мг/м2 в/в, с 1-го по 5-й дни.
— винкристин 1 мг в/в, 1 раз в неделю, 10 недель;
— доксорубицин 50 мг/м2, 1 день, 1, 4 и 7 недель;
— дакарбазин 200 мг в/в, 1-5 дни, в 1, 4 и 9 недели.
— винкристин 1,4 мг/м2 в/в, 1, 8, 15 дни;
— ломустин 75 мг/м2 внутрь, 1 день;
— дактиномицин 300 мкг/м2 в/в, 1, 3, 5, 8, 10, 12 дни;
— дакарбазин 100 мг/м2 в/в, 1, 3, 5, 8, 10, 12 дни.
8. Дакарбазин 250 мг/м2, 1-5 дни, интервал 3-4 нед.
9. Ранее получавшие химиотерапию: темозоломид 150 мг/м2, с 1-го по 5-й дни, каждые 28 дней.
10. Ранее не получавшие химиотерапию: темозоломид 200 мг/м2, 1-5 дни, каждые 28 дней.
11. Темозоломид 150-200 мг/м2, с 1-го по 5-й дни, каждые 28 дней. Доцетаксел 80 мг/м2, 1 день. Каждые 28 дней.
12. Иринотекан – 125 мг/м2. Повторяемые 6-недельные циклы, включающие еженедельное лечение на протяжении 4 недель с дальнейшим перерывом (2 недели).
13. Фотемустин 100 мг/м2, 1, 8, 15 дни, интервал 5 недель.
14. Араноза 800 мг/м, 1-3 интервал, 3 недели (не зарегистрирована).
15. Ломустин 80 мг.
Винкристин 1, 4 мг, 1, 8 дни.
Дактиномицин 0,5 мг, 1, 3, 5, 8, 10, 12 дни, интервал 6 недель (не зарегистрирован).
Блеомицин 15 мг/м2, с 1-го по 5-й дни.
Цисплатин 50 мг/м2, 5-й день.
Интервал 3 нед.
Ломустин 80 мг/м2, 1 день.
Блеомицин 15 мг/м2, с 1-го по 5-й дни.
Цисплатин 40-50 мг/м2.
Интервал 6 нед.
Нимустин 1 мг/м2, 1 день (не зарегистрирован).
Дакарбазин 200 мг/м2, с 1-го по 3-й дни.
Цисплатин 80 мг/м2, 3-й день.
Интервал 4 нед.
Араноза 1000 мг/м2, 1, 2 день (не зарегистрирована).
Винкристин 2 мг, 1-й день.
Цисплатин 80 мг, 4-й день.
Интервал 3-4 нед.
Араноза 600-700 мг/м2, 1, 2, 3 дни (не зарегистрирована).
Винкристин 2 мг, 1, 8 дни.
Дактиномицин 0,5 мг, 1, 3, 5, 8 дни (не зарегистрирован).
Интервал 3-4 нед.
Дакарбазин 300 мг/м2, 2, 3, 4 дни.
Цисплатин 25 мг/м2, 3, 4 дни.
Каждые 4 недели.
Иммунотерапия (адъювантный период):
1. Высокодозный режим.
2. Рекомбинантный интерферон (рИФ- α) – 18 млн МЕ в/м, п/к, 3 раза в неделю, 12 мес.
Сигнальный путь MAPK (mitogen-activated protein kinase) – ключевой регулятор клеточной пролиферации, дифференцировки и апоптоза. От мембранных рецепторов сигнал передается по каскаду RAS/RAF/MEK/ERK к ядру клетки. Активация данного сигнального пути может происходить как за счет вовлечения рецепторов, так и вследствие мутаций генов семейства RAF.
Возникающие активирующие мутации в гене BRAF ведут к постоянной активации сигнального каскада и как следствие, повышенной клеточной пролиферации и резистентности к апоптозу, то есть к злокачественной трансформации клеток. Полагают, что мутации BRAF возникают примерно в половине всех случаев меланомы и в 8% солидных опухолей.
Вемурафениб представляет собой малую молекулу и подавляет активность мутантной формы белка BRAF. Он показал свою эффективность в терапии пациентов с неоперабельной или метастатической меланомой с мутациями BRAF V600.
Профилактические мероприятия:
1. При наличии измененных участков кожи избегать длительных солнечных инсоляций.
2. Своевременное обращение к онкологу.
3. Избегать травматизации пигментных образований кожи.
4. Полноценное питание.
Наблюдение онколога по месту жительства (осмотр зоны удаленной опухоли, пальпация периферических лимфоузлов).
1. Рентгенография органов грудной клетки (1 раз в 3 месяца, в течение 1 года наблюдения; 1 раз в 6 месяцев во 2-й год наблюдения и 1 раз в год в 3-й год).
2. УЗИ зоны регионарного лимфооттока (1 раз в 3 месяца, в течение 1 года наблюдения; 1 раз в 6 месяцев во 2-й год наблюдения и 1 раз в год в 3-й год).
3. Определение онкомаркера S-100.
4. Определение СД4/СД8, 1 раз в 2 месяца.
Индикаторы эффективности лечения:
1. Объективные признаки регрессии опухоли, мтс.
2. УЗИ данные об отсутствии мтс и рецидива.
3. Р-ские данные об отсутствии отдаленных мтс.
4. Удовлетворительные показатели крови, мочи, биохимии.
5. Заживление послеоперационной раны.
6. Относительно удовлетворительное состояние больного (-ой).
7. ПЭТ по показаниям.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Меланома.

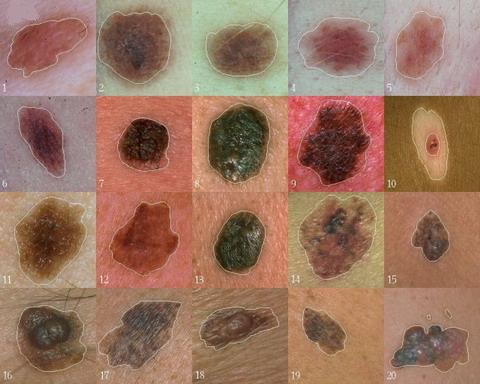
Внешний вид меланомы
Описание
Меланома – злокачественная опухоль кожи, возникающая из меланоцитов – клеток, продуцирующих меланин.
Меланоциты имеют нейроэктодермальное происхождение и ближе всего к клеткам, принимающим участие в формировании периферического чувствительного аппарата. Меланома встречается сравнительно редко (1,8 – 2,2 на 100 тыс. Населения) и составляет от 1 до 10% всех злокачественных опухолей кожи. Опухоль возникает преимущественно в возрасте 30-50 лет; по различным статистическим данным отмечается или одинаковая частота поражения мужчин и женщин, или указывается на то, что женщины болеют чаще мужчин.
Первичный очаг меланомы может располагаться в самых различных участках кожного покрова, а приблизительно у 2% больных с метастазами меланомы первичный очаг остается невыявленным.
Причины
Этиология меланомы кожи остается неизвестной, однако имеется ряд факторов, в той или иной мере влияющих на возникновение или течение меланомы. Так, в большинстве случаев опухоль возникает из ранее существовавших пигментных пятен (приблизительно у 2/3 всех больных). У некоторых больных такое превращение может быть связано с травмой пигментного невуса, а также с гормональными изменениями в организме (период полового созревания, или, напротив, увядания гормональной деятельности). В этой связи нельзя не отметить особо злокачественное течение меланомы во время беременности.
Изучение краевых особенностей распространения злокачественных опухолей наглядно показало роль солнечной радиации в возникновении меланомы кожи: индекс заболеваемости у белого населения, проживающего в южных широтах, выше, чем у местного населения, обладающего «пигментной противосолнечной защитой».
Предопухолевыми заболеваниями для меланомы являются различные пигментные невусы, особенно расположенные на постоянно травмируемых местах. Пигментные невусы делятся по гистологическому строению на пограничный (эпидермальный), внутридермальный, смешанный и голубой невусы, а также «юношескую меланому». Частота развития на их фоне злокачественных меланом различна. Наиболее опасен в этом отношении пограничный невус.
Определить по внешнему виду гистологическую разновидность того или иного невуса практически нельзя, поэтому приходится ориентироваться по их клиническим разновидностям. Различают плоский, папиллярный, узловатый, бородавчатый и волосатый невусы. Замечено, что перерождаются чаще плоский и узловатый невусы, реже – волосатый, папилломатозный и бородавчатый. Очень редко перерождается голубой невус. Клинически голубой невус определяется сравнительно легко, поскольку невус расположен глубоко в дерме и между ним и поверхностям эпидермисом имеется слой нормальной или истонченной дермы, который и обуславливает окраску невуса (голубовато-коричневая, голубовато-серая и голубоватая).
Юношеская меланома в подавляющем большинстве случаев подвергается фиброзной инволюции, но иногда может быть источником злокачественного роста после полового созревания.
Симптомы
Начальными симптомами перехода доброкачественной пигментной опухоли в злокачественную могут быть: 1) усиление или ослабление (частичное или полное) пигментации невуса; 2) рост его; 3) изъязвление и кровоточивость изъязвленной опухоли; 4) образование узелков или выростов на поверхности пигментного пятна; 5) появление красноты или так называемой застойной ареолы вокруг основания первичного очага. В дальнейшем появляются пигментные и непигментные радиальные разрастания, которые как бы идут от пигментного новообразования по ходу сосудистых или нервных путей.
Появление на интактной коже медленно, а тем более быстро растущего пигментированного новообразования всегда подозрительно на меланому.
Недостаточно специфическими признаками злокачественного роста в относительно ранних стадиях являются повышение температуры пигментного новообразования на 0,7 С и более, а также способность данной опухоли накапливать радиоактивный фосфор.
К сожалению, иногда первичный очаг не обнаруживает клинических признаков роста: пигментный невус или другое пигментное новообразование внешне не изменяется, тогда первыми симптомами развившейся меланомы оказываются признаки диссеминации опухоли: увеличение регионарных лимфатических узлов или появление пигментных новообразований (сателлитов) вокруг доброкачественного на вид пигментного пятна или у основания пигментной «бородавки». Оба данных признака свидетельствуют о лимфогенном распространении опухоли.
При дальнейшем развитии меланомы в основании ее появляется уплотненный инфильтрат. Поверхность пигментной опухоли может подняться над уровнем кожи, а иногда, напротив, изъязвляется и в таких случаях опухоль может напоминать незаживающую язву. Поверхность язвы может быть ниже уровня кожи, что чаще всего отмечается при беспигментных невусах. При экзофитных и узловатых формах меланомы постепенно образуется грибовидная грибовидная, полушарная или плоскобугристая опухоль с неровным распространением и неодинаковым по интенсивности включением меланина. Такая опухоль легко травмируется, кровоточит, изъязвляется, однако поверхность ее может быть гладкой, как бы «зеркальной». Консистенция умеренно плотная. Затем появляются единичные метастазы в лимфатические узлы, могут быть и гематогенные метастазы. Метастазирование при меланоме чаще носит бурный или даже молниеносный характер, но иногда может быть и относительно медленным (от нескольких недель до нескольких лет). Многие отмечают известную цикличность в метастазировании, когда появление метастазов сменяется временной стабилизацией, а затем возникает новая атака и генерализация процесса.
Метастазирование при меланоме крайне вариабельно и многообразно. У половины больных отмечается «местная» диссеминация, заключающаяся в появлении вторичных метастатических узлов в коже.
Гематогенные метастазы поражают легкие, печень, мозг, кости, надпочечники, лимфатические узлы отдаленных областей Наиболее часты отдаленные метастазы в легкие 968%) и в печень (62%).
Изменение аппетита. Изменение веса. Истощение. Ломота в мышцах. Нарушение терморегуляции. Ночная потливость у мужчин. Отсутствие аппетита. Потеря веса. Слабость.
Диагностика
Клинический диагноз меланомы приблизительно у 1/3 больных поставить очень трудно, особенно при беспигментной разновидности опухоли и в тех случаях, когда заболевание проявляется прежде всего появлением метастазов в той или иной части тела. Диагностика меланомы затрудняется тем, что при ней нельзя делать биопсию в обычном техническом исполнении (исключается экспозиционныйи даже пункционный варианты ее). Цитологический метод диагностики приемлем лишь в тех случаях, когда поверхность опухоли изъязвлена и можно взять отпечаток с изъязвленной поверхности, не травмируя опухоль. Трудности диагностики обусловлены многообразием клинических форм опухол. Так, иногда меланома может иметь внешний вид простой папилломы на широком основании, непигментированной, медленно растущей и не беспокоящей больного. Только по косметическим соображениям подобные опухоли могут быть удалены хирургическим путем, а нерадикальное вмешательство приводит к быстрой диссеминации или рецидиву опухоли.
Трудно диагностировать также небольшие опухоли, которые могут иметь самый разнообразный вид широких, плоских, неправильной формы, округлых или овальных образований, появляющихся без видимой травмы или после нее. Подобные опухоли можно принять за доброкачественные нейрофибромы.
Лечение
Лечение меланомы должно планироваться и проводиться в зависимости от степени распространения опухолевого процесса. Наиболее распространенным методом лечения данного злокачественного новообразования является комбинированный. Существуют методы лекарственного лечения, включающие различные виды регионарной химиотерапии, особенно метод перфузии.
При комбинированном методе лечения первый этап включает в себя близкофокусную рентгенотерапию. Разовая доза рекомендуется в пределах 300-500 Р. Оптимальнойсуммарной дозой можно признать 10 000 – 12 000 Р. Одним из условий облучения является включение в зону облучения окружающих опухоль тканей до 3 см от ее края. Комплексная терапия включает в себя: облучение первичной опухоли (и регионарных метастазов, если он есть) на фоне внутривенного введения противоопухолевых антибиотиков; хирургическое удаление опухоли.
Второй этап комбинированного лечения меланомы кожи должен включить в себя: хирургическое (ножевое ли электрохирургическое) иссечение опухоли; одновременно с первичным очагом или спустя 2-3 недели иссекают лимфатические узлы зон регионарного метастазирования («лечебного», если там клинически определяются метастазы, или «профилактическое», если они не пальпируется).
В целом прогноз при меланоме неблагоприятный, 5-летнее выживание у больных без регионарных метастазов с гистологически верифицированным диагнозом редко превышает 40%, а при наличии регионарных метастазов – 10-15%.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: C43.9
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C43-C44 Меланома и другие злокачественные новообразования кожи / C43 Злокачественная меланома кожи
Определение и общие сведения ( в т.ч. эпидемиология)[править]
Меланома — злокачественная опухоль, развивающаяся из меланоцитов. Заболеваемость меланомой все время растет; в США ежегодно регистрируют 32 000 новых случаев, каждый год умирает 6700 больных. Меланома возникает в любых тканях, которые содержат меланоциты (кожа, слизистые, глаз, мягкая оболочка головного и спинного мозга). Она может развиваться на чистой коже, из пигментного невуса или злокачественного лентиго. У людей с темной кожей меланома встречается нечасто, в основном — на ладонях, ногтевом ложе, подошвах и слизистых. У детей опухоль возникает редко; чаще всего заболевание начинается в возрасте 20—45 лет. Факторы риска: крупный врожденный пигментный невус, множественные невусы, диспластический невус, наличие меланомы в анамнезе или в семейном анамнезе. Риск меланомы у больных с отягощенным семейным анамнезом выше в восемь раз; у перенесших радикальное удаление меланомы — в девять раз (по крайней мере у 3% больных в течение 3 лет появляется вторая меланома). Опухоль иногда развивается бессимптомно, иногда — быстро увеличивается в размерах, изменяется в цвете, сопровождается зудом или жжением. Метастазирование идет лимфогенным и гематогенным путем в кости, головной мозг, кожу и регионарные лимфоузлы (глубокие околоушные, шейные, подмышечные, паховые, подвздошные). Риск метастазирования зависит от глубины локализации первичной опухоли (см. табл. 20.1).
Этиология и патогенез[править]
Клинические проявления[править]
Клиническая классификация меланомы помогает поставить диагноз, однако она почти бесполезна для оценки прогноза и выбора тактики лечения. Злокачественное лентиго (предраковый меланоз Дюбрея) — это меланома in situ, которая возникает у пожилых людей на лице и других открытых участках тела. Как правило, это пятно размером 2—6 см с неправильными очертаниями и окраской от светло-коричневой до черной. Показано иссечение опухоли. Без операции у 1/3 больных развивается лентиго-меланома, то есть происходит инвазия опухолевых клеток в дерму и выбухание одного из участков опухоли над поверхностью кожи. Другая форма — поверхностно распространяющаяся меланома — начинается с плотной папулы или узла, постепенно увеличивающегося в размерах и превращающегося в бляшку неправильной формы с розоватыми, белыми и серо-синими вкраплениями. Опухоль возникает у взрослых на туловище и конечностях. Узловая меланома — отчетливо выступающая над поверхностью кожи опухоль иссиня-черного цвета (бляшка, узел, полип на ножке), часто изъязвляется и кровоточит; растет быстро и нередко возникает на чистой коже. Акральная лентигинозная меланома — темно-коричневое или черное новообразование, локализуется на ногтевом ложе, ногтевых валиках, ладонях и подошвах. Эта форма меланомы особенно часто встречается у представителей цветных рас; прогноз крайне неблагоприятный. Беспигментная меланома — меланома, клетки которой не содержат меланин
Злокачественная меланома кожи неуточненная: Диагностика[править]
Диагноз, как правило, ставят случайно, проводя биопсию растущего новообразования красно-розового цвета. Поскольку опухоль лишена характерных признаков меланомы, на ранних стадиях ее обычно не выявляют.
Клинические признаки злокачественного перерождения пигментных новообразований (схема «УДАР»): У скорение роста, Д иаметр более 6 мм, А симметрия, неправильные очертания, Р азноцветность, изменение цвета одного из участков
Диагностика и определение стадии заболевания
Прогноз и тактика лечения зависят от глубины опухолевой инвазии, которую определяют при гистологическом исследовании фиксированного материала (а не замороженных срезов). Для постановки предварительного диагноза нужна тотальная биопсия. Другие способы биопсии и кюретаж противопоказаны.
Стадию заболевания устанавливают по гистологическим критериям Кларка и Бреслоу:
1. Уровень опухолевой инвазии по Кларку соответствует гистологической локализации опухоли:
а. I уровень: опухоль расположена в эпидермисе.
б. II уровень: опухолевые клетки проникают через базальную мембрану эпидермиса в сосочковый слой дермы.
в. III уровень: опухолевые клетки заполняют сосочковый слой дермы и достигают сетчатого слоя дермы, но не проникают в него.
г. IV уровень: опухоль захватывает сетчатый слой дермы.
д. V уровень: опухолевые клетки проникают в подкожную клетчатку.
2. Методика Бреслоу основана на измерении толщины опухоли в миллиметрах — от верхней границы зернистого слоя эпидермиса до наиболее глубокой точки проникновения опухолевых клеток. Результат измерения используют для определения прогноза и выбора тактики лечения (см. табл. 20.1). Чем толще опухоль и глубже инвазия, тем хуже прогноз. Другие неблагоприятные прогностические факторы: локализация опухоли на волосистой части головы или ногтевом ложе; преклонный возраст; изъязвление. В целом для мужчин прогноз менее благоприятный, чем для женщин.
3. Стадии заболевания. Для определения стадии меланомы предлагалось много методов. Самый простой и распространенный из них — клинический, согласно которому выделяют три стадии заболевания.
а. I стадия: опухоль локализована в первичном очаге. Прогноз зависит от толщины опухоли (см. табл. 20.1).
б. II стадия: пальпируемые регионарные лимфоузлы (подозрение на метастазы) или гистологические доказательства метастазирования в лимфоузлы. Прогноз сомнительный и зависит от степени поражения лимфоузлов.
в. III стадия: наличие отдаленных метастазов. Прогноз крайне неблагоприятный.
Обследование
Собирают подробный анамнез и проводят полное физикальное исследование. Особое внимание уделяют симптомам, обусловленным метастазированием опухоли (в регионарные и отдаленные лимфоузлы, кости, головной мозг). Проводят рентгенографию грудной клетки, делают общий анализ крови, определяют биохимические показатели функции печени. Однако на I стадии заболевания эти исследования малоинформативны. При подозрении на метастазы, а также при глубокой локализации первичной опухоли (высокий риск метастазирования) прибегают к сцинтиграфии печени и селезенки, КТ и т. д. Тактика лечения определяется клинической стадией заболевания и толщиной опухоли по Бреслоу.
Дифференциальный диагноз[править]
Злокачественная меланома кожи неуточненная: Лечение[править]
Границы, в пределах которых проводят иссечение меланомы, определяются толщиной опухоли (см. табл. 20.1). Расстояние от края опухоли до границ резекции не должно превышать 3 см: более широкое иссечение не имеет смысла даже при самых глубоких меланомах. При акральной лентигинозной меланоме показана экзартикуляция пальца, кисти или стопы в ближайшем суставе. При подногтевой меланоме выполняют экзартикуляцию в дистальном межфаланговом суставе вместе с иссечением двухсантиметровой полосы кожи от края опухоли; дефект закрывают с помощью аутопластики. Вопрос о целесообразности профилактической лимфаденэктомии, то есть об удалении регионарных лимфоузлов, когда они не пальпируются, остается спорным. При очень тонких (менее 1 мм) и очень толстых (более 4 мм) меланомах профилактическая лимфаденэктомия не повышает эффективность лечения. Для опухолей промежуточных размеров этот вопрос так и не решен, поскольку результаты клинических исследований противоречивы. Если прогноз неблагоприятен (отдаленные метастазы, сопутствующее тяжелое заболевание, укорачивающее срок жизни), профилактическая лимфаденэктомия бесполезна. Перед операцией рекомендуется провести лимфосцинтиграфию, которая позволяет выявить дренирующие опухоль лимфатические сосуды и лимфоузлы. Регионарная лимфаденэктомия, проводимая при наличии пальпируемых метастазов в лимфоузлы, сдерживает распространение опухолевого процесса и улучшает состояние больного. Поэтому ее рекомендуют в качестве одного из компонентов паллиативной терапии для больных с множественными местными метастазами. По тем же соображениям проводят иссечение изолированных метастазов, когда это возможно. Хирургическое вмешательство в данном случае можно дополнить облучением, введением в очаг поражения БЦЖ, местной или системной химиотерапией. Эффективность всех методов лечения, кроме хирургического (химиотерапии, в том числе регионарной, иммунотерапии, гипертермии, лучевой терапии, а также их сочетаний), остается сомнительной.
Профилактика[править]
Осмотр всех кожных покровов и физикальное исследование проводят каждые 3 мес в течение первых 2 лет после операции, каждые 6 мес в течение следующих 5 лет и далее ежегодно. Лабораторные исследования, рентгенографию и т. д. назначают с учетом клинических данных.
Прочее[править]
Врожденная меланома
Определение и общие сведения
Семейная (врожденная) меланома является редкой наследственной формой меланомы, характеризующаяся развитием гистологически подтвержденной меланомы у двух или более родственников первой степени в семье.
Предполагается, что семейная меланома составляет около 10% всех случаев меланомы кожи. Врожденная меланома в основном встречается в европейского популяции. Заболеваемость выше в регионах с большим воздействием солнца (юг США, Австралия, Новая Зеландия). Заболеваемость в Европе в 2012 году оценивалась в 1/90 000.
Этиология и патогенез
Риск семейной меланомы тесно связан с широким спектром генетических изменений в генах восприимчивости, но также, как представляется, зависит от фенотипических факторов риска, таких как пигментация, веснушки, невусы, реакции на солнце, а также воздействие УФ-излучения. Поэтому считается, что сложные взаимодействия между генетическими и факторами окружающей среды лежат в основе развития семейной меланомы.
Наиболее распространенным геном повышенной восприимчивости семейной меланомы является CDKN2A, он обусловливает предрасположенность приблизительно в 20% случаев семейной меланомы. CDK4, другой ген высокого риска, встречается более редко. В последнее время сообщалось о мутациях генов BAP1, POT1, TERF2IP, ACD и TERT, но оценку их пенетрации еще предстоит определить. Гены со средней степени пенетрации включают в себя ген MC1R.
Всего двадцать генетических вариантов модулируют риск развития семейной меланомы.
В некоторых пострадавших семьях восприимчивость согласуется с аутосомно-доминантным типом наследования, но в большинстве случаев представляется более вероятным полигенный способ наследования. Семейный анамнез меланомы у одного близкого родственника сопряжен с двукратным повышением риска развития меланомы.
Клинические проявления
Семейная меланома имеет тенденцию развиваться раньше. Средний возраст начала часто составляет от 30 до 40 лет, в то время как не семейная меланома обычно встречается в общей популяции в возрасте от 50 до 60 лет. Тем не менее, и раннее и позднее начало отмечается в некоторых семьях. Также обнаружена более высокая частота множественных первичных меланом.
Меланома обычно представляет собой пигментированное поражение кожи. Меланома часто асимметрична с нерегулярными границами и цветовым разнообразием. Диаметр часто превышает 6 мм. Наиболее распространенными локализациями являются туловище, нижние конечности и спина. Наблюдаются все четыре основных клинико-патологических подтипа первичной кожной меланомы (распространенная меланома, узловая меланома, меланома типа злокачественного лентиго и акральная лентигинозная меланома). Разнообразные варианты роста обнаруживаются с прогрессированием к метастазированию в другие органы. Атипичные родинки часто встречаются в семьях с семейной меланомом.
Диагностика
Семейная меланома подозревается, когда у двух или более близких родственников развилась меланома.
Дифференциальный диагноз
Основной дифференциальный диагноз проводят с себорейным кератозом, атипичными родинками, семейным синдромом множественных атипичных пигментных пятен и карциномой кожи.
Лечение
Рекомендуется долгосрочный скрининг лиц с высоким риском и мониторинг в семьях с семейной меланомой, который включает в себя общее обследование кожи квалифицированным дерматологом каждые шесть месяцев. Следует поощрять самообследование кожи. Лечение аналогично спорадической меланоме и в значительной степени основано на проведении хирургической операции на начальных стадиях.
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
1. Friedman, R. Cancer of the Skin. Philadelphia: Saunders, 1991.
2. Ho, C., and Sober, A. Therapy for cutaneous melanoma: An update. J. Am. Acad. Dermatol. 22 (2), 1990.
3. Lever, W., and Schaumburg-Lever, G. Histopathology of the Skin (7th ed.). Philadelphia: Lippincott, 1990.
4. Mansfield, P., Lee, J., and Balch, C. M. Cutaneous melanoma: Current practice and surgical controversies. [Review]. Curr. Probl. Surg. 31:253, 1994.
5. Moschella, S., and Hurley, H. Dermatology (2nd ed.). Philadelphia: Saunders, 1985.
6. Schwartz, S. Principles of Surgery (6th ed.). New York: McGraw-Hill, 1994.
7. Shear, N. Dermatology. In K. Pace and P. Ferguson (eds.). 1994 Medical College of Canada Qualifying Examination Review Notes and Lecture Series (10th ed.). Toronto: University of Toronto Faculty of Medicine, 1994.
Действующие вещества[править]
- Арабинопиранозилметил нитрозомочевина
- Биниметиниб
- Ипилимумаб
- Пембролизумаб
- Талимоген лагерпарепвек
- Энкорафениб
Источник
