Метастатическое поражение код по мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Метастазы в позвоночник.
Метастазы в позвоночник
Описание
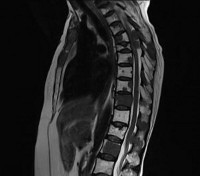
Метастазы в позвоночник. Вторичное злокачественное поражение позвоночного столба, возникающее при миграции опухолевых клеток из очага, расположенного в другом органе. Проявляются болями, нарушениями чувствительности и движений, парезами, параличами, тазовыми расстройствами, гиперкальциемией и патологическими переломами. Диагноз «метастазы в позвоночник» устанавливают с учетом анамнеза, общего и неврологического осмотра, рентгенографии позвоночника, КТ позвоночника и других диагностических процедур. Лечение – химиопрепараты, радиотерапия, гормональная терапия, ламинэктомия, стабилизирующая операция.
Дополнительные факты
Метастазы в позвоночник – вторичные очаги злокачественной опухоли другой локализации, поражающие позвонки и близлежащие анатомические структуры. Являются самым распространенным вторичным злокачественным поражением скелета. Составляют 13% от общего количества онкологических заболеваний. Встречаются чаще первичных неоплазий позвоночного столба. В 80% случаев метастазы в позвоночник диагностируются при раке легких, раке молочной железы и предстательной железы. Нередко обнаруживаются при саркомах и лимфомах. Может поражаться любой отдел позвоночника. Чаще страдают грудной и поясничный отделы, в шейном отделе метастазы в позвоночник выявляются относительно редко. Прогноз неблагоприятный. Лечение проводят специалисты в сфере онкологии и вертебрологии.

Метастазы в позвоночник
Классификация
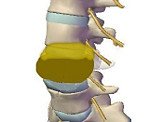
С учетом характерных изменений костного вещества выделяют два вида метастазов в позвоночник:
• Остеолитические (остеокластические) вторичные очаги – характеризуются преимущественной активизацией остеокластов, растворяющих костную ткань. Сопровождаются видимым на рентгенограммах снижением высоты позвонков.
• Остеобластические (остеосклеротические) метастазы в позвоночник – характеризуются бесконтрольным разрастанием и увеличением плотности костной ткани. На рентгенограммах проявляются «пятнистостью», изменением формы и увеличением объема пораженной кости. Наряду с телами в процесс могут вовлекаться дуги и отростки позвонков.
Морфологическая структура метастазов в позвоночник отличается большой вариабельностью и зависит от типа первичной неоплазии. В процессе гистологического исследования могут выявляться высоко- средне- и низкодифференцированные и анапластические карциномы, плоскоклеточный рак и прочие типы злокачественных новообразований.
Симптомы
Первым проявлением обычно становится болевой синдром. Боли чаще тупые, ноющие, локальные либо распространяющиеся за пределы уровня поражения. Неинтенсивные боли при метастазах в позвоночник могут напоминать аналогичный симптом при остеохондрозе, однако отличаются от него большей стойкостью и быстрым прогрессированием. На ранних этапах болезненность при метастазах в позвоночник может быть незначительной, провоцироваться постукиванием по позвонкам, поворотами шеи или подъемом выпрямленной нижней конечности.
В последующем боли становятся постоянными, сохраняются в покое. Типичной особенностью метастазов в позвоночник являются ночные боли. Возможна стойкая локальная болезненность, на фоне которых возникает ощущение «ударов током» при движениях. Места «ударов» совпадают с проекцией корешков. При метастазах в позвоночник в области шеи боли иррадиируют в верхние конечности, при поражении грудного отдела опоясывают туловище, при локализации в поясничном либо крестцовом отделе отдают в нижние конечности.
При прогрессировании процесса возникают корешковые расстройства в виде пояснично-крестцового либо шейно-плечевого радикулита. В ходе неврологического осмотра у больных с метастазами в позвоночник выявляются положительные симптомы Нери, Ласега, посадки Минора У некоторых пациентов определяются расстройства болевой чувствительности по корешковому типу. Для корешковых болей при метастазах в позвоночник характерна определенная цикличность: на начальном этапе поражения очередного корешка интенсивность болевого синдрома нарастает, после его полного разрушения исчезает, чтобы затем появиться вновь при распространении на следующий корешок.
У больных с метастазами в позвоночник обнаруживаются полиневропатии в виде парестезий, снижения чувствительности по типу чулок и перчаток, гипергидроза и покраснения дистальных отделов конечностей. Парезы и параличи при метастазах в позвоночник развиваются внезапно либо постепенно. Наблюдаются нарушения движений и чувствительности в сочетании с тазовыми расстройствами. Особенности клинической картины определяются уровнем поражения, скоростью прогрессирования компрессии, расположением метастаза по отношению к спинному мозгу и особенностями кровоснабжения пораженной зоны. Синдром Броун-Секара при метастазах в позвоночник встречается редко.
Боль в шейном отделе позвоночника. Гиперкальциемия. Изменение аппетита. Изменение веса. Истощение. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость мышц (парез). Эмоциональная лабильность.
Диагностика
Диагноз выставляется с учетом истории болезни, клинических проявлений и дополнительного обследования. При изучении анамнеза обращают внимание на наличие злокачественных опухолей, способных к метастазированию в область позвоночного столба. При этом онкологи учитывают, что симптомы метастазов в позвоночник могут возникать как одновременно или почти одновременно с проявлениями первичной неоплазии, так и через несколько месяцев либо даже лет после ее радикального лечения. Отсутствие в анамнезе онкологического заболевания не является поводом для исключения метастазов в позвоночник. Иногда определить локализацию первичного процесса не удается, несмотря на проведение комплексного обследования пациента.
О наличии онкологического заболевания свидетельствует положительный анализ крови на онкомаркеры. На начальном этапе диагностики больным с подозрением на метастазы в позвоночник назначают рентгенографию позвоночника. На ранних стадиях метастазирования рентгенологические признаки поражения позвонков могут отсутствовать, поэтому при отрицательном результате исследования пациентов с подозрением на метастазы в позвоночник направляют на сцинтиграфию, КТ и МРТ позвоночника. Для выявления первичной неоплазии и вторичных очагов проводят УЗИ органов брюшной полости, рентгенографию органов грудной клетки, маммографию и другие диагностические процедуры.
Дифференциальная диагностика
Дифференциальную диагностику метастазов в позвоночник осуществляют с сосудистыми поражениями, последствиями воспалительных заболеваний, вторичной демиелинизацией и первичными неоплазиями позвоночного столба.
Лечение
План лечения определяется типом и распространенностью первичного новообразования, общим состоянием пациента, объемом и проявлениями метастазов в позвоночник. Основными целями терапии являются уменьшение болевого синдрома, предотвращение или устранение сдавления спинного мозга, улучшение качества и увеличение продолжительности жизни пациентов. В процессе лечения метастазов в позвоночник используются химиопрепараты, дифосфонаты, лучевая терапия, гормональная терапия и оперативные вмешательства.
Решение о необходимости химио- и радиотерапии при метастазах в позвоночник принимают с учетом чувствительности первичной опухоли. При гормонально зависимых неоплазиях осуществляют гормональную терапию. Для подавления резорбции кости и устранения гиперкальциемии назначают дифосфонаты. Хирургические вмешательства при метастазах в позвоночник обычно носят паллиативный характер. Показаниями к операции являются интенсивные боли, прогрессирующее сдавление спинного мозга, острый корешковый синдром при нестабильности позвоночника и патологический перелом пораженного позвонка со сдавлением спинного мозга. Объем вмешательства зависит от состояния больного с метастазами в позвоночник, прогноза заболевания, типа неоплазии и распространенности поражения в области позвоночного столба. Все операции при метастазах в позвоночник можно разделить на две группы: декомпрессивные и декомпрессивно-стабилизирующие.
Декомпресивные операции (ламинэктомии) относительно просты и легче переносятся больными. Их основным недостатком является высокая вероятность повторного ухудшения состояния пациентов вследствие прогрессирования метастазов и нестабильности позвоночного столба, обусловленной ламинэктомией. Декомпрессивно-стабилизирующие операции (с использованием фиксаторов, имплантатов, ауто- и аллотрансплантатов) позволяют рано активизировать больных, обеспечивают долговременный эффект и существенно улучшают качество жизни пациентов с метастазами в позвоночник. Основными недостатками таких вмешательств являются их высокая травматичность, невозможность проведения при тяжелом состоянии и диссеминированных процессах.
Источник
Рубрика МКБ-10: C78.7
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C76-C80 Злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций / C78 Вторичное злокачественное новообразование органов дыхания и пищеварения
Определение и общие сведения[править]
По секционным данным, при метастазировании злокачественных опухолей
в 36% случаев диагностируют поражение печени. Метастатические опухоли печени обнаруживают в 10 раз чаще, чем первичные. Основной источник метастазов
в печень: опухоли толстой кишки (48,2%), метастазирование нейроэндокринных опухолей (16%), рака поджелудочной железы (13,5%), молочной железы (13%), желудка (6,2%), лёгкого (4,5%) или пищевода (3,7%) — наблюдают значительно реже. Источником печёночных метастазов могут также быть новообразования простаты и яичников. До 13% метастатических опухолей печени диагностируют без определения первичного очага.
Классификация
1. Классификация метастазов в печень (по количеству):
— Одиночные (солитарные)
— Единичные (2-3)
— Множественные
2. Классификация метастазов в печень (по расположению):
— Унилобарные (поражают одну долю)
— Билобарные (поражают обе доли печени)
Этиология и патогенез[править]
Патогенез
Поражение печени при опухолях органов пищеварительной системы, расположенных в бассейне воротной вены, объясняют попаданием опухолевых клеток
с током крови в печень через портальную систему. Предполагают, что аналогичным образом происходит метастазирование опухолей матки, яичников, мочевого пузыря в соседние органы и ткани, сообщающиеся между собой через бассейн воротной вены. Дренирование опухолей молочных желез, лёгкого, щитовидной железы, меланомы кожи осуществляется по венам большого круга кровообращения, поэтому пути метастазирования этих новообразований различны
(в том числе через печёночную артерию). Однако подтвердить этот механизм распространения опухолей при гистологическом исследовании довольно трудно. Полагают, что сами метастазы в печени — источник новых метастатических узлов. Метастатическое поражение печени путём непосредственной инвазии опухолей соседних органов в печень, а также лимфогенное метастазирование обнаруживают относительно редко. Процесс возникновения и прогрессии метастазов в печени может происходить бессимптомно. При увеличении печени, обусловленном ростом метастазов, пациентов беспокоит чувство тяжести в правом подреберье, в дальнейшем развивается общее истощение. При поражении значительного объёма паренхимы печени диагностируют печёночную недостаточность. При инвазии крупных жёлчных протоков или вовлечении в процесс ворот печени обнаруживают желтуху. Синдром портальной гипертензии возникает при сдавлении, прорастании или тромбозе воротной вены; отёк нижних конечностей, появление плеврального выпота справа, расширение подкожных вен передней брюшной стенки — при компрессии нижней полой вены. При метастазировании нейроэндокринных опухолей развивается карциноидный синдром.
Клинические проявления[править]
Вторичное злокачественное новообразование печени: Диагностика[править]
Метастатическое поражение печени при злокачественных новообразованиях диагностируют либо одновременно с первичным очагом, либо через некоторое время после лечения первичного рака. Обследование печени у онкологических больных обязательно проводят с использованием специальных методов визуализации (УЗИ, КТ).
Основные методы диагностики метастазов в печени — УЗИ и КТ. Нормальные показатели биохимического исследования крови (в субклинической стадии болезни) определяют более чем у 65% пациентов с метастазами в печени. Повышение активности АСТ, АЛТ, билирубина или щелочной фосфатазы регистрируют только у 50-65% больных. Исследование крови для обнаружения РЭА помогает заподозрить метастатическое поражение печени при колоректальном раке.
Ультразвуковое исследование печени — один из основных и доступных методов диагностики — позволяет визуализировать очаги новообразований размером менее 1 см.
С помощью ультразвуковой допплерографии проводят дифференциальную диагностику очаговых образований печени. Интраоперационное УЗИ (как наиболее точный метод) помогает определить мелкие, не обнаруженные при трансабдоминальном исследовании очаги. Причины гиподиагностики — изоэхогенные метастазы и выраженные диффузные изменения печени.
Преимуществом спиральной компьютерной томографии считают возможность визуализации мелких и глубоко расположенных очагов, а также более точная их топическая диагностика. Метод также позволяет проводить динамическое наблюдение, поскольку результаты разных (по времени) исследований легко пересмотреть и сопоставить по снимкам. Точность диагностики повышается при использовании болюсного внутривенного контрастирования. КТволюметрия помогает определить объём непоражённой паренхимы печени при планировании обширных резекций органа (чтобы оценить риск развития печёночной недостаточности после операции).
МРТ обладает сопоставимой с КТ чувствительностью и специфичностью. Однако стоимость проведения МРТисследования очень высока, особенно при использовании контрастного усиления
Преимущества МРТ:
— возможность получить изображение органа в любой плоскости без перемещения пациента или сканирующего устройства;
— большой диапазон контрастности при исследовании;
— высокое пространственное разрешение.
Для уточнения характера очагового поражения печени с помощью МРТ используют три вида контрастов: неспецифический контрастный агент; контраст, специфичный для ретикулоэндотелиальной системы печёночной ткани; гепатоцитспецифический контраст.
Позитронноэмиссионную томографию проводят при планировании оперативного лечения для визуализации субклинических опухолевых очагов.
Важнейшей задачей уточняющей диагностики (при метастазировании опухолей в печень) считают морфологическую верификацию процесса. Для этой цели в настоящее время выполняют пункционную биопсию под контролем УЗИ (реже — под контролем КТ) с последующим гистологическим или цитологическим исследованием полученного материала. В случае затруднения морфологической верификации при первичномножественных опухолях, а также при метастазах без определённого первичного очага проводят гистологическое исследование биопсийного материала (при необходимости дополненное иммуногистохимическим анализом), сопоставляя его результаты.
Дифференциальный диагноз[править]
Вторичное злокачественное новообразование печени: Лечение[править]
Распространённость метастатического поражения печени с учётом характера первичной опухоли определяет лечебную тактику.
При раке толстой кишки, нейроэндокринных опухолях, увеальной меланоме метастазы в печени, как правило, отграничены. В этих случаях целесообразно проводить активное хирургическое лечение, в том числе при множественных метастазах и поражении обеих долей. Основной метод оперативного вмешательства — резекция печени. Резекции печени могут быть анатомическими, при этом удаляют фрагмент печени в соответствии с её сегментарным строением (наиболее часто выполняют правостороннюю или левостороннюю гемигепатэктомию, бисегментэктомию, сегментэктомию); неанатомическими (клиновидные, атипичные); резекциями печени ex vivo (вне организма).
Для повышения резектабельности проводят предоперационную эмболизацию печёночной артерии и неоадъювантную химиотерапию. При рецидиве метастазов в оставшейся части печени необходимо выполнить повторную резекцию.
При нерезектабельных метастазах, противопоказаниях к оперативному лечению используют различные методы локальной деструкции очагов, проводимые чрескожным, оперативным или лапароскопическим способом под контролем УЗИ или КТ. В группу методов локальной деструкции очагов входят алкогольная аблация, криодеструкция, лазериндуцированная термоабляция, радиочастотная термоаблация (проводят наиболее часто), микроволновая деструкция.
При невозможности оперативного лечения и локальной деструкции выполняют артериальную химиоэмболизацию и регионарную внутриартериальную химиотерапию. Наибольший эффект при внутриартериальном введении оказывает флоксуридин.
При опухолях желудка, пищевода, почки поражение печени редко носит изолированный характер (прогноз, как правило, неблагоприятный). Хирургическое лечение проводят при солитарных или единичных метастазах (при отсутствии внепечёночных очагов заболевания). Альтернативой обширному хирургическому вмешательству служит радиочастотная термоаблация как вариант циторедуктивного лечения.
При метастазах опухолей, чувствительных к консервативной терапии (например, рак молочной железы или яичников), резекции печени выполняют при наличии изолированной остаточной опухоли в печени после проведённого лекарственного (гормонального) лечения, при этом допускают выполнение экономных резекций или радиочастотной термоаблации.
Лучевую терапию (как самостоятельный метод) для лечения метастазов
в печени не используют. Однако сочетание её с дистанционным облучением и регионарной химиотерапией позволяет повысить вероятность резорбции опухоли и уменьшить болевой синдром.
Профилактика[править]
— Ранняя диагностика первичного опухолевого очага.
— Регулярное динамическое наблюдение (после успешно выполненной операции) с исследованием печени различными методами визуализации (УЗИ, КТ и др.).
Прочее[править]
Прогноз
При метастазировании опухолей в печень средняя продолжительность жизни больных, как правило, невелика (один год). Вероятность пятилетней выживаемости после резекции печени при метастазах колоректального рака составляет 20-50%, при метастазах карциноидов — 60-80%, при метастазах других опухолей — 10-40%.
Факторы, благоприятно влияющие на прогноз:
— изолированный характер поражения печени;
— солитарные метастазы;
— метахронно обнаруженные метастазы.
Продолжительность жизни больных после химиотерапии не превышает нескольких месяцев.
Источники (ссылки)[править]
Онкология [Электронный ресурс] / Под ред. Чиссова В.И., Давыдова М.И. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970423684.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Интерферон альфа-2b
Источник
