Мегалокорнеа у детей код мкб
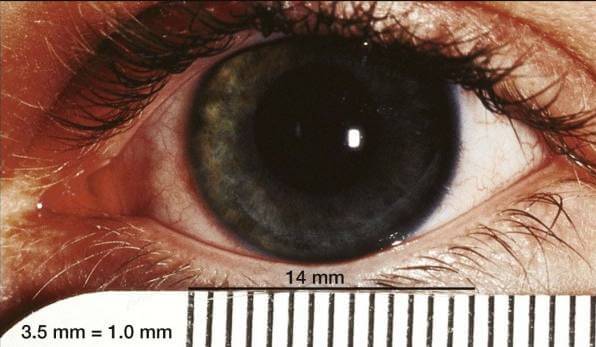
Мегалокорнеа относится к офтальмологическим заболеваниям. Характеризуется увеличением диаметра роговицы минимум на 2 мм. Например, у грудничка диаметр должен составлять 9 мм, а если он увеличен до 11-ти мм, то это уже считается заболеванием.

Довольно часто данное отклонение является лишь признаком глаукомы, но есть и истинная мегалокорнеа у детей. Нужно отметить, что в самом начале развития патологии роговица еще прозрачная, помутнения не отмечаются. Зато в камере глазного яблока спереди наблюдаются увеличения размеров, из-за чего она приобретает более глубокую форму. Принято считать, что патология начинает развиваться еще внутри утробы матери. В этот период концы спереди глазного бокала не смыкаются полноценно, что и приводит к образованию свободного места для роговицы. Болезнь может быть наследственной. В этом случае происходит рецессивное сцепление с Х-хромосомой. Следовательно, генетическая предрасположенность наблюдается у мальчиков. Мегалокорнеа – фото:
Отличительные особенности мегалокорнеа
- Нет помутнения оболочки роговицы.
- Отсутствует истончение лимбы.
- Нет расширения лимбы.
- Десцеметовые оболочки остаются целыми.
- Внутриглазное давление в норме.
- Изменяется глубина передней камеры.
- Возникновение иридодонеза.
- Одновременное развитие аметропии, анизометрии, косоглазия, амблиопии, микоза, эмбриотоксона, эктопии.
- Пигментация с задней стороны роговичной оболочки.
- Смещается хрусталик.
Международная классификация болезней приравнивает данное заболевание к врожденной глаукоме, поэтому мегалокорнеа – код по МКБ 10 составляет Q15,0.
Возможные осложнения, диагностика
При возникновении мегалокорнеа, необходимо незамедлительно обращаться к офтальмологу, так как заболевание несет в себе множество осложнений, среди которых нужно отметить следующее:
- Увеличение количества жидкости между камерами.
- Патологические изменения в сетчатке и хрусталике.
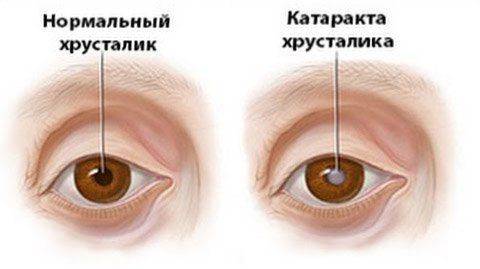
- Катаракта.
- Отслоение сетчатки.
- Эктопия, то есть когда хрусталик смещается.
- Пигментная глаукома.
- Спастический миоз.
Диагностирование включает в себя дифференцированное обследование, офтальмологический осмотр и измерение давления внутри глаз. В ходе исследования изучаются все структуры зрительного органа, выявляются патологические отклонения и сопутствующие заболевания.
Как лечить мегалокорнеа
Как такового лечения заболевание не требует. Достаточно проводить профилактические мероприятия во избежание развития офтальмологических заболеваний. Если же патология сопровождается, например, глаукомой, то и лечение направлено на устранение причин глаукомы. В целом, прогноз благоприятный, так как острота зрения не снижается. Самое важное – своевременное диагностирование, правильная постановка диагноза и квалифицированный подход к профилактическим мероприятиям. При наличии мегалокорнеа у детей необходимо периодически проверяться у офтальмолога.
Профилактические мероприятия
Никому не известно, родится ли младенец с мегалокорнеа или нет, поэтому будущие мамы должны проводить профилактические мероприятия. В первую очередь нужно избегать инфицирования и развития различного рода заболеваний. Особое внимание нужно уделять питанию. Ведь от этого зависит формирование плода. Следовательно, и каждого органа в отдельности. Обязательно беременная женщина должна употреблять сезонные фрукты, ягоды и овощи. Очень важно питаться свежими продуктами, а не замороженными. Нужно есть кисломолочную продукцию, и отказаться от жирных, соленых, копченых блюд. Категорически запрещено подвергать будущую мать стрессовым ситуациям, потому что психологическая неустойчивость женщины негативно сказывается на развитии плода.
ВАЖНО! Назначать профилактические меры и уж тем более лечение ребенку с мегалокорнеа должен только офтальмолог. Дело в том, что каждый конкретный случай требует индивидуального подхода, так как зрительные органы имеют свои особенности.
Источник
Мегалокорнеа относят к аномалиям развития переднего сегмента глаза общего происхождения. Недуг характеризуется присутствием неспецифических симптомов, включая прогресс вторичной глаукомы.
Мегалокорнеа – редко встречающийся врожденный недуг. Основным признаком глазной болезни является расширение роговой оболочки в диаметре. Недуг имеет наследственный характер. Первым описал болезнь немецкий ученый Кайзер. Он определил мегалокорнеа как сцепленное с Х-хромосомой заболевание. Ранее глазное заболевание считали абортивным видом врожденной глаукомы.
В международной классификации болезней МКБ–10 Мегалокорнеа имеет код Q15.0.

Существует две разновидности болезни:
- рецессивная форма, сцепленная с Х-хромосомой;
- аутосомно-рецессивное наследование гена от носителя (родителя).
Преимущественно этой патологии подвержены мужчины. Аномальное увеличение роговицы в основном диагностируют в раннем детстве. Утрата трудоспособности на фоне развивающегося недуга наступает редко. Обычно заболевание сопряжено с развитием вторичных осложнений.
Мегалокорнеа у ребенка
Диаметр роговицы новорожденного малыша в норме составляет 9 миллиметров. При мегалокорнеа параметры роговицы у ребенка увеличиваются на 2 миллиметра и более. В начале развития болезни роговица остается прозрачной, как и в нормальном состоянии. При этом передняя камера глазного яблока увеличивается и становится более глубокой. Для этой стадии не характерно появление застоев в самом глазу. Остается в норме и внутриглазное давление.
Мегалокорнеа может быть признаком гидрофтальма. Чтобы определить недуг,нужно сделать обследование, которое поможет выявить врожденную глаукому.
Главный отличительный признак мегалокорнеа от гидрофтальма – отсутствие помутнений роговой оболочки в первом случае. При этом заболевании лимб роговицы не расширяется и не становится тоньше. Разрывов задней пограничной мембраны не наблюдается. При мегалокорнеа повышается офтальмотонус и глаукоматозная экскавация. Детальный анализ присутствующих симптомов поможет установить конкретный диагноз.
При увеличении объема передней камеры глаза мегалокорнеа часто сопровождается аметропией. Если процесс имеет односторонний характер, то клиническая картина может дополниться анизометропией, которая приводит к прогрессивному развитию амблиопии (ленивому глазу) и содружественному косоглазию. При появлении таких симптомов у ребенка необходимо обследоваться у специалистов и в последующем наблюдаться у офтальмолога.
Комплексный осмотр включает в себя исследование глазного дна, определение преломляющей силы оптической системы глаза и замер внутриглазного давления.
Специалисты назначают профилактические мероприятия, помогающие предупредить развитие амблиопии и косоглазия. При подтвержденной врожденной глаукоме новорожденного пациента начинают лечить. Терапия помогает избежать вторичных необратимых изменений глазного яблока и нарушений функций органов зрения.
Причины мегалокорнеа
Причины мегалокорнеа заключаются в том, что патология передается от обладателя дефектного гена или напрямую от мамы к малышу. Болезнь появляется в первом триместре беременности во время формирования у плода зрительного аппарата. При нормальном развитии «глазной бокал» меняется с формы колокола на сферу. Изменения происходят на 6 неделе. У плода с мегалокорнеа трансформация наблюдается позже. Поэтому диаметр ресничного пояса и прилежащих структур увеличиваются в размерах. Анатомическое распределение структурных элементов роговицы не отличается от нормального. Однако она увеличивается в диаметре и становится тоньше.
Симптомы мегалокорнеа
Мегалокорнеа – двухсторонняя болезнь, которая зачастую не прогрессирует. Основным симптомом мегалокорнеа считается прозрачная роговая оболочка, которая значительно увеличивается в диаметре. Клиническая картина болезни напрямую зависит от прогрессирования патологических нарушений роговицы. Если никаких изменений не наблюдается, то функции зрительного органа остаются в норме.
При развитии у пациента двухстороннего поражения роговой оболочки возможно появление дистрофии, распыления пигмента. У больных снижается острота зрения, очертания предметов искажаются. Могут появиться близорукость и астигматизм. Иногда глазная болезнь усугубляется частичным вывихом хрусталика, который возникает от растяжения связочного аппарата. В данном случае возникают симптомы иридодонеза – дрожания радужки, которое появляется при резком движении глазами.
При наличии синдрома дисперсии пигмента с дальнейшим прогрессированием вторичной глаукомы может повышаться офтальмотонус. Пигмент перераспределяется из пигментного эпителия заднего слоя радужки. Меланоциты скапливаются на структурах заднего отдела глазного яблока, что может стать причиной нарушений трабекулярной сети угла передней камеры с изменением оттока внутриглазной жидкости. Больной жалуется на дымку перед глазами, у него прослеживается понижение остроты зрения, возникают неприятные ощущения в глазу и «радужные круги» при взгляде на источник света. Тяжелое течение болезни сопровождается растяжением радужки с последующим развитием гипоплазии основного вещества роговицы и усилением пигментации трабекулярной сети. При появлении таких изменений формируется веретено Крукенберга.
Мегалокорнеа в основном развивается как самостоятельный недуг. Самыми часто встречающимися сопутствующими патологиями являются смещение хрусталика,синдром пигментной дисперсии, врожденное сужение зрачка, катаракта.
Диагностика мегалокорнеа
Мегалокорнеа диагностируют при проведении тщательного комплексного обследования пациента. Основным отличительным признаком этого глазного недуга от гидрофтальма является то, что болезнь не прогрессирует, роговая оболочка остается прозрачной.
При мегалокорнеа не наблюдается никаких функциональных расстройств, не проявляется глаукоматозная экскавация. Внутриглазное давление зачастую соответствует норме.
Для установления диагноза специалисты проводят дифференцированную диагностику, которая позволяет исключить врожденную глаукому или водянку глаза.
Отек роговой оболочки может возникнуть вследствие родовой травмы. Увеличение происходит в косом или вертикальном направлении. При мегалокорнеа происходит горизонтальное увеличение роговой оболочки более чем на 1 миллиметр. Дистрофические изменения при этом не наблюдаются: роговичный слой не истончается, десцеметовая оболочка остается целой, лимб не расширяется.
Лечение мегалокорнеа

Если острота зрения, рефракция и внутриглазное давление остается в пределах нормы, то специальной терапии не требуется. При выявлении таких дефектов рефракции глаза, как астигматизм, близорукость и дальнозоркость нужна коррекция зрительного восприятия посредством контактных линз или очков. При мегалокорнеа осуществление лечения хирургическим путем не всегда возможно из-за суженного зрачка, возможного частичного вывиха хрусталика. Также есть вероятность разрыва задней капсулы хрусталика. Если возникает вторичная катаракта на фоне заболевания, то специалисты рекомендуют проводить факоэмульсификацию. После этого производится имплантация специальной интраокулярной линзы (искусственного хрусталика). Хирургическое вмешательство осуществляется через корнеосклеральный надрез. В качестве наркоза используют ретробульбарную анестезию.
Осложнения мегалокорнеа
При возникновении патологии следует незамедлительно обращаться за помощью к специалисту.
Мегалокорнеа опасна осложнениями, которые появляются вследствие увеличения размеров передней глазной камеры:
- повышается уровень жидкости между камерами;
- возникает катаракта;
- происходит отслоение сетчатки;
- появляется пигментная глаукома;
- смещается хрусталик.
Также на фоне мегалокорнеа может появиться спастический миоз.
Профилактика мегалокорнеа
Эффективных методов профилактики развития мегалокорнеа не существует. Если заболевание присутствует у одного из родителей, в период беременности нужно строго следовать всем предписаниям специалиста, проходить процедуру ультразвукового исследования и беречь здоровье. При наличии генетической мутации и возникновении заболевания в первую очередь следует дифференцировать недуг от иных болезней, так как мегалокорнеа встречается нечасто. Болезнь не подвергает опасности здоровье пациента, однако после 30 лет шансы развития вторичной катаракты возрастают. Специалисты советуют периодически посещать офтальмолога и проходить детальный осмотр, для того чтобы вовремя заметить прогресс недуга. Проф. обследование состоит из таких процедур как визи- и тонометрия. При подозрении на увеличение диаметра роговой оболочки следует как можно быстрее произвести ее замер.
Мегалокорнеа является довольно редким заболеванием. Каждый маленький пациент, у которого обнаруживают недуг, ставится на учет к специалисту и наблюдается в течение всей жизни. Сложность в профилактике и терапии недуга объясняется его генетической природой. Однако даже в самых сложных случаях протекания мегалокорнеа есть вероятность частичного излечения. Полное снижение зрительного восприятия или слепота наступает только на фоне осложнений в виде глаукомы или катаракты.Эффективные методы лечения помогают ликвидировать возможные вторичные заболевания при данной глазной патологии.
Источник
Мегалокорнеа – это офтальмологическое заболевание, которое представляет собой увеличение размера роговицы. Болезнь эта очень редкая и передается по наследству.

загрузка…
Диагностика
Чтобы выявить заболевание офтальмолог проводит комплексный осмотр, в который входит:
- изучение глазного дна;
- измерение ВГД (внутриглазного давления);
- ультразвуковое исследование;
- пахиметрия (метод диагностики, при котором измеряется толщина роговой оболочки);
- визометрия;
- биомикроскопия.
Как проходит биомикроскопия
Для данной болезни характерно увеличение горизонтального размера роговицы. Если у пациента размер роговицы на 2 мм больше нормы (которая определяется в зависимости от возраста больного), то ему ставят соответствующий диагноз. К примеру, для новорожденных нормой является роговица в 9 мм, следовательно, если у малыша роговая оболочка составляет больше 11 мм, то ему будет поставлен диагноз мегалокорнеа.
Возможные осложнения
загрузка…
Как правило, это заболевание характеризуется лишь увеличением горизонтального размера роговой оболочки (какие-либо иные патологические изменения отсутствуют).
Тем не менее вследствие увеличенного размера роговицы, возможно увеличение количетсва межкамерной жидкости, что может привести к нарушению состояния хрусталика, а также сетчатки. В результате чего возможно появление следующих осложнений:
- смещение либо вывих хрусталика, факодонез (дрожание хрусталика), иридодонез (дрожание радужной оболочки);
- развитие катаракты;
- пигментная глаукома;
- возможность отслоения сетчатки;
- появление астигматизма или близорукости (это в тех случаях, когда наблюдается еще и кривизна роговой оболочки);
- развитие эмбриотоксона – это аномальное помутнение роговицы по кругу;
- возможно развитие миоза (сужение зрачка).

Лечение
Рассматриваемое нами заболевание не требует особого лечения, если отсутствуют иные патологические изменения (например, отсутствует нарушение остроты зрения, внутриглазное давление остается неизменным).
Однако, несмотря на отсутствие угрозы, необходимо регулярно посещать офтальмолога.
Если мегалокорнеа сопровождает другие нарушения органов зрения (астигматизм, близорукость и другие), то необходима коррекция с помощью очков и контактных линз.
При этом проводить операцию на глазах в этом случае достаточно сложно, так как есть большой риск развития осложнений (таких, как вывих хрусталика, разрыв задней капсулы, смещение искусственной линзы и так далее).
Профилактические меры
Сегодня, к сожалению, не разработано эффективных методов профилактики, которые способны предотвратить врожденное изменение роговицы.
Однако, в связи с тем, что данная болезнь часто диагностируется у новорожденных, врачи дают некоторые рекомендации именно беременным женщинам:
- В этот период следует особое внимание уделить своему питанию. Оно должно содержать все необходимые вещества, витамины и минералы. Беременной женщине необходимо обязательно включить в свой рацион свежие фрукты и овощи.
- Специалисты рекомендуют больше времени проводить на свежем воздухе.
- Не стоит забывать и про режим дня: нужно сочетать отдых, работу и сон.
- Необходимо избегать стрессовых ситуаций, а также иных негативных эмоциональных переживаний.
- Не следует пренебрегать плановыми осмотрами у специалистов и выполнением необходимых рекомендаций врача.
- Также рекомендуется беречь себя от простудных и вирусных заболеваний.
Если соблюдать рекомендации специалистов, то риск развития недуга у новорожденного малыша будет минимальным.
Источник
Включен: острый перикардиальный выпот
Исключен: ревматический перикардит (острый) (I01.0)
Исключены:
- некоторые текущие осложнения острого инфаркта миокарда (I23.-)
- посткардиотонический синдром (I97.0)
- травма сердца (S26.-)
- болезни, уточненные как ревматические (I09.2)
Исключен:
- острый ревматический эндокардит (I01.1)
- эндокардит БДУ (I38)
Исключены: митральная (клапанная):
- болезнь (I05.9)
- недостаточность (I05.8)
- стеноз (I05.0)
при неустановленной причине, но с упоминанием ее
- болезни аортального клапана (I08.0)
- митральном стенозе или обструкции (I05.0)
поражения, уточненные как врожденные (Q23.2-Q23.9)
поражения, уточненные как ревматические (I05.-)
последние изменения: январь 2015
Исключены:
- гипертрофический субаортальный стеноз (I42.1)
- при неустановленной причине, но с упоминанием о болезни митрального клапана (I08.0)
- поражения, уточненные как врожденные (Q23.0, Q23.1, Q23.4-Q23.9)
- поражения, уточненные как ревматические (I06.-)
последние изменения: январь 2015
Исключенs:
- без уточнения причины (I07.-)
- поражения, уточненные как врожденные (Q22.4, Q22.8, Q22.9)
- уточненные как ревматические (I07.-)
последние изменения: январь 2005
Исключены:
- поражения, уточненные как врожденные (Q22.1, Q22.2, Q22.3)
- нарушения, уточненные как ревматические (I09.8)
последние изменения: январь 2005
I38
Эндокардит, клапан не уточнен
Включены:
Эндокардит (хронический) БДУ
Клапанная(ый):
Вульвит (хронический) неуточненного клапана | БДУ или уточненной причины, кроме ревматической или врожденной |
Исключены:
- эндокардиальный фиброэластоз (I42.4)
- случаи, уточненные как ревматические (I09.1)
- врожденная недостаточность клапанов аорты БДУ (Q24.8)
- врожденный стеноз аортального клапана БДУ (Q24.8)
последние изменения: январь 2005
Включены: поражение эндокарда при:
- кандидозной инфекции (B37.6†)
- гонококковой инфекции (A54.8†)
- болезни Либмана-Сакса (M32.1†)
- менингококковой инфекции (A39.5†)
- ревматоидном артрите (M05.3†)
- сифилисе (A52.0†)
- туберкулезе (A18.8†)
- брюшном тифе (A01.0†)
Исключены:
- кардиомиопатия, осложняющая:
- беременность (O99.4)
- послеродовой период (O90.3)
- ишемическая кардиомиопатия (I25.5)
Исключены:
- кардиогенный шок (R57.0)
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
Исключен:
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- тахикардия:
- БДУ (R00.0)
- синоаурикулярная БДУ (R00.0)
- синусовая БДУ (R00.0)
последние изменения: январь 2006
последние изменения: январь 2013
Исключены:
- брадикардия:
- БДУ (R00.1)
- синоатриальная (sinoatrial) (R00.1)
- синусовая (sinus) (R00.1)
- вагальная (vagal) (R00.1)
- состояния, осложняющие:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- нарушение ритма сердца у новорожденного (P29.1)
последние изменения: январь 2006
Исключены:
- состояния, осложняющие:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- состояния, обусловленные гипертензией (I11.0)
- заболеванием почек (I13.-)
- последствия операции на сердце или при наличии сердечного протеза (I97.1)
- сердечная недостаточность у новорожденного (P29.0)
Исключены:
- любые состояния, указанные в рубриках I51.4-I51.9, обусловленные гипертензией (I11.-)
- любые состояния, указанные в рубриках I51.4-I51.9, обусловленные гипертензией
- с заболеванием почек (I13.-)
- осложнения, сопровождающие острый инфаркт (I23.-)
- уточненные как ревматические (I00-I09)
Исключены: сердечно-сосудистые нарушения БДУ при болезнях, классифицированных в других рубриках (I98*)
Источник
