Медуллобластома головного мозга код по мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Медуллобластома.

Медуллобластома
Описание
Медуллобластома (medulloblastoma). Злокачественная опухоль из медуллобластов, незрелых клеток глии, локализующаяся обычно в черве мозжечка, который находится рядом с четвертым желудочком мозга. Характерны симптомы раковой интоксикации, нарастающей интракраниальной гипертензии и мозжечковой атаксии. Диагноз ставится на основании клинической картины, результатов анализа спинномозговой жидкости, ПЭТ, КТ или МРТ, биопсии. Лечение включает хирургическое удаление опухоли, восстановление нормальной циркуляции спинномозговой жидкости, лучевую и химиотерапию.
Дополнительные факты
Медуллобластома (гранулобластома, нейроглиома эмбриональная, глиома саркоматозная) — весьма злокачественная патология задней черепной ямки. Опухоль, как правило, находится в черве мозжечка, а у детей старше шести лет может локализоваться в полушариях органа. Медуллобластома обычно быстро метастазирует по ликворным путям, чем отличается от других опухолей мозга.
На долю медуллобластомы приходится 7-8% от общего числа известных в неврологии объемных образований, среди опухолей мозга в педиатрии — 30%. Медуллобластома стоит на втором месте по частоте среди опухолей мозга у детей. Распространенность данного вида новообразований – 1,5-2 случая на сто тысяч. Чаще развивается у мальчиков, по сравнению с девочками (соотношение 65/35).
Типичный возраст, когда обнаруживают медуллобластому, пять-десять лет. Но это не только «детская» патология, ее выявляют в любом возрасте. Дети составляют ¾ от общего числа больных медуллобластомой. У взрослых эта опухоль встречается обычно в возрасте от 21 до 40 лет.
Причины
Обычно случаи медуллобластомы — спорадические. Однако есть наследственные болезни, ассоциированные с высоким риском развития данной опухоли. К ним относятся: синдром Рубинштейна-Тейби, синдром Горлина, синдром Тюрко и синдром голубых невусов.
Почему развивается медуллобластома, на сегодняшний день остается неясным. Известны лишь факторы риска данной патологии, к ним относятся: возраст до 10 лет, действие ионизирующего излучения, влияние канцерогенов пищи, лаков, красок, бытовой химии; вирусные инфекции (цитомегаловирус, ВПЧ, инфекционный мононуклеоз, герпетические инфекции), повреждающие геном клеток; отягощенная наследственность. Медуллобластома — это примитивная нейроэктодермальная опухоль (PNET). Обычно она расположена субтенториально, то есть под наметом мозжечка, быстро прорастает в его червь и заполняет весь четвертый желудочек мозга. Это ведет к блокированию ликворооттока, так как увеличивающаяся в размерах опухоль перекрывает пути циркуляции спинномозговой жидкости. Внутричерепное давление у пациента резко повышается, что проявляется синдромом выраженной интракраниальной гипертензии. Поражение бульбарных отделов возникает на поздних стадиях болезни за счет прорастания опухоли в ствол мозга.
Гистологическая картина медуллобластомы представляет собой сосредоточение небольших, округлых, малодифференцированных, пролиферирующих эмбриональных клеток с очень тонкой цитоплазмой и гиперхромным ядром.
Классификация
Эта злокачественная опухоль в 80% случаев возникает в черве мозжечка, а в 20% — в его двух полушариях. По гистологическому строению различают следующие виды новообразования:
• Медулломиобластома, содержащая в составе мышечные волокна.
• Меланотическая медуллобластома, которая состоит из нейроэпителиальных клеток, имеющих в составе меланин.
• Липоматозная медуллобластома, в которой есть жировые клетки (самый доброкачественный вариант опухоли).
Помогает определить клинический прогноз для каждого больного медуллобластомой классификация, предложенная Чангом в 1969 году. Она основана на принципах TNM и учитывает размер новообразования, метастазирование и степень инфильтрации.
Симптомы
Клинические проявления медуллобластомы могут быть разными. Они зависят от локализации новообразования, от выраженности общемозгового синдрома, который напрямую связан с повышением внутричерепного давления, и от расположения метастазов.
Так как медуллобластома чаще всего располагается в мозжечке, у больного развивается мозжечковая атаксия. Формируется «мозжечковая походка»: пациент ходит, расставив нижние конечности и балансируя верхними, чтобы не потерять равновесие и не упасть; его «кидает» из стороны в сторону. Вследствие нарушения координации движений, больной часто падает, особенно при поворотах. Если опухоль прорастает в ствол мозга, состояние сразу ухудшается, так как присоединяются расстройства дыхания и гемодинамики. В неврологическом статусе выявляется: угнетение глоточного рефлекса, парезы взора, спонтанный нистагм, нарушение конвергенции. Если вовлекается спинной мозг, появляются параличи конечностей, нарушения чувствительности.
Для общемозговых проявлений медуллобластомы характерны изменения сознания в виде психомоторного возбуждения, повышенной раздражительности, нарушения ориентации в месте, времени, собственной личности. Нередко у больного отмечаются судорожные приступы. Пациент предъявляет жалобы на утреннюю головную боль, постоянную тошноту, многократную рвоту, которые являются составляющими синдрома интракраниальной гипертензии. Своевременное диагностирование медуллобластомы у детей раннего возраста затрудняют особенности строения их черепа. Синдром внутричерепной гипертензии может долгое время не проявляться, так как размеры черепной коробки у детей увеличены, мозг пластичен, а сосуды очень эластичные. Нередко диагноз ставится поздно, когда медуллобластома занимает червь, гемисферу мозжечка и четвертый желудочек мозга; прорастает в бульбарные структуры.
Метастазы значительно ухудшают состояние пациента. Клиническая картина зависит от их локализации и размеров. Медуллобластома — опухоль необычная, в отличие от первичных новообразований головного мозга (астроцитомы, глиомы), которые не дают метастазы за пределами центральной нервной системы, эта опухоль способна метастазировать в печень, легкие и кости (примерно в 5% случаев).
Диагностика
С диагностический целью врачом неврологом производится суммарная оценка данных неврологических, офтальмологических, ликворологических исследований, а также результатов КТ или МРТ головного мозга. Для комплексного обследования и поставки диагноза медуллобластомы могут потребоваться результаты следующих видов исследований: общий анализ крови, общий анализ мочи, биохимия крови; осмотр офтальмолога, который при проведении офтальмоскопии выявляет застойные диски зрительных нервов, свидетельствующие об интракраниальной гипертензии; нейросонография у детей с незакрытыми родничками, обеспечивающий наиболее раннюю диагностику опухоли; компьютерная томография (КТ), которая дает возможность определить точно местоположение и размеры опухоли, степень инфильтрации окружающей мозговой ткани; магнитно-резонансная томография (МРТ), позволяющая выявить самые незначительные изменения в структуре головного мозга; позитронно-эмиссионная томография (ПЭТ), оценивающая процесс метастазирования; определение онкомаркеров в крови; биопсия (гистопатологический анализ тканей) для выставления окончательного клинического диагноза; консультация нейрохирурга.
Лечение
Радикальным методом лечения медуллобластомы является ее хирургическое удаление. Если позволяет состояние пациента, лучше тотально удалять раковую опухоль. Во время операции используются микрохирургические методики, интраоперационная МРТ-навигация.
Радиотерапия занимает важное место в терапии данной патологии. Если медуллобластома удалена полностью и отсутствуют метастазы, после оперативного вмешательства назначается радиотерапия в низких дозах, что сводит к минимуму побочные эффекты. Если выявлены метастазы или новообразование удалено не совсем, применяется радиотерапия в больших дозах. При внушительных размерах медуллобластомы лучевая терапия показана до удаления опухоли с целью уменьшения ее размеров до операбельных. Детям младше трех лет радиотерапия не проводится.
Химиотерапия в лечении этой опухоли является частью комплексных мер и используется после хирургической и радиологической терапии. Наиболее эффективно применение следующих химиотерапевтических препаратов: винкристина, нитрозомочевины и прокарбазина.
Американские ученые совсем недавно предложили в комплексном лечении медуллобластомы использовать вирус кори, предварительно подвергнув его генетической модификации. Опыты на мышах подтвердили, что модифицированный вирус кори убивает злокачественные клетки медуллобластомы всего за 72 часа.
Режим и диета — другая часть системного лечения опухоли. Есть нужно небольшими порциями, но часто. Не следует заставлять больного принимать пищу. Рекомендуется есть больше цитрусовых. При приготовлении блюд нужно учитывать пожелания больного, ведь его вкусовые пристрастия на фоне лечения могут измениться и даже показаться странными. Реабилитация — неотъемлемая часть лечения медуллобластомы. Она разрабатывается индивидуально для каждого пациента.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: C71.6
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C69-C72 Злокачественные новообразования глаза, головного мозга и других отделов центральной нервной системы / C71 Злокачественное новообразование головного мозга
Определение и общие сведения[править]
Опухоли мозжечка составляют большинство субтенториальных опухолей, чаще всего это астроцитома или гемангиобластома (ангиоретикулема, опухоль Линдау) полушария мозжечка, а также медуллобластома, обычно растущая из червя мозжечка.
Этиология и патогенез[править]
Клинические проявления[править]
Астроцитома — относительно доброкачественная, инфильтративно растущая глиальная опухоль, имеющая склонность к кистообразованию. Киста может значительно превосходить по объему опухолевую ткань. Астроцитома обычно проявляется на 2-3-м десятилетии жизни, чаще у лиц женского пола. Астроцитома полушария мозжечка в большинстве случаев может быть удалена тотально. В случаях частичного ее удаления или озлокачествления ткани опухоли, выявляемого в удаленной опухолевой ткани, показана лучевая терапия.
Гемангиобластома (ангиоретикулема) — доброкачественная опухоль мезодермального ряда, растущая узлом из клеточных элементов сосудистой стенки, богато васкуляризованная, склонна к кистообразованию. Встречается несколько реже, чем астроцитома, преимущественно в возрасте 30-40 лет. Примерно в 20% является одним из проявлений гемангиоматоза ЦНС (болезни Гиппеля-Линдау), наследственного заболевания, передающегося по аутосомно-доминантному типу с неполной пенетрантностью.
Клинические проявления
Из очаговых симптомов при опухолях полушария мозжечка сначала появляется гомолатеральная по отношению к опухоли мозжечковая симптоматика, в частности атаксия, нарушение координации движений, мышечная гипотония. Обычно возникает горизонтальный нистагм. Возможна скандированная речь. Очаговая симптоматика сочетается с ранее и вскоре проявившейся внутричерепной гипертензией. Кстати, находясь в постели, больные с опухолью полушария мозжечка нередко предпочитают лежать на боку, на стороне опухоли. Будучи в вертикальном положении проявляется тенденция к наклону головы в сторону опухоли.
Кистозные опухоли полушария мозжечка (астроцитома, гемангиома) нередко имеют особенности клинического течения: общемозговые и локальные симптомы опухоли длительное время нарастают очень медленно, но на каком-то этапе ее развития, иногда через несколько лет после дебюта, состояние больного стремительно ухудшается, прежде всего в связи с быстро прогрессирующими признаками внутричерепной гипертензии. Обычно такое ухудшение в состоянии больного обусловлено образованием кисты, которая быстро увеличивается и становится подчас во много раз крупнее самой опухоли. Отек мозжечка и быстро нарастающий при этом стеноз и окклюзия ликворных путей ведут к развитию окклюзионной гидроцефалии. Возможны также смещение ткани пораженного полушария мозжечка, ее дислокация и вклинение в тенториальное отверстие, точнее в щель между краем тенториального отверстия и стволом мозга, вызывающее сдавливание
III черепного нерва и ножки мозга или (чаще) в большое затылочное отверстие, куда спускаются миндалины мозжечка,
оказывая при этом давление на продолговатый мозг. В случае вклинения ткани мозжечка в большое затылочное отверстие возникает резкое ухудшение состояния больного в связи с развитием бульбарного синдрома вплоть до летального исхода от остановки дыхания. Спровоцировать такой исход у больного с опухолью мозжечка может физическое напряжение, натуживание.
Медуллобластома составляет 15-20% опухолей у детей (по Б.М. Никифорову (1999), 24%). Это наиболее злокачественная первичная опухоль, возникающая у детей младшего возраста, в большинстве случаев у мальчиков. Медуллобластома обычно проявляется в 6-9 лет, растет из червя мозжечка, быстро инфильтрирует его, проникает в полушария мозжечка, сдавливает и заполняет IV мозговой желудочек, блокируя при этом ликворные пути. В таких случаях возможна инфильтрация опухолью дна ромбовидной ямки и прилежащих структур ствола.
При медуллобластоме червя мозжечка характерны атаксия и рано проявляющиеся признаки внутричерепной гипертензии, обусловленные стенозом, а затем и окклюзией ликворных путей. Кроме того, при медуллобластоме обычны симптомы раздражения мозговых оболочек (менингизм) в связи с токсическим влиянием на рецепторные аппараты мозговых оболочек продуктов метаболизма опухолевой ткани. Проникая в ликворные пути, они вызывают асептическую реакцию мозговых оболочек и при этом появление в ЦСЖ лимфоцитарного плеоцитоза. Возможны также метастазирование медуллобластомы и распространение метастазов по ликворным путям, ведущее к тяжелой клинической картине асептического менингита и выраженных, распространенных корешковых болей.
Злокачественное новообразование мозжечка: Диагностика[править]
Дифференциальный диагноз[править]
Злокачественное новообразование мозжечка: Лечение[править]
При опухоли мозжечка обычны субокципитальная краниотомия по Кушингу или более экономный ее вариант. При кистозных астроцитомах полушария мозжечка после опорожнения кисты опухоль в большинстве слу-
чаев удается удалить полностью. Однако в связи с отсутствием четких границ опухоли ее удаление может оказаться неполным. Нередко удаление опухоли оказывается неполным и в связи с прорастанием ее в ствол мозга. В таких случаях в послеоперационном периоде показана лучевая терапия. Показана она и во всех случаях, когда при гистологическом анализе удаленной опухоли определяется ее незрелый характер. Гемангиобластомы мозжечка чаще удаляются полностью.
При медуллобластоме опухоль полностью удалить не удается. В части случаев она удаляется в доступных пределах. Однако при этом следует опасаться отека окружающей опухоль мозговой ткани. В послеоперационном периоде проводят массивное облучение субтенториальных структур и общее облучение головного и спинного мозга ввиду вероятного метастазирования опухоли по ликворным путям. В случае невозможности ликвидации в процессе операции блока ликворных путей возможна паллиативная операция по Таркилсену (вентрикулоцистернальный анастомоз).
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Частная неврология [Электронный ресурс] / А. С. Никифоров, Е. И. Гусев. — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970426609.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Кармустин
Источник
Злокачественные новообразования, несмотря на высокотехнологичную медицину, встречаются очень часто. Особую опасность представляют опухоли дающие метастазы в жизненно-важные органы человека. В отличие от многих видов злокачественных новообразований центральной нервной системы, медуллобластома быстро распространяется на другие структурные элементы мозга, а так же на внутренние органы, этим представляет большую опасность.
Медуллобластома головного мозга образуется из медуллобластов, предшественников нейронов и клеток глии. Это злокачественное новообразование, в превалирующем большинстве, проявляется в детском возрасте, редко опухоль поражает и взрослых людей. Частым проявлением является медуллобластома мозжечка. Для нее характерен быстрый рост и распространение за пределы мозжечка.
Опухолевые структуры легко могут проникнуть в другие отделы центральной нервной системы, так как здесь постоянно циркулирует спинномозговая жидкость. Пути оттока ликвора являются входными воротами для опухолевых клеток.
По частоте встречаемости новообразований головного мозга в детской практике, медуллобластома у детей занимает второе место. Риск развития патологического состояния у мальчиков на 50% выше, чем у девочек. Критический возраст, в котором выявляется недуг, считается от трех до десяти лет. Иногда заболевание поражает и взрослых людей.
Разновидности глиомы саркоматозной
Виды медуллобслатом определяются в зависимости от многих показателей, так, например, существует классификация, которая подразделяет опухоль в зависимости от места ее локализации:
- медуллобластома, расположившаяся в мозжечке;
- нейроглиома эмбриональная задней черепной ямки;
- опухоль червя ямки;
- гранулобластома, поразившая спинной мозг.
Разделяют медуллобластомы так же в зависимости от степени ее злокачественности:
- 1 степень относится к числу доброкачественных образований, для которой характерен низкий уровень концерагенности;
- 2 степень — в данном случае вероятность перерождения доброкачественных клеток в злокачественные становится выше;
- 3 и 4 степень опухолевого процесса проявляется резким ухудшением состояния здоровья пациента и у такого образования будет очень высоким уровень злокачественности.
Причины и механизм развития заболевания
Точные причины медуллобластомы не известны, имеются лишь предположения. Развитие опухоли обычно имеет случайный характер. При этом выделяют предрасполагающие факторы, которые представляют риск образования медуллобластомы:
- Первое десятилетие жизни считается фактором риска.
- Употребление пищевых продуктов с высоким содержанием канцерогенных веществ.
- Действие радиации.
- Употребление недоброкачественных продуктов с частицами отравляющих химических веществ.
- Заражение некоторыми вирусными инфекциями, например вирус папилломы человека и другие.
- Молекулярный анализ опухолей подтверждает предрасполагающий генетический фактор.
Стандартная локализация опухолевого образования под палаткой мозжечка. Опухоль имеет склонность к быстрому росту и заполняет червь органа. Затем опухолевые клетки интенсивно делятся, и опухоль начинает расти в IVжелудочке мозга.
Быстрорастущая опухоль мешает физиологическому прохождению ликвора, что ведет к застою ее движения. Такой процесс неминуемо ведет к повышению внутричерепного давления. На более поздних стадиях опухоль затрагивает ствол мозга, поражаются бульбарные центры, поражаются черепные нервы.
Проявляющаяся симптоматика
В большинстве случаев течение заболевания сопровождается проявлением симптомов гидроцефалии. Это происходит по причине нарушений, которые происходит в процессе циркуляции спинно-мозговой жидкости, а так же при повышенном внутричерепном давлении.
Больного, у которого диагностировали медуллобластому головного мозга, довольно часто тревожат следующие неприятные симптомы:
- острые головные боли длительного течения;
- частые головокружения;
- быстрая утомляемость;
- изменение в походке человека;
- часто появляется необъяснимая тошнота и рвота;
- теряется возможность нормально писать (изменяется почерк);
- нарушается функционирование органов малого таза (у больного наблюдается недержание каловых масс и мочи);
- обморочные состояния;
- частая смена настроения;
- в некоторых случаях проявляется сонливость;
- болевые ощущения в области спины и поясницы;
- невозможность самостоятельно совершить какие-либо движения верхними или нижними конечностями.
В зависимости от длительности течения болезни, неприятные признаки недуга могут увеличиваться и изменять свою интенсивность. Из-за этого довольно часто у пациента начинают изменяться отношения с близкими родственниками и друзьями, ребенку становится все тяжелее заниматься в школе (порой даже урок обычного письма может вызывать у него чувство дискомфорта).
Клинические проявления
Клинические проявления будут зависеть от возраста пациента, локализации опухоли и степени внутричерепной гипертензии, а также от молекулярно-генетических особенностей заболевания и от сопутствующих проблем со здоровьем. Опухоль может быть выявлена на самых ранних этапах жизни на основании проявлений мозжечковой дисфункции.
набухание родничка, выпячивание глаз, частое срыгивание и др. У детей, которые имеют разговорные навыки, отмечаются жалобы на головные боли, тошноту, головокружение, зрительные расстройства, появление речевых дефектов. Родители могут отметить, что ребенок стал более вялым, сонливым, координация движений прогрессивно ухудшается, заметно дрожание рук, подбородка, снижаются графические навыки. У младенцев отмечается синдром Грефе: в верхней части глаза между веком и радужной оболочкой видна белая полоска склеры.
Диагностирование опухоли
Для того, чтобы специалист имел возможность поставить точный диагноз и расписать дальнейший план лечения, каждому больному необходимо пройти тщательное медицинское обследование. Это позволит установить степень развитости опухоли и ее уровень злокачественности.
В частности в обязательном порядке проводятся такие исследования:
- Компьютерная томография. Данная процедура без применения контрастного вещества способна в 95% всех случаев с точностью выявить злокачественное образование головного мозга. На снимке КТ образование имеет достаточно плотную структуру и значительную массу.
- Магнитно-резонансная томография. Данная процедура направлена на изучение не только головного, но и спинного мозга пациента. Она проводится без применения гадолиния.
- Биопсия проводится с целью установления микроскопических лептоменингиальных образований. Даже если предыдущие анализы дали отрицательный результат, не стоит быть полностью уверенным в том, что метастазы при течении болезни не образовались. Для этого могут понадобиться дополнительные исследования.
- Исследование спинно-мозговой жидкости.
На основании полученных результатов врач составляет дальнейший план по лечению пациента.
Диагностика
Диагностику и лечение болезни проводит врач-невролог. Для того, чтобы поставить правильный и точный диагноз, необходим комплекс методов диагностики, включающий в себя следующие методы:
- Тщательный сбор анамнеза. При помощи опроса врач выясняет клинические симптомы, жалобы пациента.
- Компьютерная томография. Этот метод диагностики помогает определить точную локализацию опухоли, ее размеры и степень проникновения в окружающие мозговые ткани.
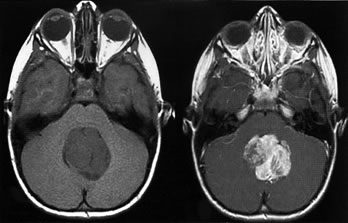
В классических случаях злокачественное новообразование определяется в виде большого образования округлой формы или в виде овала. Эти образования откладывают контрастное вещество разнородно и локализуются в области червя мозжечка.
- Магнитно-резонансная томография – самый достоверный способ диагностики. Она помогает врачам увидеть самые первые и незначительные отклонения от нормы в головном мозге и других органах.
Наличие метастазов медуллобластомы лучше визуализируется после введения контрастных веществ. Контрастное вещество распределяется разнородно по элементам злокачественного новообразования.
- Офтальмологическое исследование. Пациентам делают офтальмоскопию.
- Ликворологическое исследование. Анализируют спинномозговую жидкость.
- Нейросонография проводится у детей с незакрытыми родничками. Она обеспечивает диагностику опухоли на ранних стадиях ее развития.
- ПЭТ (позитронно-эмиссионная томография) помогает выявить характер и объем метастазов.
- Исследование крови на наличие онкомаркеров.
- Полный анализ крови.
- Полный анализ мочи.
- Биохимический анализ крови.
- Патогистологическое исследование биоматериала. Проводится биопсия ткани опухоли. Она проводится для уточнения типа опухоли, для уточнения диагноза.
На основе полученных данных исследования врач назначает лечение.
У детей раннего возраста медуллобластома часто выявляется очень поздно. Этому способствуют особенности анатомии их черепа: размеры внутричерепной коробки у детей больше, сосуды еще эластичные, мозг более пластичен. По этой причине симптомы внутричерепной гипертензии проявляются поздно. К этому времени опухоль уже прорастает в бульбарные отделы головного мозга.
Как осуществляется лечение
Очень важно, чтобы лечение медуллобластомы мозжечка проводилось комплексно. Так, после проведения хирургического вмешательства необходимо применение химиотерапии и лучевой терапии.
Применяемый комплекс мер:
- Хирургическое вмешательство заключается в непосредственном удалении самого образования из мозга пациента. Операция довольно тяжелая, поэтому требует высокого профессионализма от хирурга. Для того, чтобы получить доступ к мозгу проводится краниотомия.
- Терапия лучевая представляет собой воздействие ионизирующих лучей, которые позволяют приостановить рост злокачественных клеток и даже устранять их.
- Химиотерапия позволяет дополнить комплексную терапию, что позволяет повысить результативность от проведения лучевого облучения.
- Радиохирургия на данном этапе является самым безопасным и эффективным методом борьбы с медуллобластомой. Для ее проведения используется Кибер-Нож, и Гамма-Нож с помощью которых происходит непосредственное облучение мозжечка и структур мозга по разными углами.
В курс лечения так же в обязательном порядке входит использование в больших дозах таких медикаментов, как Циклофосфамид, Ломустин, Карбоплатин, Цисплатин и Винкристин.
Главным показанием к применению данных лекарств является максимальная вероятность избавления от самой опухоли, присутствие метастазов и возраст больного. Очень важно строго следовать предписаниям специалиста и не изменять дозу назначенного препарата самостоятельно.
По окончанию лечения в медицинском учреждении для пациента понадобиться создать максимально комфортные условия дома. Очень важно расписать его день по часам, при этом особое внимание нужно уделить питанию, режиму сна и бодрствования. Родственникам придется придумывать различные блюда, которые будут приготавливаться на основе разрешенных продуктов.
Немаловажно для больного так же максимальная поддержка его родных и близких. Регулярное общение и общее времяпровождение помогут быстрее восстановиться и не падать духом.
В качестве поддерживающей терапии можно прибегать к помощи народным методам лечения. Они не смогут полностью избавить от неприятных проявлений недуга, но приостановить и поддерживать состояние больного в относительном порядке им вполне под силу.
Перед тем, как обратиться к нетрадиционной медицине, необходима предварительная консультация врача!
Что такое
Медуллобластома имеет множество названий: нейроспонгиома, гранулобластома, нейроспонгиобластома, саркоматозная глиома, сферобластома, эмбриональная нейроглиоцитома, изоморфная глиобластома. Все эти термины означают одно и то же заболевание – раковая опухоль центральной нервной системы.
Локализуется новообразование на средней части мозжечка, на так называемом черве. Если патология начинает развиваться после 6 лет, то опухоль образуется под наметом мозжечка, стремительными темпами поражает червь и разрастается на всю полость четвертого желудочка мозга.
Характерной чертой патологии считается быстрое распространение метастазов по линии прохождения спинномозговой жидкости (ликвора). Стремительное разрастание опухоли ухудшает отток ликворной жидкости, в результате чего увеличивается давление внутри черепной коробки и формируется ярко выраженная внутричерепная гипертензия.
Проведение гистологического анализа дает возможность обнаружить большое количество низкодифференцированных, овальной формы эмбриональных клеток, которые обладают тонкой цитоплазмой и гиперхромным ядром.
Сопутствующие проблемы
Развитие медуллобластомы может стать причиной развития следующих осложнений:
- гидроцефалия обструктивного характера;
- нарушения неврологического плана;
- болевые ощущения от проявляющихся метастаз;
- после химиотерапии наблюдается снижение уровня гемоглобина в крови, тромбоцитопения;
- так же значительно повышается вероятность кровотечений , вирусных и бактериальных инфекций;
- после облучения может наблюдаться заболевания эндокринной системы, микроангиопатия минерализирующего происхождения с поражением миокарда, болезни щитовидки и сердца.
Этиология
На сегодняшний день патогенез и основные причины развития подобного заболевания остаются неизвестными. Клиницисты владеют информацией лишь касательно предрасполагающих факторов формирования медуллобластомы у детей и взрослых. К ним стоит отнести:
- возраст ребёнка от пяти до десяти лет. У лиц старшей возрастной категории болезнь диагностируется с двадцати до сорока лет;
- мужской пол – медиками установлено, что наиболее часто такая патология выявляется у мужчин и мальчиков, нежели у женщин и девочек;
- продолжительное влияние на организм ионизирующего излучения;
- воздействие канцерогенов, содержащихся в продуктах питания, средствах бытовой химии, а также в лаках и красках;
- протекание некоторых вирусных инфекций, которые могут повреждать геном клеток, например, цитомегаловируса, инфекционного мононуклеоза и ВПЧ;
- генетическая предрасположенность;
- наличие некоторых синдромов, в частности Рубинштейна-Тейби, Тюрко, Горлина и синдрома голубых невусов.
Основным отличием такого злокачественного новообразования от других является то, что оно очень быстро приводит к формированию метастаз, которые поражают ликворные пути, на фоне чего нарушается процесс циркуляции спинномозговой жидкости. Это влечёт за собой возрастание вероятности развития осложнений, которые влияют на процент выживаемости.
Прогноз
Выделяют две прогностические группы — низкого и высокого риска. К группе низкого риска относятся больные с опухолями Т1 или Т2, при отсутствии метастазирования М0 (согласно модифицированной классификации Чанга), дети старше 3-х лет, тотальное удаление опухоли. Медуллобластомы Т3—Т4 (согласно классификации Чанга), метастазирование (М1—М4), возраст менее 3-х лет, а также субтотальное удаление опухоли — группа высокого
