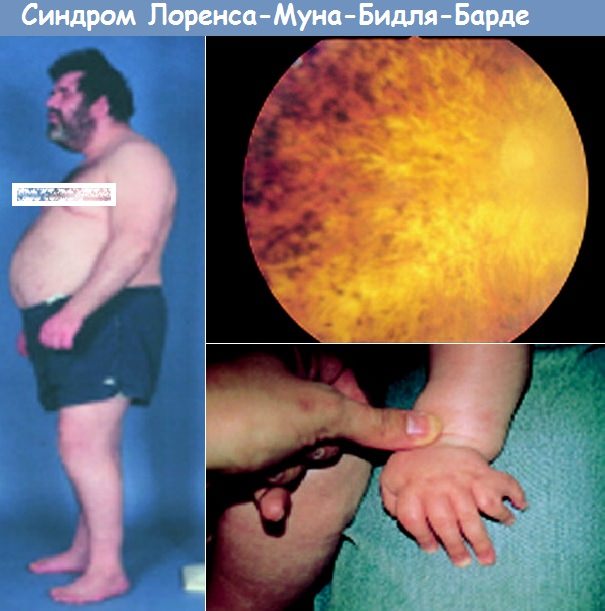
Лоуренса муна барде бидля синдром

Назад
Синдром Лоренса-Муна-Барде-Бидля долгое время считался одним заболеванием. Однако впоследствии на основании различий в клинических симптомах они были разделены.
Содержание статьи:
- Что такое синдромы Лоренса-Муна и Барде-Бидля?
- Признаки синдромов Лоренса-Муна и Барде-Бидля
- Диагностика синдромов Лоренса-Муна и Барде-Бидля
- Лечение синдромов Лоренса-Муна и Барде-Бидля
Второе врачебное мнение
Эксперты из ведущих российских и зарубежных медицинских
учреждений дадут свое заключение по результатам анализов
и обследований, прокомментируют поставленный ранее диагноз
и назначенное лечение.
Узнать больше
Что такое синдромы Лоренса-Муна и Барде-Бидля?
Синдромы Лоренса-Муна и Барде-Бидля – это наследственные заболевания. Синдром Барде-Бидля характеризуется прогрессирующим ожирением, пигментным ретинитом, полидактилией, умственной отсталостью, гипогонадизмом и дисфункцией почек. Распространенность синдрома Барде-Бидля в Европе составляет 1:160 000. В то же время значительно выше у арабов-бедуинов Ближнего Востока (1:13 500), в Ньюфаундленде и Канаде.
Для синдрома Лоренса-Муна типично отсутствие полидактилии и наличие прогрессирующей спастической параплегии (паралича). Довольно долго генетика этих заболеваний была непонятна. В последнее время выявлены гены, которые оказались одинаковыми для обоих заболеваний. Таким образом, вероятно, синдромы Лоренса-Муна и Барде-Бидля являются фенотипическими (т.е. клиническими) вариантами генетически одного и того же заболевания. Поэтому представляю их вместе.
Признаки синдромов Лоренса-Муна и Барде-Бидля
- Пигментный ретинит (ребенок не может видеть в условиях плохой освещенности) появляется у ребенка к 6-7 годам и с возрастом неуклонно прогрессирует. Возможны и другие патологии со стороны глаз: катаркта, близорукость, поражение зрительных нервов, недоразвитие глазного яблока, астигматизм, цветовая слепота (микрофтальмия), отсутствие радужной оболочки или доминантной ее части (так называемая аниридия). К 30 годам большинство больных полностью теряют зрение.
- Ожирение – обнаруживается уже на 1-2-м году жизни, быстро достигает III-IV степени, из-за нарушения регуляции аппетита дети очень много едят.
- Умственная отсталость – от легкой степени (дебильности) до тяжелой умственной отсталости (идиотии). Также при этих заболеваниях встречается и сохранный интеллект. Органическое поражение центральной нервной системы проявляется замедлением психических процессов, головными болями, головокружениями, ухудшением памяти, иногда бывают судороги.
- Полидактилия – увеличение количества пальцев, также возможно сочетание со сращением пальцев (синдактилия) и/или их укорочением (брахидактилия). Обычно носит двухсторонний характер.
- Патология почек – встречаются самые разные формы – гипоплазия (недоразвитие), кисты, «подковообразная» почка и т. д. Из-за патологии почек может развиться почечная недостаточность.
- Гипогенитализм – у мальчиков выражается недоразвитием наружных половых органов, неопущением яичек, для мужчин характерна импотенция, встречаются гинекомастия (увеличение грудных желез), слабый рост волос на лице, в подмышечных впадинах и на лобке (половое оволосение). У девочек признаки гипогенитализма не выявляются, у женщин наблюдаются различные нарушения менструальной функции.
- Довольно редко встречаются пороки сердца.
- Другие возможные аномалии в различных сочетаниях: глухота, глухонемота; уплощение и недоразвитие черепа; кифоз, сколиоз; спастический паралич нижних конечностей; отставание в росте; патология зубов; сахарный диабет.
Диагностика синдромов Лоренса-Муна и Барде-Бидля
Патология подозревается внутриутробно по УЗИ или сразу же после рождения (если есть полидактилия). Часто синдромы Барде-Бидля и Лоренса-Муна диагностируются лишь в подростковом возрасте. Это связано с тем, что симптомы присоединяются постепенно.
Лечение синдромов Лоренса-Муна и Барде-Бидля
В настоящее время, к сожалению, специфического лечения не существует. Ожирение лечат назначением диеты, сахарный диабет – соответствующей сахароснижающей терапией. Дополнительные пальцы рук и ног удаляются в младенчестве или раннем детстве. На сегодняшний день разработаны некоторые методы предупреждения прогрессирования ухудшения зрения вследствие пигментной дегенерации сетчатки. Прогноз для данных заболеваний достаточно серьезный: многие больные умирают в возрасте 10-20 лет. Причиной гибели в основном служит почечная недостаточность.
Мнение автора данного материала может не совпадать с позицией администрации и редакции портала «Дословно», а также с мнениями других авторов, публикующихся на портале.
Источник
Лоренса-Муна-Бидля синдром (J. Z. Laurence, английский офтальмолог, 1830—1874; В. Ch. Moon, американский офтальмолог, 1844 — 1914; A. Biedl, чешский терапевт, 1869—1933) — нейроэндокринное заболевание, проявляющееся пигментным ретинитом, ожирением, полидактилией, гипогенитализмом и умственной отсталостью. Синдром описан в 1866 г. Лоренсом и Муном как сочетание пигментного ретинита с гипогенитализмом, задержкой роста и олигофренией. В 1920 г. Барде (G. Bardet) обратил внимание на полидактилию при этом синдроме, а в 1922 г. Бидль описал другие пороки развития при этом синдроме. Описано немногим более 400 больных. Заболевание часто имеет семейный характер, чаще встречается у лиц мужского пола.
Этиология и патогенез
Этиология и патогенез изучены недостаточно. Наибольшее значение придается генетическим факторам, однако тип наследования не уточнен. Допускается, что синдром является следствием внутриутробного повреждения плода, напр, при токсоплазмозе (см.), краснухе (см.) у беременных. Наряду с врожденными пороками развития скелета, глаз, мозга, внутренних органов, прогрессирующими дистрофическими изменениями (напр., сетчатки глаз, почек) придается значение вторичным расстройствам, связанным с нарушением функции гипоталамических центров.
Патологическая анатомия
Морфологические изменения в мозге не специфичны для Лоренса-Муна-Бидля синдрома и у многих больных вообще отсутствуют. Описаны дистрофические изменения ядер гипоталамуса с уменьшением числа ганглиозных клеток и замещение их глиозными элементами, а также атрофия мозговых извилин, врожденное отсутствие мозолистого тела и др. Часто наблюдаются дефекты развития почек — фетальная дольчатость, гипоплазия, дисплазия; микроскопически в почках обнаруживается широкий спектр изменений — от небольшого разрастания мезенхимальных элементов до выраженной мезангиальной пролиферации, кистозного расширения канальцев с образованием кортикальных и медуллярных кист, перигломерулярный и интерстициальный фиброз, хроническая воспалительная клеточная инфильтрация. Врожденные пороки сердца и сосудов выявлены при аутопсии у 2/3 умерших. Половые органы, как правило, недоразвиты.
Клиническая картина
Ожирение (см.) встречается у 81—95% больных, чаще начинается уже на первом году жизни и увеличивается с возрастом. Пигментная дистрофия сетчатки, или пигментный ретинит (см. Тапетopетинальные дистрофии), хотя и относится к кардинальным симптомам заболевания, описана лишь у 15% больных; нарушения зрения наблюдаются у 92—93% больных (более 70% больных слепнут). Причиной прогрессирующей потери зрения наряду с пигментным ретинитом являются атрофия зрительного нерва (см.), глаукома (см.), катаракта (см.), близорукость (см.); описаны пороки развития глаз: микрофтальмии (см. Глаз), анофтальмия (см.), аниридия (см.), колобома радужной оболочки (см. Колобома).

Рис. 1. Шестипалые кисти больного с синдромом Лоренса—Муна—Бидля.
Полидактилия, обычно шестипалость (рис. 1), встречается у 70—80% больных; у некоторых больных имеется синдактилия (см.), иногда в сочетании с полидактилией, брахидактилия (см. Кисть), плоскостопие (см.). Описаны пороки развития черепа: микроцефалия (см.), гидроцефалия (см.), брахицефалия (см.), лобный гиперостоз (см. Морганьи синдром), деформация турецкого седла, асимметрия лица, а также дефекты позвонков и ребер. Больные обычно малого роста, созревание скелета замедлено.

Рис. 2. Больной e синдромом Лоренса—Муна—Бидля: резкое ожирение с гинекомастией.
Гипогонадизм (см.) наблюдается у 74—85% больных мужчин и у 45—53% женщин; он может быть связан как с первичной недостаточностью половых желез, так и с понижением продукции гонадотропинов. У мужчин отмечается характерный евнухоидный вид, резкое ожирение, нередко гинекомастия (рис. 2), малые размеры яичек и наружных половых органов, рост волос на лобке по женскому типу. У женщин могут полностью отсутствовать вторичные половые признаки, наблюдаться аменорея и гипоплазия половых органов, вместе с тем в ряде случаев возможно нормальное половое развитие со способностью к деторождению. У некоторых больных имелись нарушения толерантности к глюкозе вплоть до развития сахарного диабета; иногда развивается несахарный диабет, отмечается артериальная гипертензия.
Расстройства психики имеют место у 70—85% больных; у некоторых олигофрения (см.) с раннего детства, но описано внезапное нарушение интеллекта (с 7—8-летнего возраста). Степень изменения психики различна. Отмечаются неврологические расстройства, на ЭЭГ часто наблюдается нарушение регулярности основных ритмов, диффузная дизритмия; изредка — экстрапирамидные нарушения: спастические параличи конечностей, гипо- и гиперрефлексия.
Врожденные пороки сердца, дефекты развития аорты и коронарных сосудов при жизни диагностируются редко.
На фоне врожденных дефектов почек (поликистоз, гипоплазия, гломерулярная дисплазия) возникают воспалительные процессы (хронический гломерулонефрит, пиелонефрит, абсцессы почек), которые обнаруживаются при урологическом обследовании с использованием радиорентгенологических методов и биопсии почек.
Клейн и Амманн (D. Klein, F. Ammann, 1969) предложили выделять полную форму синдрома (все пять кардинальных симптомов), неполную (один или два симптома отсутствуют), абортивную (один-два симптома или нечеткие проявления всех), атипичную (пигментного ретинита нет, но отмечаются другие поражения глаз) и экстенсивную форму (наряду с пятью основными симптомами имеются другие пороки развития). Полная форма встречается относительно редко: из 132 случаев, собранных по литературе Теленом (E. Thelen, 1958), она выявлена лишь в 26.
Диагноз
Диагноз при полной форме синдрома не представляет затруднений. Полидактилия выявляется уже при рождении. Нередко на первом году жизни развивается ожирение. В дальнейшем выявляются другие симптомы. Дифференциальный диагноз проводится с адипозо-генитальной дистрофией (см.), к-рой не свойственны поражения глаз, полидактилия и другие пороки развития, олигофрения, а также с синдромом Альстрема — Халлгрена, характеризующимся сочетанием пигментного ретинита с ожирением, глухотой, сахарным диабетом (иногда психические расстройства) при отсутствии полидактилии и гипогонадизма.
Лечение и Прогноз
Лечение симптоматическое.
Прогноз неблагоприятный. Обычно больные слепнут, ожирение и почечная недостаточность усиливаются. Больные чаще умирают в молодом возрасте; старшей из умерших было 50 лет. У трети умерших причиной смерти была уремия.
Библиография Жуковский М. А. Детская эндокринология, с. 316, М., 1971; Потемкин В. В. Эндокринология, М., 1978; Руководство по клинической эндокринологии, под ред. В. Г. Баранова, Л., 1977; Bardet G. Sur un syndrome d’obesite congenitale avec polydactilie et retinite pigmentaire, P., 1920; Biedl A. Ein Geschwisterpaar mit adiposogenitaler Distrophie, Dtsch, med. Wschr., S. 1630, 1922; Laurence J. C. a. Moon R. С. Four cases of «retinitis pigmentosa», occuring in the same family and accompanied by general imperfections of development, Ophthal. Rev., v. 2, p. 32, 1866; Me Loughlin T. G. a. Shanklin D. R. Pathology of Laurence — Moon — Bardet — Biedl syndrome, J. Path. Bact., v. 93, p. 65, 1967; Rimoin D. L. a. Schimke R. N. Genetic disorders of the endocrine glands, St Louis, 1971; Textbook of endocrinology, ed. by R. H. Williams, Philadelphia, 1974.
А. М. Раскин.
Источник
Синдром Лоренса-Муна-Бидля-Барде (Laurence-Moon-Biedl-Bardet) и Панса (Panse) — синонимы, авторы, клиникаСинонимы синдрома Лоренса-Муна-Бидля-Барде. Наследственный синдром Laurence—Moon—Biedl—Bardet. S. Bardet—Biedl. S. Laurence—Biedl. S. Laurence—Moon—Biedl. S. Laurence—Moon—Rozabal—Biedl. S. Biedl. Диэнцефально-ретинальная дегенерация. Адипозо-гипогенитальный синдром с врожденными пороками развития. Сокращенное название в литературе: SLMB. Определение синдрома Лоренса-Муна-Бидля-Барде. Наследственная диэнцефально-ретинальная дегенерация с ожирением, дебильностью, ретинопатией, дисгенитализмом и другими пороками развития. Авторы. Laurence John Zachariah — британский офтальмолог, 1830—1874 (его фамилию в литературе часто неправильно пишут Lawrence). Moon Robert С. — британский офтальмолог, ум. в 1914 г. Biedl Arthur — чешский патолог, Прага, 1862— 1933. Bardet Georges — французский врач, род. в 1885 г. Впервые синдром описали в 1866 г. Laurence и Moon совместно. Симптоматология синдрома Лоренса-Муна-Бидля-Барде: Этиология и патогенез синдрома Лоренса-Муна-Бидля-Барде. Наследственное страдание (в большинстве случаев с простым рецессивным, реже с нерегулярным доминантным наследованием), при котором обнаруживают своеобразное связывание пораженных генов. Некоторые из этих генов могут наследоваться также изолированно (например, ген, связанный с полидактилией). Нарушения обмена веществ и функциональные изменения инкреторных органов полностью идентичны таковым при S. Frohlich, поскольку их локализация (область гипофиз — промежуточный мозг) одинакова. В настоящее время дискутируют также вопрос о роли перистатическо-эпигенетических влияний. Хромосомные аномалии выявить не удается. Дифференциальный диагноз. S. Frohlich (см.). S. (Pseudo) Frohlich (см.). Пубертатное ожирение. S. Cushing I. Синдром амавротической идиотии (особенно S. Stock— Spielmeyer—Vogt, см.). Изолированные поли- и синдактилия. Синдром Панса (Panse)Определение синдрома Панса (Panse). Сочетание S. Laurence — Moon — Biedl — Bardet (см.) с болезнью Дауна [S. (Langdou) Down, см.].
— Также рекомендуем «Синдром Лаверье (Laverie) — синонимы, авторы, клиника» Оглавление темы «Синдромы в медицине»:
|
Источник
Синдро́м Ло́уренса-Му́на (англ. Laurence-Moon syndrome). Редкое аутосомно-рецессивное генетическое заболевание, характеризующиеся ожирением, умственной отсталостью, атаксией, дистрофией сетчатки, гипопитуитаризмом, большим количеством пальцев рук или ног. Синдром связан с нарушением функции гипоталамических центров.
Впервые синдром был описан офтальмологом Джоном Лоуренсом в 1866 году.
Причины синдрома[править | править код]
Синдром Лоуренса-Муна наследуется аутосомно-рецессивным способом. Это значит, что дефектный ген, ответственный за заболевание, расположен на аутосоме, и нужно два дефектных гена (по одному от каждого родителя), чтобы родиться с заболеванием. Родители человека с аутосомно-рецессивное заболевание, оба несут одну копию дефектного гена, но обычно не испытывают никаких признаков или симптомов заболевания.
Симптомы[править | править код]
Врачи выявили первичные и вторичные признаки заболевания. К первичным относятся:
- Гипердактилия;
- Дистрофия;
- Недееспособность;
- Ожирение;
- Гипогонадизм;
- Кисты почек.
Вторичные признаки:
- Нарушение речи или задержка в развитии;
- Косоглазие, катаракта, астигматизм и т. д.;
- Брахидактилия или синдактилия;
- Полиурия и/или полидипсия;
- Плохая координация;
- Гиподонтия;
- Врождённый порок сердца
Для того чтобы врачи диагностировали заболевание, необходимо наличие 4 первичных и 2 вторичных признаков.
Врачи могут начать исследование диагноза генетического состояния, когда у пациента обнаруживают аномалии конечностей. Это могут быть как лишние пальцы на руках и ногах, так и их недостаток. В медицине это называется «полидактилия». Чаще всего аномалия касается ног. Иногда пальцы вырастают короче и длиннее остальных. Эта особенность называется «брахидактилия». Ноги также могут быть короткими по длине.
У пациентов могут быть изменения в строении челюсти. Тауродонтизм — аномалия, при которой челюсть увеличивается в размерах, так как развитие тела зуба увеличено по отношению к корням. Чаще всего поражаются зубы в задней части полости рта.
Пациенты с синдромом часто имеют проблемы с координацией. Многие пациенты сообщают о неуклюжести в движениях. Они ходят с пятки на носок. Такие нарушения являются следствием проблем с мозжечком, подразделом мозга, ответственным за координацию. Дисфункция мозжечка может привести к дисфункции проводящих путей спинного нерва, которые передают сигналы между мозгом и мышцами.
Большинство пациентов с синдромом Лоуренса-Муна теряют зрение. Возникает «пигментный ретинит» — постепенная потеря зрения, которая прогрессирует по определённой схеме. Пигментный ретинит начинается с ночной слепоты, которая ухудшается с потерей способности различать цвета друг от друга, окончательно ухудшаясь до «туннельного зрения».
Было обнаружено, что люди, живущие с синдромом, имеют меньший, чем обычно, размер передних гипофизов и могут страдать от ряда различных осложнений. Передняя часть гипофиза отвечает за регулирование многих функций, включая метаболизм организма, эмоциональные реакции на раздражители, физический рост и репродуктивную способность. Обмен веществ в организме находится под контролем тиреотропного гормона. При его низком уровне люди будут испытывать множество различных симптомов: усталость, чувствительность к холоду, плохая способность концентрироваться, увеличение веса, запор, одышка.
Лечение[править | править код]
Группа врачей наблюдает за симптомами каждого отдельного пациента, чтобы понять тактику лечения. Ключевой момент в лечении — физиотерапия, направленная на улучшение ловкости. Чтобы восстановить походку, используют ортопедические скобы на лодыжки и стопы.
Слабая функциональная емкость переднего гипофиза, которая приводит к замедлению метаболизма, плохому росту и нарушению фертильности, может управляться заместительной гормональной терапией. Левотироксин — лекарство, которое имитирует функции гормона щитовидной железы и может ускорить метаболизм. Важно, чтобы пациенты находились под наблюдением офтальмолога. Нет лекарства, способного остановить ухудшение зрения при синдроме, но врачи могут помочь создать корректирующие линзы.
Для пациентов, живущих с синдромом Лоуренса-Муна, важно признать, что многие описанные выше трудности связаны с неврологической функцией мозга. Таким образом, важно защитить базовую функциональную способность мозга. Пассивность и избыточный вес усугубляют невропатию. Следует избегать употребления алкоголя и рекреационных наркотиков.
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
Ссылки[править | править код]
- https://rarediseases.org/rare-diseases/laurence-moon-syndrome/
- https://www.symptoma.com/en/info/laurence-moon-syndrome
- https://web.archive.org/web/20050327154205/https://malattierare.pediatria.unipd.it/pubblicaMR/mr_dx_ing.asp?mr=203
Источник