Лобэктомия код по мкб
Этиология и патогенез
Туберкулез — медленно развивающаяся бактериальная инфекция, которая, как правило, начинается в легких и может распространяться в другие органы. Чаще наблюдается у детей и взрослых людей старше 60 лет. Факторами риска являются перенаселенность и плохое питание. Пол, генетика значения не имеют.
В настоящее время эффективна терапия антибиотиками, но без лечения он может стать тяжелой хронической болезнью с быстрым развитием летального исхода.
Туберкулез является основной причиной смертности среди взрослого населения по сравнению с другими бактериальными инфекциями. Эта болезнь до сих пор широко распространена в развивающихся странах. В развитых государствах также высока заболеваемость, но в течение XX столетия она неуклонно снижалась благодаря успехам здравоохранения, хорошему питанию и нормальным условиям жизни населения. Однако с 1985 года заболеваемость резко возросла во всем мире. Этот новый рост обусловлен распространением штаммов туберкулезных палочек, которые развили высокую устойчивость к антибиотикам, а также увеличением ВИЧ-инфицированных и больных СПИДом, у которых сильно ослаблена иммунная система, что делает этих людей беззащитными перед инфекцией.
Большинство случаев туберкулеза вызывают бактерии Mycobacterium tuberculosis, которые передаются воздушно-капельным путем после кашля инфицированного человека. Несмотря на то что практически все люди в какой то момент своей жизни бывают инфицированы туберкулезными палочками, болезнь развивается только у малой части населения.
После попадания возбудителя заболевания в дыхательные пути вначале развивается легкая инфекция легких. Выздоровление в этом случае зависит от силы иммунной системы человека. У большинства здоровых людей эта инфекция не прогрессирует. Однако часть туберкулезных палочек откладывается в легочной ткани в латентном состоянии, и болезнь может вспыхнуть позже, при ослаблении иммунитета у данного человека. В некоторых случаях возбудитель заболевания попадает в кровь и разносится по организму. В редких случаях инфекция развивается не в легких, а в других органах.
Очень высока заболеваемость туберкулезом у людей с ослабленной иммунной системой. В эту группу риска входят пациенты, инфицированные ВИЧ, диабетики, больные, принимающие иммуносупрессанты, с хроническими заболеваниями легких, а также недоедающие люди, живущие в перенаселенных и антисанитарных условиях. В основном, самыми предрасположенными к заболеванию туберкулезом группами населения являются люди пожилого возраста и дети.
Симптомы
Могут появиться при развитии первоначальной инфекции (у большинства людей они отсутствуют):
— сухой кашель;
— общее недомогание.
Обычно в течение 2–6 недель появляются другие симптомы, но прогрессирование может идти и намного быстрее.
Поздние симптомы включают:
— персистирующий кашель с зеленоватой или желтоватой мокротой, в которой иногда видны прожилки крови;
— боль в груди при глубоком вдохе;
— одышку;
— повышение температуры;
— плохой аппетит и потерю веса;
— обильную потливость ночью;
— слабость.
Диагностика
При отсутствии лечения легочного туберкулеза возможно распространение инфекции в ткани перикарда. Помимо этого, через кровь она может проникнуть в головной мозг, кости и другие органы.
Нелегочные формы развиваются очень медленно, что сопровождаются неспецифичными проявлениями, потому так трудна диагностика этих форм болезни. Например, симптомы туберкулеза желудочно-кишечного тракта очень похожи на болезнь Крона.
При подозрении на развитие заболевания (по симптомам и результатам общего осмотра пациента) следует сделать флюорографию или компьютерную томографию, чтобы оценить поражение легких. Если кашель продуктивный, необходимо взять образец мокроты для определения вида бактерий и проведения теста на чувствительность к антибиотикам. Пока проводятся анализы, пациенту следует назначить комбинированный курс противотуберкулезных препаратов.
Иногда для получения образца легочной ткани для исследований делают бронхоскопию. Помимо этого, при подозрении на развитие нелегочных форм туберкулеза следует взять образцы тканей из других органов, чтобы исследовать их на наличие инфекции.
Людям, недавно бывшим в контакте с больными и инфицированными, необходимо пройти диспансеризацию. При этом делают флюорографию, реакцию Манту, при которой под кожу вводят вещество, выделяемое туберкулезными палочками. Место инъекции затем осматривают через 2–3 дня. Положительная реакция указывает на инфицирование туберкулезными палочками.
Лечение
При подтвержденном диагнозе больной может лечиться дома при условии удовлетворительного самочувствия. Врач назначит комбинацию противотуберкулезных лекарств, которые придется принимать минимум 6 месяцев.
Благодаря комбинированному лечению, у туберкулезных палочек не развивается резистентность к антибиотикам. Выбор лекарств зависит от тяжести инфекции, чувствительности и резистентности возбудителя к конкретным антибиотикам, а также от обширности поражения других органов помимо легких. Болезнь может поражать такие труднодоступные для лекарств органы, как кости; в этих случаях требуется очень продолжительная терапия.
При туберкулезе необходимо пройти полный курс лечения. Если пациент часто забывает принимать назначенные препараты, то имеет смысл проводить лечение в специализированных центрах под непосредственным наблюдением врача.
Следует регулярно делать флюорографию и анализ крови для мониторинга реакции и определения побочных эффектов назначенной терапии.
При строгом соблюдении режима большинство людей полностью выздоравливают. Однако при инфицировании одним или двумя штаммами резистентных туберкулезных палочек, тяжелом иммунодефиците или в случае обширных поражений туберкулез может закончиться летальным исходом.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Рак бронхов.

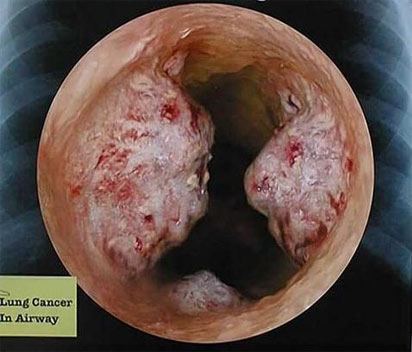
Рак бронхов при бронхоскопии
Описание
Рак бронхов и легкого обычно рассматривают вместе, объединяя их названием «бронхопульмональный рак». Различают две формы: центральный рак легкого, исходящий из крупного или мелкого бронха, и периферический рак, развивающийся из самой ткани легкого. Различают центральный рак легкого, растущий преимущественно внутри- или перибронхиапьно (80% случаев); периферический рак; редко диагностируется медиастинальная форма, милиарный (узелковый) карциноз и.
Симптомы
Симптомы бронхопульмонального рака различны в зависимости от того, где возникает первичная опухоль — в бронхе или в ткани легкого. При раке бронха (центральный рак)заболевание обычно начинается с сухого надсадного кашля, а затем появляется мокрота, нередко с примесью крови. Очень характерно для этой формы периодическое беспричинное возникновение воспаления легкого — так называемого пневмонита, сопровождающегося усилением кашля, высокой температурой, общей слабостью, иногда болями в груди. Причиной развития пневмоиитов служит временная закупорка бронха опухолью вследствие присоединяющегося воспаления. При этом наступает ателектаз (безвоздушность) того или иного сегмента или доли легкого, который неизбежно сопровождается вспышкой инфекции в ателектазировавном участке. При уменьшении воспалительного компонента вокруг опухоли или распаде ее просвет бронха снова частично восстанавливается, ателектаз исчезает, и все явления временно прекращаются с тем, чтобы вспыхнуть вновь через несколько месяцев. Очень часто эти «волны» пневмонита принимают за грипп, обострение бронхита и проводят медикаментозное лечение, не обследуя больного рентгенологически. В других случаях проводят просвечивание легких по стихании явлений пневмонита, когда исчезает характерный для рака симптом ателектаза, и болезнь остается нераспознанной. В дальнейшем течение заболевания принимает стойкий характер: упорный кашель, нарастающая слабость, повышение температуры и боли в груди. Нарушения дыхания могут быть значительными при развитии гиповентиляции и ателектаза доли или всего легкого. Для периферического рака легкого, развивающегося в самой легочной ткани, начало болезни почти безсимптомно. В этих стадиях опухоль нередко обнаруживают случайно при профилактическом рентгенологическом обследовании больного. Лишь с увеличением размеров, присоединяющимся воспалением или при прорастании опухолью бронха или плевры возникает яркая симптоматика сильных болей, кашля с повышением температуры. В запущенной стадии вследствие распространения опухоли в полость плевры развивается раковый плеврит с прогрессирующим накоплением кровянистого выпота.
Причины
Развитию рака бронхов могут предшествовать хронические воспалительные процессы: хроническая пневмония, бронхоэктатическая болезнь, хронический бронхит, рубцы в легком после ранее перенесенного туберкулеза Немалую роль играет и курение, так как, согласно большинству статистик, рак легкого у курящих наблюдается значительно чаще, чем у некурящих. Так, при выкуривании двух и больше пачек сигарет в сутки частота рака легкого возрастает в 15- 25 раз. Другие факторы риска — работа на асбестовом производстве, облучение.
Лечение
Выбор лечения зависит от гистологической формы рака, его распространенности, наличия метастазов. При немелкоклеточном раке лёгкого лечение рака легкого может быть как чисто хирургическим, так и комбинированным. Последний метод дает лучшие отдаленные результаты. При комбинированном лечении его начинают с проведения дистанционной гамма-терапии на зону первичной опухоли и метастазов. После интервала в 2-3 педели предпринимают хирургическое вмешательство: удаление всего легкого — пульмонэктомия — или удаление одной (двух) доли — лобэктомия и билобэктомия. Операции на легком, особенно у ослабленных раковых больных, — крайне ответственное и тяжелое вмешательство, требующее специальной подготовки больного, высокой квалификации хирурга, умелого обезболивания и тщательного послеоперационного ухода. Подготовка больных складывается из общеукрепляющих средств — полноценного, богатого белками и витаминами питания, противовоспалительной терапии в виде общей антибиотико- и сульфаннламидотерапии, а также местного подведения антибиотиков через бронхоскоп (лечебные бронхоскопии), назначения тонизирующих сердечно-сосудистых средств и лечебной, особенно дыхательной, гимнастики. В послеоперационном периоде больной должен быть обеспечен постоянной подачей кислорода. По выходе из наркоза ему придают полусидячее положение и внимательно следят за состоянием пульса, артериального давления, частотой дыхания и за общим видом больного. Кроме того, в первые 2-3 суток проводят активную аспирацию из плевральной полости через оставленные дренажи с помощью отсоса. Необходим постоянный контроль за активной аспирацией из дренажей, ибо задержка излившейся крови и воздуха в плевре угрожает смещением средостения с тяжелыми расстройствами деятельности сердца и возможностью последующего нагноения с развитием эмпиемы плевры. Обычно после операции назначают курс антибиотиков и другие медикаменты в зависимости от состояния больного, объема операции и возникающих осложнений. Режим питания больных не меняется, за исключением первых дней, когда диета несколько ограничена. В послеоперационном периоде со второго дня начинают дыхательную гимнастику для улучшения кровообращения и предупреждения застойной пневмонии в здоровом легком. Рецидивы рака легкого возникают после недостаточно радикальных операций, обычно в виде возобновления роста опухоли в оставленной культе бронха в тех случаях, когда имелась значительная инфильтрация его стенки далеко за видимыми пределами опухоли. Лечение рецидивов обычно сугубо паллиативное. При диссеминированной форме заболевания основным методом лечения является химиотерапевтический. В качестве дополнительного метода применяют лучевую терапию. Оперативное вмешательство применяют очень редко. При распространённом раке, наличии отдалённых метастазов, поражении надключичных лимфатических узлов или экссудативном плеврите показана комбинированная химиотерапия. При отсутствии эффекта от химиотерапии или наличии метастазов в головном мозге облучение даёт паллиативный эффект. При очень распространенных, неоперабельных формах рака легкого с паллиативной целью проводят дистанционную гамма-терапию или курсы химиотерапии, иногда комбинируя оба эти метода. Паллиативная лучевая терапия или лечение противоопухолевыми средствами позволяет получить временное улучшение и продлить жизнь больному. Метастазирование рака легкого идет как лимфогенным, так и гематогенным путем. Поражаются лимфатические узлы корня легкого, средостения, а также более отдаленные группы на шее, в надключичной области. Гематогенно рак легкого распространяется в печень, кости, головной мозг и во второе легкое. Ранним метастаэированием и агрессивным течением отличается мелкоклеточный рак. Прогноз при раке легкого зависит в первую очередь от стадии процесса, а также от гистологической картины опухоли — очень злокачественно протекают анаплазированные формы. При немелкоклеточном раке лёгкого выживаемость — 40-50% в I стадии и 15-30% во II стадии. В запущенных или неоперабельных случаях лучевая терапия даёт 5-летнюю выживаемость в пределах 4-8%. При ограниченном мелкоклеточный раке у больных, получивших комбинированную химиотерапию и облучение, показатели долговременной выживаемости колеблются от 10 до 50%. В случаях распространённого рака прогноз неблагоприятный. Максимальная выживаемость достигается после расширенного удаления медиастинальных лимфатических узлов. Радикальное хирургическое вмешательство (пульмонэктомия, лобэктомия с удалением регионарных лимфатических узлов) удается провести лишь у 10-20% больных, когда рак легкого диагностирован в ранних стадиях. При местно-распространенной форме заболевания производят расширенную пульмонэктомию с удалением бифуркационных, трахеобронхиапьных, нижних паратрахеальных и средостенных лимфатических узлов, а также при необходимости с резекцией перикарда, диафрагмы, грудной стенки. Если операция невозможна из-за распространенности процесса или в связи с наличием противопоказаний, проводят лучевую терапию. Объективный эффект, сопровождающийся существенным симптоматическим улучшением, достигается при этом у 30-40% больных.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Документ показан в сокращенном демонстрационном режиме! |
Получить полный доступ к документу
Для покупки документа sms доступом необходимо ознакомиться с условиями обслуживания
Я принимаю Условия обслуживания
Продолжить
Министерство здравоохранения Республики Казахстан
Институт развития здравоохранения
Протоколы
диагностики и лечения заболеваний
(для стационаров акушерско-гинекологического профиля)
Алматы 2007 г.
Тубэктомия
1. Тубэктомия
2. Код протокола: H-O-014
3. Код (коды) по МКБ-10:
O00 Внематочная (эктопическая) беременность
N70 Сальпингит и оофорит
N80.2 Эндометриоз маточной трубы
O00.1 Трубная беременность
4. Определение: Тубэктомия — оперативное вмешательство с удалением патологически измененной маточной трубы.
5. Классификация: не указана
6. Показания к госпитализации экстренные
7. Диагностические критерии:
7.1. Жалобы и анамнез При наличии жалоб на боли внизу живота и/или нарушение менструального цикла у женщин фертильного возраста всегда необходимо допускать возможность эктопической беременности.
7.2. Физикальное обследование При влагалищном исследовании — образование в области придатков. Нарушение менструальной функции.
7.3. Лабораторные исследования При внематочной беременности — повышение ХГЧ. При тубоовариальном образовании — сактосальпингсе, пиосальпингсе в общем анализе крови сдвиг лейкоцитарной формулы влево, повышение СОЭ.
При наличии маточного кровотечения и болей внизу живота сначала необходимо выяснить, беременна ли женщина. Для выявления беременности рекомендуют проводить исследование сыворотки крови. Самый чувствительный тест на беременность — определение ХГЧ в сыворотке крови, тест становится положительным (содержание ХГЧ более 10-20 МЕмл) уже за неделю до ожидаемого дня наступления менструального кровотечения. Исследование мочи для выявления беременности — менее
чувствительный метод диагностики беременности: положительный результат свидетельствует о наличии беременности, однако отрицательный результат эктопическую
беременность полностью не исключает. Если результат теста на беременность положительный, с помощью УЗИ определяют месторасположение плодного яйца. При трансвагинальном сканировании возможно установление эктопической беременности с вероятностью почти 100% через 41 день после последнего менструального кровотечения.
7.4. Инструментальные исследования УЗИ — образование в придатках
7.5. Показания для консультации специалистов по показаниям
7.6. Дифференциальный диагноз При проведении дифференциальной диагностики необходимо учитывать уровень ХГЧ в сыворотке крови и результаты УЗИ. Содержание ХГЧ в сыворотке крови выше 1000 МЕ/мл при отсутствии плодного яйца в полости матки на основании УЗИ в 100% случаев
свидетельствует об эктопической беременности. Локализацию эктопической беременности, размеры плодного яйца или эмбриона обычно подтверждают с помощью лапароскопии, лапаротомии.
8. Перечень основных диагностических мероприятий:
1. Общий анализ крови
2. Общий анализ мочи
3. Биохимический анализ крови
4. Коагулограмма
5. ЭКГ
6. Моча или кровь на ХГ
7. Дополнительные диагностические мероприятия:
8. Бакпосев
9. ИФА, ПЦР (хламидии, гонорея, трихоманады)
Перечень дополнительных диагностических мероприятий:
1. HbsAg
Источник
