Лимфома из клеток мантии код мкб
C81
C81.0
C81.1
C81.2
C81.3
C81.7
C81.9
C82
C82.0
C82.1
C82.2
C82.7
C82.9
C83
C83.0
C83.1
C83.2
C83.3
- ретикулосаркома
C83.4
C83.5
C83.6
C83.7
C83.8
C83.9
C84
C84.0
C84.1
C84.2
C84.3
C84.4
C84.5
C85
C85.0
C85.1
C85.7
C85.9
C88
C88.0
C88.1
C88.2
C88.3
C88.7
C88.9
C90
C90.0
C90.1
C90.2
C91
C91.0
C91.1
C91.2
C91.3
C91.4
- лейкемический ретикулоэндотелиоз
C91.5
C91.7
C91.9
C92
C92.0
C92.1
C92.2
C92.3
- хлорома
- гранулоцитарная саркома
C92.4
C92.5
C92.7
C92.9
C93
C93.0
C93.1
C93.2
C93.7
C93.9
C94
C94.0
C94.1
C94.2
C94.3
C94.4
C94.5
C94.7
C95
C95.0
C95.1
C95.2
C95.7
C95.9
C96
C96.0
- нелипидный ретикулоэндотелиоз
- ретикулез
C96.1
C96.2
C96.3
C96.7
C96.9
Источник
Лимфома из клеток мантийной зоны (синоним – мантийноклеточная лимфома) – редкий подвид неходжкинской лимфомы, который развивается у 2-3 из каждых 100 000 человек. Чаще всего страдают от патологии пациенты пожилого возраста – средний возраст – 65 лет. Мужчины заболевают ежегодно примерно в 4 раза чаще, чем женщины. В международной классификации болезней (МКБ-10) лимфома из клеток мантийной зоны обозначается кодом C83.1.
В чем суть заболевания?

Для мантийноклеточной лимфомы характерно поражение лимфоузлов, селезенки, печени и костного мозга
Большинство клеток организма живут только в течение ограниченного времени и должны постоянно меняться – делиться. Клеточное деление приводит к образованию двух идентичных дочерних клеток из одной. Процесс похож на копирование – дублируется вся информация клетки. Из-за ошибок естественный цикл может выйти из равновесия. Поскольку клетка продолжает делиться, она распространяет «ошибочную» информацию.
Деление и специализация В-лимфоцитов происходят в так называемых зародышевых центрах, которые также именуют лимфоидными фолликулами. Это сферические B-клеточные скопления, которые встречаются в местах с большим количеством патогенов – особенно в лимфатических узлах, селезенке и миндалинах. При мантийноклеточной лимфоме наблюдается увеличение количества «дефектных» В-лимфоцитов. Злокачественные клетки напоминают В-лимфоциты, которые обычно находятся в пограничной области – мантийной зоне.
Эксперты считают, что клетки этой лимфомы являются результатом неправильного развития мантийных клеток. Дефектные опухолевые клетки сначала накапливаются там, где они образуются – в лимфатических узлах или селезенке – и вызывают соответствующие симптомы. С дальнейшим распространением их по всему телу могут возникать системные симптомы.
Причины
Точная причина развития лимфомы из различных клеток мантийной зоны до конца не изучена. У многих пациентов имеются опухолевые клетки с характерным изменением генетической информации – в ходе деления возникают изменения на 11 и 14 парах хромосом. В результате генетического дефекта увеличивается синтез циклина D1, который контролирует деление и рост клеток. Это приводит к неконтролируемому увеличению количества В-лимфоцитов.
Факторы, которые вызывают эту транслокацию, также неизвестны, но некоторые химические вещества и радиация могут увеличить риск развития генетических мутаций.
Симптомы

При заболевании лимфомы ощущается сильная слабость и вялость во всем организме
Накопление злокачественных клеток приводит к увеличению лимфатических узлов и селезенки. В большинстве случае лимфоузлы и селезенка не реагируют на давление или прикосновение болью, поэтому патология зачастую выявляется только на поздних стадиях.
Клетки лимфомы также оседают в костном мозге: они препятствуют нормальному образованию клеток крови и, таким образом, вызывают симптомы, которые могут возникать и при других, более безвредных заболеваниях и инфекциях. Многие пациенты с лимфомой ощущают сильную слабость и снижение производительности труда.
Причиной этой слабости является отсутствие эритроцитов, которые отвечают в организме за перенос кислорода. Образование лейкоцитов, особенно нейтрофильных гранулоцитов и «здоровых» В-лимфоцитов, также ограничено при вовлечении костного мозга. Снижение концентрации лейкоцитов приводит к повышенной восприимчивости к инфекциям. Уменьшенное количество тромбоцитов – клеток, которые участвуют в заживлении ран, – может косвенно увеличивать кровоточивость десен, провоцировать кровотечение из носа. Если клетки мантийноклеточной лимфомы накапливаются в желудочно-кишечном тракте (25-60%) или в центральной нервной системе (4-20%), могут возникать симптомы, связанные с этими органами – нарушения пищеварения и неврологические расстройства.
В-симптомы – лихорадка, ночная потливость и потеря веса – возникают только у половины пациентов с мантийноклеточной лимфомой.
Диагностика

С помощью анализа иммунофенотипирования можно узнать, в какой стадии развития находятся злокачественные клетки лимфомы
В начале каждого диагностического обследования обычно собирается анамнез. При физическом осмотре врач может выявить увеличенные лимфатические узлы. Изменение органов брюшной полости – увеличение селезенки или печени – врач часто может распознать и без технических вспомогательных средств. Чтобы выяснить, действительно ли пациент страдает от лимфомы из клеток зоны мантии, необходимо провести обследование крови, а затем осмотреть увеличенный лимфоузел.
Если клетки лимфомы оседают в костном мозге, они мешают нормальному образованию крови, это приводит к отклонениям в картине крови. С помощью общего анализа можно выявить количество красных и белых кровяных телец, а также тромбоцитов. Поскольку лимфома не выявляется в анализах крови на ранней стадии, могут потребоваться дополнительные обследования.
Если возникает подозрение на лимфому, проводится гистологическое исследование лимфатической ткани, которое помогает точно поставить диагноз. Ткань для исследования берут из увеличенных лимфоузлов. Хирургическая процедура обычно не занимает много времени и часто выполняется в амбулаторных условиях под местной анестезией.
Существуют также варианты лимфом из клеток мантийной зоны, которые очень похожи на другие типы злокачественных новообразований: хроническую лимфоцитарную лейкемию или диффузную В-крупноклеточную лимфому. Поэтому всегда необходимо проводить дополнительные анализы. С помощью так называемой флуоресцентной гибридизации можно выявить генетические мутации, типичные для мантийноклеточной лимфомы.
Другое исследование относится к скорости роста опухолевых клеток: ее определяют с помощью теста на антитела и выражают в процентах. Чем выше этот процент, тем быстрее делятся раковые клетки. Патологоанатом также исследует поверхностные структуры опухолевых клеток, что называется иммунофенотипированием. Также с помощью иммунофенотипирования можно узнать, в какой стадии развития находятся злокачественные клетки.
Если диагноз «мантийноклеточная лимфома» подтвержден, определение стадии имеет большое значение в выборе лечения и прогнозе заболевания. Проводится ультразвуковое обследование, компьютерная томография и исследование костного мозга.
Классификация
Уровень стадии заболевания зависит от того, в какой степени лимфома распространилась в организме и от каких симптомов страдает пациент. Для этой цели используется относительно простая схема, которая установлена на международном уровне для оценки стадии заболевания – классификация Анн-Арбор. В классификации учитывают не только лимфатические узлы, но и органы вне них.
Классификация Анн-Арбор:
- I стадия: затронут один лимфоузел или один орган вне лимфатической системы.
- II стадия: вовлечение двух или более областей лимфатических узлов на одной стороне диафрагмы или органов, а также тканей или органов вне лимфатической системы.
- III стадия: вовлечение двух или более областей лимфоузлов или органов вне лимфатической системы с обеих сторон диафрагмы.
- IV стадия: нелокализованное, диффузное или распространенное вовлечение одного или нескольких экстралимфатических органов с вовлечением лимфоидной ткани или без нее.
Дополнительные обозначения в зависимости от наличия или отсутствия симптомов:
- A: отсутствуют симптомы.
- В: присутствует лихорадка >38 °C, ночная потливость и внезапная потеря веса.
Лечение
Примерно у 10-15% пациентов мантийноклеточная лимфома протекает бессимптомно. В этих случаях начало терапии часто задерживается на некоторое время. Тем не менее, в течение этого времени болезнь должна регулярно контролироваться, так как некоторые изначально вялотекущие лимфомы могут превращаться в агрессивные формы.
Терапия не начинается до тех пор, пока не появляются значимые симптомы: увеличение размера лимфоузлов или появления новых патологий. Некоторые лабораторные значения могут указывать на прогрессирование заболевания (например, значение лактатдегидрогеназы, количество лейкоцитов).
Радиотерапия

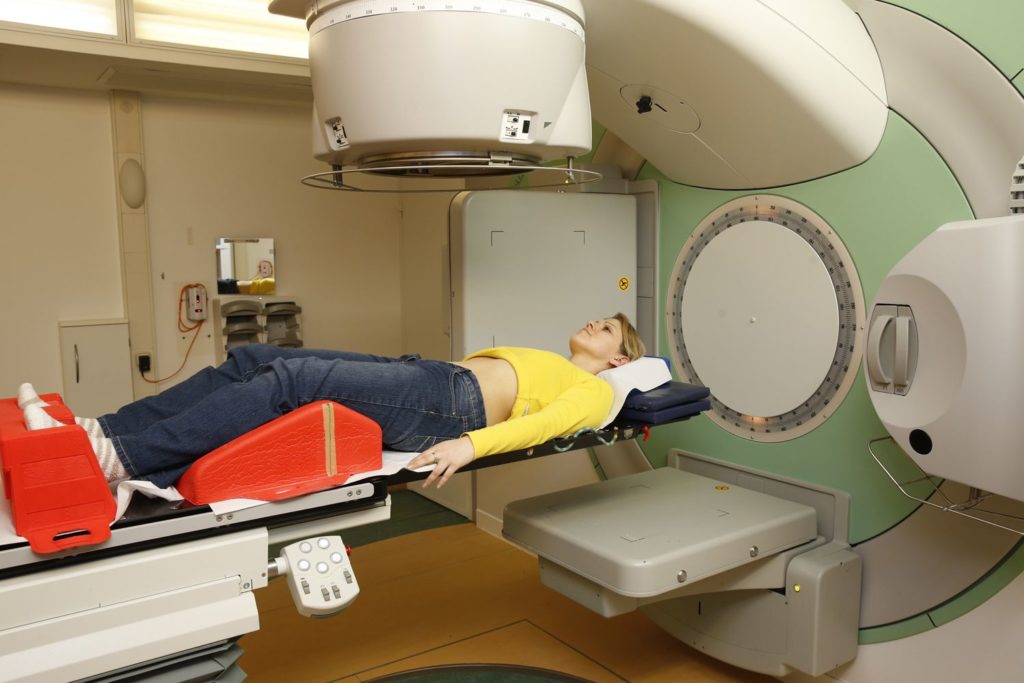
Облучение эффективно только в краткосрочной перспективе, если заболевание находится на 3-4 стадии
Если мантийноклеточная лимфома выявляется на I и II стадии и сопровождается незначительным увеличением лимфоузлов, она может быть подавлена лучевой терапией. Опухолевые клетки обычно более чувствительны к радиации, чем окружающие здоровые клетки организма. Как и при химиотерапии, лучевая терапия подразделяется на несколько этапов. Большую часть времени облучают определенные области тела, в которых присутствует наибольшее количество злокачественных клеток.
Поскольку на ранней стадии лимфома диагностируется только у 10-15% пациентов, лучевая терапия широко не используется. Облучение лимфомы на III-IV стадиях эффективно только в краткосрочной перспективе.
Химиотерапия
Основой большинства подходов к лечению лимфомы являются химиотерапевтические препараты, которые используются в разных комбинациях или дозировках. Химиотерапия – это лекарственная терапия, которая непосредственно повреждает опухолевые клетки. Поскольку раковые клетки размножаются быстро и неконтролируемо, они особенно восприимчивы к цитостатическим препаратам.
Химиотерапия влияет на все тело и разрушает не только видимые большие опухоли, но и иногда здоровые клетки организма. Цитостатические препараты можно вводить в комбинации с другими средствами. Обычно пациенту вводят лекарства через капельницу, но на фармацевтическом рынке также продаются цитостатические таблетки. Поскольку только одна часть опухолевых клеток может быть повреждена с помощью сеанса химиотерапии, обычно она назначается в несколько циклов с интервалом в несколько дней или недель.
Иммунохимиотерапия
В сочетании с химиотерапией, при лимфоме часто назначаются антитела
Если в дополнение к цитостатическим средствам вводят антитела, это называют иммунохимиотерапией. Моноклональные антитела не разрушают напрямую быстрорастущие клетки, но помогают иммунитету распознавать их поверхностные структуры. В зависимости от того, какое антитело используется, оно оказывает прямое вредное воздействие на опухолевые клетки. Антитела часто назначаются в сочетании с химиотерапией. Однако их также можно вводить отдельно в качестве поддерживающей терапии.
Поддерживающая терапия
Если возможно подавить лимфому иммунохимиотерапией, следует использовать поддерживающую терапию Ритуксимабом. Цель поддерживающей терапии – сохранить успех лечения на длительное время. Поскольку Ритуксимаб еще не одобрен для поддерживающей терапии при мантийноклеточной лимфоме, необходимо согласовать применение с лечащим врачом.
Прогноз
Примерно у 9 из 10 пациентов мантийноклеточная лимфома поражает органы вне лимфатической системы. Большинство мантийноклеточных лимфом диагностируются на III-IV стадии по классификации Анн-Арбор. Поскольку это очень агрессивная неходжкинская лимфома, лечение обычно начинается сразу после выявления заболевания. На I и II стадии болезнь может быть вылечена лучевой терапией, в то время как на III и IV стадии ее можно только подавить.
Индивидуальные различия в продолжительности жизни очень велики, поскольку пациенты отличаются по возрасту, состоянию здоровья и сопутствующим болезням. В среднем большинство пациентов с лимфомой из клеток мантийной зоны выживают в первые 3-5 лет после постановки диагноза.
Источник
В-клеточная лимфома – это разновидность неходжкинских новообразований. Заболевание возникает на фоне бесконтрольного деления В-лимфоцитов, принимающих клетки и ткани организма за чужеродные. Лимфоидные клетки угнетаются, нарушается их питание. В-лимфоциты объединяются в злокачественный очаг. Лимфатические узлы наиболее подвержены злокачественным патологиям первичного либо приобретённого характера. Вторичная опухоль считается метастазом другого онкологического процесса.
Код по МКБ-10 у В-клеточной лимфомы С85.1. Опухоль может состоять из В-клеток фолликулярного центра (GSB-тип). Диффузионная негерминальная патология представлена non GSB-типом.
Группа риска
Неходжкинские лимфомы диагностируются всё чаще. Новообразование может возникнуть у людей любого возраста. Чаще диагностируется у пожилых пациентов. Пик заболеваемости приходится на 65 лет.
Данная лимфома способна поражать любые внутренние органы. Агрессивный характер патологии вызывает недостаточность жизненно-важных систем. При отсутствии лечения шанс на выживание равен нулю. Химиотерапия способна вылечить болезнь и ввести человека в стойкую ремиссию, увеличив срок жизни.
Лимфома Ходжкина состоит из макрофагальных и моноцитарных клеток. Болезнь представляет лимфогранулематоз. Клеточный состав является главным отличием болезни от неходжкинских патологий.
Гистология лимфомы Ходжкина
Этиология заболевания
Почему возникает первичная Бета клеточная лимфома, учёные уточняют до сих пор. Известно лишь, что, как любой рак, патология возникает на фоне указанных факторов:
- Врождённые или приобретённые болезни, угнетающие иммунитет (ВИЧ-инфекция, СПИД).
- Хронические вирусные поражения гепатитом, герпесом и т.д.
- Лимфома может наблюдаться при аутоиммунных нарушениях.
- Клеточная мутация наследственного характера.
- Проживание в экологически опасной зоне.
- Длительный контакт с радиацией.
- Хронические воспалительные процессы внутренних органов, вызванные патогенными бактериями.
- Пожилой возраст.
- Избыточный вес.
- Применение цитостатиков и ионизирующего облучения для лечения других онкологических проблем.
- Пересадка костного мозга или внутренних органов.
- Издержки профессии, вынуждающие контактировать с канцерогенами.
Выявлено положительное влияние антибиотиков на лимфому. Длительный приём некоторых антибактериальных препаратов способствует развитию опухоли лимфоидной ткани.
Стадии
При неходжкинской В-клеточной лимфоме выделяют 4 стадии развития болезни:
- I стадия характеризуется формированием онкологического процесса в единственном лимфоузле.
- На II этапе опухоль проникает в 2 и более лимфоузла, распространяясь по одной стороне диафрагмы.
- При III стадии страдают лимфатические узлы со всех сторон.
- IV стадия редко поддается лечению, потому что злокачественные клетки поражают всю лимфатическую систему и формируют вторичные очаги в отдалённых органах.
Лимфома под кожей
Классификация лимфом
Подтипы В-клеточной лимфомы:
- Диффузная крупноклеточная лимфома (код по МКБ-10 С83.3) развивается в любом отделе человеческого тела и встречается чаще других патологий данного вида. Состав опухоли может относиться к центробластным или иммунобластным клеткам.
- Лимфоцитарная мелкоклеточная патология. Развивается в крови пожилых людей, формирует лимфоцитарную лейкемию. Опухоль состоит из малых клеток.
- Пролимфоцитарный лейкоз возникает из клеток лимфоцитов, которые мутировали и потеряли функцию защиты организма. Для патологии не характерен нодулярный рост.
- Новообразование в селезёнке развивается медленно. Симптомы поражения проявляются поздно, поэтому орган не удаётся спасти.
- Волоскоклеточная патология развивается в клетках костного мозга. Лимфоцит видоизменяется и не выполняет заданные функции.
- Лимфоплазматический очаг отличается крупным размером. Долгое время находится в латентной форме. Поражает забрюшинное пространство. Обычно развивается у молодых женщин.
- Мальт-лимфома развивается в лимфоидной ткани органов ЖКТ и мочеполовой системы. Состоит из клеток промежуточного типа.
- Нодальная опухоль развивается медленно. Имеет благоприятный прогноз. Поражает любые лимфатические узлы.
- Экстранодальная патология локализуется внутри органов.
- Для узловой лимфомы характерно множественное поражение внутреннего органа. Заболевание имеет высокий уровень злокачественности.
- Медиастинальная (тимическая) опухоль средостения развивается в верхнем отделе грудной клетки. Диагностируется у пациентов среднего возраста.
- Анапластическая патология поражает лимфоузлы шеи и подмышечных впадин. Раковые клетки стремительно распространяются по организму, поражая отдалённые структуры. Alk-негативная опухоль диагностируется у 50% взрослых. Прогноз отрицательный. Аlk-позитивная лимфома обычно встречается у детей и отличается удовлетворительным прогнозом.
Лимфома подмышек
- Новообразование маргинальной зоны представлено лимфосаркомой. Поражается лимфоидная ткань забрюшинного пространства. Обычно опухоль крупнозернистая. Пациент испытывает постоянную сильную боль в области опухоли.
- Мантийноклеточная патология развивается экстранодально. Состоит из клеток мантийной области. Плохо реагирует на цитостатические средства. Очаг составляют зрелые лимфоидные элементы идентичные клеткам мантии.
- При лимфоме Беркитта отмечается повышенная полиферативная активность опухолевых клеток. Очаги возникают в лимфатической, кровеносной и кроветворной система Х.
Опухоль бывает крупно- и мелкоклеточной, индолентной, агрессивной и высокоагрессивной.
При вялотекущей форме возрастает риск рецидивов. С такой патологией люди живут не больше 7 лет. Индолентный тип лимфомы представляют лимфоцитарные, многоклеточные новообразования и Бета-клеточные опухоли маргинальной зоны.
С заболеванием агрессивной степени выживаемость пациентов резко сокращается в течение 2-3 месяцев. Для патологии характерны ярко выраженные симптомы. Очаг бывает диффузный крупноклеточный или смешанный и иммунобластный диффузный.
При обнаружении высокоагрессивной лимфомы Беркитта или лимфобластной опухоли больному осталось жить считанные недели или дни.
Клиника болезни
При лимфоме признаки нарушений в организме нарастают по мере увеличения опухоли. Первые тревожные симптомы – воспаление лимфатических узлов в одной или нескольких областях тела.
Обследование лимфатических узлов
В течение 3 недель больной отмечает появление перечисленных изменений:
- Резкое снижение массы тела;
- Высокая температура;
- Вялость и сонливость;
- Повышенное потоотделение во время ночного сна;
- Бледность и серость кожи;
- Синяки и подкожные кровоизлияния;
- Онемение участков тела, обычно конечностей;
- Развивается апластическая анемия.
Специфические симптомы зависят от локализации новообразования:
- При поражении кожи человек отмечает постоянный зуд в определённой области.
- При лимфоме органов желудочно-кишечного тракта характерны расстройства стула, тошнота, рвота и боль в брюшине.
- Для поражения области средостения свойственно развитие кашля и одышки.
- Если опухоль давит на суставы, человек испытывает боль, нарушается двигательная функция конечности.
- Лимфома селезёнки отличается значительным увеличением органа и деформацией живота.
- Если поражены миндалины, изменяется голос, появляется першение в горле и боль при глотательных движениях.
- Вторичные очаги в центральной нервной системе и головном мозге ухудшают зрение, провоцируют головные боли и паралич.
С поражением костного мозга связано возникновение лейкоза.
На фоне лимфомы может развиться плоскоклеточная опухоль головы или шеи.
Указанные симптомы могут указывать на неопасное заболевание, поэтому важно оценить злокачественность патологии.
Диагностические меры
Неуточнённая опухоль не подвергается лечению. Важно дифференцировать клетки очага и уточнить диагноз. Онкологи назначают комплекс инструментально-диагностических исследований:
- Клинические анализы мочи и крови.
- Ультразвуковая диагностика органов брюшной полости и лимфатических узлов шеи, ключицы, паха и других областей.
- Для уточнения состояния области средостения, органов дыхания и костной ткани проводят рентгенографию.
- Определение онкомаркеров, в частности, титры Бета-2-микроглобулина и белковые соединения.
- Пункции ликвора и костного мозга.
- Магнитно-резонансная и компьютерная томографии.
- Гистологическое исследование тканей опухоли предоставляет заключительный диагноз.
Лечебная тактика
Лечение назначается, опираясь на индивидуальные особенности пациента и лимфомы. Онкологи подбирают протокол исходя из размера очага, степени злокачественности и стадии болезни.
Для борьбы с В-клеточной лимфомой применяют химиотерапию. В зависимости от этапа развития патологии, курс цитостатиков включает один или несколько химиопрепаратов.
Влияние химии улучшает лучевая терапия. В роли самостоятельного лечения ионизирующее облучение применяется на первой стадии заболевания для высокодифференцированных новообразований и при вовлечении в онкологический процесс костной ткани.
При агрессивной опухоли, распространившей клетки по всем отделам организма, лучами воздействуют на самый агрессивный участок.
Если заболевание возвращается повторно, симптомы и течение болезни проходят в более тяжёлой форме. Рекомендована срочная пересадка костного мозга.
Крупные опухоли удаляют хирургически. Резекция злокачественного очага вместе с частью здоровой лимфоидной ткани сопровождается лучевой и химиотерапией. Метод увеличивает жизненные шансы пациента в 3 раза. Пятилетняя выживаемость при адекватном лечении встречается у большей части обратившихся больных.
Прием цитостатических средств негативно влияет на здоровые клетки организма. Подавляется иммунитет. Для нормализации защитных сил пациенту назначают иммунотерапию с применением интерферон-содержащих препаратов.
При терминальной стадии заболевания рекомендована паллиативная терапия для снятия симптомов интоксикации и улучшения качества жизни онкобольного.
Когда человек узнает о наличии злокачественного процесса, нередко случаются психические расстройства и глубокая депрессия. В таком случае необходима консультация психолога и поддержка близких людей. Оптимистически настроенные пациенты лучше справляются с лимфомой и быстрей входят в ремиссию.
Нетрадиционная медицина не способна исцелить человека от рака. Приём народных средств усугубит течение болезни и позволит опухолевым клеткам основательно проникнуть в организм больного. Гомеопатические препараты могут использоваться как поддерживающая терапия после основного лечения и назначения врача.
При развитии лейкемии на фоне облучения и приёма цитостатиков также рекомендуется трансплантация костного мозга. Метод позволяет возобновить кроветворный процесс и побороть онкологические проблемы. Для операции существует ряд противопоказаний и осложнений.
Восстановление и прогнозы на жизнь
Реабилитация включает кардинальное изменение образа жизни: отказ от вредных привычек, исключение вредной пищи и стабильное занятие лечебной физкультурой. Важно усилить противостояние иммунитета к раковым клеткам.
Лечение В-клеточной лимфомы на первой стадии эффективно в 90% случаев. При второй стадии пятилетняя выживаемость составляет 50%. На третьей – 30%. Четвёртая стадия всегда подразумевает скоропостижную смерть, выживает 8% пациентов.
Больной вправе оформить инвалидность 2 или 3 группы после полученного лечения.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник
