Лимфаденит заушной области код мкб 10

Содержание
- Описание
- Дополнительные факты
- Симптомы
- Течение и стадии
- Классификация
- Причины
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Лимфаденит.
Лимфаденит
Описание
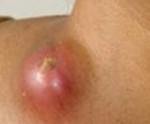
Лимфаденит. Неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
Дополнительные факты
Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Вместе с тем, развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Лечением лимфаденита занимаются хирурги, в частности, специалисты в области флебологии и лимфологии. При лимфадените чаще происходит поражение подчелюстных, шейных, подмышечных, реже — подколенных, локтевых, паховые лимфоузлов. Встречается воспаление глубоких лимфоузлов (тазовых, подвздошных).
Лимфаденит
Симптомы
Боль в шее. Боль в шее сбоку. Боль в шее спереди. Икота. Ломота в теле. Недомогание. Отсутствие аппетита. Увеличение лимфоузлов.
Течение и стадии
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
Классификация
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Причины
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора — стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и тд ). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и тд инфекций.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага.
Дифференциальная диагностика
Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и тд.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и тд.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и тд ).
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Прогноз
Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Лимфаденит, лечение которого осуществляется узкими специалистами, возникает на фоне основного заболевания. Представляет собой воспалительный процесс лимфатических узлов, часто обусловленный патогенными микробами.
Что такое и почему возникает лимфаденит
Лимфаденит — это воспаление лимфатических узлов, которое нередко носит гнойный характер. В отличие от лимфаденопатии, характеризующейся только увеличением образований, лимфаденит сопровождается признаками общей интоксикации (у больного повышается температура тела, возникают слабость, утомляемость, головные боли).
Воспаление лимфоузлов — это барьерная реакция лимфатической системы, благодаря которой удается предотвратить расхождение инфекции по организму. Вовремя не пролеченный лимфаденит чреват опасными осложнениями. Лечение гнойного процесса относится к компетенции хирургов.
Международная классификация относит воспаление иммунных звеньев к различным рубрикам. Лимфаденит по МКБ-10 имеет следующие коды:
Область, в которой наблюдается | Код по МКБ-10 |
| Лицо, голова, шея | L04.0 |
Туловище | L04.1 |
| Плечи, подмышечные ямки | L04.2 |
Др. места | L04.8 |
| Неутонченный лимфаденит | L04.9 |
Классификация неспецифического воспаления лимфоузлов:
Вид заболевания | Номер по МКБ-10 |
| Брыжеечный | I88.0 |
Хроническое течение (кроме брыжеечного) | I88.1 |
| Др. тип неспецифического характера | I88.8 |
Виды и причины возникновения
 Лимфаденит провоцируют различные причины. Чаще всего виновником поражения лимфоузлов является инфекция, которая проникает в них из других патологических очагов. Вредоносные микроорганизмы расходятся по иммунным звеньям.
Лимфаденит провоцируют различные причины. Чаще всего виновником поражения лимфоузлов является инфекция, которая проникает в них из других патологических очагов. Вредоносные микроорганизмы расходятся по иммунным звеньям.
Существуют следующие инфекционные причины лимфаденита:
- активность стрептококка или стафилококка;
- туберкулез;
- ВИЧ-инфекция;
- деятельность внутриклеточных паразитов;
- грибковое поражение организма.
Неинфекционный вид патологии развивается при проникновении в лимфоузлы атипичных клеток из других частей тела (в большинстве случаев наблюдается у лиц преклонного возраста).
Каждый вид лимфаденита имеет свою причину появления, выделяют:
- Исходя из выраженности воспаления:
- острый, который развивается на фоне заболевания, после операции или при попадании в ранку вредоносных микроорганизмов;
- хронический, провоцируемый онкологической патологией или обусловленный наличием в организме нелеченного патологического очага.
- По происхождению:
- неспецифический, который появляется под влиянием бактерий или грибков, как правило, населяющих кожу и слизистые оболочки человека;
- специфический, возникающий на фоне таких инфекций, как туберкулез, сифилис, бруцеллез и др.
- По характеру:
- серозный (имеет сглаженное течение);
- гнойный, представляющий опасность для здоровья человека и протекающий с выраженной клинической картиной.

Нажмите для увеличения
- По месту локализации патологического процесса:
- подчелюстной;
- шейный;
- паховый;
- подмышечный;
- др. формы.
Какие симптомы имеет лимфаденит
Признаки патологии, в зависимости от особенностей течения и места локализации процесса, представлены в таблице:
Вид лимфаденита | Особенности течения | Вероятный исход |
Катаральный |
| Возможно самоизлечение после устранения провоцирующего фактора |
Острый гнойный |
| Не исключено самопроизвольное вскрытие гнойника, которое особенно опасно при проникновении инфекции внутрь организма |
Хронический |
| После устранения причины патологии состояние иммунных звеньев, как правило, нормализуется |
Хронический лимфаденоз проявляется увеличением периферических образований, ухудшением самочувствия пациента (слабостью, потливостью, головными болями) и изменениями в анализе крови. Патология чаще встречается в возрасте от 35 до 70 лет.
Особенности клинической картины лимфаденита, в зависимости от его формы, представлены ниже:
Вид лимфаденита | Частая причина | Особенности |
Подчелюстной | Заболевания полости рта |
|
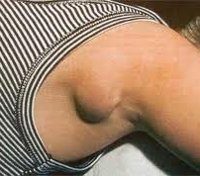
Шейный | Туберкулез, отит, бактериальный тонзиллит, респираторные заболевания |
|
Подмышечный | Повреждения кожи (например, при удалении нежелательных волос бритвенным станком) |
|
Паховый | Деятельность патогенных микробов, сифилис, венерические заболевания, рожа ног, опухоли тазовой области |
|
| Околоушный (заушной) лимфаденит | Острые респираторные вирусные инфекции, туберкулез, корь |
|
Заушной (околоушной) лимфаденит у детей и взрослых встречается довольно часто. Причиной его возникновения в большинстве случаев являются ОРВИ и грипп. После выздоровления состояние иммунных звеньев постепенно приходит в норму.
Диагностика

Картина УЗИ. Узел пониженной эхогенности, кора утолщена
В первую очередь, при лимфадените выполняется осмотр пациента и пальпация лимфатических узлов. Далее проводятся следующие лабораторные и инструментальные методы:
- серологические тесты на инфекционные заболевания;
- КТ и МРТ;
- УЗИ лимфатических узлов и различных органов;
- пробы на выявление аллергенов;
- ОАК и ОАМ;
- биохимический анализ крови;
- реакция манту и рентген грудной клетки;
- анализ крови на ВИЧ-инфекцию;
- биопсия образований;
- посев на чувствительность к антибиотикам.
Первичные диагностические мероприятия, как правило, осуществляет терапевт, который по необходимости направляет к узкому специалисту (инфекционисту, ЛОР-врачу, дерматовенерологу и т. д.).
Чтобы выяснить причину лимфаденита, специалист рекомендует пациенту сдать анализы, на основании которых затем назначает лечение. При этом обязательно оценивается история болезни и учитывается тип патологии (околоушный, паховый, подмышечный лимфаденит и т. д.)
Необходимое лечение
 Терапию лимфаденита у взрослых осуществляют врачи узкой специальности (инфекционист, онколог и т д.). Лечение носит комплексный характер и сводится к устранению причины возникновения.
Терапию лимфаденита у взрослых осуществляют врачи узкой специальности (инфекционист, онколог и т д.). Лечение носит комплексный характер и сводится к устранению причины возникновения.
Принципы лечения:
- На начальных стадиях воспалительного процесса обычно применяются консервативные средства. Пациенту рекомендуется максимально ограничить физическую активность и обеспечить покой пораженному участку.
- Дополнительно используются вспомогательные методы (рецепты народной медицины, физиотерапевтические процедуры, в т. ч. гальванизация, электрофорез).
- Антибиотики назначаются при бактериальном происхождении лимфаденита или, если он сопровождается гнойным процессом. В последнем случае проводится хирургическое вмешательство, во время которого пораженная полость вскрывается, а затем проводится ее дренирование.
- Химиотерапия и облучение показаны при злокачественном лимфадените. Такое лечение проводится под контролем врача-онколога.
Для борьбы с заболеванием применяются следующие препараты:
- противовоспалительные;
- антибиотики;
- противовирусные;
- антигистаминные;
- общеукрепляющие;
- повышающие иммунитет;
- противотуберкулезные;
- симптоматические (при высокой температуре тела и т. д.);
- местные;
- противогрибковые;
- обезболивающие.
Чаще всего встречается катаральный лимфаденит, имеющий острое течение. Поддается консервативному лечению путем применения антибиотиков, витаминно-минеральных комплексов, физиотерапевтических процедур.
Хроническое течение заболевания неспецифического происхождения устраняется путем ликвидации первичного инфекционного очага (сифилиса, гонореи, туберкулеза, грибкового поражения и т. д.).
Длительность терапии определяется врачом. Он же объясняет пациенту, как лечить лимфаденит и назначает правильную дозировку препаратов. Важно помнить, что самостоятельное применение средств чревато развитием осложнений.
Обработка пораженных образований кремом и мазью
 Существуют следующие средства для наружного применения:
Существуют следующие средства для наружного применения:
- Гепариновая мазь при лимфадените снимает отечность пораженных тканей и купирует воспалительный процесс.
- Препараты на основе нестероидных компонентов (Найз, Диклофенак) снижают интенсивность воспаления и болевого синдрома.
- Мазь Вишневского, Левомеколь. Обладают антибактериальным эффектом, восстанавливают пораженные ткани, уменьшают выраженность патологического процесса.
- Ихтиоловая мазь обладает противовоспалительными свойствами.
Использование кремов, обработка кожи мазями при лимфадените допускается только после консультации врача. Можно прикладывать к пораженным участкам компресс, назначенный специалистом. Прогревать лимфоузлы на свое усмотрение нельзя, т. к. это может привести к распространению патологического процесса по организму.
Как проводится операция
Существует несколько видов хирургических вмешательств:
- Лимфаденэктомия, во время которой образования иссекают, а затем выполняется исследование полученного биологического материала на наличие раковых клеток. При ограниченном виде манипуляций ликвидируют несколько иммунных звеньев, окружающих опухоль. В случае полной лимфаденэктомии иссекают все лимфатические узлы пораженной области.
- Если лимфаденит у детей и взрослых осложняется развитием абсцесса и аденофлегмоны, то под местным обезболиванием проводится вскрытие гнойного образования с последующим удалением экссудата и расплавленных тканей. Далее оценивается интенсивность поражения, проводится промывание раны антисептиками, ее ушивание и дренирование (в полость вводится специальная трубка, через которую, по необходимости, вводятся обеззараживающие растворы).
Лечение лимфаденита сводится к устранению причины, его спровоцировавшей и обычно предполагает применение антибиотиков. Чем раньше будет выявлена проблема, тем быстрее удастся с ней справиться.
Источник
