Лицевой угол плода при синдроме дауна
Автор: Badar Bin Bilal Shafi
Вступление
Синдром Дауна, также известный как трисомия 21 хромосомы, является врожденным синдромом, вызванным наличием дополнительной 21-й хромосомы. Частота в популяции составляет около 1 на 800 живорождений, и каждый год около 6000 детей рождаются с синдромом Дауна. Хотя клинические проявления синдрома Дауна могут варьироваться, они характеризуются рядом серьезных расстройств, среди которых неспособность к обучению, врожденные пороки сердца, атрезия двенадцатиперстной кишки, судороги, лейкоз и ранняя Болезнь Альцгеймера. Приблизительно 50% детей с синдромом Дауна рождаются с пороком сердца, чаще всего с отверстием в перегородке. Кроме того, болезнь Гиршпрунга , которая может вызвать непроходимость кишечника, чаще встречается у детей с синдромом Дауна, чем у других детей.
Диагноз синдрома Дауна основан на кариотипе плода, анализируемом преимущественно на клетках плода из околоплодных вод, отобранных с помощью амниоцентеза или хорионической выборки ворсин (CVS). Диагностические тесты являются инвазивными и ресурсоемкими, и могут вызывать риск болей, инфекции, кровотечения, рубцевания плода или потери плода. Из-за риска потери плода, присущего этим инвазивным методам, они обычно не рекомендуются всем женщинам. Скрининг заключается в выявлении пациенток с повышенным риском хромосомных нарушений, для которых затем проводится диагностическое тестирование.
Скрининговые тесты – это неинвазивные и, как правило, безболезненные исследования, проводимые для оценки риска развития у плода синдрома Дауна. Эти тесты не дают однозначного ответа относительно того, имеет ли ребенок синдром Дауна, но они используются, чтобы помочь родителям и врачам решить, оправданы ли диагностические тесты.
По данным Американского колледжа акушеров и гинекологов, всем женщинам должен быть предложен скрининг на анеуплоидию до 20 недель беременности, и все беременные женщины, независимо от их возраста, должны иметь возможность диагностического тестирования.
Ультразвуковая диагностика
УЗИ является основой визуальной диагностики, пренатального скрининга и диагностики синдрома Дауна, и его часто используют в сочетании с биохимическими тестами. УЗИ во втором триместре помогает выявить 60-91% случаев синдрома Дауна, в зависимости от используемых критериев. Использование цветного допплера повышает чувствительность для выявления пороков развития сердца, включая дефект атриовентрикулярной перегородки (AVSD), аномалии оттока, митральную и трикуспидальную регургитацию и диспропорцию камер сердца справа налево.
К УЗ-маркерам относят определение:
- толщины воротникового пространства;
- аномалий сердца;
- атрезии двенадцатиперстной кишки;
- укороченного бедра;
- укороченной плечевой кости;
- пиелоэктазия почек;
- отсутствия носовой кости;
- гиперэхогенного кишечника;
- кисты сосудистого сплетения.
Имеющиеся данные свидетельствуют о том, что тщательное сочетание точно выполненной неинвазивной ультразвуковой диагностики и анализа материнской крови, за которым в конечном итоге следует количественная флуоресцентная полимеразная цепная реакция (QF-PCR), должно снизить потребность в обычном хромосомном анализе, который требует относительно много времени.
Индекс генетической УЗИ оценки
В предложенной системе оценки для выявления синдрома Дауна важность кластеризации маркеров составляет основу индекса. Так что отдельным маркерам присваиваются точечные значения на основе их чувствительности и специфичности при обнаружении синдрома. Баллы, полученные каждым плодом, используются для итоговой оценки. В одном исследовании была предложена следующая система баллов: шейная складка = 2; главный структурный дефект = 2; укорочение бедра, укорочение плечевой кости и пиелоэктазия = 1 каждый. Отбор плодов с оценкой 2 или более идентифицировал 26/32 (81%) плодов с синдромом Дауна, 9/9 (100%) плодов с трисомией-18 и 2/2 (100%) плодов с трисомией-13, но только 26/588 (4,4%) нормальных плодов были идентифицированы этой системой оценки. Для группы риска 1/250 использование ультразвукового показателя 2 привело к положительному прогностическому значению 6,87% для синдрома Дауна и 7,25% для всех трех трисомий.
Технические ограничения
Комбинированный скрининг в первом триместре при 11-недельной беременности при синдрома Дауна лучше, чем четырехкратный скрининг во втором триместре. Однако через 13 недель результаты аналогичны результатам четырехкратного скрининга во втором триместре. Частота выявления синдрома Дауна высока при поэтапном, последовательном скрининге и полностью интегрированном скрининге с низким уровнем ложноположительных результатов.
Определение толщины воротникового пространства
Определение толщины воротникового пространства (NT) проводится между 11 и 14 неделями беременности и включает в себя использование УЗИ для измерения свободного пространства в складках тканей шеи развивающегося плода. У плодов с синдромом Дауна и другими хромосомными нарушениями в этом месте имеет тенденцию накапливаться жидкость, в результате чего пространство кажется увеличенным. Увеличение считается угрожающим, когда оно превышает 3 мм. Это открытие не означает, что плод имеет хромосомную аномалию, а скорее указывает на то, что риски некоторых генетических нарушений и врожденных дефектов, включая синдром Дауна, повышены. Это измерение, взятое вместе с возрастом матери и гестационным возрастом плода, может быть использовано для расчета вероятности того, что у плода имеется синдром Дауна. При выявлении увеличенной толщины воротникового пространства синдром Дауна обнаруживается примерно в 80% случаев.
Аксиальная пренатальная ультрасонограмма головки плода демонстрирует утолщение и просвечивание затылочных мышц (стрелка).
Продольная пренатальная ультрасонограмма показывает утолщение воротникового пространства (стрелка).
Общие УЗИ-маркеры
Самым распространенным УЗИ маркером является определение толщины воротникового пространства. Результаты УЗИ во втором триместре, называются «мягкими маркерами», потому что они могут быть преходящими, и включают сердечные аномалии, атрезию двенадцатиперстной кишки, отсутствие носовой кости, укороченную бедренную кость, укороченную плечевую кость, пиелоэктазию или гидронефроз, гиперэхогенный кишечник, и кисты сосудистого сплетения. Эхогенный внутрисердечный очаг (EIF) также был идентифицирован как мягкий маркер второго триместра. Ни один из этих маркеров не является специфическим, и о ложноположительных показателях не сообщалось.
Отсутствие носовой кости является мощным маркером синдрома Дауна. Короткая носовая кость связана с повышенной вероятностью возникновения синдрома Дауна у плода в группе высокого риска. Было установлено, что отношение толщины носа к длине носовой кости (PT / NBL) является ценным маркером скрининга в первом триместре при синдроме Дауна.
Пренатальное УЗИ у плода в 21 неделю и 1 день беременности показывает укорочение длины бедренной кости до 27 мм.
На аксиальном пренатальном УЗИ головы показана киста сосудистого сплетения (стрелка) в боковом желудочке.
Аксиальное пренатальное УЗИ брюшной полости, полученное на уровне почек, демонстрирует двустороннюю почечную пиелоэктазию (стрелки)
Корональная пренатальная УЗИ брюшной полости показывает двустороннюю почечную пиелоэктазию (стрелки).
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Скачать PDF
Тазовые и церебральные диаметры
Хотя диаметры таза и головного мозга являются индивидуальными в качестве маркеров трисомии 21 хромосомы, комбинация измерений трансцеребеллярного диаметра (TCD) и лобно-таламического расстояния (FTD) может быть лучше, чем измерение любого из параметров в отдельности.
Пациенты с синдромом Дауна имеют большой средний угол подвздошной кости и укороченную среднюю длину подвздошной кости. Наиболее выраженные различия находятся на срединном копчиковом гребне. Это наблюдение предполагает, что срединный копчиковый гребень может быть оптимальным уровнем для измерения угла подвздошной кости и длины во время пренатальной диагностики.
Угол подвздошной кости значительно больше у плодов второго триместра с трисомией 21, чем у плодов с эуплоидными формами. Угол подвздошной кости изменяется в зависимости от осевого уровня, при этом самый широкий угол находится на самом высоком уровне. Данные подтверждают измерение угла подвздошной кости на самом высоком уровне в качестве потенциального маркера синдрома Дауна при пренатальной УЗИ.
Источник
УЗИ при хромосомной патологии у плода. Диагностика хромосомной патологии у плода.
Особый интерес представляют данные N. Tul и соавт. и К. Spencer и соавт., которые приводят наибольшее количество наблюдений трисомии 18 и 13. Поданным К. Spencer и соавт., из 42 плодов с трисомией 13 расширение воротникового пространства (> 95-го процентиля) было отмечено в 62% наблюдений. N. Tul и соавт. при обследовании 50 плодов с трисомией 18 увеличение ТВП более 95-го процентиля зарегистрировали в 78% случаев.
Более впечатляющие результаты были получены нашими коллегами из Минска. В их исследованиях было выявлено увеличение ТВП у 14 (93,3%) из 15 плодов с трисомией 13 и у 20 (86,9%) из 23 плодов с трисомией 18.
Абсолютные размеры воротникового пространства при синдромахЭдвардса и Патау обычно больше, чем при синдроме Дауна, и в среднем составляют 7 мм, в отличие оттрисомии 21 (5,9 мм). Как и при синдроме Дауна, при трисомии 18 и 13 отмечается зависимость увеличения частоты выявляемости от размеров воротникового пространства. По данным P. Pandya и соавт. при ТВП 3 мм в 10-14 нед беременности из 64 наблюдений синдрома Эдвардса и Патау было диагностировано 15,6% случаев, при 4 мм — 12,5%, при 5 мм-15,6%, а при величине более 5 мм — 56,3%.
Помимо увеличения ТВП притрисомиях 18 и 13 нередко определяются дополнительные ультразвуковые признаки, которые могут помочь в проведении дифференциального диагноза. Для синдрома Эдвардсахарактерны брадикардия, омфалоцеле и несоответствие копчико-теменного размера плода сроку беременности. Поданным К. Nicolaides и coaвт, при трисомии 18 численные значения копчико-теменного размера плода существенно отставали от нормативных значений. В среднем разница в размерах составляла 5,9 дня от средних показателей для данного срока беременности. В этой же работе было отмечено, что у каждого пятого плода (18,8%) с синдромом Эдвардса отмечалась брадикардия.
Дополнительными эхографическими маркерами трисомии 13 является тахикардия, голопрозэнцефалия и омфалоцеле. Дефицит численных значений копчико-теменного размера, поданным К. Nicolaides и соавт., несколько меньше, чем при трисомии 18 и составляет 3,1 дня от средних показателей для данного срока беременности. Реакция сердечно-сосудистой системы более выражена: тахикардия была отмечена в 68,8% случаев.
Улучшение выявляемости синдромов Эдвардса и Патау в ранние сроки беременности может быть получено при комбинированном использовании оценки ТВП у плода и определения (З-ХГЧ и РАРР-А в сыворотке крови беременной. По данным N. Tul и соавт., чувствительность комбинированного скрининга при трисомии 18 составила 89%, а поданным F. Orlandi и соавт. — 100%. При трисомии 13 использование комбинированного теста позволило диагностировать 90% случаев.
Среди других ХА увеличение ТВП в ранние сроки беременности было зарегистрировано при триплоидии, аномалиях половых хромосом, синдроме CATCH 22 и трисомии 10, а также различных делециях и транслокациях.
Полиплоидия -это аномалия кариотипа, возникающая при нарушении первого митотического деления или в результате оплодотворения яйцеклетки несколькими сперматозоидами. Частота зачатий с триплоидиями составляет около 2%. Большинство этих беременностей прерывается в ранние сроки, поэтому среди новорожденных триплоидия встречается крайне редко. По данным Fetal Medicine Foundation First Trimester Screening Group, более чем у половины (59,4%) плодов с триплоидиями в ранние сроки беременности отмечается увеличение ТВП более 95-го процентиля.
Кроме расширенной воротниковой зоны, при этой хромосомной патологии описаны такие эхографические изменения, как голопрозэнцефалия, кистозные образования задней черепной ямки, омфалоцеле и утолщение плаценты с изменением ее эхоструктуры («молярная» плацента). Дефицит численных значений копчико-теменного размера при триплоидии велик и составляет 8,5 дня от средних показателей для данного срока беременности. Реакции сердечно-сосудистой системы чаще характеризуются брадикардией (35,7%).
По расчетам К. Spencer и соавт., при использовании сочетания измерения ТВП и определения биохимических маркеров ((З-ХГЧ, РАРР-А) в сыворотке крови беременной более 90% случаев триплоидии могут быть диагностированы в ранние сроки.
К настоящему времени накоплены убедительные данные об увеличении ТВП при патологии половых хромосом, самой частой из которых является синдром Тернера. По данным Fetal Medicine Foundation First Trimester Screening Group, расширение ТВП при синдроме Тернера встречается в 87% случаев. Оценка ТВП в режиме скрининга является эффективным методом ранней диагностики синдрома Тернера. В исследованиях N. Sebire и соавт. чувствительность эхографии в выявлении этого синдрома составила 87,9%, а по результатам специалистов из Минска-92,6%.
В отличие от других ХА, синдром Тернера не сопровождается выраженным уменьшением размеров эмбриона. Отставание копчико-теменного размера от нормативных значений не превышает 1,8 дня. В I триместре беременности тахикардия сопровождает синдром Тернера более чем в половине наблюдений -53,1%.
Помимо синдрома Тернера к аномалиям половых хромосом относятся синдром Клаинфельтера (47, XXY) и синдромы 47, XXX, 47, XYY, которые среди живорожденных встречаются с частотой 0,17%. По данным N. Sebire и соавт., в 40% случаев при этой патологии регистрируется увеличение ТВП плода более 95-го процентиля. Также в последние годы были опубликованы случаи пренатальной диагностики различных редких ХА, включая транслокации, делеции и трисомии 10 и 8.
Открытие феномена ТВП вооружило врачей новым эффективным маркером врожденной и наследственной патологии плода. Главное значение этого открытия состоит втом, что специалисты ультразвуковой диагностики получили возможность перенести обследование пациенток на ранние сроки беременности. Высокая чувствительность и специфичность скрининга по ТВП позволяет эффективно сформировать среди беременных новую группу риска и расширить рамки клинического обследования. Своевременная и методически правильная оценка ТВП позволяет обосновать применение инвазивных методов исследования уже в I триместре и исключить грубую патологию плода, требующую прерывания беременности по медицинским показаниям. Несомненным преимуществом метода является не только ранняя диагностика аномалий, приводящих в большинстве случаев к неблагоприятным перинатальным исходам или глубокой инвалидности детей, но и своевременное предоставление родителям информации о характере патологии. Во всех случаях основной груз принятия решения о судьбе будущего ребенка ложится на плечи родителей, поэтому ранняя диагностика патологии предоставляет им больше времени для обдумывания сложившейся ситуации и выхода из нее с учетом социальных, психологических и материальных ресурсов семьи.
https://medicalplanet.su/akusherstvo/76.html
Источник
Признаки синдрома Дауна более десяти лет диагностируются врачами на раннем сроке беременности. Первичное скрининговое исследование включает в себя УЗИ и биохимический анализ крови. Процедура проводится не менее 3-х раз за беременность и сводит вероятность рождения ребенка с синдромом Дауна к низкому проценту.
Что это за заболевание у плода?

Под этим термином понимают нарушение генетического порядка в виде наличия лишней хромосомы в 21-й паре. Второе наименование этого заболевания – трисомия по двадцать первой паре хромосом. Согласно статистике, недуг у плода встречается примерно 1:800 случаям, причем между мальчиками и девочками заболевание распределяется одинаково. На возникновение патологии не влияет расовая и национальная принадлежность.
Причины возникновения хромосомного заболевания и характер его протекания пока до конца учеными медиками не изучены. Врачи предполагают, что при трисомии 21-й хромосомы клетки, полученные от родителей, не расходятся во время деления.
Считается, что риск рождения ребенка с отклонением выше в следующих случаях:
- Возраста матери на момент беременности — меньше 18 лет или больше 35 лет;
- Возраст отца — более 42 лет.
Остальные эндогенные причины, в том числе наследственного характера, пока не нашли достаточного подтверждения.
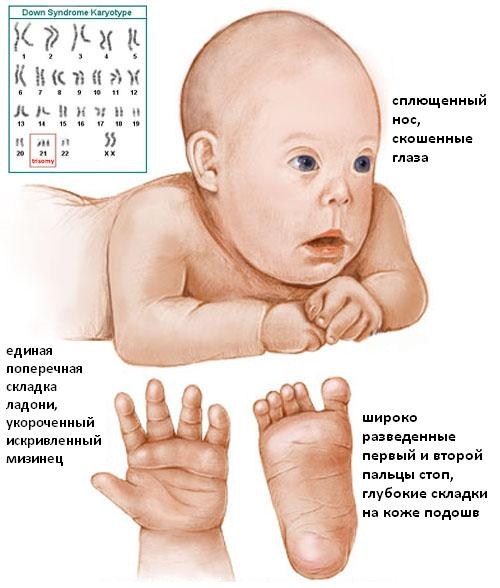
Дети с отклонением в 100% случаев имеют сопутствующие заболевания в виде пороков сердца, эндокринной системы, проблемы со зрением, слухом, иммунитетом. Они отстают в умственном и физическом развитии от сверстников.
Некоторые из сопутствующих пороков развития выявляют у детей на первом УЗИ-скрининге, например, дефект межжелудочковой перегородки сердца. На втором УЗИ признаки болезни могут проявиться в виде первичной пиелоэктазии (расширении почечных лоханок), кист сосудов головного мозга, проблемами со скелетом.
Риск рождения ребенка с отклонением
Если подтвердились результаты хромосомного заболевания у плода, то родителям, в особенности, матери, приходится решать, оставлять ребенка или прерывать беременность. Возможность сделать медикаментозное прерывание беременности есть только до 22 недель.
Нужно принять во внимание, что прогноз продолжительности жизни у такого малыша благоприятный, такие люди подчас доживают до 50 лет. Но дети с недугом это — серьезная нагрузка на будущих родителей, потому что они нуждаются в продолжительных коррекционных занятиях, специальных программах развития. Из-за наличия сопутствующих заболеваний дети должны 50–80% времени находиться под наблюдением врачей из-за риска развития обострения.
Комбинированный скрининг, который включает УЗИ и анализ на отклонение матерей, входящих в группу риска, делают в первый триместр на сроке беременности в 11–13 недель.
Перинатальный скрининг УЗИ второго триместра выявляет заболевание в 60–90% случаев. Трехмерное УЗИ в этом триместре повышает шансы в несколько раз.
Риски хромосомных заболеваний принято маркировать как высокие, средние и низкие. Высоким считается риск 1:200, низким 1:3001. Врачи в праве направить на дополнительное УЗИ при высоком и среднем риске.
Какие признаки у недуга?
Объективными маркерами, выявляемыми УЗИ диагностикой и указывающими на большой риск рождения ребенка с синдромом Дауна, являются:
- Толщина воротникового пространства (ТВП). Воротниковая область — кожная складка на задней стороне шеи малыша. В ней находится некоторое количество жидкости, но в случае трисомии по 21-й хромосоме объем жидкости превышен. При проведении обследования в период с 10 по 14 неделю беременности ширина складки составляет в норме 0,8–2,8 мм. Для точной диагностики УЗИ крайне важен срок беременности, потому что ТВП растет с возрастом ребенка. На мониторе УЗИ складка видна как белая линия, а жидкость черного цвета.
- Состояние носовой кости. Дети с синдромом Дауна имеют укороченные кости носа. Негативный симптом, если в 12 недель на УЗИ носовая косточка ребенка не визуализируется. В этот период норма величины кости носа лежит в диапазоне от 2–4,2 мм. При обнаружении патологии носовой косточки в 70% случаев диагноз подтверждается.
Изучают косвенные признаки. При обнаружении в 1-м триместре отклонений от нормы пространства ТВП на УЗИ обследуют остальные органы плода, скелет. Сопровождающие признаки заболевания проявляются:
- В укороченных размерах костей голеней;
- Увеличенном междуглазье;
- В изменении структуры мозга;
- В наличии только одной пупочной артерии (в норме их две);
- В увеличенном размере мочевого пузыря;
- В учащенном сердцебиении (тахикардии);
- Во множественных пороках сердца.
На мониторе сканера измеряют длину подвздошных костей и угол между ними. Обследуют мозг плода на гипоплазию мозжечка (недоразвитость органа и его функциональных зон). При этом на фото УЗИ мозжечок выглядит уменьшенным в размерах по сравнению с лобной долей мозга. Также при болезни наблюдают уменьшение размеров лобной доли по сравнению с нормой.
Когда обследуют мозг плода ультразвуком, то анализ на заболевание подтверждается сочетанием уменьшенного лобно-таламического расстояния и поперечного сечения мозжечка. Это занимает меньше времени, чем сканировать полностью мозг.
Один только размер ТВП не может служить достаточным основанием для окончательного диагноза недуга при беременности. Генетик обязан учесть результаты биохимического анализа крови и заключение УЗИ вместе.
УЗИ обычно проводится в двухмерном черно-белом изображении, при этом многие органы смотрятся укрупненно и не до конца визуализируются. Поэтому метод трехмерного УЗИ, проводимого для дополнительной диагностики генетических патологий, покажет поверхностные дефекты, такие как, например, ширина расстояния между глазами плода.
Для получения достоверной информации УЗИ в первом триместре должно обязательно проводиться в отведенный для него период, а именно — не ранее наступления 11 акушерской недели и не позднее 13 недель 6 дней!
Как обнаружить признаки синдрома Дауна?
Методы, позволяющие выявлять болезнь при беременности,подразделяются на не инвазивные и оперативные.
К первым относятся ультразвуковое обследование на сканере УЗИ и биохимический анализ крови на важные белки Альфа-фето-протеин (АФП) и человеческий хорионический гонадотропин (β-ХГЧ). Значительное отклонение от нормы показателя АФП указывает на возможные патологии, в том числе генетического характера, такие как синдром Дауна.
Ко второй группе причисляют следующие инвазивные способы:
| Вид оперативного обследования | Период | Материал диагностики |
|---|---|---|
| Биопсия хориона | 10–14 недель | Исследуется кусочек хориона (начальная стадия плаценты) |
| Плацентобиопсия | 14–20 недель | Изучают клетки плаценты |
| Амниоцентез | 15–18 недель | Анализ околоплодных вод, взятых методом пункции плодного пузыря |
| Амниоцентез | С 20-й недели | Забор пуповинной крови |
УЗИ и биохимический анализ на болезнь крови матери считаются безопасными методами, они не предполагают вмешательства внутрь организма матери или малыша. Анализ на синдром Дауна на УЗИ сканере проводится трансвагинально, через влагалище или поверхностным способом – трансабдоминально.
Неинвазивные методы используют чтобы выявлять подозрения на хромосомную патологию, а для подтверждения диагноза используют инвазивные, иначе говоря, оперативные методы перинатальной диагностики. Они со 100 процентной точностью выявляют хромосомное заболевание в период беременности.
Инвазивные процедуры в период внутриутробного развития плода проводить рискованно, потому что они предполагают внедрение в плодное яйцо или брюшную полость матери и забор частички кожи или крови ребенка. Собранный материал отправляют на генетическую экспертизу. Важно понимать, что оперативные вмешательства во время беременности несут в себе риск из-за возможности проникновения инфекций и бактерий.
Заключение
Дети с отклонением в 21 веке успешнее социализируются, чем ранее, однако многое зависит от усилий родителей и тяжести сопутствующих болезней. Анализ на заболевание проводят обязательно в первом триместре с 11-й по конец 13-й недели специалистом, при необходимости результат подтверждают инвазивным способом и только после этого говорят о 100% достоверном результате.
Источник
