Лейкокрауроз код по мкб 10
Общие сведения
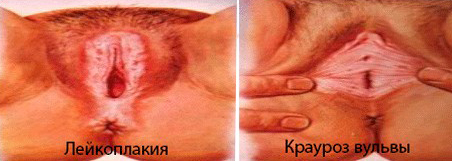
Крауроз вульвы можно отнести к прогрессирующим предраковым заболеваниям, которое проявляется в виде дистрофии, атрофии и склерозировании женского наружного полового органа – вульвы. К этой патологии нередко присоединяется лейкоплазия (по-другому называемая лейкоплакией), поражающая слизистые оболочки и приводящая к ороговению эпителия различной степени. Код МКБ-10: N 90.4 Лейкоплакия вульвы. Дистрофия. Крауроз вульвы.
Крауроз наружных половых органов обычно развивается у женщин после наступления менопаузы либо же во время климакса.
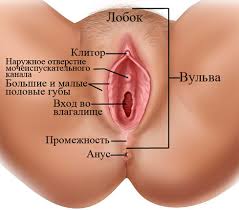
Строение вульвы
Патогенез
Природа патогенеза до сих пор не выяснена. В его развитии ученые выявили определяющую роль возрастной нехватки половых женских гормонов – эстрогенов.
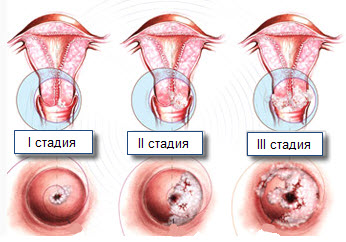
Крауроз вульвы характеризуется прогрессирующей атрофией и сморщиванием тканей наружных половых органов в несколько стадий. Первыми симптомами считается гиперемия и отечность, покраснение и воспаление слизистых кожных и слизистых покровов гениталий, что проявляется в виде незначительного периодического зуда и покалывания.
Стадии развития крауроза вульвы
Начальные стадии атрофии патологического процесса вызывают симметричное поражение малых половых губ и клитора, а также дальнейшее весьма вероятное распространение на промежность и перианальную область. Процессы сморщивания постепенные. На ранних этапах отмечается развитие депигментированных пятен пораженных тканей и уменьшение оволосенения лобка и областей больших половых губ. Далее происходит разрастание соединительной ткани, сглаживание кожнослизистых покровов, нарушение их эластичности, истончение. Атрофированные участки становятся сухими, легко ранимыми, что приводит к появлению большого количества ссадин или трещин. Также отмечаются изменения цвета покровов например, на беловатый, сероватый, бледно-розовый, желтоватый, с вкраплениями эритематозных пятен и телеангиэктазий. Происходит постепенное стенозирование — сужение входа во влагалище.
На следующей стадии склероза изменения тканей становятся еще более заметными: структуры клитора и малых половых губ сглажены и полностью атрофированы, помимо сужения входа во влагалище, возможно уменьшение диаметра наружного входа в уретру. Кожа и слизистые оболочки становятся словно пергамент – сухие, блестящие, плотные, неэластичные.
Помимо развития крауроза вульвы достаточно часто присоединяется лейкоплакия с гиперкератозом, которая может быть ограниченной, диффузной и сливной, простой плоской формы, гипертрофической гиперкератозной либо бородавчатой.
Классификация
Изменения слизистых при краурозе и лейкоплакии бывают различного типа:
- Плоскоклеточная – обратимая форма патологии, отличающаяся обширным поражением участков покровов, что практически не беспокоит пациентку или проявляется в виде зуда.
- Гипертрофическая – характеризуется наличием возвышений.
- Веррукозная – внешне патологические изменения напоминают бородавки.
Причины
Крауроз и атрофия вульвы наиболее часто возникает у женщин в период климакса и пременопаузы, так как наиболее тесная связь установлена с недостаточностью выработки половых гормонов в яичниках. Кроме того, в этиологии могут играть роль:
- инфекционные, аутоиммунные заболевания;
- овариэктомия в раннем возрасте;
- травмы и химические ожоги вульвы;
- нарушения обмена веществ;
- действие раздражающих агентов и экологии;
- генетическая предрасположенность;
- различные психоэмоциональные нарушения, включая депрессию, стресс, фобии;
- ожирение и сахарный диабет.
Симптомы
Симптомы крауроза вульвы имеют как субъективный характер, так и выражаются в общих структурных изменениях:
- пациентка ощущает жжение, зуд и сухость кожных покровов гениталий, а также эффект стягивания в области промежности в положении сидя;
- парестезии и легкие покалывания;
- половые сношения очень болезненны (диспареуния);
- при осмотре можно выявить атрофию наружных половых органов;
- наблюдается сужение входного отверстия во влагалище;
- кожные покровы истончаются, претерпевают процессы депигментации, мацерации, покрытия трещинами, возникновения участков с расширенными капиллярами и другими проявлениями телеангиэктазии;
- изменения больших половых губ направлены на уплощение;
- происходит потеря волосяного покрова;
- возможны нарушения мочесипускания и актов дефекации;
- форма малых половых губ и клитора сглаживается;
- в результате склерозирования патология приводит к сужению входного отверстия во влагалище, что может привести к его полнейшему закрытию;
- часто наблюдается гипер- и паракератоз;
- возможно отсутствие сосочкового слоя;
- есть риск атрофии подкожной клетчатки и значительной инфильтрации плазматических клеток и лимфоцитов;
- со стороны нервной системы пациенты могут испытывать повышенную тревожность, беспокойство, нарушения сна, вплоть до бессонницы.
Анализы и диагностика
В комплекс исследований для постановки диагноза входит осмотр и сбор данных истории болезней пациентки, кольпоскопия и прицельная биопсия патологически измененных тканей для последующего гистологического изучения.
Благодаря микроскопическим исследованиям появилась возможность отследить истончение и атрофию эпителиальных покровов вульвы, их степень атрофии, уплотнения, развития коллагеновых и уменьшения числа эластических волокон.
Лечение крауроза вульвы
Крауроз вульвы требует назначения индивидуального лечения и отслеживания квалифицированным врачом – гинекологом. При этом заболевании обычно применяют местные мази, содержащие эстрогены и андрогены, витамин А, новокаин 0,5%, вагинальные свечи, имеющие в составе 0,5-1 мг диэтилстильбэстрола, 5 мг метилтестостерона, 1 мг синестрола, а также преднизолоновую мазь, содержащую анестезин. Кроме того может понадобиться местное введение 0,5% раствора с новокаином непосредственно в области подкожной клетчатки вульвы. Установлено, что в комплексном лечении крауроза в домашних условиях немаловажное значение играет:
- прием седативных препаратов (димедрол) и женских половых гормонов локального действия перорально в дозах установленных лечащим врачом (эстриола, гестагенов, норколут и пр.);
- систематическое выполнение правил личной гигиены: обмывание внешних половых органов кипяченой водой, можно с добавлением соды и лекарственных растений – ромашки, календулы и других;
- избегание растворов и средств личной гигиены с перманганатом калия, борной кислотой и прочих осушивающих и раздражающих кожу;
- контроль за тканями нижнего белья, которые должны исключать материалы, содержащие шерстяные или синтетические волокна;
- положительный настрой и вера в эффективность лечения, возможно пациентке при этом понадобится помощь психотерапевта.
Хороший эффект дают мази при лечении крауроза в домашних условиях, содержащие 0,1-0,25% гексестрола, 0,1-1,5% тестостерона. Хорошо если они имеют анестезирующий или десенсибилизирующий эффект. Минимальный курс лечения при этом должен составлять не менее 4-6 недель.
На форумах можно найти положительные отзывы о лечении крауроза у женщин по средством биостимуляторов: экстракта алоэ (необходимо вводить 1 мл ежедневно, не более 30 инъекций), мази с 20 тыс ЕД фолликулина и линимента алоэ. Повторить такую схему лечения можно не ранее, чем спустя 4-6 мес., в последующем увеличивая интервал.
Доктора
Лекарства
- Эстрадиол диприонат – главный феминизирующий фактор в организме, который отвечает за развитие гениталий, первичных и вторичных половых признаков. Рекомендуемая доза 0,5-1,0 мл 0,1%- процентного раствора.
- Тестостерона проприонат – препарат с андрогенным действием. Применяют при климаксе у женщин и мужчин обычно в виде 1% раствора в дозе 1 мл. Курс в комплексе с эстрогеном составляет не менее 5-7 суток, в дальнейшем снижают дозы, используя препараты на протяжение года.
- Новокаин 0,5% — местный анестетик, следует применять с осторожностью, так как имеет противопоказания и побочные эффекты.
- Преднизолоновая мазь, содержащая анестезин – глюкокортикоидный препарат с противовоспалительным, противоаллергическим и иммунодепрессивным действием. Помогает при различных дерматитах, а также в случае склерозирующего лишая – крауроза вульвы.
- Фторокорт – глюкокортикоид для местного применения, выпускается в форме мази, которую нужно наносить 2-3 раза в течение дня, но не более 15 г в сутки до 4 нед.
- Синалар – глкокортикоидный крем помогает при воспалительных, зудящих и аллергических поражениях кожи. Можно наносить 2-3 раза в день или использовать окклюзионные повязки.
- Супрастин – противоаллергическое антигистаминное средство, помогает снимать кожный зуд, для взрослых достаточно 1 таблетки 3-4 раза в день.
Процедуры и операции
Больной может быть назначены экстирпация вульвы или реконструктивно-пластические операции. Кроме того, терапия крауроза может включать физиотерапевтические методы:
- Использование ультразвука, способного снижать возбудимость вегетативных нервных структур, блокировать пути проведения патологических импульсов, оказывать рассасывающее, противовоспалительное, а также механическое действие в виде микромассажа, а также стимулировать функцию яичников. Средний курс состоит из 15-20 процедур.
- Эндоназальный электрофорез в сочетании с витамином В1, способный нормализовать физико-химические процессы в нейронах.
- Проведение фонофореза гидрокортизоном на ткани вульвы, паховую и перианальную области для достижения фибринолитического, трофического и вазотропныого эффекта, возможно в сочетании с инъекциями в/м высоких доз витамина С и А по 1 мл на протяжении 20 дней.
- Спирт-новокаиновая блокада в комплексе с оксигенотерапией. Начинают с предварительной анестезии и введения в ишиоректальное пространство спирт-новокаинового раствора (в пропорции 10:3 0,25% раствора новокаина к 96% спирту), что приводит к блокаде патологических импульсов, улучшению трофики и способствованию рассасывания лейкоплакических бляшек. Курс проведения блокад: не более 2-5 по одной каждую неделю. Во время интервалов между блокадами рекомендовано введения кислорода через день в ткани кожи лобка по направлению к наружным половым органам в дозе начиняя со 100 куб. см и заканчивая 300-400 куб. см. В среднем достаточно 10-15 процедур.
- Использование аэрозольных методов криотерапии позволяет избегать опасных кровотечений, способствует быстрому заживлению ран, ясному отграничению очагов деструкции от здоровых окружающих тканей. На форум поступают отзывы, что процедуры безболезненны, ведь влияние низких температур вызывает быстрое разрушение чувствительных нервных окончаний.
Лечение народными средствами
- Сидячие ванны с ромашкой, календулой, чистотелом, чередой. Можно использовать как сборы, так и выбрать одну из трав, которая лучше всего снимает воспаление, зуд и способствует заживлению. Проводить их рекомендовано каждый вечер перед сном в течение 10 мин.
- Подмывание с использованием дегтярного мыла и последующая обработка пораженных мест детским кремом, облепиховым или пихтовым маслом.
- Питье настоя трав — полыни горькой, душицы, боровой матки, которое нужно приготовить смешав растительное сырье в равных пропорциях, на 200 мл кипятка достаточно 1 стол. ложки сбора. Наставить следует час и пить в течение дня на протяжении минимум 3 мес.
Крауроз у женщин
Крауроз у женщин после 60 лет как дистрофическое заболевание приводит к патологическим изменениям слизистых оболочек внешних половых органов и их перерождению с утратой характерных для них свойств. Фото крауроза наружных пол органов у женщин имеет крайне не эстетичный вид и как и при лейкоплакии наглядно демонстрирует дегенеративные процессы в тканях и структурах – сглаживание, сужение проходов, сморщивание, изменение цвета и уменьшение оволосения.

Фото лейкоплакии и крауроза вульвы
Дистрофические патологии вульвы при отсутствии лечения могут приводить к воспалительным заболеваниям: вульвовагиниту (воспалению влагалища), вульвиту (воспалению внешних половых органов). Постоянный зуд у женщин может даже вызвать невроз и существенно снизить качество жизни, поэтому при первых симптомах следует незамедлительно обратиться к профессионалам и стать на диспансерный учет.
Диета при краурозе вульвы

Основой для женского здоровья можно считать правильное питание. Оно должно быть дробным, преимущественно состоящим из растительных, молочнокислых и белковых продуктов. Под строгим запретом лучше всего держать:
- сахар, мучные и кондитерские изделия, а также другие простые углеводы, которые могут поступать с конфетами, батончиками и пр.;
- пряные, острые, жареные, слишком соленые, кислые или копченые блюда;
- полуфабрикаты и консервированные продукты;
- алкоголь.
Чтобы восполнить нехватку витаминов А и Е нужно не забывать сдобривать свежие овощные салаты качественным оливковым или другим растительным маслом, употреблять морковь, брокколи, яйца, морепродукты, различные орехи и семена.
Прогноз
В связи с хроническим длительным течением болезни возможно развитие патологических очагов пестрой окраски. К сожалению, крауроз и атрофия вульвы не излечивается, имеет ремиссии и преследует пациенток до конца дней. Наличие участков с лейкоплакией приводит к онкопроцессам, поэтому проведение медицинских приемов лечения рекомендованы на протяжении всего периода наблюдения для предупреждения осложнений, ведь вероятность рака вульвы с таким заболеванием составляет приблизительно 20-50%.
Список источников
- Практическая гинекология. Под ред. акад. РАМН В. И. Кулакова, проф. В. Н. Прилепской. 4-е издание. М.: МЕДпресс-информ, 2008, с. 69–74.
- Штемберг М. И. Крауроз и лейкоплакия вульвы. Кишинев, 1980.
- Кауфман Р., Фаро С., Браун Д. Доброкачественные заболевания вульвы и влагалища. Москва, 2009, с. 320–343.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Лейкоплакия полости рта.
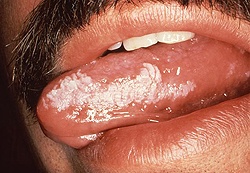
Лейкоплакия полости рта
Описание
Лейкоплакия ротовой полости является наиболее встречающимся предраковым состоянием. После 50-ти лет лейкоплакия диагностируется у 1% населения, при этом заболеваемость среди мужчин в два раза выше, чем среди женщин. Лейкоплакия полости рта проявляется распространенными или локальными очагами поражения, представляющими собой сероватые или белые бляшки самой различной локализации. Для лейкоплакии характерно малосимптомное и вялое течение с постепенным перерождением в раковое заболевание. Лечение лейкоплакии — это, прежде всего, устранение травматизации пораженного участка и коррекция причинной патологии.
Дополнительные факты
Лейкоплакия. Поражение слизистой оболочки рта, сопровождающееся ее повышенным ороговением (гиперкератозом). Характеризуется возникновением очагов уплотнения на слизистой щек, языка, уголков рта, чувством легкого жжения, зуда и стягивания. При соблюдении гигиенических мероприятий и проведении санации полости рта, устранении раздражающих факторов лейкоплакия может исчезнуть. Некоторые формы лейкоплакии подвержены злокачественному перерождению и подлежат хирургическому иссечению.
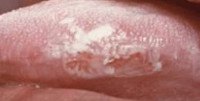
Лейкоплакия полости рта
Причины
Люди, у которых на слизистую полости рта часто воздействуют различные раздражители, более подвержены развитию лейкоплакии. В основном это активные курильщики и люди, злоупотребляющие крепкими сортами алкогольных напитков. Лейкоплакия может возникнуть вследствие постоянного приема горячей и острой пищи, пряностей. При длительном приеме некоторых лекарственных препаратов лейкоплакия может проявиться как побочное действие, особенно часто это случается у пожилых пациентов, которые принимают препараты разных фармакологических групп.
То есть, любые раздражители, вызывающие замещение слизистой оболочки на ороговевший эпителий, могут стать причиной лейкоплакии полости рта. Лейкоплакия не является самостоятельным заболеванием, поэтому при появлении белесых пятен на слизистой рта следует провести детальное обследование, чтобы выяснить основную причину синдрома лейкоплакии.
Раздражение слизистой оболочки рта и десны острыми краями зубов или коронок является постоянным травмирующим фактором, что и может стать причиной лейкоплакии. Неправильно установленный или некачественный зубной протез особенно в сочетании с другими факторами, у многих пациентов старческого возраста является основным патогенетическим звеном в развитии лейкоплакии и других заболеваний полости рта. У пациентов с ВИЧ-инфекцией лейкоплакия диагностируется в несколько раз чаще, как и пациентов, которые в течение жизни подвергались длительному воздействию ультрафиолетового излучения.
Исследования подтверждают, что в этиологии лейкоплакии имеет значение наследственная предрасположенность и наличие вируса папилломы человека типа 11 и 16. Гиповитаминозы, железодефицитные анемии, сахарный диабет и болезни органов желудочно-кишечного тракта являются основными эндогенными причинами лейкоплакии.
Симптомы
Синдром лейкоплакии может появиться на любом участке, где имеется слизистая оболочка. Различают лейкоплакию влагалища, пищевода, шейки матки, мочевого пузыря и полости рта. Лейкоплакия в полости рта диагностируется раньше, чем в других органах. Ранняя диагностика позволяет вовремя назначить лечение и предотвратить малигнизацию.
В зависимости от месторасположения пораженных клеток и от основной причины лейкоплакии степень и тип ороговения эпителия может быть различным.
Очаг поражения лейкоплакией состоит из бляшек серого или белого цвета. Диаметр бляшек от 2-х до 4-х сантиметров, их количество вариабельно. Локализуются очаги лейкоплакии на слизистой оболочке щек, спайке губ, твердом нёбе, дёснах и дне рта. Обычно бляшки не возвышаются над поверхностью слизистой оболочки рта, кроме этого, сочетаясь с общей цианотичностью, участки лейкоплакии могут быть не заметны при невнимательном осмотре.
В тех случаях, когда очаги лейкоплакии возвышаются над поверхностью, они имеют неправильные фестончатые очертания, иногда острые неровные углы. Часто при таких лейкоплакиях поверхность очагов неоднородная и изъязвлена. На ощупь бляшки жесткие, шероховатые.
Формируются очаги лейкоплакии в течение нескольких месяцев, хотя в большинстве случаев они становятся заметными уже через две недели. Внешне участки лейкоплакии на перовом этапе возвышаются и выглядят слегка утолщенными. По прошествии времени они затвердевают и грубеют. Болезненность и другие субъективные ощущения отсутствуют, но иногда участки лейкоплакии более чувствительны к раздражителям, острее реагируют на горячую и холодную пищу.
Лейкоплакия является вялотекущей патологией, обычно ее симптомы то стихают, то нарастают на протяжении многих лет. Но однако, обратного развития лейкоплакия не принимает; со временем площадь поражения увеличивается, появляются трещины и изъязвления, бляшки буреют и становятся более плотными. Такое перерождение является неблагоприятным признаком и расценивается как предраковое состояние или же начало перерождения в раковое заболевание слизистой полости рта.
Волосистая лейкоплакия является атипичным вариантом течения заболевания и встречается в основном у ВИЧ-положительных пациентов и у пациентов со СПИДом, иногда волосистая лейкоплакия наблюдается у пациентов со СПИД-ассоциированным симптомокомплексом. Клинически ворсистая лейкоплакия характеризуется появлением белых бляшек, покрытых ворсинками. Поскольку участки лейкоплакии чаще располагаются на языке, то следует дифференцировать ее от кандидозного стоматита. Хотя у пациентов с ВИЧ-положительным статусом довольно часто волосистая лейкоплакия сочетается с кандидозным стоматитом.
Потеря веса.
Диагностика
Во время визуального осмотра стоматолог может поставить предварительный диагноз, но для точной диагностики лейкоплакии необходимо проводить биопсию. Биопсию проводят под местным обезболиванием, и полученный материал исследуют в цитологической лаборатории.
Лечение
Тактика лечения лейкоплакии полости рта сводится к устранению источника раздражения. Это минимизация или полный отказ от курения, коррекция зубных протезов, реставрация зубов при обломке их краев, обточка острых краев зуба. В тех случаях, когда причинами лейкоплакии явились внутренние заболевания, показана криодеструкция пораженных участков, коррекция основного заболевания и диспансерное наблюдение пациента.
Лейкоплакия является предопухолевым состоянием слизистой, и, если пятна лейкоплакии утрачивают блеск, поверхность становится шероховатой, покрывается разрастаниями и язвочками, то, как правило, прогноз в этих случаях неблагоприятный и лейкоплакия перерождается в рак полости рта. Примерно 10% случаев лейкоплакии слизистой оболочки рта заканчиваются малигнизацией.
Источник
