Лечение синдрома грушевидного мышцы в москве
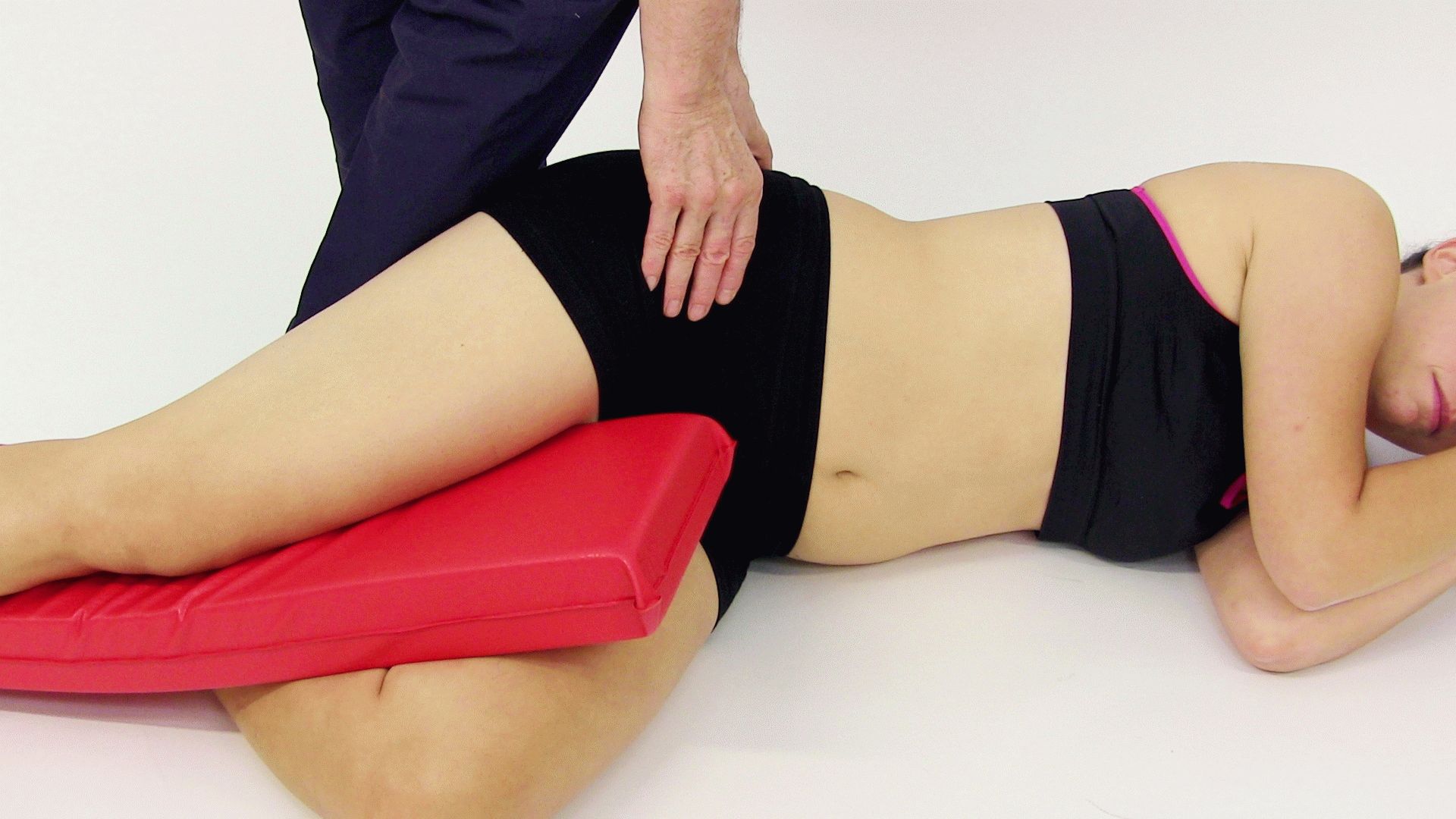
Лечение синдрома грушевидной мышцы в Москве
Синдром грушевидной мышцы— одна из самых распространенных проблем, приводящих к болям в поясничной, ягодичной области и болям по задней поверхности ноги. Грушевидная мышца, начинаясь от передней поверхности крестцовой кости, проходя под ягодичными мышцами, прикрепляется к большому вертелу бедренной кости. В паре с крестцово-остистой связкой они создают подгрушевидное отверстие, через которое проходят седалищный нерв и нижнеягодичная артерия. Несмотря на малые размеры мышцы, она берет на себя много функций по работе нижних конечностей (вращение бедра, отведение и разгибание его в сторону, помощь при ходьбе и т.д.). В связи с этим очень часто из-за слишком усиленной работы данной мышцы, или же наоборот, из-за плохого кровоснабжения данной области (вследствие долгого нахождения в сидячем положении), происходит мышечный спазм, приводящий к сдавлению седалищного нерва и сосудов, проходящих под мышцей. Также к мышечному спазму могут привести: переохлаждение, травма поясничного отдела, неудачный укол в грушевидную мышцу, такие заболевания, как остеохондроз, грыжа межпозвоночных дисков, протрузии.
Симптомы этого заболевания зависят от того, что именно было подвержено сдавливанию: сосуды или сам нерв. Рассмотрим наиболее часто выявляемые признаки данного синдрома:
• ноющие боли в мышцах нижних конечностей, в особенности по задней поверхности;
• распространение болей, их усиление в стрессовых ситуациях, при смене климата и т.д.;
• болевой синдром в зоне голени после пеших прогулок;
• уменьшение чувствительности при прикосновении к кожному покрову.
Выявить данный синдром достаточно легко. На осмотре врач проводит специальные мышечные тесты, которые помогают выявить данное заболевание, его степень, а также наличие мышечных спазмов в рядом лежащих областях. В случае, если причина боли кроется непосредственно в мышечном спазме грушевидной мышцы (например, в результате её переохлаждения, растяжения, травмы, осложнения после инъекций и т.п.), то наиболее эффективным методом лечебного воздействия будет постизометрическая релаксация. Это техника ЛФК, направленная на мягкое растяжение мышц и связок пораженной области.

Если грушевидная мышца воспалилась в результате остеохондроза, грыжи или протрузии межпозвоночных дисков, гинекологического или иного заболевания органов малого таза (вторичный синдром), то в программу лечения следует добавить дополнительные методы, такие как физиотерапия, массаж, остеопатия, мануальная терапия. В любом случае лечение должно быть комплексным, учитывающим противопоказания и индивидуальные особенности пациента.
После снятия острого болевого синдрома следует закрепить результат специальными физическими упражнениями, чтобы в дальнейшем избежать повторного обострения. С этой задачей хорошо справляется кинезитерапия — лечение правильным движением. Под руководством инструктора выполняется программа по укреплению мышц поясницы, ягодиц и нижних конечностей. Также важно работать со всеми остальными мышцами, связками и суставами, так как организм будет здоровым только тогда, когда все его системы будут работать правильно.
Наконец, описанные выше болевые симптомы могут быть вообще не связанными с воспалением грушевидной мышцы и проявляться при отсутствии этого воспаления.
При первых симптомах необходимо проконсультироваться со специалистом, так как в случае игнорирования данного заболевания могут проявиться нежелательные последствия, такие как ограничение подвижности в пояснично-крестцовом отделе, остеохондроз, онемение и постоянные боли. При прогрессировании указанных факторов возможно развитие межпозвоночной грыжи.
Источник
3 Октября 2019
Скрыпова И.В.
7227
Синдром грушевидной мышцы – симптомокомплекс включающий тянущие боли и ощущение спазма с локализацией в ягодичной области, в проекции нахождения одноименной (грушевидной) мышцы. Заболевание чаще встречается у женщин, чем у мужчин, а если вы знаете место нахождения мышцы, то поставить диагноз не составить труда. Воспаление на фоне переохлаждения мышцы, самая частая причина появления болей в данной области.
Синдром грушевидной мышцы – характеризуется болью в области грушевидной мышцы, которая находится в ягодичной области, боли чаще ноющего характера отдающие вниз. Благодаря расположению мышцы рядом с седалищным нервом, воспаление указанной мышцы способно имитировать воспаление седалищного нерва — ишалгию, поэтому часто этот синдром называют псевдоишалгия, по сути это просто боли той же локализации, но не связанные с нервом.
Причины синдрома грушевидной мышцы
Источником боли при этом синдроме является воспаленная и спазмированная мышца. Принято выделять первичные и вторичные причины, от которых развивается заболевание.
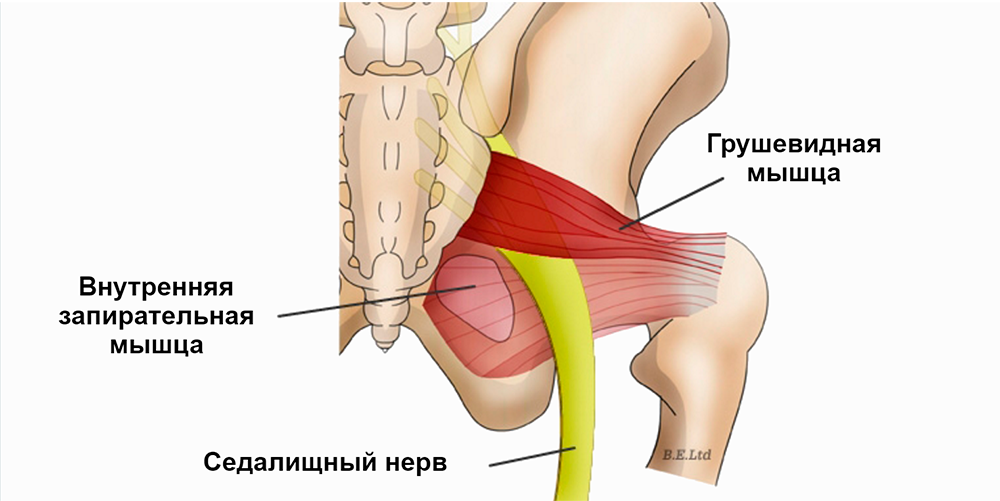 |
| Схема расположения грушевидной мышцы и седалищного нерва |
Синдром псевдо ишиалгии (его первичная форма) может быть обусловлен:
различными травмами и растяжениями в области ягодиц и/или поясницы;
слишком долгим вынужденным пребыванием в одном и том же положении тела;
значительным перенапряжением мышц в следствии физической нагрузки;
переохлаждением ягодичной области.
Вторичная форма обусловлена разнообразными болезнями органов малого таза и в некоторой степени крестцового отдела, то есть болезнь развивается на фоне уже имеющегося заболевания.
Симптомы воспаления грушевидной мышцы
Синдром грушевидной мышцы симптомы имеет такие:
Ноющие и тянущие боли в ягодичной области;
Редко припухлость и отек ;
Симптомы похожие на сдавление седалищного нерва;
Боли усиливаются при натяжении грушевидной мышцы, например в положении нога на ногу.
Записаться на лечение синдрома грушевидной мышцы
Обследование и лечение синдрома грушевидной мышцы
Наш медицинский центр позволяет провести качественную диагностику, а также, при необходимости, эффективное дальнейшее лечение этого синдрома. Самым простым тестом для выявления такой болезни является попытка сесть и закинуть ногу на ногу, появление боли в ягодичной области может свидетельствовать о воспалении грушевидной мышцы. Инъекция новокаина непосредственно в область грушевидной мышцы, благодаря которой будет происходить исчезновение болевого синдрома, также будет говорить впользу присутствия даннного заболевания.
 |
| Мануальное тестирование перед лечением синдрома грушевидной мышцы:появление тянущей боли в ягодичной области в положении лежа на боку при надавливании на мышцу |
Также могут быть проведены специальные мануальные тесты для выявления заболевания. Чтобы исключить иные болезни, врач может при необходимости порекомендовать магниторезонансную или компьютерную томографию, рентгена или УЗИ.
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
Лечение и профилактика синдрома грушевидной мышцы в клинике Стопартроз (Москва) успешно проводится много лет. Используется не только лечение эффективными медицинскими препаратами, но и различные физиотерапевтические аппаратные методы. Но, стоит помнить, что подобрать комплекс результативных процедур для лечения сможет только специалист, поэтому самостоятельное лечение проводить не следует.
Крайне важно своевременно обратиться в специализированный медицинский центр, чтобы пройти обследование и направиться за помощью к специалистам. При условии, что лечение начнётся своевременно, уже через несколько дней улучшиться общее состояние и будут устранены основные симптомы этого синдрома.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Источник
Это миофасциальный синдром. Связан он со спазмом уплотнением грушевидной мышцы и формированием триггера (зоны). При длительном течении происходит сдавление седалищного нерва.
Причины
Заболевания позвоночника: дегенеративные заболевания позвоночника (самые частые причины): остеохондроз (протрузии, грыжи дисков), спондилоартроз (артроз межпозвонковых суставов), спондилез (костные разрастания позвонков), спондилолистез, спондилолиз (смещение позвонков).
Компрессионные или оскольчатые переломы позвонков или других костных структур на фоне остеопороза, травмы, онкологического метастатического процесса. Опухоли мягких тканей и костных структур.
Воспалительный процесс (спондилит).
Избыточная физическая статическая нагрузка; миозиты; механические повреждения врожденная, приобретенная асимметрия таза.
Клиника
Рассмотрим симптомы заболевания. У 2/3 пациентов проявления начинаются с постоянной боли в области ягодицы. Ощущение усиливается при движении, приседаниях, приведении бедра. По ходу седалищного нерва (по задней поверхности бедра, голени) ощущается жжение, ползание «мурашек», прострелы, развивается хромота. При длительном течении развитие подгрушевидной невропатии седалищного нерва: Онемение голени стопы ,пальцев стопы, может развиваться грубый парез стопы, пациент не может самостоятельно передвигаться.
Осложнения
Синдром грушевидной мышцы нарушает общее самочувствие, снижает работоспособность. При длительном течении заболевания развивается гипотрофия атрофия пронатора бедра, мышц голени и стопы. Ригидность грушевидной мышцы может привести к спазму мускулатуры тазового дна. Это приводит к нарушению мочеиспускания и дефекации.
Диагностика
Первый этап — консультация вертеброневролога. Врач собирает анамнез, определяет болезненные участки, проверяет рефлексы. При неврологическом осмотре определяются симптомы:
- Битти;
- Фрайберга;
- Миркина;
- Бонне-Бобровниковой.
Боль возникает или усиливается при поднимании колена лежа на здоровом боку, ротации бедра внутрь, наклоном вперед, пассивной внутренней ротацией бедра.
Поставить точный диагноз можно с помощью таких методов, как КТ, МРТ, УЗИ, электромиография нижних конечностей.
Медикаментозное лечение
1. Купирование болевого синдрома НПВС (купируют отек, воспаление)
- Миорелаксанты (расслабляют мышцы);
- Антиконвульсанты (при жгучей стреляющей боли);
- Опиоидные анальгетики (при выраженном болевом синдроме), антидепрессанты (при хроническом болевом синдроме);
- Лечебно — медикаментозные блокады с кортикостероидными препаратами, с анестетиками.
2. Улучшение кровоснабжения (сосудистые препараты);
3. Метаболическая терапия (препараты тиоктовой кислоты и витамины группы В);
4. Антихолинэстеразные препараты, улучшают проводимость и увеличивают силу мышц.
Немедикаментозные методы лечения
Все методы лечения направлены на улучшение кровоснабжения, снятия спазма мышц, восстановления чувствительности и восстановление силы мышц.
- Физиотерапия (магнитолазер, магнитотерапия, СМТ с новокаином, СМТ в режиме электростимуляции, УЗ с гидрокортизоном и др.)
- Аппаратное вытяжение поясничного отдела позвоночника (при заболеваниях позвоночника)
- Иглорефлексотерапия
- Массаж спины и конечностей
- Мануальная терапия
- ЛФК: специальные упражнения способствуют равномерному распределению нагрузки между мышцами ягодичной области, стимулируют расслабление спазмированных участков
- Пассивное растяжение, постизометрическая релаксация – это приемы кинезиотерапии, облегчающие состояние пациента, уменьшающие боль, увеличивающие объем движений
- Бальнеотерапия (радоновые ванны, грязевые аппликации, озокерит)
В объединении « Новая больница» есть все необходимые методы обследования и лечения, кроме хирургического.
Вы можете пройти курс лечения в рамках стационара в городском вертебрологическом центре и амбулаторно.
При длительном течении заболевания, развиваются необратимые изменения. После терапии для профилактики рецидивов рекомендованы занятия лечебной физкультурой.
Стоимость
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWoridwide
> 20
медицинских направлений
1400
ежедневно оказываемых услуг
Наши специалисты
Андрей Андреевич
Морозов
Зав. отделением
Игорь Валерьевич
Колобов
Врач — невролог
Наталья Николаевна
Уланова
Врач — невролог
Леонид Федорович
Конюхов
Врач — невролог
Елена Викторовна
Барсукова
Врач — невролог
Людмила Ардольфовна
Табаринцева
Врач — невролог
Юлия Михайловна
Мальцева
Врач — невролог
Мария Владимировна
Правдина
Врач — невролог
Источник
Опубликовано: 29 окт. 2018 г.
Записаться на прием https://gyga.ru/
телефон для записи к доктору Евдокимову: +7 (499) 390-29-66
Задать вопрос https://vk.com/osteopat_evdokimov
Инстаграм врача https://www.instagram.com/osteopat_ev…
Фейсбук https://www.facebook.com/osteopatEvdo…
Твиттер https://twitter.com/moscow_osteopat
Одноклассники https://ok.ru/osteopatevdokimov
Дзен https://zen.yandex.ru/media/osteopat_…
Гугл + https://plus.google.com/+%D0%9E%D1%81…
Живой журнал https://evdokimovdok.livejournal.com/
00:22 Что такое синдром грушевидной мышцы?
00:40 Где располагается грушевидная мышца?
01:25 Как проявляется синдром?
01:55 Причины возникновения синдрома грушевидной мышцы
03:45 Средства классической медицины
04:47 Что может предложить врач-остеопат?
То, о чём я хочу поговорить сегодня, будет полезно узнать каждому. Я расскажу вам о явлении с весьма интересным названием — синдром грушевидной мышцы. Каждый хотя бы раз и по разным причинам испытывал боль в пояснице. Сильную ноющую боль, которая отдаёт в ногу. Вот это неприятное ощущение медики и прозвали синдромом грушевидной мышцы.
А теперь по порядку. Что же такое грушевидная мышца, где она располагается и какую функцию выполняет? И самое главное, как она связана с болью в пояснице и ноге?
Грушевидная мышца — одна из основных мышц таза. Она активно участвует в процессе ходьбы и служит амортизатором для крестца в момент опоры на ногу. Её прямое предназначение — поворот бедра наружу. Если её механизм действия нарушить — образуется спазм грушевидной мышцы и ущемление седалищного нерва со всеми вытекающими последствиями:
● чувство онемения
● нарушение кровообращения кожных покровов
● дистрофия мышц (уменьшение их объёма)
● функциональная хромота.
Чтобы устранить спазм и избавить пациента от неприятных последствий, специалисту необходимо точно определить причину его возникновения. А их немало:
● в группу риска попадают люди с неприятным диагнозом — хронический остеохондроз поясничного и крестцового отдела позвоночника
● избыточный вес и неправильное его распределение во время нагрузок также способны спровоцировать спазм грушевидной мышцы
● опасность представляет и самостоятельное введение внутримышечных инъекций, достаточно раз уколоть куда не следует
● тяжёлые и нерациональные физические нагрузки
● частые травмы мышечного и сухожильного аппарата
● опухолевые процессы в области малого таза
● воспалительные заболевания органов малого таза (хронический цистит, простатит, аденома предстательной железы, аднексит, спаечная болезнь, эндометриоз, миома матки, эрозия шейки матки) благодатная почва для развития синдрома грушевидной мышцы
● нарушение осанки
● обувь, не соответствующая стандартам может стать причиной возникновения данного недуга.
Причин и в самом деле много. В поликлинике вам могут предложить 2 варианта лечения:
-купировать источник боли нестероидными противовоспалительными средствами, мышечными релаксантами и обезболивающими препаратами
-медикаментозное или хирургическое лечение основного заболевания, если его удастся установить.
И в том и в другом случае вам предстоят немалые финансовые затраты и потеря времени, пагубное воздействие фармакологических препаратов на организм. Результат может не оправдать ожиданий. Боль либо полностью не утихнет, либо в скором времени вернётся вновь. Что может предложить вам остеопатия? Мягкая и деликатная терапия, воздействие не только на источник боли, но и на истинную причину, повлёкшую за собой заболевание. Грамотный остеопат поможет настроить ваш организм на восстановление сил, реабилитацию внутренних органов и мышц. Если вы сомневаетесь в остеопатии как медицинской науке, рекомендую попробовать пройти пару сеансов наряду с классическим лечением. Результат не заставит себя долго ждать и приятно удивит оказанным эффектом. Решать, конечно же, вам. Со своей стороны советую не откладывать решение проблемы в долгий ящик.
#Остеопатмосква #остеопат #грушевиднаямышца #синдромгрушевидноймышцы #синдромгрушевидноймышцыпричины #причинысиндромагрушевидноймышцы #чтотакоесиндромгрушевидноймышцы #синдромгрушевидноймышцылечение #синдромгрушевидноймышцылечениеостеопатией #синдромгрушевидноймышцыувзрослых #лечениесиндромагрушевидноймыщцы #больвноге #больвягодице #остеопатическиеметоды #остеопатЕвдокимов #докторЕвдокимов
Больше видео на моем канале https://www.youtube.com/channel/UCNKF…
Источник
Синдром грушевидной мышцы – это тянущие, ноющие боли в области ягодицы и тазобедренного сустава, обычно отдающие в бедро, голень, пах.
Синдром грушевидной мышцы – самая распространенная форма туннельной невропатии. Наиболее часто он возникает на фоне остеохондроза пояснично-крестцового отдела позвоночника и его осложнений – протрузии и грыжи межпозвонкового диска.
Этот болевой синдром сопровождает более половины всех случаев пояснично-крестцового радикулита.
Лечение синдрома грушевидной мышцы
Лечение синдрома грушевидной мышцы с помощью ударно-волновой терапии (УВТ) и других методов физиотерапии в нашей клинике позволяет достичь быстрых положительных результатов:
- снять боль и мышечный спазм,
- устранить воспаление и отек,
- восстановить двигательную активность, подвижность, физическую работоспособность,
- замедлить или остановить развитие заболевания, ставшего причиной болевого синдрома, и значительно снизить риск его осложнений.
Терапевтический эффект ударно-волновой терапии при синдроме грушевидной мышцы достигается благодаря улучшению местного кровообращения в сочетании с мощным противовоспалительным действием процедуры.
Проникая в самый очаг воспаления, акустические волны инфразвуковой частоты создают вибрацию подобную глубинному массажу. Это позволяет значительно уменьшить или полностью устранить компрессию (защемление) нервов и отечность, снять мышечный спазм и стимулировать восстановительные процессы. Таким образом, УВТ снимает болевой синдром, воздействуя на его причину, что обеспечивает не только быстрый, но и стойкий, пролонгированный эффект.
В отличие от нестероидных противовоспалительных средств физиотерапия не оказывает негативных побочных эффектов и способствует естественному оздоровлению позвоночника, нервных и мышечных тканей.
Почему возникает синдром грушевидной мышцы?
Непосредственная причина синдрома грушевидной мышцы – сдавление седалищного нерва в области между мышечными волокнами и крестцово-остистой связкой. Оно может быть вызвано проблемами позвоночника (в области L5 — S1) или воспалением мышцы. В первом случае речь идет о вертеброгенном синдроме, во втором – о миофасциальном синдроме.
Грушевидная мышца находится под большой ягодичной мышцей. Ее воспаление и связанное с ним сдавление седалищного нерва бывает спровоцировано переохлаждением, травмой (растяжением), перенапряжением, длительным пребыванием в неудобной позе.
В случае вертеброгенного синдрома причиной рефлекторного мышечного спазма и сдавления седалищного нерва является защемление нервных корешков в пояснично-крестцовом отделе. Как правило, оно возникает на фоне остеохондроза, при котором происходит усыхание межпозвонковых дисков, в результате чего расстояния между соседними позвонками уменьшаются, их тела и отростки сближаются и защемляют нервные корешки, отходящие от спинного мозга.
Причиной дискогенного болевого синдрома являются осложнения остеохондроза – протрузия или грыжа, при которых межпозвонковый диск выпячивается или выпадает наружу, что приводит к защемлению нервного корешка и стенозу спинного мозга.
Наряду со сдавлением седалищного нерва при синдроме грушевидной мышцы возможно защемление нижней ягодичной артерии. Это приводит к нарушению кровоснабжения ноги, возникновению перемежающейся хромоты и других симптомов.
Во всех этих случаях применение ударно-волновой терапии в комплексе с грязевыми аппликациями, лазерной терапией и другими методами физиотерапии позволяет достичь быстрого обезболивающего и противовоспалительного эффекта, значительно облегчить или полностью устранить симптомы и улучшить самочувствие.
Позвоните и запишитесь
на прием
8 495 212-16-04
ИЛИ
Заполните форму записи на прием
*
*
*Нажимая кнопку «Записаться», даю согласие на обработку указанных персональных данных
Спасибо! Наш консультант перезвонит Вам
для уточнения даты и времени консультации.
Источник
