Лечение синдрома центрального апноэ во сне
Центральное апноэ сна (ЦАС) – это патологическое состояние, которое характеризуется остановкой дыхательной деятельности преимущественно в ночное время, возникающей вследствие нарушения возбудимости дыхательного центра, расположенного в продолговатом мозге.
Общее описание
Центральное апноэ сна сильно отличается от синдрома обструктивного апноэ (СОАС). Основное различие заключается в том, что остановка дыхания при ЦАС наступает при полной проходимости дыхательных путей, под воздействием изменений уровня углекислого газа в организме или показателя рН жидких сред. Синдром обструктивного апноэ сна появляется по причине того, что просвет дыхательных путей перекрывается под воздействием каких-либо факторов, среди которых выделяют избыточный вес, снижение тонуса мягких тканей, врожденные и приобретенные аномалии строения глотки.
Опасность ЦАС заключается в том, что причины остановки дыхания лежат на более глубоком уровне, а также существует риск более длительного апноэ, что пагубно сказывается на состоянии всего организма.
Стоит отметить тот факт, что центральное апноэ сна протекает практически бессимптомно. То есть, для СОАС характерно появление храпа или шумного дыхания, в то время как при ЦАС отмечаются просто паузы в дыхании, которые может заметить другой человек. После этих пауз возможно рефлекторное учащение дыхания, появление пота или пробуждение.
Одними из основных признаков нарушения дыхания во время сна является сонливость и повышенная утомляемость в дневное время при достаточной продолжительности сна. Появление этих симптомов требует проведения полисомнографии.
Классификация
Принято выделять три основных разновидности ЦАС. Их классификация основывается на клинической картине и уровне углекислого газа. Так, среди них выделяют:
- Пациенты с гиперкапнией. Для этих пациентов характерно редкое или поверхностное дыхание перед апноэ, что приводит к повышению уровня углекислого газа. Гиперкапния приводит к угнетению дыхательного центра, что и вызывает остановку дыхательной деятельности. К данной группе также можно отнести тех пациентов, у которых имеются нарушения деятельности продолговатого мозга, а также заболевания щитовидной железы (гипотиреоз).
- Пациенты с гипокапнией. В этой ситуации у людей отмечается учащенное дыхание, которое периодически сменяется приступами апноэ. То есть организм рефлекторно останавливает дыхательную деятельность, чтобы избежать гипервентиляции. При этом, в организме отмечается снижение уровня углекислого газа.
- Дыхание Чейна-Стокса. Это патологическое дыхание схоже со второй формой, но его принято выделять отдельно, так как оно появляется у пациентов с тяжелыми нарушениями в организме, такими как диабетическая кома, тяжелые травмы головы, сопровождающиеся кровоизлияниями в головной мозг, геморрагические инсульты, тяжелые интоксикации при инфекционных заболеваниях. Стоит отметить, что появление такого типа дыхания является тревожным признаком, означающим усугубление состояния. Наиболее часто оно проявляется в терминальных стадиях болезней, когда лечение уже малоэффективно.
Для первых двух форм характерно то, что они могут длительное время проявляться без внимания, так как кроме пауз дыхания во время сна симптомы со стороны других органов и систем могут полностью отсутствовать.
Также требуется отдельно выделить такую причину, как постоянное употребление опиоидов. Это имеет значение при назначении наркотических анальгетиков для онкобольных. Необходимо учитывать угнетение дыхательного центра этими лекарственными средствами.
Кроме этого, актуальность вышеизложенного заключается в том, что на сегодняшний день очень распространена наркомания. Одним из самых распространенных тяжелых наркотиков является метадон, который также относится к группе опиатов.
Причины центрального апноэ сна могут быть различными. Поэтому, прежде чем начинать лечение, необходимо провести полноценное комплексное обследование и и выявить их. Только установив первичную патологию можно приступить к лечению ЦАС.
Методы лечения
В первую очередь, лечение должно быть направлено на устранение причины появления центрального апноэ сна. В этой ситуации может применяться медикаментозная терапия или оперативное лечение.
Стоит отметить тот факт, что при отсутствии этиотропного лечения избавиться от ЦАС невозможно. Кроме этого, первичное заболевание может угрожать жизни. Особое внимание следует уделять тем пациентам, у которых отмечается дыхание Чейна-Стокса.
Для того, чтобы купировать сами остановки дыхания во сне можно могут применяться следующие методы лечения:
- Оксигенотерапия. Всем пациентам с центральным апноэ сна показана оксигенотерапия, чтобы избежать гипоксии тканей головного мозга, ведь это может усугубить ситуацию. Кроме этого, недостаток кислорода в организме повышает риск развития инфаркта миокарда, а также пагубно сказывается на работе других органов.
- СИПАП-терапия. При помощи специального аппарата поддерживается положительное постоянное давление в дыхательных путях. Через маску во время сна подается увлажненный кислород. Метод применяют также для лечения синдрома обструктивного апноэ сна.
- Электростимуляция диафрагмальных нервов. Этот метод может быть использован в возрасте старше 2 лет. С помощью электростимуляции можно обеспечить правильный ритм и частоту дыхания. Наиболее часто он применяется при врожденной форме гиповентиляции.
- Исключение опиатов. Если ЦАС вызвано приемом этих лекарственных средств, то следует по возможности ограничить или исключить их применение.
Выбор методов лечения зависит исключительно от конкретной ситуации и его должен выбирать лечащий врач. Центральное апноэ сна нельзя оставлять без внимания, так как это чаще всего является признаком нарушений и расстройств в организме. Стоит внимательно подходить к обследованию, чтобы не пропустить истинную причину появления данной паталогии.
Источник
Центральное апноэ сна – состояние, при котором возникают остановки дыхания во время сна не за счёт спадения дыхательных путей (как при синдроме обструктивного апноэ сна), а за счёт нарушения регуляции дыхания со стороны центральной нервной системы (дыхательного центра). Причиной таких нарушений может быть патология как собственно центральной нервной системы, так и сердечно-сосудистой системы. Если при обструктивном апноэ сохраняются дыхательные усилия (попытки дышать, несмотря на перекрытые дыхательные пути), то при центральном апноэ они отсутствуют.
Формы центрального апноэ сна у взрослых
- Первичное центральное апноэ сна – редкая патология неизвестного происхождения, проявляющаяся в виде центральных апноэ с частотой более 5 в час без видимой причины.
- Высокогорное периодическое дыхание – частые центральные апноэ, приводящие к нарушению сна, при подъёме на высоту более 4000 метров над уровнем моря.
- Вторичное апноэ сна не по типу Чейна-Стокса – синдром центрального апноэ у пациентов с поражением ствола головного мозга или в терминальной стадии хронической почечной недостаточности.
- Центральное апноэ сна при приёме лекарственных средств или других веществ – наблюдается у получающих опиоиды (у наркоманов и у пациентов в терминальной стадии онкологических заболеваний), преимущественно метадон и препараты с медленным высвобождением морфина.
- Комплексное апноэ сна – учащение эпизодов центрального апноэ у пациентов, получающих СИПАП-терапию по поводу синдрома обструктивного апноэ сна. Чаще всего является преходящим явлением, но иногда требует применения БиПАП- терапии или адаптивной сервовентиляции.
- Дыхание по типу Чейна-Стокса – центральное апноэ сна у пациентов с хронической сердечной недостаточностью с характерной веретенообразной формой дыхательного потока. Является широко распространённым состоянием, оказывающим важное влияние на прогноз. В остальной части раздела мы будем рассматривать особенности именного этой формы центрального апноэ сна как актуальной медицинской проблемы.
Причины и патогенез дыхания по типу Чейна-Стокса
В основном дыхание по типу Чейна-Стокса наблюдается у пациентов с хронической сердечной недостаточностью, реже – при инсультах и при хронической почечной недостаточности. Частота дыхания Чейна-Стокса нарастает по мере утяжеления сердечной недостаточности (увеличения функционального класса ХСН), достигая 40% среди тяжёлых больных. Основным механизмом развития дыхания Чейна-Стокса является застой в лёгких, рефлекторно вызывающий гипервентиляцию с последующим падением содержания двуокиси углерода в крови и подавлением активности дыхательного центра. Замедление кровотока при сердечной недостаточности влечёт за собой медленное восстановление активности дыхательного центра по мере нарастания гипоксии и гиперкапнии (крещендо), чередующееся с медленным снижением дыхательного потока вплоть до полной остановки дыхания (декрещендо).
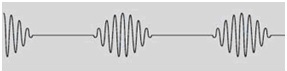
Чередование периодов апноэ (гипопноэ) и гипервентиляции приводит к ухудшению состояния миокарда и к дальнейшему нарастанию сердечной недостаточности – развивается порочный круг с ухудшением прогноза у пациентов с дыханием Чейна-Стокса. При одной и той же тяжести хронической сердечной недостаточности прогноз у пациентов с дыханием Чейна-Стокса хуже, чем при его отсутствии.
Клиническая картина дыхания по типу Чейна-Стокса
 Симптомами дыхания Чейна-Стокса могут быть избыточная дневная сонливость, нарушение ночного сна и одышка, в том числе в дневное время. Явные признаки также могут отсутствовать. Часто по клиническим проявлениям дыхание Чейна-Стокса напоминает синдром обструктивного апноэ сна, также эти симптомы могут расцениваться как признак сердечной недостаточности. Для диагностики необходимо специальное сомнологическое обследование (полисомнография и др.), выявляющее характерные нарушения дыхания преимущественно в поверхностных стадиях медленного сна.
Симптомами дыхания Чейна-Стокса могут быть избыточная дневная сонливость, нарушение ночного сна и одышка, в том числе в дневное время. Явные признаки также могут отсутствовать. Часто по клиническим проявлениям дыхание Чейна-Стокса напоминает синдром обструктивного апноэ сна, также эти симптомы могут расцениваться как признак сердечной недостаточности. Для диагностики необходимо специальное сомнологическое обследование (полисомнография и др.), выявляющее характерные нарушения дыхания преимущественно в поверхностных стадиях медленного сна.
Лечение дыхания по типу Чейна-Стокса
Основными целями и показателями эффекта лечения дыхания по типу Чейна-Стокса являются:
- урежение частоты нарушений дыхания во сне и уменьшение клинических проявлений дыхательных нарушений;
- улучшение функции сердца (повышение фракции выброса левого желудочка) и уменьшение клинических проявлений сердечной недостаточности;
- улучшение прогноза, повышение продолжительности жизни без трансплантации сердца.
Основными методами лечения дыхания по типу Чейна-Стокса при хронической сердечной недостаточности, наряду с оптимизацией лечения самой ХСН, являются:
- СИПАП-терапия – является методом, с которого рекомендуется начинать лечение дыхания Чейна-Стокса в связи с его доступностью и хорошим эффектом у значительной части пациентов. Обеспечивается фиксированное положительное давление в дыхательных путях во время сна, устраняющее нарушения дыхания и обеспечивающее улучшение функции сердца. У пациентов, не отвечающих на СИПАП-терапию, методом выбора становится адаптивная сервовентиляция (см. ниже).
- БиПАП-терапия – даёт сходный с СИПАП-терапией эффект, при дыхании Чейна-Стокса не имеет значительных преимуществ по сравнению с СИПАП-терапией, но менее доступна.
- Низкопотоковая кислородотерапия (использование кислородных концентраторов) – доступный метод лечения с меньшим влиянием на клинические проявления дыхания Чейна-Стокса и состояние функции сердца, чем СИПАП-терапия.
- Дыхание с повышением концентрации двуокиси углерода (использование «мёртвого пространства») и стимуляция диафрагмального нерва – методы, находящиеся в стадии изучения, эффективность которых при дыхании Чейна-Стокса пока не доказана.
Адаптивная сервовентиляция – является наиболее эффективным методом лечения дыхания по типу Чейна-Стокса при хронической сердечной недостаточности, обеспечивающим уменьшение клинических проявлений, улучшение функции сердца и улучшение прогноза практически у всех больных. Адаптивная сервовентиляция также лучше переносится большинством пациентов.
В настоящее время разработаны усовершенствованные СИПАП-аппараты Prisma Line из новой линейки компании Weinmann – Loewenstein (Германия). Их применение позволяет максимально эффективно и комфортно осуществлять лечение всего спектра нарушений дыхания у пациентов.
Ознакомившись с представленным ниже видео, вы сможете больше узнать об аппаратах этой серии, а также об особенностях их эксплуатации в домашних условиях.
Полезные статьи:
- Использование не зарегистрированного в России оборудования для СИПАП и БИПАП-терапии: преступление и наказание
Источник
Апноэ во сне — разновидность апноэ, для которого характерно прекращение лёгочной вентиляции во время сна более чем на 10 секунд. Чаще оно длится 20—30 секунд, хотя в тяжёлых случаях может достигать 2-3 минут и занимать до 60 % общего времени ночного сна. При регулярных апноэ (обычно не менее 10—15 в течение часа) возникает синдром апноэ во сне с нарушением структуры сна и дневной сонливостью, ухудшением памяти и интеллекта, жалобами на снижение работоспособности и постоянную усталость. Различают обструктивное и центральное апноэ во сне, а также их смешанные формы.
Обструктивные апноэ во сне[править | править код]
Сужение верхних дыхательных путей во время сна предрасполагает к обструктивным апноэ. При апноэ длительностью более 10 секунд возникает состояние гипоксии и гиперкапнии с метаболическим ацидозом, с увеличением выраженности изменений по мере нарастания длительности апноэ. На определённом пороге этих изменений наступает пробуждение или переход в поверхностную стадию сна, при которой повышается тонус мышц глотки и рта с восстановлением проходимости глотки. Это сопровождается серией глубоких вдохов, обычно с сильным храпом. По мере нормализации показателей газового состава крови наступает более глубокая фаза сна.
У больных обструктивными апноэ не происходит снижения артериального давления во время сна; во время эпизода апноэ оно, напротив, резко повышается. В связи с этим, обструктивные апноэ во сне являются фактором риска заболеваний сердечно-сосудистой системы — артериальной гипертензии (у 40-90 % больных), ишемической болезни сердца, инсульта[2][неавторитетный источник?], диабета[3].
В некоторых случаях (до 10 %) при обструктивных апноэ развивается лёгочная гипертензия с правожелудочковой недостаточностью, хронической гиперкапнией и гипоксией, связанными с ослаблением нервной импульсации в дыхательной мускулатуре или генерализованной бронхиальной обструкцией. В сочетании с ожирением (являющимся одним из факторов риска обструктивных апноэ) и сонливостью эта картина носит название «пиквикский синдром».
«Золотым стандартом» лечения обструктивного апноэ сна является так называемая СИПАП-терапия (от англ. Constant Positive Airway Pressure, CPAP), выполняемая с помощью СИПАПов — специальных приборов, нагнетающих воздух под давлением в дыхательные пути и создающих постоянное положительное давление. Создается так называемая «воздушная шина», которая препятствует коллапсу во время сна. На сегодня это самый эффективный метод лечения этого заболевания[4].
Также было замечено прекращение храпа, дневной сонливости и уменьшение апноэ во сне у людей, играющих на австралийской дудке диджериду, благодаря тренировке верхних дыхательных путей из-за специфической техники дыхания[5][6][7].
Центральные апноэ во сне[править | править код]
Центральные апноэ во сне наблюдается в норме, чаще при засыпании и в фазе быстрого сна. У здоровых лиц центральные апноэ редки и не сопровождаются патофизиологическими и клиническими проявлениями. При нарушении стабильности функционирования центральных (стволовых) механизмов регуляции дыхания развиваются дыхательные нарушения характерные для обструктивных апноэ. Чаще наблюдается гипокапния без гипоксемии, реже формируется гиперкапния и гипоксемия, сопровождающиеся лёгочной гипертензией и правожелудочковой недостаточностью. Отмечаются частые ночные пробуждения с дневной сонливостью.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-08-22 — 2019-08-22 — 2019.
- ↑ [1]
- ↑ E. Frija-Orvoën. Obstructive sleep apnea syndrome: Metabolic complications (англ.) // Revue Des Maladies Respiratoires. — 2016. — 23 March. — ISSN 1776-2588. — doi:10.1016/j.rmr.2015.11.014.
- ↑ Bing Lam, Kim Sam, Wendy Y. W. Mok, Man Tat Cheung, Daniel Y. T. Fong. Randomised study of three non-surgical treatments in mild to moderate obstructive sleep apnoea (англ.) // Thorax. — 2007. — April (vol. 62, iss. 4). — P. 354–359. — ISSN 0040-6376. — doi:10.1136/thx.2006.063644.
- ↑ Игра на старой дудке останавливает храп. membrana.ru (23 декабря 2005). Дата обращения 14 ноября 2014.
- ↑ Апноэ сна. Пер. с англ. Н. Д. Фирсовой (2017).
- ↑ Milo A Puhan, Alex Suarez, Christian Lo Cascio, Alfred Zahn, Markus Heitz, Otto Braendli. Didgeridoo playing as alternative treatment for obstructive sleep apnoea syndrome: randomised controlled trial (англ.) // The BMJ : еженедельный реферируемый научный журнал. — BMJ Group, 2006. — Vol. 332. — P. 266. — ISSN 0959-8138. — doi:10.1136/bmj.38705.470590.55.
Литература[править | править код]
- Вейн А. М., Елигулашвили Т. С., Полуэктов М. Г. Синдром апноэ во сне. — М.: Эйдос Медиа, 2002. — 312 с. — ISBN 5-94501-002-2.
- Зильбер А. П. Синдромы сонного апноэ: клиническая физиология, лечение, профилактика. — Петрозаводск: Петрозавод.ун-та, 1994. — 183 с.
- Николин К. М. Синдром сонного апноэ (лекция для врачей). — Санкт-Петербург, 2005. — 24 с.
- Пустозеров В. Г., Жулев Н. М. Современные методы диагностики и лечения нарушений сна : учебное пособие. — Санкт-Петербург: СПбМАПО, 2002. — 77 с.
- Зелвеян П. А. Клиника и диагностика синдрома апноэ во сне. Взаимосвязь с артериальной гипертонией
- Апноэ во сне: определение и классификация
Источник
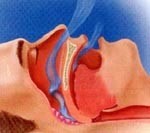
Синдром сонных апноэ — это нарушение сна, сопровождаемое эпизодами остановки носоротового дыхания продолжительностью не менее 10 секунд. При синдроме сонных апноэ может регистрироваться от 5 до 60 и более кратковременных остановок дыхания. Также отмечается храп, беспокойный ночной сон, дневная сонливость, снижение работоспособности. Наличие синдрома сонных апноэ выявляется при проведении полисомнографии, а его причины – в ходе оториноларингологического обследования. Для лечения синдрома сонных апноэ используются немедикаментозные (специальные оральные приспособления, кислородотерапия), медикаментозные и хирургические методы, направленные на устранение причины нарушения.
Общие сведения
Синдром сонных (ночных) апноэ – расстройство дыхательной функции, характеризующееся периодическими остановками дыхания во сне. Кроме ночных остановок дыхания для синдрома сонных апноэ характерны постоянный сильный храп и выраженная дневная сонливость. Остановка дыхания во сне является потенциально опасным для жизни состоянием, сопровождающимся гемодинамическими расстройствами и нестабильной сердечной деятельностью.
Дыхательные паузы продолжительностью 10 секунд при синдроме сонных апноэ вызывают гипоксию (недостаток кислорода) и гипоксемию (повышение углекислоты), стимулирующие головной мозг, что ведет к частым пробуждениям и возобновлению дыхания. После нового засыпания вновь следует кратковременная остановка дыхания и пробуждение. Количество эпизодов апноэ зависит от тяжести нарушений и может повторяться от 5 до 100 раз в час, складываясь в общую продолжительность дыхательных пауз до 3-4 часов за ночь. Развитие синдрома сонных апноэ нарушает нормальную физиологию сна, делая его прерывистым, поверхностным, некомфортным.
По статистике, синдромом сонных апноэ страдают 4% мужчин и 2% женщин среднего возраста, с возрастом вероятность апноэ возрастает. Женщины наиболее подвержены развитию апноэ в период менопаузы. Близкой к апноэ респираторной дисфункцией является гипноэ – уменьшение объема дыхательного потока на 30% и более по сравнению с обычным на протяжении 10 секунд, ведущее к снижению перфузии кислорода более чем на 4%. У здоровых лиц встречается физиологическое апноэ — короткие, периодически возникающие остановки дыхания во сне длительностью не более 10 секунд и с частотой не более 5 в один час, считающиеся вариантом нормы и не угрожающие здоровью. Решение проблемы требует интеграции усилий и знаний в области оториноларингологии, пульмонологии, сомнологии.

Синдром сонных апноэ
Причины
Нарушения регуляции дыхательной функции со стороны ЦНС при синдроме центральных сонных апноэ могут вызываться травмами, сдавлениями стволового отдела головного мозга и задней черепной ямки, поражениями головного мозга при синдроме Альцгейма-Пика, постэнцефалитическом паркинсонизме. У детей встречается первичная недостаточность дыхательного центра, вызывающая синдром альвеолярной гиповентиляции, при котором наблюдается цианотичность кожных покровов, эпизоды апноэ во сне при отсутствии легочной или кардиальной патологии.
Синдром обструктивных сонных апноэ чаще встречается у лиц, страдающих ожирением, эндокринными расстройствами, подверженных частым стрессам. К развитию обструктивного синдрома апноэ во сне предрасполагают анатомические особенности верхних дыхательных путей: короткая толстая шея, узкие носовые ходы, увеличенное мягкое небо, миндалины или небный язычок. В развитии синдрома сонных апноэ имеет значение наследственный фактор.
Патогенез
Развитие синдрома обструктивных сонных апноэ происходит в результате фарингеального коллапса, возникающего в процессе глубокого сна. Спадение воздухоносных путей на уровне глоточного отдела во время каждого эпизода апноэ вызывает состояния гипоксии и гиперкапнии, сигнализирующие головному мозгу о необходимости пробуждения. Во время пробуждения воздухоносная функция и вентиляция легких восстанавливаются. Нарушения проходимости верхних воздухоносных путей могут развиваться позади мягкого неба или корня языка, между задней стенкой глотки и хоанами — внутренними носовыми отверстиями, на уровне надгортанника.
Классификация
По патогенетическому механизму развития синдрома сонных апноэ выделяют его центральную, обструктивную и смешанную формы. Синдром центральных сонных апноэ развивается в результате нарушения центральных механизмов регуляции дыхания вследствие органических поражений головного мозга или первичной недостаточности дыхательного центра. Апноэ во сне при центральной форме синдрома обусловлено прекращением поступления к дыхательной мускулатуре нервных импульсов. Этот же механизм развития лежит в основе периодического дыхания Чейн-Стокса, которое характеризуется чередованием поверхностных и редких дыхательных движений с частыми и глубокими, переходящими затем в апноэ.
Синдром обструктивных сонных апноэ развивается вследствие спадения или окклюзии верхних дыхательных путей при сохранении дыхательной регуляции со стороны ЦНС и активности дыхательной мускулатуры. Некоторые авторы включают синдром обструктивных сонных апноэ в синдромный комплекс обструктивных апноэ-гипноэ, к которому также относится ряд респираторных дисфункций, развивающихся во сне:
- Cиндром гиповентиляции – характеризуется устойчивым снижением вентиляции легких и перфузии крови кислородом.
- Cиндром патологического храпа
- Cиндром ожирения-гиповентиляции – газообменные нарушения, развивающиеся на фоне избыточного увеличения массы тела и сопровождающиеся стойким снижением перфузии крови кислородом с дневными и ночными гипоксемиями.
- Cиндром сочетанной обструкции респираторных путей – сочетание нарушений проходимости верхних (на уровне глотки) и нижних (на уровне бронхов) дыхательных путей, приводящие к развитию гипоксемии.
Синдром смешанных сонных апноэ включает комбинацию механизмов центральной и обструктивной формы. По количеству эпизодов апноэ устанавливается степень тяжести течения синдрома сонных апноэ:
- до 5 эпизодов апноэ в час (или до 15 апноэ-гипопноэ) — синдрома сонных апноэ нет;
- от 5 до 15 апноэ в час (или от 15 до 30 апноэ-гипопноэ) – синдром сонных апноэ легкой степени;
- от 15 до 30 апноэ в час (или от 30 до 60 апноэ-гипопноэ) — синдром сонных апноэ средней степени;
- свыше 30 апноэ в час (или более 60 апноэ-гипноэ) — синдром сонных апноэ тяжелой степени.
Симптомы
Зачастую пациенты с синдромом сонных апноэ сами не подозревают о своем заболевании и узнают о нем от тех, кто спит рядом. Основными проявлениями синдрома сонных апноэ служат храп, беспокойный и прерывистый сон с частыми пробуждениями, эпизоды остановок дыхания во сне (по свидетельству лиц, окружающих пациента), чрезмерная двигательная активность во сне.
В результате неполноценного сна у пациентов развиваются нейрофизиологические нарушения, проявляющиеся головными болями по утрам, разбитостью, избыточной дневной сонливостью, снижением работоспособности, раздражительностью, утомляемостью в течение дня, снижением памяти и концентрации внимания.
Со временем у пациентов, страдающих синдромом сонных апноэ, увеличивается масса тела, развивается половая дисфункция. Синдром сонных апноэ отрицательно влияет на сердечную функцию, способствуя развитию аритмий, сердечной недостаточности, приступов стенокардии. У половины пациентов с синдромом сонных апноэ имеется сопутствующая патология (артериальная гипертония, ИБС, бронхиальная астма, хроническая обструктивная болезнь легких и др.), значительно утяжеляющая течение синдрома. Развитие апноэ во сне нередко встречается при синдроме Пиквикка – заболевании, сочетающем недостаточность правых отделов сердца, ожирение и дневную сонливость.
У детей о синдроме сонных апноэ могут свидетельствовать дыхание через рот в дневное время, ночное и дневное недержание мочи, чрезмерная потливость во сне, сонливость и медлительность, поведенческие нарушения, сон в необычных позах, храп.
Осложнения
Нарушения сна при синдроме сонных апноэ может тяжело отразиться на качестве жизни. Снижение концентрации внимания в дневное время повышает риск травматизма и несчастных случаев на производстве, в быту и повседневной деятельности.
Увеличение частоты эпизодов апноэ прямо влияет на повышение уровня утреннего артериального давления. Во время дыхательных пауз может развиваться нарушение сердечного ритма. Все чаще синдром сонных апноэ называют причиной развития инсульта у молодых мужчин, ишемии и инфаркта миокарда у пациентов с атеросклерозом. Синдром сонных апноэ утяжеляет течение и прогноз хронической легочной патологии: ХОБЛ, бронхиальной астмы, хронического обструктивного бронхита и т. д.
Диагностика
В распознавании синдрома сонных апноэ важен контакт с родственниками пациента и их участие в установлении факта остановок дыхания во сне. Для диагностики синдрома сонных апноэ в амбулаторной практике используется метод В. И. Ровинского: один из родственников во время сна пациента засекает с помощью часов с секундной стрелкой продолжительность дыхательных пауз.
При осмотре у пациентов обычно определяется индекс массы тела (ИМТ) > 35, что соответствует II степени ожирения, окружность шеи > 40 см у женщин и 43 см у мужчин, показатели артериального давления превышают 140/90 мм рт. ст.
Пациентам с синдромом сонных апноэ проводится консультация отоларинголога, в ходе которой нередко выявляется патология ЛОР-органов: ринит, синусит, искривление перегородки носа, хронический тонзиллит, полипоз и др. Исследование носоглотки дополняется фарингоскопией, ларингоскопией и риноскопией с помощью гибкого фиброэндоскопа.
Достоверную картину наличия синдрома сонных апноэ позволяет установит проведение полисомнографического исследования. Полисомнография сочетает в себе длительную (свыше 8 часов) одновременную регистрацию электрических потенциалов (ЭЭГ головного мозга, ЭКГ, электромиограммы, электроокулограммы) и респираторной активности (воздушных потоков, проходящих через рот и нос, дыхательных усилий мускулатуры брюшной и грудной полости, насыщение (SaO 2) крови кислородом, феномена храпа, позы тела во время сна). При анализе записи полисомнографии определяется количество и длительность эпизодов апноэ во сне и степень выраженности происходящих при этом изменений.
Вариантом полисомнографии является полиграфическое исследование – ночная регистрация электрических потенциалов организма, включающая от 2 до 8 позиций: ЭКГ, носового дыхательного потока, грудного и брюшного усилия, насыщения кислородом артериальной крови, мышечной активности нижних конечностей, звукового феномена храпа, позиции тела во время сна.
Лечение синдрома сонных апноэ
Программа лечения может включать использование немедикаментозных, медикаментозных и хирургических методов воздействия на причину заболевания. Общие рекомендации при нетяжелых нарушениях ночного дыхания включают сон с приподнятым головным концом кровати (на 20 см выше обычного), исключение сна в положении на спине, закапывание на ночь ксилометазолина (галазолина) в нос для улучшения носового дыхания, полоскание горла раствором эфирных масел, лечение патологии ЛОР-органов (хронического ринита, синусита), эндокринопатий, исключение приема снотворных и алкоголя, снижение веса.
Во время сна возможно применение различных оральных приспособлений (выдвигателей нижней челюсти, удерживателей языка), способствующих поддержанию просвета дыхательных путей, кислородотерапии.
Использование чрезмасочной аппаратной СИПАП–терапии (СИПАП-вентиляции), обеспечивающей поддержание постоянного положительного давления воздухоносных путей, позволяет нормализовать ночное дыхание и улучшить дневное самочувствие пациентов с синдромом сонных апноэ. Этот метод на сегодняшний день считается наиболее перспективным и эффективным. Назначение приема теофиллина не всегда дает желаемый эффект у пациентов с обструктивным ночным апноэ. При центральной форме синдрома сонных апноэ возможен положительный эффект от приема ацетазоламида.
Оперативные вмешательства при синдроме сонных апноэ рассматриваются как вспомогательные в случаях имеющихся аномалий и дефектов в строении верхних респираторных путей или их хронических заболеваниях. В ряде случает аденоидэктомия, коррекция носовой перегородки и тонзиллэктомия позволяют полностью устранить причины синдрома сонных апноэ. Операции по увулопалатофарингопластике и трахеостомии проводятся при крайне тяжелых расстройствах.
Прогноз и профилактика
Синдром сонных апноэ является далеко не безобидным расстройством. Нарастание клинической симптоматики происходит со временем и может вызывать тяжелую степень инвалидности или летальный исход у 40% пациентов в первые 5 лет развития заболевания, у 50% — на протяжении последующих 5 лет и у 94% пациентов с 15-летним стажем заболевания.
Показатели уровня смертности у пациентов с синдромом сонных апноэ в 4,5 раза превышают таковые в общей популяции. Применение СРАР-терапии позволило сократить уровень смертности на 48% и увеличить продолжительность жизни на 15 лет. Однако, этот метод не оказывает воздействия на патогенез синдрома сонных апноэ.
Профилактика возможных осложнений апноэ во сне диктует необходимость участия в лечении синдрома специалистов пульмонологов, отоларингологов, кардиологов, неврологов. В случае синдрома сонных апноэ можно говорить только о проведении неспецифической профилактики, включающей в себя нормализацию веса, отказ от курения, приема снотворных препаратов, алкоголя, лечение заболеваний носоглотки.
Источник
