Ларинготрахеобронхит код по мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Ларинготрахеобронхит.
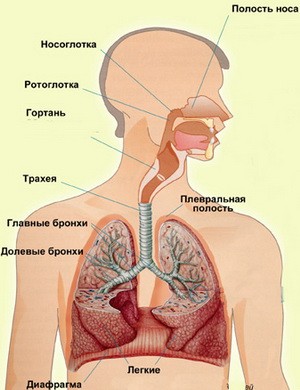
Строение дыхательных путей
Описание
Ларинготрахеобронхит (laryngotracheobronchitis; от греческого — гортань, — дыхательное горло и бронхит) — респираторное заболевание, характеризующееся острым воспалением слизистой гортани, трахеи и бронхов.
Симптомы
Клиническую картину определяет поражение гортани (ларингит), трахеи (трахеит) и бронхов (бронхит), возникающее одновременно или охватывающее органы в определённой, чаще нисходящей, последовательности. Тяжесть состояния обусловливается степенью стеноза гортани, выраженностью интоксикации, а также особенностями реактивности организма.
Причины
Ларинготрахеобронхит, как правило, — проявление острых респираторных вирусных инфекций, изредка может вызываться бактериальной микрофлорой. Не исключается аллергическая природа заболевания. Воспаление слизистой сопровождается отёком, увеличением секреции слизи, что может обусловить возникновение кашля, образование густой мокроты, стеноз гортани.
Лечение
Лечение и профилактика ларинготрахеобронхита включают мероприятия по терапии и предупреждению ларингита, трахеита и бронхита.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый ларинготрахеобронхит у детей младшего возраста (1-2 года) относится к одним из самых тяжелых заболеваний, осложняющих гриппозную инфекцию, нередко, несмотря на все предпринятые меры, заканчивающимся смертью. У детей более старшего возраста это заболевание возникает реже. Острый ларинготрахеобронхит может возникать спорадически, но особенно часто он наблюдается во время эпидемий гриппа. В качестве этиологического фактора чаще всего выступает группа миксовирусов параинфлюенцы в ассоциации с кокковой инфекцией. Наиболее тяжело протекают острый ларинготрахеобронхит, вызванный гемолитическим стрептококком.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
J04 Острый ларингит и трахеит
J04.2 Острый ларинготрахеит
Патологическая анатомия
Слизистая оболочка дыхательных путей гиперемирована, ярко-красного цвета, покрыта обильным гноевидным экссудатом, в начале заболевания жидким, затем загустевающим и образующим псевдомембранозные фибринозные пленки, спаянные с подлежащей тканью. В иных случаях, при зеленящем стрептококке и стафилококке, образуются корки желтовато-зеленого цвета, которые заполняют дыхательные пути и вызывают явления их обструкции. Указанные патологоанатомические изменения нередко влекут за собой более или менее распространенные отек легочной ткани и явления ателектаза.
Симптомы и клиническое течение острого ларинготрахеобронхита у детей
Заболевание дебютирует повышением температуры тела до 38-39°С, сопровождающимся ознобом и признаками тяжелой эндогенной интоксикации. Одновременно прогрессирует нарушение дыхания. Указанные явления проявляются землистым цветом лица, учащенным дыханием, расширением крыльев носа в такт дыхательным движениям груди. Дыхательные шумы, выслушиваемые над, на и под грудиной свидетельствуют о том, что стеноз охватывает как гортань, так и нижележащие дыхательные пути. Основная причина обструкции дыхательных путей — обильная экссудация и затруднение экспекторации (выдоха), что способствует скоплению патологического содержимого в просвете гортани, трахеи и бронхов и невозможности его откашливать и отхаркивать. При ларинготрахеоскопии тубус ларингоскопа «тонет» в обильных слизисто-гнойных выделениях, и конец его покрывается гнойными корками, затрудняющими осмотр. Стадия начального возбуждения быстро сменяется состоянием прострации, и ребенок часто погибает в промежутке между 24 и 48 ч от начала заболевания. Причиной смерти являются бронхопневмония, гипоксия и токсический миокардит.
Диагноз ставят на основании острого начала, быстро нарастающих явлений апноэ, гипоксии, признаков нарушения сердечной деятельности, тяжелого общего состояния.
Дифференцировать острый ларинготрахеобронхит следует от подскладочного ларингита, дифтерии, банальной бронхопневмонии, астматического состояния и особенно от рентгенонеконтрастных инородных тел растительного происхождения, которые нередко осложняются острым трахеобронхитом.
Лечение острого ларинготрахеобронхита у детей
Лечение острого ларинготрахеобронхита у детей проводится в специализированном педиатрическом отделении и в реанимационном отделении. С самого начала, основываясь на описанной выше клинической картине, назначают массивные дозы антибиотиков широкого спектра действия с переходы после получения антибиотикограммы на «прицельное» применение соответствующих антибиотических препаратов. Лечение антибиотиками дополняют назначением повышенных доз кортикостероидов в инъекциях и per os. Назначают также аэрозольные ингаляции муколитические средств в смеси с гидрокортизоном и антибиотиками под «прикрытием» вдыхания кислорода или карбогена. Одновременно применяют препараты, нормализующие сердечную и дыхательную деятельность, а также антигистаминные, противоотечные и другие средства, направленные на борьбу с токсикозом. В связи с эти используют принципы интенсивной и детоксикационной терапии.
Интенсивная терапия — вид специализированного лечения больных и пострадавших, у которых в связи с тяжелым заболеванием, травмой, оперативным вмешательством или интоксикацией возникают или могут развиты» опасные для жизни функциональные или метаболические расстройства сердечно-сосудистой системы, дыхательной, выделительной и других систем организма. Одной из задач ухода за больными при интенсивной терапии является профилактика осложнений, которые могут развиться у тяжелобольного в связи с неподвижным положением (пролежни, гипостаз), невозможностью самостоятельного питания, дефекации и мочеиспускания, наличием свищей и т. п. Интенсивная терапия включает в себя интенсивное наблюдение и применение по показаниям комплекса лечебных мероприятий. Интенсивное наблюдение заключается в постоянном контроле за сознанием больного, важнейшими гемодинамическими показателями, числом дыханий, темпом внутривенных инфузий, соблюдением порядка лечебных назначений, а также других процессов, имеющих важное значение для проведения интенсивной терапии. Интенсивное наблюдение более эффективно при применении мониторов, обеспечивающих автоматическую визуальную и сигнально-акустическую регистрацию параметров жизнедеятельности больного. Собственно лечебные мероприятия интенсивной терапии включают в себя внутривеяшк инфузии, в том числе пункционную катетеризацию вен, например подключичной, длительную ИВЛ, методы восстановления и поддержания проходимости дыхательных путей (интубация трахеи), оксигенотерапию, баротерапию.
ГБО, кислородотерапию, перитонеальный в экстракорпоральный диализ, использование искусствеиной почки, гемосорбцию, средства кардиостимуляции, введение различных лекарственных средств, парентеральное питание. В процессе реализации интенсивного наблюдения может возникнуть необходимость в оживлении организма при внезапном возникновении клинической смерти, характеризующейся обратимой фазой умирания, при которой, несмотря на отсутствие кровообращения в организме и прекращение снабжения его тканей кислородом, в течение определенного времени еще сохраняется жизнеспособность всех тканей и органов, прежде всего головного мозга и его коры. Благодаря этому сохраняется возможность восстановления жизненных функций организма с помощью реанимационных мероприятий и последующей интенсивной терапии. Длительность клинической смерти у человека зависит от причины развития терминального состояния, длительности умирания, возраста и т. п. В обычных температурных условиях клиническая смерть продолжается 3-5 мин, после чего восстановить нормальную деятельность ЦНС невозможно.
Детоксикационная терапия — лечебные меры, направленные на прекращение или уменьшение действия токсичных веществ на организм. Объем и способы детоксикационной терапии определяются причинами, степенью тяжести и продолжительностью интоксикации. При экзогенных интоксикациях детоксикационная терапия зависит от пути попадания в организм, характера действия и физико-химических свойств токсина, а также скорости его нейтрализации в организме и выделения из него. При эндогенных интоксикациях, характерных для всех инфекционных заболеваний, а также при накоплении в организме токсичных веществ (катаболитов) при печеночной или почечной недостаточности детоксикационная терапия необходима как дополнение к лечению основного заболевания. Снижение концентрации токсинов в крови достигается введением большого количества жидкости (1,5 л и более) в виде питья, внутривенного вливания изотонического раствора натрия хлорида, 5% раствора глюкозы. Одновременно вводят быстродействующие мочегонные средства (лазикс 80-100 мг внутривенно). Для предотвращения потерн с мочой ионов калия и других облигатных для нормального протекания метаболических процессов в организме и функционирования жизненно важных органов веществ после введения диуретиков необходимо ввести раствор электролитов (лактасол, 400-500 мл). Существенным антитоксическим свойством обладают гемодез, реополиглюкин, вводимые внутривенно. Эффективно пероральное применение энтеродеза (по 1 чайной ложке на 100 мл воды 3-4 раза в сутки). Для детоксикации используют также обменное переливание крови и метод диализа — удаление низкомолекулярных и среднемолекулярных токсичных соединений посредством их диффузии через специальные мембраны.
В некоторых случаях для предотвращения асфиксии ребенку накладывают трахеостому, которую в последующие дни используют для введения через трахеотомическую трубку различных лекарственных препаратов (муколитических и фибринолитических средств, гидрокортизона, растворов антибиотиков). Перед трахеотомией целесообразно провести бронхоскопию для отсасывания из трахеи и бронхов патологического содержимого и введения в нижние дыхательные пути соответствующих лекарственных препаратов, после чего в более или менее спокойных условиях производят нижнюю трахеотомию. Деканюляцию больного проводят спустя некоторое время после нормализации дыхания и исчезновения воспалительных явлений во всей дыхательной системе. В комплексном лечении не следует упускать из виду применение иммунопротекторов, поскольку острый ларинготрахеобронхит, как правило, возникает у ослабленных детей нередко с признаками врожденного иммунодефицита.
Прогноз при остром ларинготрахеобронхите у детей
Прогноз даже в условиях применения самых современных методов лечения остается в высшей степени серьезным, поскольку чаще всего болеющие этим заболеваниям дети в возрасте 1-2 лет не обладают приобретенным иммунитетом, а располагают лишь врожденным иммунитетом, напряженность которого является недостаточной, чтобы противостоять такому грозному заболеванию, каким является острый ларинготрахеобронхит. По данным известного французского педиатра и оториноларинголога Ж.Лемарье, прогноз во многом утяжеляется в результате осложнений, которые возникают при ургентных вмешательствах, проводимых при асфиксии, а также по причине возникающих вторичных осложнений со стороны легких и Рубцовых стенозов гортани. По статистике автора, летальность при этом заболевании достигает 50% у детей младше 2 лет.
Источник
Утратил силу — Архив
Также:
H-P-035

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Острый ларингит (J04.0)
Разделы медицины:
Оториноларингология детская, Педиатрия
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения
№ 18 МЗ РК от 19 сентября 2013 года
Острый ларинготрахеит – острое воспаление слизистой оболочки гортани и трахеи. Вовлечение в воспалительный процесс голосовых складок ведет к нарушению дыхания и голосообразования.
Для обозначения данной патологии используют разные термины. Наиболее популярны из них три:
— острый ларинготрахеит;
— подскладковый ларингит (ложный круп);
— гриппозный стенозирующий ларинготрахеобронхит.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Острый ларинготрахеит у детей
Код протокола:
Код(ы) МКБ-10:
J04.0 Острый ларингит
J04.2 Острый ларинготрахеит
J05.1 Острый обструктивный ларингит (круп) и эпиглоттит
J05.0 Острый обструктивный ларингит (круп)
Дата разработки протокола: апрель 2013 год.
Категория пациентов: дети с диагнозом «Острый ларинготрахеит».
Пользователи протокола: ЛОР-врачи, ВОП.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая классификация
По времени развития различают следующие стенозы:
— острые;
— подострые;
— хронические.
По этиологии выделяют следующие группы:
— воспалительные процессы (подскладочный ларингит, хондроперихондрит гортани, гортанная ангина, флегмонозный ларингит, рожистое воспаление);
— острые инфекционные заболевания (гриппозный стенозирующий ларинготрахеобронхит, стенозы гортани при дифтерии, кори, скарлатине и других инфекциях);
— травмы гортани: бытовые, хирургические, инородные тела, ожоги (химические, термические, лучевые, электрические);
— аллергический отек гортани (изолированный) или сочетание ангионевротического отека Квинке с отеком лица и шеи);
— внегортанные процесы и другие.
По общепринятой классификации В.Ф.Ундрица выделяют 4 стадии острого стеноза гортани гортани:
I – компенсации;
II – неполной компенсации;
III – декомпенсации;
IV – терминальная (асфиксия).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные:
1. Непрямая ларингоскопия
Дополнительные:
1. Прямая ларингоскопия при необходимости
2. Фиброларингоскопия
3. Рентгенография грудной клетки с целью исключения бронхопневмонии
Диагностические критерии:
Жалобы и анамнез:
— сухой, грубый «лающий» кашель, охриплость и осиплость голоса, иногда афония.
Физикальное обследование:
— стенотическое дыхание – затруднение и удлинение вдоха (инспираторная одышка) с западением яремных областей, грудины, межреберий.
При внешнем осмотре необходимо установить стадию стеноза:
I. Участие в акте дыхание крыльев носа, вспомогательной мускулатуры, дыхание глубокое, не реже обычного;
II. Дыхание учащено, ребенок беспокоен, бледен, цианоз ногтевых фаланг;
III. Прерывистое дыхание, втяжение межреберных промежутков, над- и подключичных ямок, землянистый цвет лица, холодный пот, цианоз носогубного треугольника;
IV. Растройство сердечно-сосудистой деятельности, падение артериального давления, остановка дыхания (асфиксия).
Лабораторные исследования:
— общий анализ крови – лейкоцитоз, нейтрофильный сдвиг, повышение СОЭ;
— биохимический анализ — ацидоз.
Инструментальные исследования:
— непрямая ларингоскопия, фиброларинготрахеоскопия, прямая ларингоскопия (под вв анестезии) – отек слизистой гортани, ограничение подвижности надгортанника, в зависимости от формы ларингита инфильтрация и гиперплазия слизистой надгортанника, истинных голосовых складок или подскладочного пространства.
Показания для консультации специалистов:
— инфекциониста;
— педиатра;
— пульмонолога.
Дифференциальный диагноз
Дифференциальный диагноз
| Диагноз | Симптомы |
| Ложный вирусный круп | — «Лающий» кашель — Осиплый голос — Дыхательная недостаточность — Развивается в результате инфекции верхних дыхательных путей |
| Заглоточный абсцесс | — Отек мягких тканей — Затрудненное глотание — Лихорадка — Развитие в течении нескольких дней с постепенным ухудшением состояния |
| Дифтерия (истинный круп) | — Симптом «бычьей шеи» вследствие увеличения шейных лимфоузлов и отека — Гиперемия зева — Серые налеты (пленки) на слизистой оболочке глотки — Выделения из носа с примесью крови — Вакцинация АКДС не проводилась |
| Аспирация инородного тела | — Внезапное развитие механической обструкции дыхательных путей — Дыхательная недостаточность — Локализованное ослабление дыхания или свистящие хрипы |
Лечение
Цели лечения:
— восстановление дыхания и голоса.
Тактика лечения
Немедикаментозное лечение:
— режим — постельный;
— диета – щадящая;
— ограничение голосовой нагрузки, при этом шёпотная речь запрещена;
— эмоциональный и психический покой;
— щелочное питье.
Традиционная симптоматическая терапия состоит из ингаляционной терапии с помощью парового ингалятора в кабинете у врача или в отделении неотложной терапии.
Медикаментозное лечение
В экстренном порядке проводят противоотёчную и десенсибилизирующую терапию.
Показаны массивная дезинтоксикационная терапия, парентеральное питание, коррекция водно – солевого обмена, внутривенная антибактериальная терапия.
— Стероидные гормоны при ведении больных с острым стенозом 1 и 2 степени при отсутствии выраженных клинических проявлений. (преднизолон , дексаметазон);
— Антигистаминные препараты — супрастин, тавегил, димедрол в/м, в/в.;
— Антибиотики: Цефалоспорины, Аминопеницилины в/в или в/м., Макролиды;
— Противовирусные препараты (ацикловир);
— Лекарственные средства, улучшающие тканевой кровоток (пентоксифилин);
— Антиоксиданты (этилметилгидроксипиридина сукцинат, ретинол + витамин Е, мельдоний);
— Комплекс витаминов группы В (поливитамин), глюкозамин в порошках (10-20 дней);
— При выраженном стенозе назначают нейролептики (диазепам (0,1 мл/год жизни ребенка) в/м, в/в.);
— Укрепляющие сосудистую стенку (Аскорбиновая кислота, препараты кальция);
— Местное лечение — Вливание в гортань — масло периковое, оливковое, эмульсию гидрокортизона , трипсин + химотрипсин;
— Муколитики – (амброксол и т.д.);
— Дезинтоксикационная терапия;
— Дегидротационная терапия;
— Анальгетики – метамизол натрия, кетопрофен в/м.
Другие виды лечения
Пациентам показаны физиотерапевтические процедуры:
— ингаляции увлажненного кислорода;
— трипсин + химотрипсин;
— электрофорез 1% калия йодида, гиалуронидазы или кальция хлорида на гортань;
— терапевтический лазер, микроволны, фонофорез,в том числе эндоларингеально и др.
Прохладный, влажный воздух является благоприятным: при такой погоде ребенка следует выводить на улицу.
Хирургическое вмешательство – трахеотомия при стенозе гортани и трахеи II–III степени.
Профилактические мероприятия
Профилактика хронизации воспалительного процесса гортани заключается в своевременном лечении острого ларингита, инфекционных заболеваний верхних и нижних дыхательных путей, соблюдении голосового режима.
Дальнейшее ведение:
При исчезновении вышеуказанных клинических признаков – выписка из стационара.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
— восстановление дыхательной и голосовой функции;
— купирование одышки, кашля.
Госпитализация
Показания для экстренной госпитализации:
— стенотическое дыхание;
— «лающий» кашель;
— изменение голоса.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Биртанов Е.А., Новиков С.В., Акшалова Д.З. Разработка клинических руководств и протоколов диагностики и лечения с учетом современных требования. Методические рекомендации. Алматы, 2006, 44 с.
2. Федеральное руководство по использованию лекарственных средств (формулярная система) под редакцией А.Г.Чучалина, Ю.Б.Белоусова, В.В.Яснецова. Выпуск VI. Москва 2005.
3. Рекомендации по оказанию скорой медицинской помощи в Российской Федерации. Под ред. Мирошниченко А.Г., Руксина В.В. СПб., 2006.- 224 с. Зенгер В. Г., Наседкин А. Н. Повреждение гортани и трахеи.- М,:Медицина. 1991.- 221с.
4. ЮНИНА а. и. Травмы органов шеи и их ослождения.- М,: Медицина. 1972.- 208с.
5. Cotton R.T. Peiatric laryngotracheal stenosis // J. Pediatr. Surg- 1984.- Vol.19.- P669- 704.
6. Grillo H. C. Donahue D. M.Mathisen D. J. et al. Postintubation tracheal stenosis. Treatment and result // J. Thorac. Cardiovasc. Surg- 1995.- Vol.109- P-486-492.
7. Holdgaard H. O. Pedersen J. Jensen R. A. et al. Percutaneous dilatational tracheostomy. Versus conventional surgical tracheastomy. A clinical randomized study // Acta Anaesthesiol. Scand.- 1998.- Vol.42- P.545-550.
- 1. Биртанов Е.А., Новиков С.В., Акшалова Д.З. Разработка клинических руководств и протоколов диагностики и лечения с учетом современных требования. Методические рекомендации. Алматы, 2006, 44 с.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Разработчик:
Кулимбетов Амангельды Сейтмагамбетович – доктор медицинских наук, профессор кафедры оториноларингологии Казахского национального медицинского университета имени С.Д.Асфендиярова
Рецензент:
Буркутбаева Татьяна Нуриденовна, доктор медицинских наук, профессор кафедры оториноларингологии с курсом детских ЛОР-болезней АГИУВ.
Конфликт интересов
Разработчик протокола не имеет финансовой или другой заинтересованности, которая могла бы повлиять на вынесение заключения, а также не имеет отношение к продаже, производству или распространению препаратов, оборудования и т.п., указанных в протоколе.
Указание условий пересмотра протокола: по истечению 3 лет с момента публикации
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
