Краснеет половина лица синдром арлекина
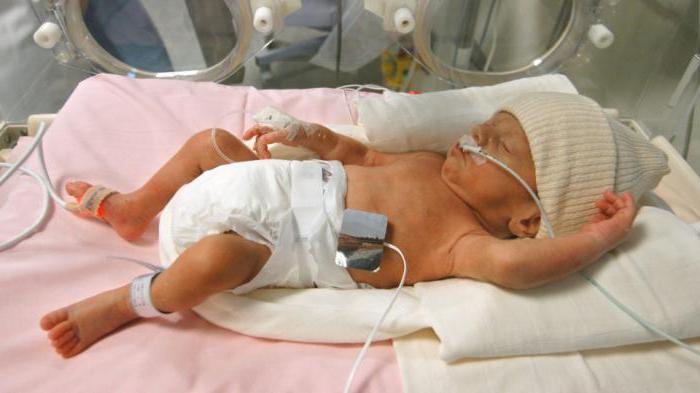
Синдром Арлекина — редко встречающаяся форма тяжелого врожденного ихтиоза (поражения кожи), при котором происходит утолщение кожного рогового слоя и его растрескивание после появления малыша на свет. Патология сочетается с преждевременными родами.
Данное заболевание именуют также ихтиоз Арлекина, врожденный ихтиоз тяжелый, плод Арлекина.
Общие сведения
Заболевание характерно для новорожденных любого пола. Всего в мире зарегистрированно меньше 100 эпизодов синдрома Арлекина у новорожденного.

Предполагается наследование данного синдрома по аутосомно-рецессивному механизму (то есть оба родителя имеют скрытую, непроявляющуюся у них болезнь, однако при встрече «спящие» гены родителей объединяются, и ребенок имеет врожденую патологию).
Этиология синдрома Арлекина
Причины появления не выяснены. Однако наличие резких отличий в окраске кожи на обеих половинах тела младенца, при положении его на боку, связывают с родовыми травмами, что сопровождаются повреждениями диэнцефальной области (то есть промежуточного мозга), а также инфицированием новорожденного стафилококками.
Патофизиология
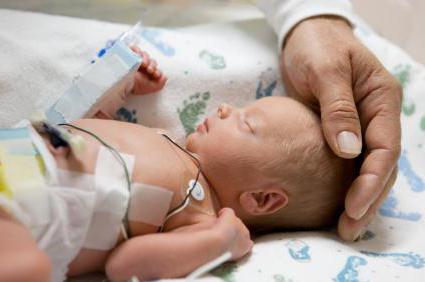
Ихтиоз Арлекина сопровождается нарушениями микроциркуляции и периферического кровотока вследствие неврологических нарушений, что заключаются в одностороннем повреждении либо асимметрии функций нервной симпатической системы. И, как упоминалось выше, является патогномоничным признаком асфиксии либо ЧМТ новорожденных.
Существует предположение, что характерное для данной патологии утолщение (индурация) рогового слоя развивается вследствие дефекта синтеза липидов либо дефосфорилирования белков, в результате чего происходит их секреция в кожу и, как следствие, формирование последней нарушается.
Анамнез и клиника
Начало болезни, то есть патологическое утолщение кожи и ее растрескивание с формированием глубоких дефектов, наблюдается уже при появлении на свет.
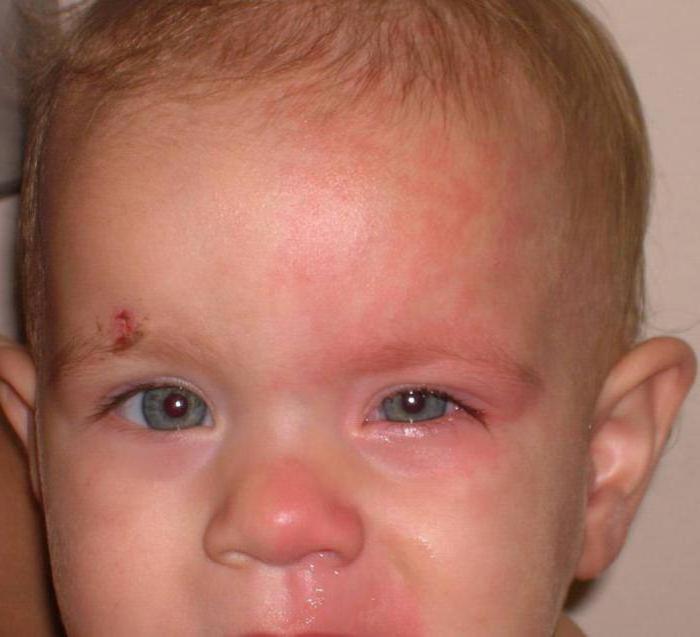
Характерными симптомами данного синдрома являются пятна, которыми может полностью покрываться одна из половин туловища, а ноги и руки младенца покрыты такими пятнами лишь частично. В случае гипертермии либо перегрева малыша пятна приобретают ярко-бордовый оттенок, а при переохлождении — синеют. При нормальном состоянии ребенка они практически незаметны.
Кроме того, Арлекина синдром сопровождается гипертрофией ноги и руки с одной стороны, покраснением (гиперемией) одной из половин лица и повышенной потливостью той же половины.
Местная симптоматика. Кожные проявления синдрома Арлекина манифестируются в виде толстой и ригидной кожи с появлением треугольных/шестигранных/полигональных бляшек, что образуются при растрескивании пораженных кожных покровов. При этом кожа имеет желтый либо серый цвет с бляшками и ярко-красные глубокие трещины на поверхности.
Кроме этого, наблюдается выраженный эктропион (то есть выворот) век, эклабион (деформация в виде рыбьего рта), плоские деформированные уши и в некоторых случаях микроцефалия.
Общая симптоматика. Основная масса деток с синдромом Арлекина рождаются мертвыми либо умирают сразу после рождения. Такие младенцы питаются плохо, страдают нарушениями электролитного баланса и теплообмена. Вследствие ригидности кожи отмечаются затруднения дыхания и движения.
Глубокие трещины часто инфицируются, что приводит к развитию сепсиса.
Диагностика
Диагноз «синдром Арлекина» ставят в соответствии с характерными клиническими проявлениями и данными неврологических исследований, что включает МРТ спинного и головного мозга.
Дифференциальную диагностику данного синдрома следует проводить с более легкой формой ихтиоза врожденного, так называемого «коллоидального плода».
Гистопатология. В кожном биоптате больных с синдромом Арлекина присутствуют характерные для данной патологии признаки: ортокератоз компактный и утолщение рогового и отсутствие зернистого слоев, обструкция (непроходимость) протоков экзокринных (потовых) желез и наличие гиперкератотического детрита в сальных железах. В фолликулах волос наблюдается скопление кератиновых масс, локализующихся вокруг волосяного ствола, что дает проявление патологических пренатальных нарушений.
Ультрамикроскопия. При исследовании зернистого слоя в нем наблюдаются патологически преобразованные ламеллярные тельца, а в роговом — полное отсутствие (нехватка) липидных пластинок либо/и липидных включений.
Прогнозы и течение
Синдром Арлекина имеет крайне неблагоприятное течение и неудовлетворительный прогноз. Основная масса новорожденных погибает после появления на свет вследствие недоношенности, сепсиса либо нарушений в электролитном балансе и терморегуляции.
Терапия
Лечение данной патологии проводит невропатолог.
Повышение выживаемости осуществляется за счет назначения системных ретиноидов, таких как «Ацитретин» и «Изотретиноин», однако патологические изменения кожи сохраняются, что неблагоприятно влияет на качество жизни таких пациентов.
Кроме того, проводится системное интенсивное поддерживающее лечение с целью предотвращения инфекционных осложнений, поддержания электролитно-водного баланса и нормальной температуры, а также обеспечения нормального питания младенца.
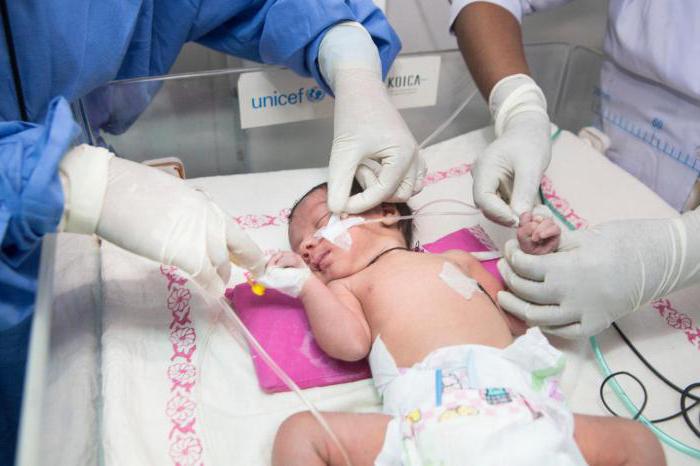
В случае легкого течения синдрома родителям рекомендуется поддержание температуры воздуха на уровне 20 градусов и тренировки вегетативной системы и сосудов ребенка, то есть постепенное адаптирование ребенка к холоду и теплу.
Профилактика
Профилактические меры при наличии синдрома Арлекина сводятся к заблаговременному выявлению и адекватной терапии патологических состояний плода и беременной. Кроме того, необходима тщательная профилактика гипоксии ребенка в родах (то есть адекватное родоразрешение).
Источник

Миссис Эстер Бут, урожденная Сэнтлоу, одетая арлекином / Джон Эллис, 1719
Врачи описали очередной случай синдрома Арлекина, при котором краснеет только одна из сторон тела человека. На этот раз синдром встретился у новорожденного мальчика. Ребенок родился раньше срока с патологиями сердца и легких, однако синдром появился независимо от них на третий день жизни, а затем так же внезапно исчез. Чем он был вызван, до сих пор неясно, — возможно, лекарствами, которые начали давать ребенку сразу после родов. Краткий отчет опубликован в журнале The New England Journal of Medicine.
Синдром Арлекина — это асимметричное покраснение тела: в то время как на одной половине (правой или левой) появляются все признаки эритемы (краснота, иногда капли пота), вторая остается неизменной. Само по себе это состояние считается безопасным, не приводит ни к каким последствиям для здоровья и не нуждается в лечении. Однако объяснения для этого феномена до сих пор не существует.
Врачи полагают, что асимметричное покраснение может быть связано с симпатической нервной системой — той частью периферической нервной системы, которая отвечает за стресс-реакцию. Судя по всему, разные половины этой системы при синдроме Арлекина работают по-разному. Причем обвиняют, как правило, ту половину, которая не проявляет признаков стресс-реакции — вероятно, она в той или иной ситуации оказывается неработоспособна и не реагирует на стрессовый стимул.
Герт ван ден Берг (Gert van den Berg) и Ханнеке Баккер (Hanneke Bakker) из Софийской детской больницы в Роттердаме описали развитие синдрома Арлекина у новорожденного. Ребенок появился на свет раньше срока, на 35-й неделе беременности. Еще до родов у него подозревали редкую патологию сердца — аномалию Эбштейна — при которой клапан между правым желудочком и правым предсердием смещен в сторону желудочка и смыкается не до конца. Из-за этого правое предсердие увеличивается в размере; больше становится и овальное окно — проток между правым и левым предсердием. Обычно после родов оно зарастает, но у таких больных это затруднено, поэтому кровь в предсердиях смешивается, и в итоге ткани тела получают меньше кислорода.
Как и следовало ожидать, у ребенка оказалось гипертрофировано правое предсердие, а легкие, наоборот, недоразвиты. Чтобы это компенсировать, сразу после родов ему назначили искусственную вентиляцию легких и инъекции простагладина Е1. Это провоспалительное вещество, которое призвано затормозить заращение еще одного зародышевого протока — Боталлового — между легочной артерией и аортой. Этот проток позволяет зародышу сбрасывать «лишнюю» кровь, которую не в состоянии принять нерасправленные легкие. Простагландин Е1 должен был поддерживать Боталлов проток открытым и снять нагрузку с недоразвитых легких пациента.
На третий день жизни на правой половине тела ребенка появилась явно выраженная эритема, левая же оставалась бледной. При этом никаких другие физиологические параметры не изменились, включая жизненно важные — дыхание и кровообращение. Поэтому врачи не стали принимать никаких мер, и через несколько минут синдром Арлекина исчез так же внезапно, как и появился.

Van Den Berg, Bakker / NEJM, 2020
Можно предположить, что неравномерная окраска кожи появилась как следствие терапии — например, потому что побочным эффектом от приема простагландинов иногда становится лихорадка. Однако авторы работы отмечают, что синдром Арлекина ранее описывали как на фоне приема простагландинов, так и независимо от них, поэтому истинная его причина остается неизвестной.
Ранее врачи описали необычную окраску радужки, которая превратила глаз пациента в «Око Саурона». А о том, какие необычные цвета может принимать моча, вы можете узнать из нашего теста «На любой вкус и цвет».
Полина Лосева
Источник
Врачи описали очередной случай синдрома Арлекина, при котором краснеет только одна из сторон тела человека. На этот раз синдром встретился у новорожденного мальчика. Ребенок родился раньше срока с патологиями сердца и легких, однако синдром появился независимо от них на третий день жизни, а затем так же внезапно исчез. Чем он был вызван, до сих пор неясно, — возможно, лекарствами, которые начали давать ребенку сразу после родов. Краткий отчет опубликован в журнале The New England Journal of Medicine.
Синдром Арлекина — это асимметричное покраснение тела: в то время как на одной половине (правой или левой) появляются все признаки эритемы (краснота, иногда капли пота), вторая остается неизменной. Само по себе это состояние считается безопасным, не приводит ни к каким последствиям для здоровья и не нуждается в лечении. Однако объяснения для этого феномена до сих пор не существует.
Врачи полагают, что асимметричное покраснение может быть связано с симпатической нервной системой — той частью периферической нервной системы, которая отвечает за стресс-реакцию. Судя по всему, разные половины этой системы при синдроме Арлекина работают по-разному. Причем обвиняют, как правило, ту половину, которая не проявляет признаков стресс-реакции — вероятно, она в той или иной ситуации оказывается неработоспособна и не реагирует на стрессовый стимул.
Герт ван ден Берг (Gert van den Berg) и Ханнеке Баккер (Hanneke Bakker) из Софийской детской больницы в Роттердаме описали развитие синдрома Арлекина у новорожденного. Ребенок появился на свет раньше срока, на 35-й неделе беременности. Еще до родов у него подозревали редкую патологию сердца — аномалию Эбштейна — при которой клапан между правым желудочком и правым предсердием смещен в сторону желудочка и смыкается не до конца. Из-за этого правое предсердие увеличивается в размере; больше становится и овальное окно — проток между правым и левым предсердием. Обычно после родов оно зарастает, но у таких больных это затруднено, поэтому кровь в предсердиях смешивается, и в итоге ткани тела получают меньше кислорода.
Как и следовало ожидать, у ребенка оказалось гипертрофировано правое предсердие, а легкие, наоборот, недоразвиты. Чтобы это компенсировать, сразу после родов ему назначили искусственную вентиляцию легких и инъекции простагладина Е1. Это провоспалительное вещество, которое призвано затормозить заращение еще одного зародышевого протока — Боталлового — между легочной артерией и аортой. Этот проток позволяет зародышу сбрасывать «лишнюю» кровь, которую не в состоянии принять нерасправленные легкие. Простагландин Е1 должен был поддерживать Боталлов проток открытым и снять нагрузку с недоразвитых легких пациента.
На третий день жизни на правой половине тела ребенка появилась явно выраженная эритема, левая же оставалась бледной. При этом никаких другие физиологические параметры не изменились, включая жизненно важные — дыхание и кровообращение. Поэтому врачи не стали принимать никаких мер, и через несколько минут синдром Арлекина исчез так же внезапно, как и появился.
Van Den Berg, Bakker / NEJM, 2020
Можно предположить, что неравномерная окраска кожи появилась как следствие терапии — например, потому что побочным эффектом от приема простагландинов иногда становится лихорадка. Однако авторы работы отмечают, что синдром Арлекина ранее описывали как на фоне приема простагландинов, так и независимо от них, поэтому истинная его причина остается неизвестной.
Ранее врачи описали необычную окраску радужки, которая превратила глаз пациента в «Око Саурона». А о том, какие необычные цвета может принимать моча, вы можете узнать из нашего теста «На любой вкус и цвет».
Полина Лосева
Оригинал
Читайте также:
Пролитый напиток спровоцировал остановку двигателей на лайнерах A350
Потепление в Арктике изменило поведение Эль-Ниньо
В легких бывших курильщиков оказалось неожиданно много здоровых клеток
Источник
Одним из опасных заболеваний дерматологического характера, с которым ребенок сталкивается при рождении, является синдром Арлекина. При данной патологии наблюдается утолщение рогового слоя, в результате чего ткани трескаются и обильно шелушатся. Заболевание считается редким и тяжелым. Патологическое утолщение рогового слоя может быть связано с преждевременными родами и аутосомно-рецессивным наследованием. На текущий момент в мире зарегистрировано порядка 100 случаев данной патологии. Поскольку заболевание является наследственным, то излечение невозможно, зато удается добиться устойчивой ремиссии и существенно облегчить жизнь больного.
Причины патологии
Болезнь ихтиоз Арлекина является следствием нарушения синтеза липидов. А вот причины нарушения липидного обмена до сих пор не установлены. Существует версия, что подобные патологии являются результатом травм во время родов, а также при инфицировании ребенка стафилококковой инфекцией. Асфиксия при рождении является провоцирующим фактором. У новорожденного могут быть проблемы с кровоснабжением тканей, дисфункция нервной симпатической системы, нарушения периферического кровотока.
Установить патологию внутриутробного развития можно уже на пятом месяце беременности. Врожденный ихтиоз не поддается лечению, к сожалению, только 1% детей, родившихся с этим диагнозом, доживает до зрелого возраста. Именно поэтому у взрослых данная разновидность ихтиоза практически не встречается.
Причины ихтиоза Арлекина кроются в генных мутациях. Уровень генной медицины не позволяет добиться серьезных улучшений в лечении данного недуга, но симптоматическая терапия может принести существенную пользу. Удается снизить риск присоединения вторичной инфекции и наладить терморегуляцию тела. В результате есть шанс сохранить жизнь новорожденному.
Проявления заболевания
Патологии невооруженным глазом видны при рождении. Кожа интенсивно уплощена, на поверхности имеются трещины и характерные дефекты. В ряде случаев часть туловища покрыта яркими пятнами. При повышении температуры в помещении пятна приобретают насыщенный бордовый оттенок, при снижении температуры отдают голубизной. У ребенка наблюдается повышенная потливость пораженной стороны. Кожа горячая на ощупь и красная.
Врожденный ихтиоз сложно спутать с другим дерматологическим заболеванием ввиду особенностей симптоматики:
- губы ребенка растянуты, из-за чего рот не закрывается. Этот феномен дал название болезни из-за схожести с маской Арлекина;
- глазные, носовые щели и рот имеют неправильную форму;
- ушные раковины недоразвиты;
- нос приплющен;
- кожа по внешнему виду напоминает чешуйчатый панцирь;
- волосы и ногти у ребенка обычно отсутствуют;
- ороговевшие ткани препятствует свободному сгибанию и разгибанию конечностей.
Плод Арлекина будет жизнеспособен в том случае, если обеспечить ему оптимальные условия существования. Из всех известных ихтиозов это наиболее сложное заболевание с непредсказуемым течением. Из-за внешних уродств ребенок не способен самостоятельно питаться, закрывать глаза во время сна и выполнять действия руками и ногами. У ребенка вывернуты веки, голова нередко имеет патологически малый размер, бедра и ноги отекают. При наличии аномалии ЦНС могут иметь место судороги конечностей.
Постановка диагноза
Определить синдром Арлекина можно еще в утробе матери. Аномалии выявляется по результатам ультразвуковой диагностики. Для уточнения диагноза рекомендовано провести анализ околоплодной жидкости. В случае подтверждения диагноза женщине предлагается прервать беременность.
Выявить плод Арлекина на ранних сроках практически невозможно, а на более поздних этапах не все женщины соглашаются на искусственное прерывание беременности.
Решение о сохранении жизни ребенка может принять только мать. На сегодняшний день болезнь ихтиоз Арлекина не является прямым показанием к проведению аборта. Современная медицина позволяет выходить детей с ихтиозом данного типа, хотя утешительных прогнозов не дает.
Если говорить о постановке диагноза уже рожденному ребенку, то обычно проблем не возникает. Важно идентифицировать недуг от ламеллярного ихтиоза, который считается менее опасным. В обязательном порядке проводится МРТ спинного и головного мозга, осуществляются неврологические исследования.
Выявить ихтиоз у новорожденных позволят электронная микроскопия кожи. Этот метод эффективен при слабовыраженной симптоматике или подозрении на другие формы ихтиоза. Молекулярно-генетический анализ дает возможность точнее определить причину нарушений. Ихтиоз необходимо дифференцировать с дерматитом Риттера, характеризующимся крайней степенью заразности, и врожденным сифилисом.
Помощь больному
Симптоматическая терапия позволяет облегчить состояние новорожденного. Лечение ихтиоза данного типа сводится к следующим мерам:
- интенсивное увлажнение кожи – избавляет от растрескивания, шелушения, болезненности;
- повышенная стерильность – необходима, чтобы исключить вторичное инфицирование. Кожа больного уязвима к внешнему воздействию, особенно опасными для ребенка являются кокковые инфекции;
- восстановление теплорегуляции – малыши до полугода нуждаются в комфортных условиях пребывания, а больные ихтиозом в большей степени страдают от дефицита тепла.
Облегчить болезнь ихтиоз Арлекина позволит правильный уход за кожей. После постановки диагноза ребенка помещают в кувез с повышенной влажностью и температурой 35-36 oC. Лекарство вводится через пупочную вену. Кожу ребенка обрабатывают увлажняющими маслами и лосьонами, трещины дезинфицируют раствором метиленового синего, слизистую глаз орошают натуральной слезой.
Необходимо смазывать носовые проходы раствором ретинола. Гигиенические процедуры осуществляются с помощью влажных салфеток и раствора хлоргексидина. Все препараты для обработки кожи необходимо подогреть до температуры тела. Отшелушивание ороговевших тканей проводят с использованием специальных рукавичек, которые мягко удаляют кожу и не вредят младенцу. После выписки ребенка в домашних условиях проводят смягчающие ванны. В воду для купания добавляют растительное масло и пищевую соду.

Для лечения ихтиоза используют гормональные препараты, антибиотики, иммуноглобулины. Восполнить дефицит воды позволяют препараты глюкозы и альбумина, которые вводят в вену. С третьего месяца жизни ребенка назначают ретиноиды.
Прогноз и профилактика
При данной форме ихтиоза добиться существенных улучшений не удается. Прогноз считается неблагоприятным, смертность среди новорожденных достаточно высока. Обычно дети с ихтиозом имеют дефицит веса, нарушения в работе внутренних систем организма, проблемы с терморегуляцией. При достижении ребенком определенного возраста можно говорить об устойчивой ремиссии. Предлагается пожизненное лечения с целью повысить защитные функции организма, восстановить электролитно-водный баланс и обеспечить полноценное питание.
Если синдром протекает относительно легко, то тренировка вегетативной системы и контроль состояния кожи позволяют добиться неплохих результатов. Ихтиоз доставляет существенный дискомфорт, но при правильном уходе удается облегчить симптоматику и обеспечить нормальную жизнедеятельность.
Избежать ихтиоза при неблагоприятной наследственности не удастся, но можно снизить вероятность осложненного течения заболевания. Так, адекватное родоразрешение в случае гипоксии ребенка позволяет избежать серьезных нарушений в дальнейшем. При подозрении на ихтиоз женщине во время беременности назначается адекватная терапия, предупреждающая развитие опасных для жизни плода состояний.
Внутриутробное лечение не дает 100%-гарантии избавления от пороков, несовместимых с жизнью. Родители ребенка с ихтиозом должны быть готовы к длительному и дорогостоящему лечению, которое является пожизненным.
Источник
