Корешковый синдром код по мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
радикулопатия.
Названия
Корешковый синдром.
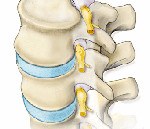
Корешковый синдром
Синонимы диагноза
Радикулопатия.
Описание
Корешковый синдром — довольно частый невралгический синдром, который включает комплекс симптомов, возникающий в результате сдавливания (компрессии) спинномозговых корешков (спинномозговых нервов). Корешковый синдром может проявляться в виде болей в совершенно разных местах: в шее, конечностях, пояснице и даже в области внутренних органов, например, в области сердца или желудка.
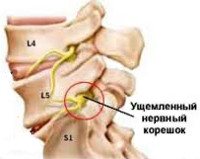
Корешковый синдром
Симптомы
Корешковый синдром возникает не сразу, как правило, к нему ведет длительный дегенеративный процесс в межпозвоночных дисках, который заканчивается образованием грыжи. В свою очередь грыжа, разрастаясь и, смещаясь, может повредить спинномозговой корешок и ганглий, что приводит к его сдавливанию и развитию воспалительной реакции, в итоге развивается радикулопатия, корешковый синдром.
Стандартный инструментальный метод диагностики корешкового синдрома включают рентгенографию позвоночника в передней и боковой проекциях. На сегодня самым чувствительным и информативным методом диагностики патологии позвоночника является магнитно-резонансная томография. Однако при установке диагноза корешковый синдром важную роль играют клинические симптомы.
Первым и наиболее характерным признаком корешкового синдрома является боль по ходу заинтересованного нерва. Так, процесс в шейном отделе позвоночника вызывает боли в шее и руке, в грудном — в области спины, иногда появляются ощущения характерных болей в сердце или в желудке (такие боли проходят только после лечения корешкового синдрома), в поясничном — в области поясницы, ягодиц и нижних конечностей и так далее. При движении или подъёме тяжести боли усиливаются. Иногда боль бывает в виде прострелов, отдающих в разные части тела в соответствии с расположением соответствующего нерва, в области поясницы такой прострел называется люмбаго. Боль может быть и постоянной, но она все равно усиливается при любом неосторожном движении (например, люмбалгия — боль в области поясницы). Приступы боли могут провоцироваться физическим или эмоциональным напряжением, переохлаждением. Иногда боли возникают ночью или во время сна, сопровождаются покраснением и отёком кожи, повышенной потливостью.
Другим признаком корешкового синдрома является нарушение чувствительности в зоне иннервации данного нерва: при лёгком покалывании иглой в этой зоне отмечается резкое снижение чувствительности по сравнению с аналогичной областью на противоположной стороне.
Третий признак корешкового синдрома — нарушение движений, которые появляются при изменениях в мышцах, возникающих на фоне поражения иннервирующих их нервов. Мышцы усыхают (атрофируются), становятся слабыми, иногда это видно даже на глаз, особенно, при сравнении двух конечностей.
Боль локализуется в области сдавления корешка и в тех органах, которые иннервируются поврежденным спинномозговым нервом. Например, при поражении корешка на уровне 5 поясничного позвонка (L5) боль определяется в поясничной области (люмбалгия), при ходьбе — в верхне-наружном квадранте ягодицы, иррадиирущая по наружной поверхности бедра и голени к II—IV пальцам стопы (люмбоишалгия). При повреждении корешка L4 боль распространяется от ягодицы через переднюю поверхность бедра и передне-внутреннюю поверхность голени к внутренней части стопы.
Так как в состав спинномозгового корешка входят двигательные отростки нейрона и чувствительные нервные волокна, то при корешковом синдроме может быть нарушение (снижении) чувствительности ткани. Например, при корешковом синдроме L5 снижается чувствительность кожи (гипестезия) в области наружной поверхности бедра, голени.
Боль в спине. Боль в шее. Боль в шее сбоку. Судороги. Тошнота.
Причины
Основной причиной развития корешкового синдрома является остеохондроз. Однако данный синдром может развиться по причине спинномозговой грыжи, спондилоартроза, компрессионного перелома позвонков (при остеопорозе), спондилолистезов, развития опухоли (невриномы), бокового смещения тел позвонков, сдавливания корешка боковыми остеофитамии, а также инфекционного поражения позвонков (остеомиелит, туберкулёз).
Лечение
Основные принципы лечения корешкового синдрома включают строгий постельный режим на твёрдой поверхности, приём обезболивающих препаратов (Баралгин, Кеторол), нестероидных противовоспалительных средств (Нурофен, Диклофенак, Кетонал, Мовалис) и местных раздражителей (мазь Финалгон, мазь Капсикам, мазь Никофлекс, перцовый пластырь). При выраженном спазме мышцы применяют миорелаксанты — Мидокалм, Сирдалуд, Пентоксифиллин. Возможно проведение эпидуральной блокады с применением анестетиков (обезболивающих средств). Назначение антиконвульсантов и антидепрессантов — по показаниям.
Поскольку корешковый синдром сопровождается не только острыми, но и хроническими ноющими болями, то при лечении данного заболевания следует учитывать длительность курсового назначения НПВС и анальгетиков. Как правило, лекарственные средства данной группы обладают рядом побочных эффектов, нарастающих при длительном применении, поэтому при терапии хронической боли следует применять более щадящие методы — рефлексотерапию, мануальное воздействие, физиотерапию (электрофорез, фонофорез), массаж, лечебную гимнастику, диету (направленную на снижение веса и выведение солей).
Медикаментозные меры заключаются в назначении витаминов группы В (В6, В12, В1, комплекса Нейромультивит, Магне-В6), хондропротекторов (Структум, Хондроксид (таб. ), Хондротек, Терафлекс, Артра), НПВС для наружного применения (Матарен плюс крем, Кетонал крем, Фастум-гель).
Иногда пациенты, страдающие корешковым синдромом, принимают миорелаксанты в надежде на то, что препараты снимут мышечные спазмы и сопровождающие их боли. Однако следует помнить, что миорелаксанты можно применять только по назначению врача, иначе лекарство может принести больше вреда, чем пользы.
В отдельных случаях для лечения корешкового синдрома показано хирургическое вмешательство.
Меры профилактики развития корешкового синдрома включают первичную профилактику дегенеративных процессов в позвоночнике, укрепление мышечного каркаса спины с помощью ЛФК и массажа, а также нормализация веса.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Утратил силу — Архив
Также:
P-T-028

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Остеохондроз позвоночника у взрослых (M42.1)
Общая информация
Краткое описание
Остеохондроз позвоночника — заболевание, характеризующееся развитием дегенеративного поражения хряща межпозвоночных дисков и реактивных изменений со стороны смежных тел позвонков и окружающих тканей.
Код протокола: P-T-028 «Остеохондроз позвоночника»
Профиль: терапевтический
Этап: ПМСП
Код по МКБ-10: M42. Остеохондроз позвоночника
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Посиндромный принцип — в зависимости от того, на какие нервные образования оказывают патологические действия пораженные структуры позвоночника, различают рефлекторные, компрессионные.
Рефлекторные — рефлекторное напряжение иннервируемых мышц, мышечно-тонические нарушения, сосудистые, вегетативные, дистрофические.
Компрессионные — натяжение, сдавление и деформация корешка, нерва, спинного мозга или сосуда (соответственно радикулопатия, нейропатия, миелопатия, радикулоишемический синдром).
Факторы и группы риска
1. Аномалии позвоночника.
2. Люмбализация или сакрализация.
3. Асимметричное расположение суставных щелей межпозвонковых суставов.
4. Врожденная узость позвоночного канала.
5. Спондилогенные соматические и мышечные боли.
6. Физическое перенапряжение.
7. Вибрация, например при вождении транспортных средств.
8. Психоэмоциональные факторы.
9. Малоподвижный образ жизни.
10. Курение.
11. Ожирение.
Диагностика
Диагностические критерии:
1. Боль.
2. Положительные симптомы натяжения.
3. Двигательные и чувствительные нарушения.
4. Мануальное тестирование.
5. Рентгенография в двух проекциях.
6. КТ и /или МРТ.
Поражения на поясничном уровне:
1. Люмбаго.
2. Люмбалгия
3. Люмбоишалгия.
4. Синдром грушевидной мышцы.
5. Кокцигодиния.
6. Компрессионные синдромы.
Люмбаго: поясничные боли при физическом напряжении, неловком движении, длительном напряжении, при охлаждении, иногда без явной причины. Внезапно или в течение нескольких минут или часов появляется резкая боль, часто простреливающего характера. Боль усиливается при движении, поднятии тяжести. В состоянии покоя боль проходит.
Люмбалгия: возникает не остро, а в течение нескольких дней.
Люмбоишалгия: жалобы на боли в спине, в области поясницы с возможной иррадиацией в ягодицы и по задней поверхности бедер, не достигая стоп.
Поражения на грудном уровне: грыжи дисков грудного отдела составляют менее 1% всех грыж межпозвонковых дисков.
Поражения на шейном уровне: цервикобрахиалгия, цервикалгия, плече-лопаточный периартроз, синдром плеча и кисти, эпикондилит, синдром передней лестничной мышцы, синдром малой грудной мышцы, задний шейный симпатический синдром, компрессионные синдромы.
Цервикобрахиалгия, цервикалгия: боль в шее с иррадиацией в затылок, надплечье, усиливаются при движениях в шее или при длительном пребывании в одной позе.
Физикальное обследование
Люмбаго
Нормальная двигательная активность, чувствительность и рефлексы не изменены. Обьем движений в поясничном отделе снижен, поясничная область болезненна при пальпации, обычно наблюдают спазм паравертебральной мускулатуры, уплощение поясничного лордоза или кифоз, нередко со сколиозом. Поднятие прямой ноги и другие пробы, вызывающие движения позвоночника.
Люмбалгия — клиника такая же, как при люмбаго.
Люмбоишалгия
Вазомоторные нарушения, нарушения кровенаполнения, изменения окраски и температуры кожи ноги, ощущения зябкости.
Цервикобрахиалгия, цервикалгия
Напряжение шейных мышц, вынужденное положение головы, выпрямление шейного лордоза. При глубокой пальпации обнаруживают болезненность отдельных остистых отростков. Характерно формирование рефлекторных тонических реакций со значительным вовлечением мышц, расположенных позади и впереди позвоночника.
Протрузия межпозвоночного диска — частая причина компрессионного синдрома. Локализация боли при радикулопатии совпадает с границами дерматома,
иннервируемого пораженным корешком1,2. Характерны симптомы выпадения.
Поясничные компрессионные синдромы
Компрессии может подвергнуться любой корешок, но чаще всего ущемляются корешки в пояснично-крестцовом отделе: L4; L5; S1. Характерны стреляющие боли, дерматомная гипалгезия, периферический парез, ослабление или выпадение глубоких рефлексов. Корешковые боли усиливаются при движении.
Поражения на шейном уровне
При сдавлении одного из корешков боль распространяется в руку, лопатку или на переднюю поверхность грудной клетки. Компрессии подвергаются не только корешки и их артерии, но и спинной мозг (с его сосудами), а также позвоночная артерия.
Инструментальные исследования
Рентгенологическое исследование — изменение конфигурации данного сегмента, деформация замыкательных пластин, уплощение межпозвонкового диска. КТ или МРТ — наличие протрузии или пролапса.
Показания для консультации специалистов:
1. Коррекция физиотерапевтического метода лечения – консультация физиотерапевта.
2. Явления миелопатии, радикулоишемии – консультация нейрохирурга.
Рентгенологические, КТ, МРТ признаки:
— новообразования — консультация онколога;
— туберкулезного спондилита — консультация фтизиатра;
— инфекционного спондилита — инфекциониста;
— ревматоидного артрита, анкилозирующего спондилита — консультация ревматолога или терапевта и т.д.
Перечень основных диагностических мероприятий до плановой госпитализации: общий анализ крови, общий анализ мочи, ЭКГ, рентгенологическое исследование позвоночных сегментов в двух проекциях.
Дополнительные диагностические мероприятия: КТ и/или МРТ позвоночника.
Лечение
Тактика лечения
1. Избегать резких наклонов и болезненных поз.
2. Постельный режим до стихания боли (до 2-3 суток).
3. Тепловые процедуры на поясничную область.
4. Препараты местного действия мази — хондроитин сульфат 5%, диклофенак и т.д.
5. Анальгетики при болях.
6. Упражнения на укрепление разгибателей спины и брюшного пресса.
7. Физиотерапевтические процедуры.
1. Строгий постельный режим (до 3-6 суток).
2. Щит под матрац.
3. Анальгетики.
4. Нестероидные противовоспалительные, предпочтение отдается новому поколению препаратов — селективным ингибиторам циклооксигеназа: ксефокам от 8 до 16 мг/сутки, мовалис от 7,5 до 15 мг/сутки.
5. Миорелаксанты целесообразно назначать при выраженном напряжении паравертебральных мышц.
6. Препараты местного действия мази — хондроитин сульфат 5%, диклофенак и т.д.
7. При выраженном корешковом синдроме, синдроме грушевидной мышцы целесообразно проводить лечебные медикаментозные блокады в области компрессии корешка. Лечебные медикаментозные блокады проводят кортикостероидами, желательно использовать пролонгированные формы.
8. Физиотерапевтические процедуры, тепловые процедуры, иглорефлексотерапия, лечебная физкультура.
9. При заболеваниях периферической нервной системы, целесообразным является назначение витаминов группы «В»,
Цели лечения: восстановление утраченных функций.
Немедикаментозная терапия:
— постельный режим;
— щит под матрац;
— ограничение физических нагрузок;
— поясничный корсет;
— мягкий шейный корсет.
— аминобенозоиная кислота;
— дипроспан;
— прокаин 0,5%; 2% 5-10 мл;
— лорноксикам от 8 до 16 мг/сутки;
— мелоксикам от 7,5 до 15 мг/сутки;
— диазепам;
— диазепам 10 мг;
— метамизол натрий;
— дифенгидрамин;
— хондроитин сульфат 5%;
— нейромультивит;
— толперизон от 50 до 150 мг/сутки.
Профилактические мероприятия: ограничение физических нагрузок, комплекс упражнений на укрепление мышц живота и спины для формирования мышечного корсета.
Дальнейшее ведение, принципы диспансеризации — диспансерное наблюдение.
Перечень основных медикаментов:
1. Прокаин 0,5%; 2%- 5-10 мл
2. Лорноксикам
3. Мелоксикам
4. Метамизол натрий
5. Дифенгидрамин
6. Хондроитин сульфат 5%
Перечень дополнительных медикаментов:
1. Аминобенозоиная кислота
2. Дипроспан
3. Нейромультивит
4. Толперизон от 50 до 150 мг/сутки
Индикаторы эффективности лечения: отсутствие болевого синдрома, отсутствие двигательных и чувствительных расстройств.
Госпитализация
Показания для экстренной госпитализации: осложнения, явления миелопатии, радикулоишемии, нарушения спинального кровообращения.
Показания для плановой госпитализации: обследование для уточнения причины (объемный процесс, воспаление, травма); выраженный болевой синдром.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Англо-русский медицинский энциклопедический словарь (дополненный перевод 26-
го издания Стедмана). ГЭОТАР МЕДИЦИНА, М., 2000
2. Справочник врача общей практики. Дж. Мерта. Практика, М., 1998
3. Внутренние болезни. Кн. 10. Т.Р. Харрисон. “Медицина”, М., 1997
4. Acute low back problems in adults. Clinical practice guideline no. 14 (AHCPR publication
no. 95-0642).
5.Неврология. Под ред. М. Самуэльса. Пер. с англ.-М., Практика, 1997.-640с.
- 1. Англо-русский медицинский энциклопедический словарь (дополненный перевод 26-
Информация
Каменова С.У. – зав. кафедрой неврологии АГИУВ.
Кужибаева К.К. – доцент кафедры неврологии АГИУВ.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
