Когда сдается анализ на синдром дауна

Обязательно ли сдавать ? Врач особо не настаивает, но говорит лучше сдать… Истыкали всю руку на гепатиты и тд, много анализов крови выписали сдавать и все в платную(( Я вот думаю, может предстоящего узи в 12 недель хватит ? если там все нормально, то значит рисков нет или как ?или сдать кровь после узи в случае необходимости и подозрений ?
Комментарии
Я сдавала)
Мне предлагали сдавать в моей ЖК или пойти лабораторию Дила. Я пошла в Дилу, сдала там кровь.
Прошло все отлично, девочка очень аккуратно все взяла, спрашивала, как я себя чувствую и как реагирую на забор крови. После того, как взяла кровь, тоже спросила о самочувствии. Анализ там мне обошелся в 214 грн.
А в какую ЖК вы на учет встали? Просто я готовлюсь морально и думаю, а вдруг врач там хороший у Вас
я сейчас в другом городе нахожусь, в Киеве в областной клинике могу посоветовать Ларису Ивановну )) очень мне помогла в свое время и подход у нее — лишнего не назначает, только по делу и тд)
ÐÑÐ¾Ð²Ñ Ð½Ðµ показÑÐ²Ð°ÐµÑ Ð½Ð°Ð»Ð¸Ñие СÐ, а лиÑÑ ÐµÐ³Ð¾ веÑоÑÑноÑÑÑ. ÐÑли вам ÑилÑно ÑÑевожно-ÑдайÑе
РоÑÑиÑ, ЧелÑбинÑк
ÐÐ»Ñ ÑÑÐ¿Ð¾ÐºÐ¾ÐµÐ½Ð¸Ñ Ð´ÑÑи ÑдайÑе. У Ð¼ÐµÐ½Ñ Ð¿ÐµÑвÑй ÑкÑининг не оÑÐµÐ½Ñ Ð±Ñл ÑдаÑнÑй. Сказали вÑÑокий ÑиÑк СÐ. Сдала кÑовÑ, вÑе оÑлиÑно. Ðо даже еÑли и ÑкÑининг бÑл Ð±Ñ Ñ Ð¾ÑоÑий, вÑе Ñавно Ð±Ñ Ñдала.
лÑÑÑе ÑдаÑÑ. ÐеÑвÑй ÑкÑининг более показаÑелÑнÑй Ñем вÑоÑой. Ðа и кÑÐ¾Ð²Ñ Ð±Ð¾Ð»ÑÑе показÑÐ²Ð°ÐµÑ Ñем пÑоÑÑо Ñзи
УкÑаина, ÐаÑиÑполÑ
Ñ Ð½Ðµ Ñдавала вообÑе.. заÑем лиÑний Ñаз неÑÐ²Ñ Ñебе ÑÑепаÑÑ… Ñем более Ñ Ð½Ð°Ñ ÑÑо не обÑзаÑелÑнÑй анализ
Ñ Ñдавала, как по мне, Ñо Ñ Ð»ÑÑÑе Ñдам, Ñем поÑом бÑÐ´Ñ ÑидеÑÑ Ð¸ дÑмаÑÑ,  а Ð¼Ð¾Ð¶ÐµÑ ÑÑоило ÑдаÑÑ Ð´Ð»Ñ Ð¿Ð¾Ð´ÑвеÑждениÑ, ÑÑо вÑе Ñ Ð¾ÑоÑо. ÐÑÑаÑи, Ñ Ð¼Ð¾Ð³Ñ Ð²Ð°Ð¼ даÑÑ ÑÑÑÐ»ÐºÑ Ð½Ð° ÑÐ°Ð¹Ñ ÑÐºÐ¾Ð»Ñ Ð±ÐµÑеменнÑÑ , Ñам в аÑÑ Ð¸Ð²Ðµ еÑÑÑ Ð±ÐµÑплаÑнÑй
вебинаÑ
на ÑÐµÐ¼Ñ ÑкÑининга. СпеÑиалиÑÑ ÑаÑÑказÑвал Ð´Ð»Ñ Ñего нÑжно ÑдаваÑÑ ÑÑÐ¾Ñ Ð°Ð½Ð°Ð»Ð¸Ð· , поÑÐµÐ¼Ñ ÑÐµÐ³Ð¾Ð´Ð½Ñ Ð¾Ð½ Ñак Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼ и назнаÑаеÑÑÑ Ð¼Ð½Ð¾Ð³Ð¸Ð¼Ð¸ гинекологами. ÐÑ Ð¿Ð¾ÑмоÑÑиÑе Ñам, поÑлÑÑайÑе алÑÑеÑнаÑивное мнение и бÑдеÑе оÑÑалкиваÑÑÑÑ Ð¾Ñ Ð½ÐµÐ³Ð¾ и пÑинимаÑÑ ÑеÑение какое-Ñо. ÐÑмаÑ, Ð¿Ð¾Ð¼Ð¾Ð¶ÐµÑ Ð²Ð°Ð¼ опÑеделиÑÑÑÑ.Â
УкÑаина, ÐикополÑ
У Ð¼ÐµÐ½Ñ ÑÐ¾Ñ Ð¶Ðµ вопÑоÑ
УкÑаина, ÐаÑиÑполÑ
Ñ Ð½Ðµ Ñдавала вообÑе.. заÑем лиÑний Ñаз неÑÐ²Ñ Ñебе ÑÑепаÑÑ… Ñем более Ñ Ð½Ð°Ñ ÑÑо не обÑзаÑелÑнÑй анализ
РоÑÑиÑ, ÐÑаÑноÑÑÑк
ТÑÑ ÐºÐ°Ð¶Ð´Ñй Ñам вÑбиÑаеÑ.Я-вообÑе пÑоÑивник ÑкÑинингов,но Ñделала два
ТÑÑÑиÑ, СÑамбÑл
вообÑе,конеÑно,ÑÑо ваÑе ÑеÑение. ÐÑли на ваÑ,Ñ.е. на ваÑе ÑеÑение имеÑÑ ÑÑого Ñебенка,ÑезÑлÑÑÐ°Ñ Ð°Ð½Ð°Ð»Ð¸Ð·Ð° не повлиÑеÑ,Ñо и не надо. ÐÑ Ð¸ поÑом,ÑÑо ж не 100% гаÑанÑиÑ,веÑÑ Ð¾ÑноÑиÑелÑнаÑ.
РвообÑе да,говоÑÑÑ,ÑÑо Ñзи показаÑелÑней,еÑли Ñам вÑе в ноÑме,Ñо ÑиÑк маловеÑоÑÑен..
УкÑаина, ÐнепÑопеÑÑовÑк
СпаÑибо )) Ñ Ð¼Ð°Ð»Ð¾ веÑÑ Ð² ÑÑи ÑиÑки, Ñ Ð¿Ð¾Ð´ÑÑги по анализам бÑли как вÑÐ°Ñ Ð³Ð¾Ð²Ð¾Ñил вÑе оÑÐ½Ð¾Ð²Ð°Ð½Ð¸Ñ Ð¸Ð¼ÐµÑÑ Ñебенка Ñ ÑиндÑомом, по Ñзи вÑе оказалоÑÑ Ñ Ð¾ÑоÑо, но пеÑеживала она оÑÐµÐ½Ñ Ð¸Ð·-за ÑезÑлÑÑаÑов кÑови, Ñебенок ÑодилÑÑ Ð½Ð¾ÑмалÑнÑм… Ñак ÑÑо ÑепеÑÑ Ð¸ дÑÐ¼Ð°Ñ Ð½Ð°Ð´Ð¾ ли ÑÑÐ¾Ñ Ð°Ð½Ð°Ð»Ð¸Ð· ….
Источник
Мне сорок лет, четвертый ребенок. Во время беременности на скринингах мне поставили высокий риск Синдрома Дауна у малыша — сначала 1:6, потом 1:4 и 1:2.
Высокий риск считается уже от 1:250, поэтому, когда я увидела эти цифры, у меня потемнело в глазах.
На УЗИ носовую кость сначала не видели, а потом она была значительно меньше нормы: в два раза меньше самого минимального значения.
Я бросилась искать информацию о синдроме, рисках и вообще всем, что с этим связано. Информацию собирала в интернете на сайтах и форумах, что-то мне рассказывали люди, которые воспитывали или общались с детками, у которых такой синдром.
Я хочу поделиться своим опытом, потому что возможно кто-то также, как и я, окажется в ситуации, когда не знаешь, что делать, у кого спрашивать, и от этого незнания голова разрывается на части. Эмоциональную сторону я намеренно опущу, потому что то напряжение, в котором я была эти полгода, описать невозможно.
Первый скрининг делается на сроке 11-13 недель и включает в себя УЗИ и анализ крови на ряд показателей. На УЗИ смотрят воротниковую зону, носовую кость, кровоток.
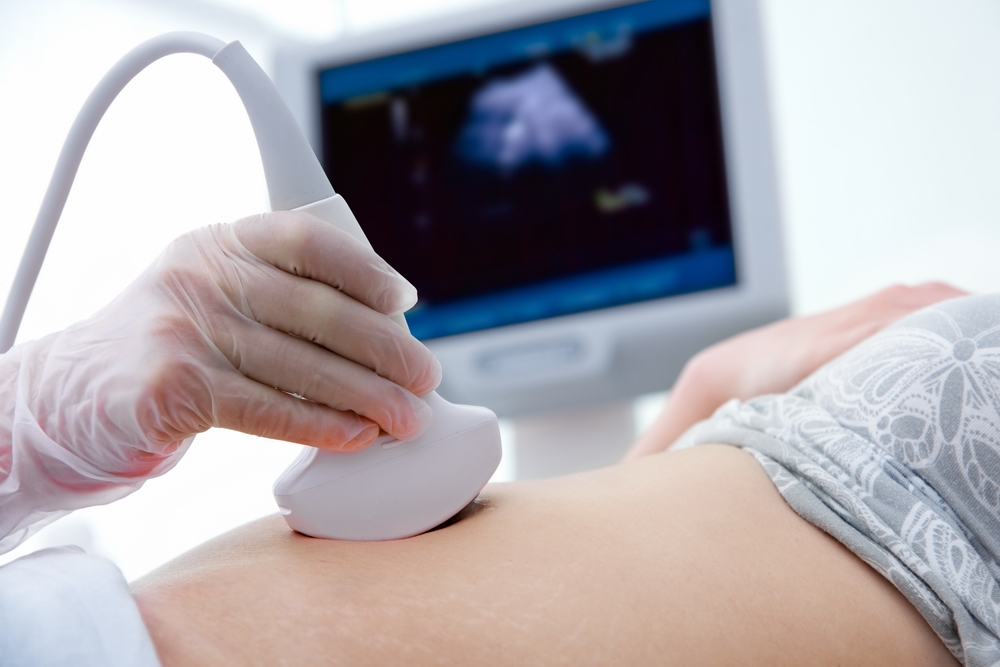
У меня носовую кость на тринадцатой неделе не обнаружили и отправили в ЦПСИР переделать через неделю. Через неделю кость также не увидели. Все другие показатели были в норме. В анализе крови при учете первого УЗИ ХГЧ была чуть выше нормы (2,57 при норме 0,5- 2,5 моль), при учете второго УЗИ – 2,7 моль. Повышенный ХГЧ также считается маркером СД у ребенка. Меня отправили к генетику тут же в соседний кабинет. Генетик очень сухим языком еще раз повторила цифры и рекомендовала сделать амниоцентез, то есть анализ, когда иглой берется амниотическая жидкость и считают хромосомы.
На более ранних сроках, 9-13 недель, делают биопсию хориона, но я уже не успевала. На более позднем – после 22 недель – кардоцентез, когда берут кровь из пуповины ребенка.
Что я поняла уже постфактум: после 35 лет коэффициент риска с каждым годом сильно возрастает. То есть в мои 40 лет он уже 1:75 просто априори без анализов и УЗИ. А в 48 лет он будет гораздо больше. При норме УЗИ на чуть повышенный хгч никто бы не обратил внимания, но 40 лет, отсутствие носовой кости и 2,7 вместо 2,5 моль в итоге превратились в риск 1:4.
Я сделала неинвазивный тест — сдала анализ крови Пренетикс на определение распространенных хромосомных аномалий. Результат пришел отрицательный. Я решила не делать амниоцентез, хотя сдала все анализы и была готова. На следующий день мы улетали, а это все-таки маленькая операция, рекомендуется покой и есть небольшая, но угроза выкидыша. Я читала о таких случаях, причем, когда женщина теряла здорового ребенка. Плюс я приняла решение оставить малыша в любом случае, и результат бы уже ничего не решил.
Первый раз носовую кость увидели на экспертном УЗИ в 16 недель, она была 2 мм и отставала где-то на месяц.
Все это время я мониторила интернет и искала информацию. На одном из форумов был опрос мам, у которых родились дети с СД, о том, когда они узнали о диагнозе. Результаты получились примерно такие: 40% мам имели риски на скрининге или даже знали о диагнозе, сдав анализ, но решили рожать. У 40% и скрининг, и УЗИ были в норме. И 20% не делали никаких исследований.
В интернете я нашла несколько ложноположительных результатов неинвазивных тестов, но ни одного ложноотрицательного. У одной моей знакомой были плохие целых два анализа – биопсия хориона и неинвазивный тест, показавший не СД, но другую патологию. Только амниоцентез снял все риски.
Когда я пришла в ЦПСИР на второй скрининг в 21 неделю, меня отругали, что я отказалась от амниоцентеза, сказали, что неинвазивные тесты — это ерунда и таких ложноотрицательных результатов бывает достаточно. В частности, есть мозаичная форма СД, когда часть клеток имеют дополнительную 21ую хромосому, а часть нет, и эту форму могут не диагностировать, если в анализ попадут клетки с обычным рядом хромосом. На этом скрининге носовая кость была 5,1 мм при минимуме 5,7, и риск уже 1:2. В 32 недели носовая кость была в два раза меньше допустимого минимума.
В роддоме на УЗИ уже перед родами меня стали пугать, что у ребенка гиперэхогенный кишечник, что является одним из маркеров генетических патологий, но срок уже был 41 неделя и, скорее всего, в кишечнике у ребенка был меконий.
Также говорили, что неинвазивный тест надо было делать развернутый, не на четыре распространенные патологии, так как гипоплазия носовой кости (слишком маленькая кость) — это маркер не только СД, но и других генетических отклонений.
Первой моей фразой после рождения ребенка была: «Есть ли у него нос?».
Нос был, причем вполне приличный.
Родился обычный ребенок.
Я сейчас задаю себе вопрос: а нужны ли эти скрининги? Я понимаю, что есть другие патологии, кроме Синдрома Дауна, более сложные и опасные, и, возможно, для их диагностики на раннем сроке скрининг очень важен. Но сколько женщин с риском СД у ребенка решили не ждать 16 недель и амниоцентеза и сделали аборт, чтобы не упустить время?
Амниоцентез делается на сроке 16-18 недель, какое-то еще время нужно для получения результата. В итоге срок уже большой и женщину отправляют на искусственные роды. Я даже писать не буду о том, как они происходят: это страшно.

Что бы я точно добавила в том же ЦПСИРЕ или консультациях — это должность психолога, который должен сидеть в кабинете рядом с генетиком и по-человечески объяснять и рассказывать женщине все за и против в любом решении, которое она примет.
Мне повезло — рядом оказались люди, которые поддержали меня, рассказали, что даже если риск подтвердится и у ребенка будет СД — это не так страшно, как описывают врачи по старым исследованиям, проводившимся в интернатах, где и обычные дети не будут психологически здоровыми. Но скольких женщин, особенно в глубинке, убеждают делать аборт при риске, значительно меньшем, чем у меня?
Что касается финансовой стороны исследований: все скрининги, инвазивные анализы, амниоцентез и другие делаются бесплатно в рамках ОМС, неинвазивный пренатальный тест «Пренетикс» стоил 29 000 рублей, периодически на него бывают скидки до 10 000 рублей. Расширенный анализ будет стоить около 60 000 рублей. Также и неинвазивные, и инвазивные анализы определяют пол ребенка.
За экспертное УЗИ я заплатила 5500 рублей.
Очень надеюсь, что все, написанное выше, поможет не унывать женщинам, которые оказались в ситуации, похожей на мою. Риск — это всего лишь риск, а не диагноз. И машина, и люди могут ошибаться.
Анастасия А.
Источник
Синдром Дауна (трисомия по двадцать первой паре хромосом) Синдром Эдвардса (трисомия по восемнадцатой паре) Дефекты нервной трубки (spina bifida и анэнцефалия) (только в 16-18 недель)
Тест включает в себя:
Ультразвуковое исследование в 10-13 недель и анализы при беременности на дауна:
В первом триместре основными размерами для расчета рисков являются ширина шейной прозрачности (шейная прозрачность – это то, как выглядит при ультразвуковом исследовании скопление подкожной жидкости на задней поверхности шеи плода в первом триместре беременности) и определение носовой кости (вконце первого триместра носовая кость не определяется с помощью УЗИ у 60–70% плодов с синдромом Дауна и только у 2% здоровых плодов). Кстати, хочется отметить, что УЗИ может достаточно достоверно определить, есть ли у плода пролемы, а трехмерное УЗИ на сроке на 4-5 месяце беременности, сделанное хорошим специалистом еще больше повышает точность.
2. Анализ крови на ХГЧ (хорионический гонадотропин) в 10-13 недель и на АФП (Альфа-фето-протеин) в 16-18 недель.
АФП – это вещество, которое синтезируется печенью ребенка и передается в амниотическую жидкость, а оттуда в кровь матери. АФП концентрация непрерывно растет, достигая максимума примерно в 30 недель. С 16 до 18 недель разрыв между нормальным, низким (при синдроме Дауна) и высоким (при дефектах нервной трубки) уровнем АФП особенно велик. Однако уровня, который бы четко определял патологию ребенка, не существует. Уровень АФП очень сильно зависит от многих факторов, например, нужно очень точно знать срок беременности, влияет на него и курение, и многие другие факторы, и он может быть высоким или низким без какой- либо патологии плода.
Далее данные комбинированного скрининга обрабатываются с помощью специальной компьютерной программы. Про все эти анализы в интернете есть и более подробная научная информация. 
Последнее время все больше женщин по результатам анализа крови попадают в группу высокого риска по рождению ребенка с синдромом Дауна. Причем это молодые девушки, у которых УЗИ не выявило никаких отклонений. Не будем рассуждать на тему того, почему это происходит, хотя у автора статьи есть свои мысли на этот счет… Но в подавляющем большинстве случаев, если женщина решается не делать дальнейших исследований и рожать, на свет появляется здоровый ребенок. Только вся беременность протекает с постоянным вопросом в голове…
На самом деле по статистике дети с синдромом Дауна рождаются в среднем в одном случае из 600-800. При этом для матери в возрасте до 30 лет без генетических заболеваний в семье риск рождения такого ребенка очень низок (например, в 20 лет – 1 на 2000 новорожденных). Риск возрастает после 35 лет, и в 40, с точки зрения статистики, вероятность родить такого ребенка составляет примерно 1:110. Однако это, тем не менее, меньше 1%.
Важно заметить, что примерно половина всех случаев хромосомных аномалий, включая синдром Дауна, заканчивается естественным выкидышем на ранней стадии беременности (до 6-8 недель).
В случае выявления высокого риска по результатам анализов, женщине предлагается сделать амниоцентез – забор околоплодной жидкости из плодного пузыря. Делается он не раньше 18 недель, так как до этого срока недостаточно амниотической жидкости. Результаты анализа обычно бывают готовы еще недели через 2-3, то есть более менее достоверное заключение может быть получено только к концу пятого месяца беременности. Поскольку лечение невозможно, то женщине предлагается делать аборт. Такое позднее прерывание беременности имеет очень тяжелые физические и эмоциональные последствия. На этом сроке тело женщины ответит на аборт как на преждевременное рождение ребенка, вплоть до выделения молока из груди.
Кроме того, амниоцентез сопряжен со следующими рисками:
1) спонтанный аборт с потерей здорового ребенка, что происходит примерно в 1,5% случаев. Этот риск увеличивается при наличии фибром или миом в матке. Если у женщины ранее случались выкидыши, риск также увеличивается.
2) Одна из 200 женщин поучает инфекционные и другие осложнения
3) В некоторых случаях отмечается повреждение плодного пузыря, и женщина должна находится в стационаре от нескольких дней до нескольких месяцев
4) Если у матери отрицательный резус-фактор, врач делает специальную инъекцию, и в некоторых случаях сам этот укол вызывает выкидыш.
5) Примерно в 5% случаев врачам не удается получить результативный анализ и мама все равно остается в неведении
6) Большинство женщин во время и после процедуры испытывают схватки в течение нескольких часов.
И главное, что нужно помнить, это то, что амниоцентез не исправляет нарушения в развитии. Он лишь дает информацию о человеке, который уже живет в животе матери. И женщина оказывается перед выбором: принять ли ей этого человека или лишить его жизни.
Поэтому прежде, чем проходить скрининговый тест, серьезно задумайтесь – в случае попадания в группу риска, готовы ли вы пойти на риск амниоцентеза, и при подтверждении диагноза, решитесь ли вы на аборт на позднем сроке. И подумайте, что для вас страшнее – убить здорового ребенка, движения которого мама уже ощущает на этом сроке, или родить дауненка…
Синдром Дауна
Синдром Дауна – это трисомия по двадцать первой паре хромосом. Данное заболевание встречается с частотой 1 случай на 600–800. Если женщина находится в возрасте до 30 лет и при этом у неё не отяжеленная наследственность, тогда риск родить ребёнка с синдромом Дауна очень низок. После 35–40 лет этот риск возрастает и становится примерно 1 случай на 110. Но даже тогда эта вероятность составляет всего 1%. Также уже есть данные статистики, что 50% беременностей, при которых у плода есть какой-либо врожденный порок (в том числе и синдром Дауна), заканчиваются выкидышем на 6–8 неделе.
Несмотря на подобную информацию, в женской консультации всё же часто настаивают на проведении первого и второго скринингов, которые соответствуют 1-ому и 2-ому триместрам беременности. Для этого беременную направляют на УЗИ, где смотрят толщину шейной складки и наличие носовой кости у плода (если есть синдром Дауна при беременности, тогда в 60–70% случаев она не видна). Потом ещё нужно сдать анализ на Дауна при беременности, для чего определяется хорионический гонадотропин в 10–13 недель от начала менструации и альфа-фето-протеин в 16–18 недель.
Все полученные данные (УЗИ и анализы) обрабатываются специальной компьютерной программой. После этого выводится общее заключение, в котором указывается, какой риск врождённой патологии у плода есть при данной беременности.
Важно отметить, что в последнее время анализ на Дауна при беременности даже у молодых женщин оказывается положительным, несмотря на то, что на УЗИ никакой патологии не выявлено. Каковы причины этого, до конца неизвестно. Но в результате подобного скрининга беременная становится перед выбором: делать амниоцентез или нет?
Амниоцентез – это инвазивная, то есть проникающая, процедура, во время которой проводится забор околоплодной жидкости для дальнейшего её анализа. Проводят его, как правило, в 18–20 недель, хотя при необходимости делают амниоцентез и в первом, и третьем триместре. Несмотря на то что эта процедура очень информативна для клиники, у неё есть свои осложнения, в частности инфицирование женщины (1:200), спонтанный аборт (в 1,5% случаев), повреждение плодного пузыря и прочее.
Если поразмыслить, то подобные вмешательства, в принципе, ничего не меняют. Даже если есть беременность и у ребёнка подтвердился синдром Дауна, то женщина просто должна выбрать – делать аборт (хотя срок уже 5 месяцев) или же смириться с тем, что есть. Самое грустное, что в 5 % случаев амниоцентез не даёт ответа на вопрос, есть синдром Дауна при беременности или нет, и мучения продолжаются.
Также известен случай, когда женщина после амниоцентеза инфицировалась и в результате потеряла вполне здорового ребёнка. Так что, проводить ли эти все скрининги, решать нужно только матери и отцу. Если да, то в случае высокого риска соглашаться на дальнейшийамниоцентез или нет. А может, лучше всю беременность ходить в спокойном состоянии и верить в то, что малыш вполне здоровый и родится крепким в положенный срок?
Анализ крови на синдром Дауна при беременности
Очень скоро новый анализ крови, которые позволяет диагностировать синдром Дауна у нерожденных детей, станет широкодоступен. Медики ликуют: это анализ спасет тысячи жизней, ведь беременным больше не надо будет делать рискованный генетический анализ, после которого увеличивается риск прерывания беременности.
Сегодня тысячи женщин с высоким риском рождения ребенка с синдромом Дауна вынуждены решать: соглашаться или нет на инвазивный тест, после которого может случиться выкидыш. В Великобритании ученые испытали новый анализ крови на более чем 2 тыс. женщин, и выяснили его высокую эффективность – 99%. К тому же это всего лишь анализ крови, который не влияет на здоровье беременной и ребенка.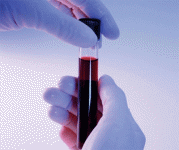
По словам профессора Королевского колледжа Лондона Кироса Николаидеса, этот очень точный тест подходит для всех беременных и может быть применен даже в том случае, если женщина не входит в группу риска. По мнению профессора, этот тест появится в британских клиниках в ближайшие 5 лет.
Сейчас диагностика синдрома Дауна – сложный процесс. Вначале при помощи анализа крови и УЗИ определяют степень риска этого синдрома, затем женщину направляют на инвазивное исследование, которое является фактически мини-операцией под местным наркозом.
В среднем, из 10 тыс. беременных в группе риске оказываются 527 женщин. После инвазивной диагностики 1 из 100 женщин переносит выкидыш. Хотя из 10 тыс. беременных только у 30 действительно обнаруживают синдром Дауна у малыша.
Источник
