Код заболевания по мкб i67
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
I67,4 Гипертензивная энцефалопатия.
Гипертоническая энцефалопатия
Синонимы диагноза
Гипертензивная энцефалопатия, энцефалопатия гипертензивная.
Описание
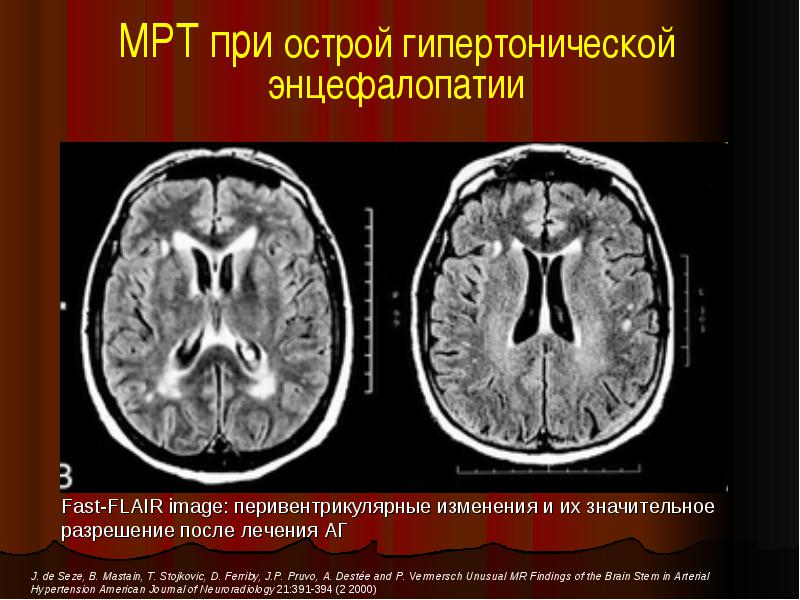
Гипертоническая энцефалопатия – это неврологическая дисфункция, индуцированная злокачественной гипертензией. Термин «гипертоническая энцефалопатия» был введен в использование Оппенгеймером (Oppenheimer) и Фишбергом (Fishberg) в 1928 году для того, чтобы описать именно этот конкретный тип энцефалопатии.
Этот термин (острая гипертоническая энцефалопатия) описывает расстройство мозга (как правило оборотное), которое вызвано внезапным и стало выраженным повышением артериального давления. Гипертоническая энцефалопатия встречается при эклампсии, остром нефрите и гипертоническом кризисе. Симптомы гипертонической энцефалопатии включают в себя: головной боль, тревожность, тошноту, нарушение сознания, судороги, кровоизлияния в сетчатку и отек диска зрительного нерва. Поражения мозга могут быть связаны с конкретными неврологическими симптомами, следствием влияния которых может быть кома. Дисфункция лечится с помощью препаратов, снижающих артериальное давление.
Причины
Гипертоническая энцефалопатия вызвана повышенным кровяным давлением. Такое резкое и длительное повышение артериального давления может быть вызвано следующими расстройствами: острым нефритом, эклампсией, гипертоническим кризисом, резким прекращением антигипертензивной терапии. Кроме того, гипертоническая энцефалопатия может возникать при феохромоцитоме, синдроме Кушинга, тромбозе почечной артерии.
Вопрос о том, что в основе гипертонической энцефалопатии лежит нарушение мозгового кровообращения, на сегодня остается спорным. Как правило, мозговой кровоток поддерживается механизмом саморегуляции, который расширяет артерии в ответ на снижение давления и приводит к сужению артерий в ответ на повышение АД.
Эти ауторегуляционные колебания при гипертонии становятся чрезмерными. Из-за такой чрезмерной регуляции в ответ на острую гипертонию, происходит спазм сосудов головного мозга, что приводит к ишемии головного мозга и появлению цитотоксических отеков.
При нарушение ауторегуляции, церебральные артериолы вынуждены расширяться, что приводит к вазогенному отеку мозга.
Отек мозга может быть обобщенным или координационным. Желудочки мозга при этом – сжимаются, а корковые извилины сплюскиваються.
Симптомы
Гипертоническая энцефалопатия (острая) чаще встречается у молодых людей и лиц среднего возраста, страдающих артериальной гипертензией. В общем, это заболевание встречается очень редко, даже у пациентов с гипертензией. Разные врачи сообщают, что у 0,5-15% пациентов со злокачественной гипертонией развивается острая гипертоническая энцефалопатия.
С развитием методов диагностики и лечения артериальной гипертензии, гипертоническая энцефалопатия стала возникать все реже.
Симптомы гипертонической энцефалопатии обычно возникают через 12-48 часов после внезапного и длительного повышения артериального давления. Первым проявлением этих симптомов является сильная головная боль. Она возникает более чем у 75% пациентов. Кроме того, больной становится беспокойным. Через несколько часов у человека могут возникать нарушения суждений и памяти, спутанность сознания, сонливость и сопор (глубокое угнетение сознания с утратой произвольной и сохранностью рефлекторной деятельности). Если это расстройство не лечить, то вышеуказанные неврологические симптомы могут ухудшаться и в конечном итоге приводят к коме.
К другим симптомам гипертонической энцефалопатии относятся: повышенная раздражительность, рвота, судороги, конвульсии и миоклонус конечностей. Распространенными среди больных есть также проблемы со зрением, особенно, такие как: размытое изображение, дефекты поля зрения, дальтонизм, корковая слепота (полная или частичная потеря зрения). Такие нарушения встречаются в 4 из 11 случаев (Еллинек и. 1964). Гемипарез и афазия также возможны, однако они менее распространены. Электроэнцефалографическое исследования, как правило, показывает отсутствие альфа-волн, что означает нарушение сознания. У больных с нарушениями зрения, в затылочной области оказываются медленные волны.
Лечение
Острые случаи гипертонической энцефалопатии требуют срочного лечения, которое осуществляется преимущественно в отделениях интенсивной терапии, где могут быть отслежены жизненно важные функции и электроэнцефалографические характеристики. Первым этапом лечения такой энцефалопатии является – снижение АД с помощью лекарственных препаратов. При этом следует помнить, что снижение АД контролируется для того, чтобы предупредить возникновение повреждений сосудов через их чрезмерное сокращение. Ведь, чрезмерное резкое снижение артериального давления может привести к инфаркту мозга, слепоты и сердечной ишемии.
Введение диазоксида является эффективным для 80% пациентов с гипертонической энцефалопатией. Этот препарат нормализует кровяное давление в течение 3-5 мин, и действует в течение 6-18 часов. Одним из преимуществ диазоксида является то, что он не вызывает сонливости, т. Е. Не влияет на состояние сознания больного. Рефлекторная тахикардия, вызванная этим препаратом, является его основным недостатком, который не позволяет использовать его для лечения пациентов с ишемической болезнью сердца. Фуросемид вводят одновременно с диазоксидом для того, чтобы повысить как антигипертензивный эффект, так и его продолжительность.
Гидралазин также вводят внутривенно или внутримышечно для снижения артериального давления. Его действие аналогично диазоксида, но он менее стойкий.
Другой препарат, используемый для снижения артериального давления – это нитропруссид натрия, который вводится в организм путем внутривенного вливания.
Для снижения кровяного давления у пациентов с гипертонической энцефалопатией иногда используется нитроглицерин.
Другой класс препаратов, используемых для снижения артериального давления при гипертонической энцефалопатии – это ганглиоблокаторы, к которым относят: лабеталол, пентолиниум (pentolinium), фентоламин и триметафан. Эти агенты дают быстрый эффект и не вызывают сонливости. Однако они могут приводить к появлению серьезных побочных эффектов, таких как атония кишечника и мочевого пузыря. Эти препараты, за исключением лабеталола, не используются, если гипертоническая энцефалопатия, связанная с гестационной эклампсией, ведь эти лекарства могут нанести вред плоду.
Резерпин, метилдопа и клонидин применяют значительно реже при чрезвычайных случаях гипертонии, ведь действуют они значительно медленнее (действие препарата начинается через 2-3 ч после приема) и, кроме того они влияют на сознание пациента.
Оральные антигипертензивные препараты принимаются после того, как у пациента исчезают первые тяжелые симптомы расстройства и внутривенные инъекции становятся не нужными.
Кроме антигипертензивных препаратов пациентам с судорогами, как правило, назначаются противосудорожные препараты, такие как фенитоин. Однако, как правило, антигипертензивных лекарств, вполне, достаточно для лечения неврологических симптомов.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Диагностика
- Лечение
- Прогноз
Названия
Название: I67,5 Болезнь Мойамойа.

I67.5 Болезнь Мойамойа
Описание
Болезнь мойя. Мойя — редкое сосудистое заболевание, представляющее собой медленно прогрессирующее стенозирование внутричерепных церебральных артерий, сопровождающееся развитием обходных коллатералей. Клинически проявляется симптомами хронической ишемии мозга, ТИА, субарахноидальными кровоизлияниями, ишемическими и геморрагическими инсультами. При постановке диагноза основными являются данные церебральной ангиографии. Дополнительно проводится ЭЭГ, МРТ/КТ головного мозга, офтальмоскопия. Лечение может быть консервативным, но наиболее эффективна операция по наложению экстракраниального микроанастамоза.
Дополнительные факты
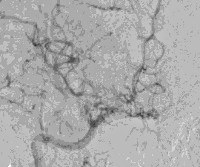
Болезнь мойя-мойя — редкая патология церебральных сосудов, подробно описанная японскими клиницистами Кудо и Такеучи. До 1962 г. Считалась характерной исключительно для японцев, затем начали появляться сведения о повсеместной распространенности. Более часто болезнь мойя-мойя встречается у азиатов. Ее распространенность в Японии составляет 3,5 случая на 1 млн. Населения, в США — не превышает 1 случай на 1 млн. В России всего описано около 30 случаев, однако не все они соответствуют критериям болезни мойя-мойя.
Свое запоминающееся название болезнь получила благодаря характерной ангиографической картине. В практическую неврологию термин был введен в 1967 г. Сузуки и Такаку. В переводе с японского он значит «подобное сигаретному дыму». Болезнь мойя-мойя может манифестировать в 2-х возрастных периодах: до 10-летнего возраста (в среднем в 5 лет) и в промежуток от 30 до 40 лет. Лица женского пола заболевают примерно в 1,5-2 раза чаше мужчин.
I67.5 Болезнь Мойамойа
Причины
Основу заболевания составляет постепенно нарастающее сужение просвета внутричерепной части внутренней сонной артерии, отдельных участков средней и передней мозговых артерий. Морфологические изменения, выявляемые в пораженных сегментах сонной артерии и артерий виллизиева круга, характеризуются фиброзом интимы и ее расширением, истончением среднего слоя сосудистой стенки. В результате формируется стеноз или сосудистая окклюзия. Процесс сопровождается развитием сети коллатеральных сосудистых анастомозов, обеспечивающих альтернативное кровоснабжение головного мозга. Со временем внутренние сонные артерии полностью окклюзируются, церебральное кровоснабжение происходит только благодаря коллатералям, развившимся из наружных сонных и позвоночных артерий.
Этиофакторы остаются неясны. Предполагают, что аномалии церебральных сосудов генетически детерминированы. В 1999г. Был проведен ДНК-анализ 16 семей с данной патологией, который выявил наличие генной мутации в локусе 3р26-р24. 2. Однако на практике у большинства пациентов определен спорадический характер заболевания. С другой стороны, по данным ангиографии диагностировано большое количество семейных субклинических (латентных) форм.
Согласно другой гипотезе болезнь мойя-мойя представляет собой неспецифический артериит, возникший в результате аутоиммунных реакций и спровоцированный воспалительными процессами. По некоторым данным около 70% случаев заболевания имеют связь с перенесенным синуситом, хроническим тонзиллитом, отитом. Кроме того, в литературе описаны сочетания болезни мойя-мойя с другими различными заболеваниями: туберозным склерозом, нейрофиброматозом Реклингхаузена, серповидно-клеточной анемией, болезнью Гиршпрунга, лептоспирозом, синдромом Марфана, синдромом Апера, черепно-мозговой травмой.
Диагностика
В анамнезе пациентов могут быть указания на имевшиеся в прошлом эпизоды ОНМК. Однако на основании анамнеза и клинической картины невролог не может установить диагноз. Необходимы дополнительные обследования и дифдиагностика с атеросклерозом сосудов головного мозга, васкулитами, артериовенозными мальформациями, тромбозом, мигренью с аурой, внутримозговой опухолью и тд патологией.
Проводится консультация офтальмолога с визиометрией, периметрией и осмотром глазного дна. Может быть диагностирована потеря остроты зрения, гемианопсия и пр. Нарушения. На глазном дне при офтальмоскопии визуализируются ретиноваскулярные изменения и увеличение диска зрительного нерва. ЭЭГ регистрирует патогномоничные для болезни мойя-мойя изменения: после проведения гипервентиляции спустя 20-60 с фиксируется вторая фаза медленных высокоамплитудных волн (так называемый феномен re-build-up). Благодаря специфичности этого феномена ЭЭГ может быть использована как скрининговый способ диагностики.
У многих пациентов КТ головного мозга визуализирует в церебральном веществе мелкие участки уменьшенной плотности. МРТ позволяет верифицировать их как очаговые инфаркты. РЭГ выявляет снижение церебрального кровотока. УЗДГ сосудов головы определяет окклюзию внутренней сонной артерии. Золотым стандартом в диагностике выступает ангиография. Подтверждением диагноза является наличие на основании мозга ангиографической картины «клубка дыма, выпущенного из сигареты». В соответствии с данными ангиографии выделяют 6 стадий болезни: от частичного сужения дистальной части внутренней сонной артерии до ее абсолютного исчезновения. В настоящее время альтернативой рентгенконтрастной церебральной ангиографии стали КТ сосудов и МРТ сосудов головного мозга. Эти методы более точны и менее инвазивны.
Лечение
Консервативное лечение включает сосудистую (винпоцетин, ницерголин, нифедипин) и нейрометаболическую (гамма-аминомасляная кислота, пиритинол, пирацетам, гопантеновая кислота) терапию. Оно может улучшить клиническую ситуацию, но не способно остановить прогрессирование болезни. Более радикальным способом лечения является операция с формированием сосудистого шунта, несущего кровь в обход стенозированных артерий. Она может быть выполнена прямым способом с подшиванием шунта к сосудам и непрямым, при котором сосудистый шунт кладут на поверхность мозга. При прямом методе достаточный уровень кровоснабжения достигается сразу, при непрямом — на его развитие требуется от 6 мес. До года. Опыт показал значительно большую эффективность прямого шунтирования. Ишемические эпизоды после его выполнения встречаются лишь у 10% пациентов, в то время как после непрямого шунтирования они отмечаются в 56% случаев. Поэтому стандартом в лечении принята техника наложения экстраинтракраниального анастамоза.
Прогноз
Прогноз при своевременном хирургическом лечении преимущественно благоприятный. Средняя эффективность операции оценивается на уровне 84%. Прослеживается прямая зависимость эффективности лечения от ангиографической стадии. В благоприятных случаях существенный регресс клинических проявлений наблюдается сразу после проведенного лечения. Без лечения нарастающее ухудшение церебральной гемодинамики приводит к прогрессирующему неврологическому дефициту, возникновению геморрагических и ишемических инсультов. Среди взрослых летальность составляет 10%, среди детей — 4,3%.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
Названия
I67,3 Прогрессирующая сосудистая лейкоэнцефалопатия.

I67.3 Прогрессирующая сосудистая лейкоэнцефалопатия
Описание
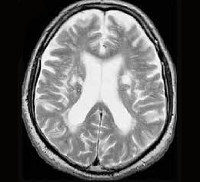
Болезнь Бинсвангера. Субкортикальная энцефалопатия, прогрессирующее поражение белого вещества головного мозга. В подавляющем большинстве случаев обусловлена артериальной гипертонией, реже провоцируется амилоидной ангиопатией и генетически обусловленной ангиопатией САDАSIL. Проявляется расстройствами мышления и познавательной деятельности, прогрессирующим слабоумием, нарушениями ходьбы и расстройствами функций тазовых органов. На поздних стадиях пациенты полностью беспомощны и нуждаются в постоянном уходе. Лечение – симптоматическая и патогенетическая терапия основного заболевания, коррекция неврологических и психических нарушений.
Дополнительные факты
Болезнь Бинсвангера – прогрессирующая субкортикальная энцефалопатия. Обусловлена сосудистыми нарушениями в результате стойкого повышения артериального давления. Впервые была описана в 1894 году немецким невропатологом и психиатром Отто Бинсвангером. Стала широко известной, благодаря ученику Бинсвангера Альцгеймеру. В течение долгого времени не признавалась большинством невропатологов и психиатров из-за недостаточно четкого описания и малого количества исследованных случаев заболевания.
Отношение к болезни Бинсвангера изменилось после появления МРТ и КТ головного мозга. Данные, полученные при проведении компьютерной томографии и магнитно-резонансной томографии, подтвердили общий характер изменений белого вещества головного мозга у больных артериальной гипертонией с сопутствующей прогрессирующей деменцией. В настоящее время заболевание считается достаточно широко распространенным, исследованиям болезни Бинсвангера посвящено множество публикаций. Лечение болезни Бинсвангера осуществляют невропатологи и специалисты в области психиатрии.
I67.3 Прогрессирующая сосудистая лейкоэнцефалопатия
Симптомы
Для сосудистой подкорковой энцефалопатии характерны нарушения походки, расстройства функции тазовых органов, нерезко или умеренно выраженные неврологические симптомы (обычно проходящие), прогрессирующее слабоумие, волевые и эмоциональные нарушения. Болезнь развивается постепенно. Возможно как непрерывное прогредиентное течение, так и медленное прогрессирование с длительными периодами стабилизации. Усугубление симптоматики обычно напрямую связано с продолжительным повышением артериального давления. Исходом становится полная беспомощность, неспособность к самообслуживанию и отсутствие контроля над функциями тазовых органов.
Слабоумие имеет характер, типичный для сосудистых заболеваний головного мозга. Наблюдается ухудшение памяти, снижение уровня суждений, замедление и неустойчивость психических процессов. Часто выявляется «эмоциональное недержание» — выраженная неспособность сдерживать эмоции с преобладанием астенических реакций. Возможны продолжительные периоды стабилизации и даже временный регресс имеющихся нарушений.
В зависимости от преобладающей симптоматики выделяют дисмнестическое, амнестическое и псевдопаралитическое слабоумие. При дисмнестическом слабоумии наблюдается нерезко выраженное снижение памяти и интеллекта, замедление физических и психических реакций. Критика к собственному состоянию и поведению незначительно нарушена. В клинической картине амнестического слабоумия превалируют выраженные нарушения памяти на текущие события при сохранении прошлых воспоминаний. Для псевдопаралитического слабоумия характерны устойчивое, однообразное благодушное настроение, незначительные расстройства памяти и выраженное снижение критики.
Клиническая картина при всех формах слабоумия весьма вариативна, может выявляться преобладание как корковых, так и подкорковых нарушений, при этом корковые нарушения сопровождаются более заметным снижением интеллектуально-мнестической деятельности. В отдельных случаях наблюдаются эпилептические припадки. Слабоумие сопровождается нарушениями в эмоциональной и волевой сфере. Возможны неврозоподобные явления, повышенная истощаемость и снижение настроения. На поздних стадиях болезни отмечается ограничение интересов, эмоциональное оскудение и потеря спонтанности.
Нарушения походки, как и слабоумие, прогрессируют постепенно. Вначале шаги становятся более мелкими, пациент начинает шаркать ногами, тяжело отрывает ноги от земли. В последующем нарушается автоматизм ходьбы, походка становится медленной и осторожной, все движения контролируются сознательно, как будто больной идет по скользкому льду. Выделяют следующие признаки нарушений походки при болезни Бинсвангера: уменьшение длины шага, замедление ходьбы, потребность в повышенной устойчивости, трудности при начале ходьбы и снижение устойчивости при поворотах.
Диагностика
Диагноз выставляется на основании анамнеза, клинической картины, данных КТ и МРТ головного мозга. Основанием для постановки диагноза является клинически значимая деменция, подтвержденная результатами нейропсихологического исследования, в сочетании с минимум двумя признаками, характерными для болезни Бинсвангера. В числе этих признаков – наличие заболевания, сопровождающегося системным поражением сосудов (симптоматическая или эссенциальная гипертония, аритмия, инфаркт миокарда, сахарный диабет ); неврологические нарушения (расстройства ходьбы, спастический мочевой пузырь, императивные позывы на мочеиспускание или императивное недержание мочи); свидетельства сосудистой патологии головного мозга (инсульт в анамнезе, очаговые неврологические симптомы).
В некоторых случаях болезнь Бинсвангера требуется дифференцировать с болезнью Альцгеймера. В процессе дифференциальной диагностики используют ишемическую шкалу Хачинского, учитывающую постепенность или внезапное начало болезни, прогредиентность или ступенеобразность течения, выраженность нарушений личности, а также наличие или отсутствие депрессивных расстройств, эмоциональной неустойчивости, артериальной гипертонии, атеросклероза, инсультов и неврологических расстройств.
Лечение
Лечение осуществляют неврологи и психиатры в сотрудничестве с терапевтами, кардиологами, эндокринологами и другими специалистами (в зависимости от основной патологии). План лечения составляют индивидуально, с учетом стадии и особенностей течения основного заболевания, выраженности неврологических, мнестических, эмоциональных и интеллектуальных нарушений. Проводят этиопатогенетическую и симптоматическую терапию, назначают лекарственные средства для коррекции эмоционального состояния и улучшения когнитивных функций. В основе болезни лежит повышение АД, поэтому важной задачей терапии становится его нормализация. При этом необходимо не допускать чрезмерного снижения артериального давления, постоянно поддерживая показатели в пределах 120/80 мм , поскольку гипотония может способствовать усугублению возникших нарушений.
Для профилактики нарушений мозгового кровообращения назначают антитромбоцитарные средства. При наличии сопутствующих болезней сердца используют антикоагулянты. Для улучшения когнитивных функций применяют ингибиторы МАО, ноотропы, антиоксиданты, нейротрофические, мембраностабилизирующие и антихолинэстеразные препараты. При депрессивных расстройствах осуществляют терапию с использованием антидепрессантов (преимущественно – ингибиторов обратного захвата серотонина).
Источник
