Код по мкб с72
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
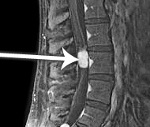
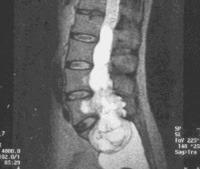
C72,0 Новообразование спинного мозга.

C72.0 Новообразование спинного мозга
Синонимы диагноза
Спинного мозга, опухоли спинного мозга.
Описание
Злокачественные опухоли спинного мозга. Новообразования различного происхождения, расположенные в области спинномозгового канала. Развитие опухолей сопровождается прогрессирующим волнообразным нарастанием клинических симптомов, обусловленных сдавлением нервной ткани. Возникают боли, нарушения чувствительности и двигательных функций и расстройства деятельности тазовых органов. Диагноз устанавливается на основании симптомов, данных осмотра, результатов МРТ, рентгенографии, спинномозговой пункции и других исследований. Лечение хирургическое с последующей лучевой терапией.
C72.0 Новообразование спинного мозга
Дополнительные факты
Злокачественные опухоли спинного мозга – разнородная группа новообразований, исходящих из собственного вещества, оболочек или корешков спинного мозга. Отличаются от доброкачественных опухолей той же локализации агрессивным ростом и быстрым прогрессированием. Не образуют отдаленных метастазов, диссеминирование происходит по ликворным пространствам. Встречаются в 9 раз реже новообразований головного мозга. Могут возникать в любом возрасте, но обычно диагностируются у пациентов 30-55 лет. У мужчин вероятность развития злокачественной опухоли спинного мозга немного выше, чем у женщин. Клиническая симптоматика определяется уровнем поражения, отношением новообразования к веществу и оболочкам мозга и его прилеганием к той или иной поверхности спинного мозга. Лечение осуществляют специалисты в сфере онкологии, неврологии и нейрохирургии.
Причины возникновения данной патологии окончательно не выяснены. В числе возможных факторов риска онкологи указывают повышенный уровень радиационного излучения, неблагоприятную экологическую обстановку, контакт с некоторыми токсическими химическими веществами, травматические повреждения и наследственную предрасположенность. В зависимости от локализации первичного процесса выделяют первичные (происходящие из мозгового вещества и окружающих тканей) и вторичные (возникшие в результате отдаленного метастазирования) злокачественные опухоли спинного мозга.
С учетом происхождения различают интрамедуллярные опухоли, образовавшиеся из вещества мозга, и экстрамедуллярные, развившиеся из корешков или оболочек. Интрамедуллярные новообразования локализуются внутри спинного мозга, экстрамедуллярные – за его пределами. Экстрамедуллярные опухоли делятся на субдуральные (расположенные под мозговой оболочкой) и эпидуральные (локализующиеся над мозговой оболочкой).
Большинство злокачественных опухолей спинного мозга метастатические. Чаще всего метастазирует рак молочной железы, рак легких и лимфома. Происхождение первичных новообразований может различаться. Патологически пролиферирующие и мутирующие клетки соединительной ткани (сухожилий, связок и твердых структур) дают начало экстрадуральным саркомам, клетки мозговой оболочки – интрадуральным менингиомам, клетки нервных корешков – интрадуральным нейрофибромам, нейроглиальные клетки – интрамедуллярным астроцитомам, клетки выстилки спинномозгового канала – эпиндиомам. Большинство перечисленных новообразований могут быть как доброкачественными, так и злокачественными.
Клиническая симптоматика злокачественных опухолей спинного мозга обусловлена сдавлением нервных тканей. На начальных этапах возникают явления парабиоза (временное прекращение функционирования нервных клеток при сохранении их структурной целостности). При прогрессировании процесса структура клеток все больше нарушается, обратимые изменения сменяются необратимыми. Нервные волокна, расположенные на уровне новообразования и ниже опухоли, подвергаются валлеровской дегенерации. Поражение нервных клеток усугубляется из-за сдавления сосудов и расстройств местного кровообращения.
Симптомы
При всех новообразованиях наблюдается нарастающее волнообразное нарушение функций спинного мозга. Первым признаком заболевания обычно является боль в зоне поражения. На начальных стадиях боль непостоянная, провоцируется резкими движениями (поворотами, наклонами), кашлем или натуживанием. По мере прогрессирования злокачественной опухоли спинного мозга интенсивность болевого синдрома нарастает, боли становятся разлитыми, постоянными.
Нарушения чувствительности вначале проявляются гиперестезией, потом – гипестезией, а в последующем – анестезией. Иногда сначала появляются расстройства чувствительности и двигательных функций, а затем к этим симптомам присоединяется болевой синдром. Характер нарушений проводимости зависит от вида злокачественной опухоли спинного мозга. При интрамедуллярных новообразованиях выявляются двухсторонние расстройства проводимости, проявляющиеся в виде центрального парапареза либо тетрапареза. Больной чувствует слабость в конечностях, быстро устает при ходьбе. Возникают нерезко выраженные нарушения функции тазовых органов, постепенно сменяющиеся грубыми тазовыми расстройствами.
Наблюдается угасание тактильной, болевой, проприоцептивной и других видов чувствительности. Со временем наступает полная анестезия. Парез сменяется параличом, сопровождающимся выраженными спастическими явлениями. Быстро формируются контрактуры. Образуются пролежни. При экстрамедуллярных злокачественных опухолях спинного мозга развивается унилатеральный радикулярный синдром, к которому в последующем присоединяются явления компрессионной миелопатии.
Особенности симптоматики определяются расположением новообразования по отношению к поверхностям спинного мозга. При локализации в боковых отделах, особенно – в случае интрамедуллярной опухоли возможно развитие синдрома Броун-Секара (возникновение двигательных расстройств на стороне злокачественной опухоли спинного мозга и нарушений чувствительности – на противоположной). При новообразованиях, расположенных по передней либо задней поверхности спинного мозга, обычно выявляются симметричные неврологические расстройства.
Динамика распространения двигательных нарушений и расстройств чувствительности при интрамедуллярных и экстрамедуллярных злокачественных опухолях спинного мозга также различается. Для экстрамедуллярных новообразований характерны восходящие расстройства (нарушения движений и чувствительности возникают в дистальных отделах конечностей, а затем распространяются проксимально), для интрамедуллярных – нисходящие. При экстрамедуллярных опухолях возможно сохранение чувствительности в зоне промежности, при интрамедуллярных новообразованиях чувствительность в данной области нарушается наравне с другими пораженными зонами.
Очаговая симптоматика определяется локализацией новообразования. При опухолях в области верхних шейных позвонков развивается спастическая тетраплегия. Пациентов беспокоят боли в шее и надплечьях. При новообразованиях на уровне нижних шейных и первого грудного позвонка выявляется вялый паралич верхних конечностей и спастический – нижних. Тазовые расстройства обычно появляются на поздних стадиях. Для злокачественных опухолей спинного мозга, расположенных в грудном отделе, характерны опоясывающие боли, спастический паралич нижних конечностей, недержание мочи и кала.
Диагностика
Диагноз устанавливается с учетом жалоб и анамнеза заболевания, данных общего и неврологического осмотра и результатов инструментальных исследований. Классической диагностической методикой является рентгенография позвоночника, однако этот метод недостаточно информативен на ранних стадиях болезни, поскольку не позволяет выявлять изменения мягких тканей. В запущенных стадиях на рентгенограммах определяется разрушение или смещение позвонков.
Более достоверные результаты позволяет получить люмбальная пункция со специальными пробами и последующим исследованием цереброспинальной жидкости. При положительной пробе Квекенштедта давление ликвора во время надавливания на яремные вены не изменяется. При расположении злокачественной опухоли спинного мозга в зоне пункции ликвор не вытекает. Возникает боль, вызванная раздражением новообразования пункционной иглой. Исследование ликвора подтверждает увеличение количества белка. Опухолевые клетки в спинномозговой жидкости обнаруживаются очень редко.
Наиболее информативным методом исследования является МРТ позвоночника, позволяющая оценить локализацию и размер злокачественной опухоли спинного мозга, ее отношение к различным мягкотканным и костным структурам. При недоступности МРТ пациента направляют на контрастную миелографию, при помощи которой можно определить тип (экстрамедуллярная или интрамедуллярная) и уровень расположения опухоли. Пневмомиелографию и изотопную миелографию в настоящее время почти не применяют из-за высокого риска развития осложнений. Диагноз подтверждают на основании результатов гистологического исследования образцов новообразования, полученных во время хирургического вмешательства.
Лечение
Лечение злокачественных опухолей спинного мозга представляет собой крайне сложную задачу. Радикальные операции при опухолях спинного мозга в большинстве случаев невозможны из-за прорастания окружающих тканей. Тактику лечения определяют с учетом клинических проявлений. Пациентам назначают лучевую терапию и химиотерапию. При нерезко выраженной компрессии применяют кортикостероидные препараты, способствующие уменьшению воспалительных реакций и снижению давления на нервную ткань.
Прогноз
При грубом сдавлении спинного мозга осуществляют хирургическую декомпрессию путем частичного удаления интрамедуллярной опухоли либо иссечения экстрамедуллярного новообразования. При интенсивных болях проводят операции по перерезке спинально-таламического пути либо нервного корешка. Прогноз при злокачественных опухолях спинного мозга неблагоприятный. Полное выздоровление в большинстве случаев невозможно. Лечение носит паллиативный характер, направлено на уменьшение симптомов и улучшение качества жизни больных. Продолжительность жизни определяется видом и степенью злокачественности опухоли, эффективностью химиотерапии и лучевой терапии.
Источник
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Патогенез
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
K72,1 Хроническая печеночная недостаточность.
K72.1 Хроническая печеночная недостаточность
Синонимы диагноза
Хроническая печеночная недостаточность, печеночная недостаточность хроническая, хроническая печеночная энцефалопатия.
Описание
Хроническая печеночная недостаточность — это патологическое состояние организма, патогенез которого составляют нарушения обмена веществ, свертывания крови и энцефалопатия, связанные с прогрессирующим падением числа нормальных гепатоцитов. Если патологические изменения и фиброз печени вызывают портальную гипертензию, то к патогенезу хронической печеночной недостаточности присоединяются связанные с асцитом и портальной гипертензией нарушения водно-солевого обмена, гиповолемия и ортостатическая артериальная гипотензия.
Симптомы
— синдром дистрофии и атрофии, развитие неврита, появление анемии, общей слабости, упадка сил, приступы сильной слабости.
— синдром лихорадки — подъем температуры тела до 38 °С реде выше, сопровождающийся сдвигом в лейкоцитарной формуле (лейкоцитоз). Не исключено истинное септическое состояние, бронхиальная астмактериемия, в том числе в связи с наличием шунтов истинная транскишечная бронхиальная астмактериемия;
— синдром желтухи — массивный некроз, сопровождающийся нарастанием желтухи;
— синдром эндокринный расстройств: снижение либидо, атрофия яичек, бесплодие, гинекомастия, выпадение волос, атрофия молочных желез, матки, нарушение менструального цикла. Так же образование и быстрое увеличение телеангио-эктазий, пальмарной эритемы (печеночные ладони), «феномен белых ногтей»;
— синдром нарушенной гемодинамики — в связи с накоплением гистаминоподобных и других вазоактивных веществ имеет место диффузная вазодилатация, что ведет, несмотря на увеличение СВ, кгипотензии; отечно-асцитичес-кий синдром, связанный со снижением синтеза альбумина и падением онкотического давления, вторичным гиперальдостеронизмом, задержкой натрия и с развитием гипокалиемии;
— специфический печеночный запах изо рта, а затем и от тела, связанный с выделением метилмеркаптана из-за нарушения процессов деметилирования;
— геморрагический диатез из-за нарушения свертывания крови и резкого повышения потребления имеющихся факторов свертывания, приводящие к распространенным тромбозам и ДВС-синдрому, на фоне которых часты кровотечения. Частые кровотечения (носовые, из желудочно-кишечного тракта с черным калом).
— дезориентация (потеря в пространстве и во времени, человек не понимает, где находится), возможны потери сознания;;
— отеки лица и голеней, асцит (скопление жидкости в брюшной полости);
— нарушения речи;
Причины
Хроническая печеночная недостаточность (хпечн) возникает при прогрессировашш хронических заболеваний печени (цирроз, злокачественные опухоли и т. Д,).
Патогенез
Печеночная недостаточность объясняется дистрофией и распространенным некробиозом гепатоцитов и (при хронических формах) массивным.
Развитием фиброза и портокавальных анастомозов, через которые значительная часть крови из воротной вены поступает в полые и затем — в артериальное русло, минуя печень (что еще более снижает ее участие в дезинтоксикации вредных веществ, всасывающихся в кишечнике).
Нарушение многообразных функций печени сопровождается различными патологическими процессами. Это можетбытьтоксическое поражение головного мозга и общая интоксикация в связи со снижением антитоксической функции печени, массивный некроз с поступлением в кровь большого количества гистамя-ноподобных веществ и накоплением избытка аминокислот и их «осколков». Нужно учитывать нарушение обмена белков, развитие тяжелого метаболического ацидоза, накопление продуктов распада белка с существенным ростом аминоазота, изменением метаболизма мочевины, снижение синтеза протромбина и других прокоагулянтов. В механизмах развития печеночной недостаточности называют нарушения пищеварения, связанные с заменой процессов брожения в толстой кишке процессами гниения, в результате чего образуется большое количество пугресцина, кадаверина, индола, скатола, которые при наличии шунтов и нарушенной функции печени не обезвреживаются, а попадают в кровь, вызывая тяжелую интоксикацию.
Лечение
В зависимости от тяжести печеночной недостаточности регулируется содержание белка в пище: при печеночной энцефалопатии количество белка сокращается до 35—50 г в сутки; при прекоме и коме белок полностью исключается, питание обеспечивается введением через желудочный зонд или внутривенно 5—20%раствора глюкозы.
Медикаментозное лечение направлено на устранение аммиачной интоксикации и азотемии.
С этой целью назначают высокие очистительные клизмы и препараты, подавляющие гнилостные процессы в кишечнике, а также уменьшающие всасывание аммиака.
Наибольшее применение нашли сульфат неомицина (2-6 г в сутки внутрь), подавляющий кишечную микрофлору, и лактулоза (порталак), которая снижает рН кишечного содержимого, тормозит образование аммиака бактериями в толстой кишке, уменьшает всасывание его и других токсических продуктов. Лактулозу принимают по 30—40 г каждые 4 ч до легкого послабляющего эффекта. При коме лактулоза вводится через назогастральный зонд или ректально.
Для обезвреживания уже всосавшегося аммиака в кровь применяют глутаминовую кислоту, орницетол, которому отдается предпочтение. Орницетол (а-кетоглюконат орнитина) связывает аммиак, назначается до 15-20 г/сут внутривенно в 5% растворе глюкозы.
С дезинтоксикационной целью вводят внутривенно капельно 5% раствор глюкозы с витаминами и растворами электролитов. За сутки вводится до 2,5-3 л жидкостипод контролем диуреза.
Проводится коррекция гипокалиемии. Глюкокортикоиды при печеночной энцефалопатии на фоне цирроза печени противопоказаны в связи с высоким риском осложнений и побочных эффектов (нарастание азотемии, развитие желудочно-кишечных язв с кровотечениями).
В специализированных стационарах проводят гемодиализ, перфузию крови через печень человека, свиньи, трансплантацию печени.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Злокачественные новообразования первичные, неточно обозначенные и неуточненных локализаций
Рубрики C76-C80 включают злокачественные новообразования с неточно обозначенной первичной локализацией или те, которые определены как «диссеминированные», «рассеянные» или «распространенные» без указаний на первичную локализацию. В обоих случаях первичная локализация рассматривается как неизвестная.
Функциональная активность
К классу II отнесены как новообразования независимо от наличия или отсутствия у них функциональной активности. Если необходимо уточнить функциональную активность, ассоциирующуюся с тем или иным новообразованием, можно использовать добавочный код из класса IV. Например, катехоламинпродуцирующая злокачественная феохромоцитома надпочечников кодируется рубрикой C74 с добавочным кодом E27.5; базофильная аденома гипофиза с синдромом Иценко-Кушинга кодируется рубрикой D35.2 с добавочным кодом E24.0.
Морфология
Имеется ряд больших морфологических (гистологических) групп злокачественных новообразований: карациномы, включая плоскоклеточные и аденокарциномы; саркомы; другие опухоли мягких тканей, включая мезотелиомы; лимфомы (Ходжкина и неходжкинские); лейкоз; другие уточненные и специфические по локализации типы; неуточненные раки.
Термин «рак» является общим и может использоваться для любой из вышеуказанных групп, хотя он редко употребляется по отношению к злокачественным новообразованиям лимфоидной, кроветворной и родственных им тканей. Термин «карцинома» иногда неверно используется как синоним термина «рак».
В классе II новообразования классифицируются преимущественно по локализации внутри широких группировок, составленных на основе характера течения. В исключительных случаях морфология указывается в названиях рубрик и подрубрик.
Для желающих идентифицировать гистологический тип новообразования приведен общий перечень отдельных морфологических кодов. Морфологические коды взяты из второго издания Международной классификации болезней в онкологии (МКБ-О), которая представляет собой двухосную классифицированную систему, обеспечивающую независимое кодирование новообразований по топографии и морфологии.
Морфологические коды имеют 6 знаков, из которых первые четыре определяют гистологический тип, пятый указывает на характер течения опухоли (злокачественная первичная, злокачественная вторичная, т.е. метастатическая, in situ, доброкачественная, неопределенного характера), а шестой знак определяет степень дифференциации солидных опухолей и, кроме того, используется как специальный код для лимфом и лейкозов.
Использование подрубрик в классе II
Необходимо обратить внимание на особое использование в этом классе подрубрики со знаком .8 (см. примечание 5). Там, где необходимо выделить подрубрику для группы «другие», обычно используют, подрубрику .7.
Злокачественные новообразования, выходящие за пределы одной локализации, и использование подрубрики с четвертым знаком .8 (поражение, выходящее за пределы одной и более указанных локализаций)
Рубрики C00-C75 классифицируют первичные злокачественные новообразования в соответствии с местом их возникновения. Многие трехзначные рубрики далее подразделяются на подрубрики в соответствии с различными частями рассматриваемых органов. Новообразование, которое захватывает две или более смежные локализации внутри трехзначной рубрики и место возникновения которого не может быть определено, следует классифицировать подрубрикой с четвертым знаком .8 (поражение, выходящее за пределы одной и более вышеуказанных локализаций), если такая комбинация специально не индексируется в других рубриках. Например, карцинома пищевода и желудка обозначается кодом C16.0 (кардия), в то время как карциному кончика и нижней поверхности языка необходимо кодировать подрубрикой C02.8. С другой стороны, карциному кончика языка с вовлечением нижней его поверхности следует кодировать в подрубрике C02.1, так как место возникновения (в данном случае кончик языка) известно.
Понятие «поражение, выходящее за пределы одной и более вышеуказанных локализаций» подразумевает, что вовлеченные области являются смежными (одна продолжает другую). Последовательность нумерации подрубрик часто (но не всегда) соответствует анатомическому соседству локализаций (например, мочевой пузырь C67.–), и кодировщик может быть вынужден обратиться к анатомическим справочникам, чтобы определить топографическую взаимосвязь.
Иногда новообразование выходит за пределы локализаций, обозначенных трехзначными рубриками внутри одной системы органов. Для кодирования таких случаев предназначены следующие подрубрики:
- C02.8 Поражение языка, выходящее за пределы одной и более вышеуказанных локализаций
- C08.8 Поражение больших слюнных желез, выходящее за пределы одной и более вышеуказанных локализаций
- C14.8 Поражение губ, полости рта и глотки, выходящее за пределы одной и более вышеуказанных локализаций
- C21.8 Поражение прямой кишки, заднего прохода [ануса] и анального канала, выходящее за пределы одной и более вышеуказанных локализаций
- C24.8 Поражение желчных путей, выходящее за пределы одной и более вышеуказанных локализаций
- C26.8 Поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций
- C39.8 Поражение органов дыхания и внутригрудных органов, выходящее за пределы одной и более вышеуказанных локализаций
- C41.8 Поражение костей и суставных хрящей, выходящее за пределы одной и более вышеуказанных локализаций
- C49.8 Поражение соединительной и мягких тканей, выходящее за пределы одной и более вышеуказанных локализаций
- C57.8 Поражение женских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C63.8 Поражение мужских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C68.8 Поражение мочевых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C72.8 Поражение головного мозга и других отделов центральной нервной системы, выходящее за пределы одной и более вышеуказанных локализаций
В качестве примера можно указать карциному желудка и тонкой кишки, которую следует кодировать в подрубрике C26.8 (поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций).
Злокачественные новообразования эктопической ткани
Злокачественные новообразования эктопической ткани следует кодировать в соответствии с упомянутой локализацией. Например, эктопия поджелудочной железы злокачественным новообразованием яичников кодируются как образование яичника (C56).
Использование Алфавитного указателя при кодировании новообразований
При кодировании новообразований в дополнение к их локализации следует учитывать морфологию и характер течения заболевания и прежде всего необходимо обратиться к Алфавитному указателю для морфологического описания.
Использование второго издания Международной классификации болезней в онкологии (МКБ-0)
Для некоторых морфологических типов класс II предоставляет довольно узкую топографическую классификацию или вовсе не дает таковой. Топографические коды МКБ-0 используются для всех новообразований по существу с помощью тех же трех- и четырехзначных рубрик, которые используются в классе II для злокачественных новообразований (C00-C77, C80), тем самым обеспечивая большую точность локализации для других новообразований [злокачественных вторичных (метастатических), доброкачественных, in situ, неопределенного или неизвестного характера].
Таким образом, учреждениям, заинтересованным в определении локализации и морфологии опухолей (таким, как регистры рака, онкологические больницы, патологоанатомические отделения и другие службы, специализирующиеся в области онкологии), следует пользоваться МКБ-0.
Источник
