Код по мкб астенозооспермия

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Мужское бесплодие (N46)
Разделы медицины:
Урология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№ 23 от 12 декабря 2013 года
Бесплодным называется брак, в котором отсутствует беременность в течение 12 месяцев половой жизни без предохранения. Мужское бесплодие является заболеванием репродуктивной системы, характеризуется нарушением генеративной функции яичек. (Определение ВОЗ).
I. ВВОДНАЯ ЧАСТЬ
Полное название: Мужское бесплодие. Азооспермия
Код протокола:
Код по МКБ-10:
N 46 – Мужское бесплодие
Сокращения, используемые в протоколе:
МБ- мужское бесплодие
УЗИ- ультразвуковое исследование
Дата разработки протокола: апрель, 2013 г.
Категория пациентов: мужчины от 18 до 45 лет с жалобами на отсутствие детей в браке
Пользователи протокола: врачи-урологи стационара, андрологи стационара, репродуктологи поликлиники.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая классификация: (Лопаткин Н.А.1998 г.) по этиологии:
— обструктивная азооспермия (ОА);
— необструктивная азооспермия (НОА).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
| № | Основные диагностические исследования |
| 1 | — Общий анализ крови |
| 2 | — Общий анализ мочи |
| 3 | — Коагулограмма крови |
| 4 | — Гистологические исследования ткани яичка |
| 5 | — УЗИ мочевыделительной системы |
| 6 | — Тестостерон |
| 7 | — ФСГ, ЛГ, пролактин |
| 8 | — Спермограмма ( старше 18 лет) |
| № | Дополнительные диагностические исследования |
| 1 | — Определение мочевины и остаточного азота |
| 2 | — Определение глюкозы |
| 3 | — Определение биллирубина |
| 4 | — Тимоловая проба |
| 5 | — ЭКГ |
| 6 | — Определение группы крови и резус-фактора |
Диагностические критерии: (Лопаткин Н.А.1998 г) [1,3]
Жалобы и анамнез: бесплодный брак, недоразвитие вторичных половых признаков.
Физикальные данные: уменьшение в размерах яичек, потеря эластичности.
Лабораторные исследования:
1. Гормональные тесты: повышение Пролактина, ФСГ, ЛГ, снижение тестостерона.( Норма: Тестостерон 2,8—11 мкг/л, ЛГ-1,5-8,4 мМЕ/л, Пролактин 86-390 мМЕ/л, ФСГ- 1,5-12,4 мМЕ/л).
2. Наличие изменений спермограммы: азооспермия (отсутствие сперматозоидов в эякуляте). В норме по ВОЗ 2010 год: Концентрация сперматозоидов 20 млн/мл и более, Общее количество сперматозоидов 40 млн и более. Подвижность сперматозоидов 50 % или более подвижных (категории A+B) или 25 % или более с поступательным движением (категория A) в течение 60 мин после эякуляции. Жизнеспособность сперматозоидов 50 % и более живых
Инструментальные исследования:
— УЗИ: может быть расширение семенных пузырьков, их отсутствие. Структурные изменения в яичках и придатках яичек
Показания для консультации специалистов: при необходимости консультация эндокринолога.
Дифференциальный диагноз
Дифференциальная диагностика
| Признаки | Мужское бесплодие. Азооспермия | Варикоцеле |
| Объективные данные | Уменьшение в размерах яичек, потеря эластичности. | Наличие варикозно расширенных вен семенного канатика. Проба Вальсальвы. |
| УЗИ | Структурные изменения в яичках и придатках яичек. | Наличие варикознорасширенных вен гроздьевидного сплетения. |
| Спермограмма | Азооспермия | Астенозооспермия |
Лечение
Цель лечения: микрохирургическое восстановление проходимости семявыносящих путей при обструктивной форме бесплодия, взятие биопсии яичка при необструктивной форме бесплодия
Тактика лечения: [2]
Немедикаментозное лечение:
1. Режим стационарный
2. Стол №15
Медикаментозное лечение:
1. В случае с гипогонадотропным гипогонадизмом (вторичный гипогонадизм) проводиться введение препаратов хорионического гонадотропина (прегнил, профази, хорагон, ХГЧ и др. ) в дозе 2000 МЕ 3 раза в неделю, менотропины 1/2 до 1 ампулы внутримышечно 3 раза в неделю [2].
2. Препараты антибиотики цефалоспоринового ряда: цефотаксим (цефазолин) 1,0х 2 р/д
3. Уросептики фторхинолонового ряда: ципрофлоксацин 250 мг х 2 р/д
4. Противовоспалительные препараты местного применения: свечи «Витапрост» по 1 суппозиторию на ночь ректально
5. Анальгезирующие препараты (кетонал 2,0 в/м, анальгин 1,0, носпазин 2,0 в/м)
6. Уулучшающие микроциркуляцию: пентоксифиллин 5,0 в/в капельно
7. Противогрибковые: итраконазол оральный раствор150 мл-10 мгмл по 100 мг 2 раза в день, флуконазол 150 мг 1 раз
8. Витамины С (аскорбиновая кислота)
| № | Основные | Количество в сутки | Длительность применения |
| 1 | ХГЧ 2000 МЕ | 3 раза в неделю | 12 Дней |
| 2 | Хорагон 2000 МЕ | 3 раза в неделю | 13 дней, |
| 3 | Менотропин 2,0 | 3раза в неделю | 14 дней |
| 4 | Цефазолин 1,0 | 2 раза в сутки | 7 дней |
| 5 | Ципрофлоксацин 100,0 | 1 раз в сутки | 5 дней |
| 6 | Свечи Витапрост | 1 раз в сутки | 10 дней |
| 7 | Кетонал 2,0 | 2 раза в сутки | 5 дней |
| 8 | флуконазол 150 мг | 1раз в сутки | 1 день |
| № | Дополнительные | Количество в сутки | Длительность применения |
| 1 | Носпазин 2,0 | 2 раза в сутки | 5 дней |
| 2 | Аскорбиновая кислота 2,0 | 1 раз в сутки | 4 дня |
| 3 | Пентоксифиллин 5,0 | 1 раз в сутки | 5 дней |
Физиолечение в послеоперационном периоде (УВЧ – в течение 5 дней)
Хирургическое лечение:
Операция: ревизия органов мошонки с взятием биопсии яичка и микрохирургическое устранение обструкции с созданием вазоэпидидимоанастомоза [2,4].
Профилактические мероприятия: избегать переохлаждений, при необходимости проведение противовоспалительной терапии, с целью санации хронических очагов инфекции мочевой системы
Дальнейшее ведение:
— наблюдение у уролога, андролога
— ограничение физической нагрузки в течение 2-х месяцев
— контроль Гормонов, спермограммы через 1 месяц
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: отсутствие болевого синдрома, наличие единичных сперматозоидов в спермограмме, отсутствие воспаления яичка и придатка после взятия биопсии. Мониторирование состояния уровня гормонов и спермограммы 1 раз в месяц.
Препараты (действующие вещества), применяющиеся при лечении
| Аскорбиновая кислота (Ascorbic acid) |
| Дротаверин (Drotaverinum) |
| Итраконазол (Itraconazole) |
| Кетопрофен (Ketoprofen) |
| Менотропины (Menotropins) |
| Пентоксифиллин (Pentoxifylline) |
| Простаты экстракт (Prostate extract) |
| Флуконазол (Fluconazole) |
| Хорионический гонадотропин (Human chorionic gonadotropin) |
| Цефотаксим (Cefotaxime) |
| Ципрофлоксацин (Ciprofloxacin) |
Госпитализация
Показания к госпитализации (плановая госпитализация):
Плановая госпитализация. Отсутствие беременности в течение 12 месяцев половой жизни без предохранения, азооспермия. [1]
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1.Тиктинский О.Л. Андрология. – Медиа Пресс.М 1999.
2.Люлько А.В. Хирургическая андрология – М. 2005
3.Лопаткин Н.А. Руководство по урологии. – М., 1998.
4. Шилл В.Б. Клиническая андрология (перевод с английского)- М, 2011г. уровень достоверности А.
- 1.Тиктинский О.Л. Андрология. – Медиа Пресс.М 1999.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков:
Мухамеджан И.Т. – к.м.н., старший научный сотрудник, НЦ урологии им. Б.У. Джарбусынова
Рецензенты:
Асубаев А.Г., – к.м.н., ассистент кафедры урологии КазНМУ им. С.Д. Асфендиярова
Указания на отсутствие конфликта интересов: конфликта интересов нет.
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его вступления в действие и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Диагностика
- Симптомы
- Причины
- Классификация
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Мужское бесплодие.
Этиотропная классификация мужского бесплодия
Описание
Мужское бесплодие (лат. Sterilitas) — неспособность лица мужского пола детородного возраста к воспроизводству потомства.
По определению ВОЗ (1995), брак считается бесплодным при условии, если в течение 1 года регулярной половой жизни без контрацепции беременность не наступает.
В 30 % наблюдений бесплодие вызвано болезнью мужчины (мужское бесплодие), в 35 % — женщины (женское бесплодие), в 15 % — заболеваниями обоих партнеров. В остальных наблюдениях причину бесплодия установить не удается (идиопатическое бесплодие).
Диагностика
Диагностика мужского бесплодия включает в себя комплекс исследований:
1. Клинические исследования:
- Общий осмотр (включая сбор анамнеза).
- Урогенитальное обследование.
- По показаниям — консультации генетика, терапевта, сексопатолога.
2. Лабораторные и инструментальные:
- Сперматограмма.
- Цитология секрета предстательной железы и семенных пузырьков.
- Исследование на хламидиоз, уреаплазмоз, микоплазмоз, цитомегаловирус, вирус простого герпеса.
- Бактериологический анализ спермы.
- Определение антиспермальных антител.
- Гормональный скрининг.
- Медико-генетическое исследование.
- УЗИ органов малого таза.
- УЗИ щитовидной железы.
- ТРУЗИ, трансперинеальное УЗИ, УЗДГ.
- МСКТ.
- Рентгенологические методики:
А. Рентгенография (при необходимости МРТ) черепа;
Б. Почечная флебография;
В. Вазография.
- Биопсия яичка.

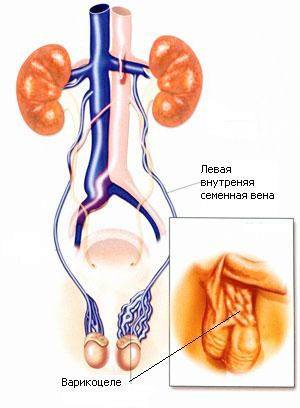
Варикоцеле — одна из причин развития мужского бесплодия
Симптомы
Спермограмма показывает следующие отклонения от нормы:
1) Анэякуляция — отсутствие эякулята (спермы).
2) Азооспермия — отсутствие сперматозоидов в эякуляте. Различают секреторную азооспермию, когда сперматозоиды в яичках не образуются, и обструктивную азооспермию, когда сперматозоиды образуются, но не извергаются вследствие непроходимости семявыносящих путей.
3) Олигоспермия — недостаточное количество (объём) спермы. По нормам ВОЗ объём составляет не менее 1,5 мл.
4) Олигозооспермия — недостаточное количество сперматозоидов в сперме. По нормам ВОЗ концентрация сперматозоидов в сперме составляет не менее 15 млн/мл.
5) Астенозооспермия — недостаточная подвижность сперматозоидов. По нормам ВОЗ доля подвижных сперматозоидов категории A+B+C в сперме составляет не менее 40 %.
6) Некроспермия — отсутствие живых сперматозоидов.
7) Криптоспермия — наличие единичных подвижных сперматозоидов в эякуляте.
8) Тератозооспермия — повышенное количество морфологически ненормальных сперматозоидов. По нормам ВОЗ доля морфологически нормальных сперматозоидов в сперме составляет не менее 4 %.
9) Пиоспермия — повышенное количество лейкоцитов в сперме вследствие воспалительного процесса.
Анализ эякулята (спермограмма) характеризует фертильность спермы и мужчины. Для эякулята с нормальными значениями количества, подвижности и морфологии сперматозоидов применяют термин «нормоспермия». Избыточное количество сперматозоидов в эякуляте (более 200 млн в 1 мл) обозначают термином «полиспермия».
Высокая температура тела.
Причины
В зависимости от этиологии мужское бесплодие бывает нескольких форм:
1. Секреторная форма мужского бесплодия.
Причина секреторного мужского бесплодия заключается в том, что яички по различным причинам не могут вырабатывать здоровые подвижные сперматозоиды в концентрации, достаточной для того, что бы оплодотворить яйцеклетку. Данные изменения наблюдаются при гормональных нарушениях, перекруте яичка, при воздействиях генетических факторов, водянке яичка, хронических заболевания, различных заболеваниях половых органов, варикоцеле и другие. Толчок для начала болезни могут дать белковая недостаточность питания, авитаминоз, травмы яичек, профессиональные факторы.
2. Обтурационная форма мужского бесплодия.
Механизмом развития данной формы мужского беслодия является наличие какого-либо препятствия (обтурации) на пути сперматозоида из яичек в мочеиспускательный канал, что может наблюдаться пр врожденном отсутствии либо сужении участка семявыносящего тракта, кисте или опухоли половых или близлежащих органов, спайках, которые остались после воспалительного или инфекционного процесса, рубцах после операции.
3. Иммунологическая форма мужского бесплодия.
Мужское бесплодие этой формы обычно развивается после травмы яичка, в результате которойвырабатываться антитела к ткани яичек. В нормальном состоянии ткань яичек и иммунная система не влияют друг на друга. Но при травме происходит соприкосновение этих двух систем, и иммунитет организма воспринимает яички как чужеродные тела. Такие же антитела могут вырабатываться и к сперматозоидам.
Классификация
Так же существует так называемая топическая классификация причин мужского бесплодия:
1. Претестикулярные причины.
А. Заболевания гипоталамуса:
- Изолированная недостаточность синтеза гонадотропинов (синдром Каллмана).
- Изолированная недостаточность синтеза лютеинизирующего гормона.
- Изолированная недостаточность синтеза фолликулостимулирующего гормона.
- Первичный гипогонадизм при некоторых врожденных синдромах (Прадера-Вилли, Лоренса-Муна-Бидля).
Б. Заболевания гипофиза.
- Гипофизарная недостаточность (при опухолях, воспалении, после операций и лучевой терапии).
- Гиперпролактинемия (например, при микро- и макроаденомах гипофиза).
- Гемохроматоз (например, при талассемии).
- Взаимодействие с другими (не гипофизарными) гормонами по принципу обратной связи (экзо- и эндогенными эстрогенами, глюкокортикоидами, при гипо- или гипертиреозе).
2. Тестикулярные причины.
- Хромосомные аномалии (синдром Клайнфелтера, кариотип XX или XYY у мужчины).
- Атрофическая миотония.
- Анорхия.
- Дисплазия семенных канальцев.
- Синдром Нунан.
- Токсические воздействия (некоторые пестициды, свинец, органические растворители, препараты для химиотерапии, алкоголь, героин, метадон, курение табака и марихуаны).
- Ионизирующее излучение (необратимое поражение при дозах свыше 600 рад).
- Орхит.
- Травма.
- Системные заболевания (почечная недостаточность, болезни печени, серповидно-клеточная анемия, лепра, саркоидоз).
- Недостаточный синтез или активность андрогенов.
- Крипторхизм.
- Варикоцеле.
3. Посттестикулярные причины.
А. Нарушения прохождения спермы по семя выносящим путям:
- Врожденные (например, при муковисцидозе).
- Приобретенные (после хламидийной инфекции, гонореи, туберкулеза, ветряной оспы).
- Функциональные (ретроградная эякуляция после повреждения спинного мозга, трансуретральной резекции предстательной железы и ).
Б. Нарушения подвижности сперматозоидов или их способности к оплодотворению:
- Врожденная малоподвижность хвостика сперматозоидов (идиопатическая или при синдроме Карта-генера).
- Аномалии созревания сперматозоидов.
- Иммунные реакции (при выработке в организме женщины антиспермальных антител, синдроме Шмидта).
- Инфекции (например, микоплазмоз).
- Нарушения половой функции.
Лечение
Консервативное лечение мужского бесплодия. При гипогонадотропном гипогонадизме применяют препараты хорионического и менопаузального гонадотропина человека (прегнил, профази, пергонал) для возмещения недостатка ЛГ и ФСГ в организме. Для повышения продукции гонадотропинов применяют антагонисты эстрогенов кломифен и тамоксифен, которые блокируют действие последних на уровне гипофиза. При врожденной гиперплазии надпочечников может понадобиться терапия глюкокортикоидами, при дефиците тестостерона — экзогенное введение этого гормона. При этом следует помнить о возможности дальнейшего угнетения продукции тестостерона в яичках. Если анализы больного указывают на повышенное содержание пролактина (гиперпролактинемия), следует назначить антагонисты допамина (бромокриптин или каберголин), рассмотрев возможность хирургического лечения аденомы гипофиза.
При выраженном отрицательном влиянии антиспермальных антител может оказаться полезным курсовое назначение кортикостероидов. При ретроградной эякуляции, не связанной с оперативными вмешательствами на шейке мочевого пузыря, применяют антидепрессант имипрамин или сс-агонисты. У больных, перенесших подобные операции, эффективно введение коллагена в шейку мочевого пузыря.
Хирургическое лечение так же распространено при мужском бесплодии.
При варикоцеле, отрицательно влияющем на качество спермы в связи с локальным повышением температуры, выполняют открытые операции забрюшинным и чрезбрюшинным доступом, а также эндоскопические вмешательства.
При нарушении проходимости семявыводящих путей производится наложение вазовазо- или вазоэпидидимоанастомоза с наложением 2-рядных швов. Эти операции нельзя выполнять одновременно с ликвидацией варикоцеле в связи с высоким риском развития атрофии яичка.
При обструкции семявыбрасывающего протока показана трансуретральная резекция терминальной его части.
Методы взятия спермы. Сперма может быть получена из придатка яичка пункционно либо открытым способом с использованием микрохирургической техники. Для удобства повторного взятия спермы формируют сперматоцеле из естественных или искусственных материалов.
Искусственное оплодотворение. Простейшие методы искусственного оплодотворения подразумевают введение спермы в шейку или в полость матки с предварительной обработкой (отмывание сперматозоидов, разбавление изотоническим раствором натрия хлорида, разжижение с помощью химотрипсина) либо без нее. При безуспешности 3-6 процедур показано экстракорпоральное оплодотворение. Для этого у женщины берут около 12 яйцеклеток и помещают в питательную среду. Через 3-6 ч в среду добавляют сперматозоиды из расчета приблизительно 100 тыс. На 1 яйцеклетку. Через 48 ч от двух до четырех 3-8-клеточных эмбрионов имплантируют, остальные замораживают для дальнейшего использования. Сперматозоиды, оплодотворенные яйцеклетки или эмбрионы на ранней стадии развития доставляют в маточные трубы открытым способом либо во время лапароскопической операции. При неэффективности этих методов, крайне неблагоприятных показателях сперматограммы (число сперматозоидов менее 2×106/мл; доля клеток с нормальной морфологией менее 4%) применяют наиболее дорогостоящий метод интрацитоплазматической инъекции спермы, при котором одна мужская гамета с помощью микропипетки вводится внутрь яйцеклетки, обработанной гиалуронидазой. После 48 ч инкубации эмбрионы имплантируют по вышеописанной методике. При тяжелых формах мужского бесплодия частота наступления беременности после применения интрацитоплазматической инъекции спермы достигает 10%. Если все перечисленные подходы не достигают успеха, показано искусственное оплодотворение с использованием донорской спермы. Многие авторы считают, что прибегать к нему можно и на более ранних стадиях лечения, поскольку более сложные методы характеризуются низкой экономической эффективностью, а связанные с ними этические проблемы неоднозначно оцениваются обществом.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
