Код по мкб 10 желтушность
Тактика лечения:
1. Антенатальный и ранний послеродовые периоды:
— на дородовом этапе всем беременным женщинам рекомендуется определить группу и резус принадлежность крови;
— у ребенка от матери с резус-отрицательной принадлежностью крови в пуповинной крови определить группу и резус принадлежность, пробу Кумбса;
— у ребенка, родившегося от матери с группой крови О(1) резус-положительной, определить в пробе пуповинной крови группу крови и пробу Кумбса.
2. Постнатальный период:
— осмотр ребенка как минимум каждые 8-12 часов, в течение первых нескольких дней;
— обеспечить основные принципы ухода, соответствующие принципам ухода за здоровым новорожденным: адекватное грудное вскармливание (минимум 8 раз в сутки), не рекомендуется выпаивать детей водой или раствором глюкозы в дополнение к грудному вскармливанию;
— обеспечить тепловую защиту.
1. Появляется не ранее 2 суток, распространяется не более 1-3 зон по шкале Крамера.
2. Ребенок активный, имеет хороший сосательный рефлекс и нормальную температуру.
3. Размеры печени и селезенки не увеличены.
4. Моча светлая, стул окрашен
1. Определить ориентировочный уровень билирубина по шкале Крамера и/или провести тест на концентрации билирубина (ТКБ).
2. Обеспечить адекватное вскармливание.
3. Обеспечить ежедневный мониторинг ребенка.
4. Обучить мать наблюдать и ухаживать за ребенком.
5. Ребенка можно выписать домой.
Желтуха, связанная с грудным молоком:
1. Определяется у 3-5% новорожденных, находящихся на исключительно грудном вскармливании (ИГВ).
2. Диагностируется у здоровых новорожденных в случае отсутствия клинических проявлений любого заболевания.
3. Может быть 2 пика повышения билирубина: между 4-5, и 14-15 днями жизни.
4. Желтушное окрашивание кожи может сохраняться до 12 недель жизни ребенка.
5. Дети с этой желтухой не нуждаются в медикаментозной терапии и прекращении грудного вскармливания.
1. Желтуха появляется в первые 24 часа после рождения или определяется на подошвах или ладонях.
2. Желтуха появляется после 7 дня жизни.
3. Желтуха сохраняется более 14 дней у доношенных и более 21 дня у недоношенных без четкой тенденции к уменьшению.
4. Состояние ребенка может быть удовлетворительным или нарушенным.
5. Печень и селезенка могут быть увеличены.
6. Возможно изменения цвета мочи и кала.
1. Немедленное начало фототерапии.
2. Определить общий билирубин (ОБС) сыворотки и его фракции.
3. Определить уровень гематокрита, гемоглобина, количество эритроцитов и ретикулоцитов.
4. Провести контроль массы тела новорожденного.
5. Оценить адекватность грудного вскармливания.
6. При наличии данных за другое заболевание – дополнительное вмешательство, согласно соответствующих заболеваний.
Терапия неонатальных желтух:
1. Фототерапия.
2. Заменное переливание крови.
Показания к фототерапии у доношенных новорожденных
Когда?
— ОБС > 170 мкмоль/л в первые 24 часа;
— ОБС > 260 мкмоль/л между 25-48 часами;
— ОБС > 300 мкмоль/л > 48 часов.
Показания к фототерапии у недоношенных новорожденных
Когда?
— ОБС 100 мкмоль/л в первые 24 часа у детей < 1000 г;
— ОБС >100 мкмоль/л в первые 24 часа у детей < 1500 г;
— ОБС 125 мкмоль/л между 25-48 часами у детей < 1000 г;
— ОБС >125 мкмоль/л между 25-48 часами у детей < 1500 г;
— ОБС 140 мкмоль/л более 48 час. у детей < 1000 г;
— ОБС 180 мкмоль/л более 48 час. у детей < 1500 г;
— ОБС 150 мкмоль/л 72 час. и более у детей < 1000 г;
— ОБС 200 мкмоль/л 72 час. и более у детей < 1500.
Как долго?
— Не менее 24 часов.
Как часто измерять уровень билирубина?
— Каждые 24 часа.
Когда отменять?
— Когда уровень билирубина будет ниже уровня риска.
— ребенок должен быть полностью раздет;
— прикрыть глаза светонепроницаемой повязкой;
— лампу установить на расстоянии, рекомендуемом в инструкции производителя;
— проводить фототерапию непрерывным способом (кроме перерывов на кормление).
Мониторинг во время фототерапии:
— контроль температуры тела ребенка через каждые 3 часа;
— взвешивать ребенка как минимум 1 раз в сутки;
— изменять положение тела ребенка как минимум после каждого кормления;
— продолжить грудное вскармливание не менее 8 раз в сутки без ночного перерыва;
— лабораторное обследование в динамике.
1. Фототерапия у доношенного новорожденного:
— прекращается в случае получения результата общего билирубина в сыворотке крови ниже первоначального уровня, при котором она была начата, и наличия или отсутствия факторов риска.
2. Фототерапия у недоношенного новорожденного:
— прекращается при удержании результата билирубина ниже уровня, при котором она была начата, и наличия или отсутствия факторов риска.
3. Если у ребенка светлый стул или темная моча, фототерапия не показана.
Критерии для перевода в стационар 3-го уровня или для повторной госпитализации:
— проведение обменной трансфузии;
— ухудшение клинического состояния ребенка с желтухой;
— уровень прямого билирубина более 34 мкмоль/л (более 20% от уровня ОБС);
— увеличение печени и /или селезенки;
— наличие темной мочи и и/или обесцвеченного стула;
— распространение желтушного окрашивания на ладони и подошвы.
Показания для заменного переливания крови:
1. В случае неэффективности фототерапии.
2. В случае развития клиники острой билирубиновой энцефалопатии независимо от уровня билирубина.
3. В случае нарастания общего билирубина в сыворотке крови до критических цифр (у доношенных – 510 мкмоль/л, у недоношенных – 350 мкмоль/л).
Уровни билирубина, определяющие потребность проведения ЗПК:
— масса тела (г)
— с факторами риска
— без факторов риска
— менее 1000
— 1000-1249
— 1250-1499
— 1500-1999
— 2000-2499
— 2500 и более
— 205
— 222
— 222
— 255
— 290
— 305
— 205
— 222
— 255
— 290
— 305
— 342-425-510
Требования к заменному переливанию крови:
1. Критерий направления ребенка в стационар 3-го уровня для оказания медицинской помощи (из родильного отделения ЦРБ в перинатальный центр).
2. Процедуру должен проводить только обученный персонал.
3. Процедуру проводить только в операционной с соблюдением всех правил асептики и антисептики.
4. Продолжать грудное вскармливание и фототерапию.
Индикаторы эффективности лечения:
— удовлетворительное клиническое состояние ребенка;
— локализация желтухи по 1-3 зонах по шкале Крамера;
— налаженное грудное вскармливание.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
Названия
R17 Неуточненная желтуха.
Синонимы диагноза
Неуточненная желтуха, желтуха, желтуха вызванная лекарствами, желтуха при гемолитической анемии, желтуха хроническая семейная, механическая желтуха, обтурационная желтуха.
Описание
Желтуха (лат. Icterus) — желтушное окрашивание кожи и видимых слизистых оболочек, обусловленное повышенным содержанием в крови и тканях билирубина.
Желтуха (истинная) — симптомокомплекс, характеризующийся желтушным окрашиванием кожи и слизистых оболочек, обусловленный накоплением в тканях и крови билирубина.
Симптомы
Желтуха — симптомокомплекс, представляющий собой окрашивание в жёлтый цвет кожи, склер, слизистых оболочек. Интенсивность окрашивания может быть совершенно разной — от бледно-жёлтого цвета до шафраново-оранжевого. Умеренно выраженная желтуха без изменения цвета мочи характерна для неконъюгированной гипербилирубинемии (при гемолизе или синдроме Жильбера). Более выраженная желтуха или желтуха с изменением цвета мочи свидетельствует о гепатобилиарной патологии. Моча у пациентов с желтухами приобретает тёмный цвет вследствие гипербилирубинемии. Иногда изменение окраски мочи предшествует возникновению желтухи. Все другие клинические проявления желтухи зависят от причин, вызвавших её развитие. В некоторых случаях изменение цвета кожи и склер является единственной жалобой пациента (например при синдроме Жильбера), а в других случаях желтуха является лишь одним из многих клинических проявлений заболевания. Поэтому необходимо установить причину желтухи. Следует отличать истинную желтуху от гиперкаротинемии у пациентов, употребляющих большое количество моркови. При появлении желтухи следует прежде всего думать о наличии у пациента гепатобилиарной патологии, которая возникает в результате холестаза или гепатоцеллюлярной дисфункции. Холестаз может быть внутри- и внепеченочным. Гемолиз, синдром Жильбера, вирусные, токсические поражения печени, патология печени при системных заболеваниях — внутрипеченочные причины холестаза. Камни в желчном пузыре — внепеченочные причины холестаза. Некоторые клинические проявления сопутствующие желтухе (подробнее клиническая симптоматика рассматривается в разделах, посвящённых различным заболеваниям):
* При холестазе обнаруживается желтуха, появляется моча тёмного цвета, возникает генерализованный кожный зуд.
* При хроническом холестазе возможны кровотечения (из-за нарушения всасывания витамина К) или боли в костях (остеопороз из-за нарушенного всасывания витамина D и кальция).
* Озноб, печеночные колики или боль в области поджелудочной железы патогномоничны для экстрапеченочного холестаза.
* У пациентов с холестазом могут обнаруживаться ксантомы (подкожные отложения холестерина) и ксантелазмы (небольшие образования бледно-жёлтого цвета в области верхнего века, обусловленные отложением в них липидов).
* Симптомы хронического поражения печени (сосудистые звездочки, спленомегалия, асцит) свидетельствуют о внутрипеченочном холестазе.
* Симптомы портальной гипертензии или портосистемной энцефалопатии патогномоничны для хронического поражения печени.
* У пациентов с гепатомегалией или асцитом набухание шейных вен свидетельствует о сердечной недостаточности или констриктивном перикардите.
* При метастазах в печень у пациента с желтухой может быть кахексия.
* Прогрессирующее усиление анорексии и повышение температуры тела характерно для алкогольного поражения печени, хронического гепатита и злокачественных новообразований.
* Тошнота и рвота, предшествующие развитию желтухи, указывают на острый гепатит или обструкцию общего желчного протока камнем.
* Клинические проявления наследственных синдромов, сопровождающихся появлением желтухи.
Причины
Истинная желтуха может развиться в результате трёх основных причин:
1. Чрезмерного разрушения эритроцитов и повышенной выработки билирубина — гемолитическая или надпечёночная желтуха;
2. Нарушения улавливания клетками печени билирубина и связывания его с глюкуроновой кислотой — паренхиматозная или печёночноклеточная желтуха;
3. Наличия препятствия к выделению билирубина с желчью в кишечник и обратного всасывания связанного билирубина в кровь — механическая или подпечёночная желтуха.
Желтуха ложная (псевдожелтуха, каротиновая желтуха) — желтушное окрашивание кожи (но не слизистых оболочек!) вследствие накопления в ней каротинов при длительном и обильном употреблении в пищу моркови, свеклы, апельсинов, тыквы, а также возникающая при приёме внутрь акрихина, пикриновой кислоты и некоторых других препаратов.
Лечение
Больного с желтухой необходимо как можно быстрее госпитализировать с целью уточнения диагноза и проведения рационального лечения. Очень важное и нередко первостепенное значение имеет лечение основного заболевания, включая оперативное вмешательство (например, при обтурационных желтухах).
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Механическая желтуха.
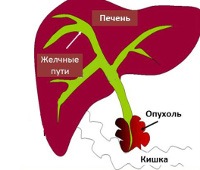
Механическая желтуха
Описание
Обструктивная желтуха. Синдром желтухи связан с нарушением выброса конъюгированного билирубина в просвет кишечника. Это проявляется желтухой кожи, слизистых оболочек, склеры, болями в подреберье и правом эпигастрии, диспепсическими явлениями, алкогольным стулом и темной мочой, зудом кожи. Диагностика: биохимический анализ крови, УЗИ гепатобилиарной системы, МСКТ брюшной полости, СЛР. Для лечения используются комплексные лекарственные препараты, хирургические методы временного и постоянного восстановления желчевыводящих путей (литотрипсия, стент, дренаж, желудок и др. ;).
Дополнительные факты
Синдром механической желтухи (печеночной, обструктивной, сжимающей, застойной) является вторичным патологическим состоянием, которое осложняет течение других заболеваний брюшной полости. У 20% пациентов расстройство связано с наличием желчнокаменной болезни, у 67% — с онкопатологией, у 3% — с другими причинами. До 30 лет синдром желтухи обычно вызывается желчнокаменной болезнью, у 30-40 лет соотношение нераковой желтухи и обструктивной опухоли составляет 1: 1, после 40 лет этиологические этиологические факторы преобладают. До 82% составляют женщины с холестазом в основном на фоне желчнокаменной болезни. У мужчин чаще наблюдается обструкция опухоли (до 54% случаев).

Механическая желтуха
Причины
Подпеченочный холестаз представляет собой синдромное полиэтиологическое состояние, вызванное нарушением оттока желчи из печени. У большинства пациентов закупорка желчевыводящих путей обусловлена механической обструкцией, реже обструкция желчных протоков имеет динамику (функциональное происхождение). Специалисты в области гастроэнтерологии, гепатологии и хирургии выделяют следующие группы причин подпеченочной желтухи:
• Аномалии развития. Нормальное выведение желчи становится невозможным при врожденной атрезии желчных протоков. Препятствиями для выделения желчи могут быть общие кисты желчных протоков, двенадцатиперстная кишка, расположенная вблизи соска Ватера. Отток желчи значительно замедляется гипоплазией желчных протоков.
• Невоспалительная патология желчных протоков. Подпеченочный холестаз возникает при холангиолитиазе, который осложняет желчнокаменную болезнь. Нарушение проницаемости желчных протоков наблюдается при обструкции большого сосочка двенадцатиперстной кишки с забитыми камнями, ее стенозе, рубцовом сужении желчных протоков, сдавлении желчного протока кистозной головкой поджелудочной железы.
• Воспалительные процессы. Холангит, острый холецистит, осложненный спаечным спаечным процессом, панкреатит, острый папиллит приводят к значительному сужению или перекрытию путей оттока желчи. Во всех этих случаях физиологический отток желчи замедляется из-за набухания стенок протоков, паренхимы органов и механического сжатия от спаек.
• Объемные формации. При раке головки поджелудочной железы, сосков Ватера, печеночных протоков и холедоха, папилломатозе желчных протоков создаются условия для стойкой механической обструкции желчных протоков. Аналогичная ситуация возникает, когда лимфомы, метастатически пораженные лимфатические узлы, располагаются в воротах печени.
У некоторых пациентов паразитарные заболевания становятся причиной развития печеночной желтухи — желчные протоки могут сдавливаться снаружи эхинококковыми и альвеококковыми кистами, а попадание гельминтов в просвет протоков приводит к механической обструкции. Чрезвычайно редко развивается холестаз из-за сдавления большого сосочка двенадцатиперстной кишки во время отека поджелудочной железы или его закупорки слизистой пробкой, «замазкой» желчи.
Патогенез
Отправной точкой для развития механической желтухи является застой желчи, который связан с отсутствием, недоразвитием желчных протоков, их сужением, запором изнутри или компрессией извне. Холестаз включает обратное всасывание связанного билирубина в лимфатическую систему, а затем в кровоток через стенки желчных протоков, сообщения между желчными капиллярами и перисинусоидальными пространствами. В результате уровень прямого билирубина, холестерина в крови увеличивается, возникает холемия, кожа и слизистые оболочки приобретают желтый цвет, который окрашен желчными пигментами.
Благодаря выделению почками конъюгированного водорастворимого билирубина моча приобретает характерный темный цвет («цвет пива»), в нем появляются желчные кислоты. Застой усугубляется внутрипеченочной билиарной гипертензией. При достижении уровня воды 270 Ст. Капилляры желчи расширяются, их стенки повреждены, что способствует попаданию компонентов желчи непосредственно в кровоток. Вторичное повреждение гепатоцитов сопровождается плохим захватом и непрямой конъюгацией билирубина, что приводит к повышению его уровня в плазме. Поскольку желчь не поступает в кишечник с полной механической обструкцией и не подвергается дальнейшим преобразованиям, уробилин не обнаруживается в кале и моче. Из-за отсутствия стеркобилина стул становится обесцвеченным.
Симптомы
Основными симптомами заболевания являются интенсивное желтое окрашивание кожи, слизистых оболочек и склеры, тупые, постепенно усиливающиеся боли в правом подреберье и эпигастральной области, диспепсические расстройства (тошнота, рвота, снижение аппетита). Патогномоничным симптомом механической обструкции желчного протока является изменение цвета кала в сочетании с темной мочой. У большинства пациентов сильный зуд, который не поддается медикаментозному лечению. При желтухе, связанной с воспалительными процессами в желчных протоках, может быть обнаружена гипертермия. При раковой природе заболевания пациенты испытывают быструю потерю веса вплоть до кахексии.
Кал серовато-белого цвета. Лейкоцитоз. Отсутствие аппетита. Рвота. Тошнота.
Возможные осложнения
Ингибирование детоксикационной функции печени при желтухе приводит к накоплению аммиака и ацетальдегидов в крови, что проявляется в виде синдрома эндотоксемии. В результате нарушается микроциркуляция, происходят дегенеративные изменения в органах, в тяжелых случаях — ДВС-синдром. Наиболее опасным осложнением механической желтухи является формирование печеночно-почечной недостаточности, которая является частой причиной смерти пациентов. Из-за проникновения токсинов в мозг через гематоэнцефалический барьер формируется печеночная энцефалопатия, которая проявляется в ухудшении когнитивных функций, нарушении сознания и нарушении координации движений. Чрезмерное накопление желчных кислот также может привести к изменению свойств сурфактанта и нарушению газообмена в легких.
Диагностика
Диагноз механической желтухи несложен при наличии характерной клинической картины. Диагностический поиск направлен на определение степени тяжести состояния пациента и выявление основного заболевания, которое привело к блокированию секреции желчи. План обследования содержит следующие лабораторные и инструментальные методы:
• Биохимический анализ крови. Основным симптомом является значительное (многократное) повышение уровня прямого билирубина. При желтухе также наблюдается увеличение щелочной фосфатазы и холестерина, что указывает на синдром холестаза. Иногда наблюдается повышение уровня печеночных трансаминаз, альдолазы, лецитина и липопротеинов.
• УЗИ печени и желчного пузыря. При ультразвуковом исследовании вы можете обнаружить структурные изменения в паренхиме печени (увеличение или уменьшение эхогенности ткани), утолщение стенки желчного пузыря и расширение протоков. Сонография используется для определения камней, которые вызывают механическую блокировку желчи в кишечнике.
_TMSM органов брюшной полости. Используя послойное исследование с тонкими срезами (0,625 мм) с последующим трехфазным контрастным усилением, визуализируют относительное положение и размер печени, поджелудочной железы и желчного пузыря. Компьютерная томография позволяет идентифицировать камни и новообразования, которые вызывают развитие желтухи.
Ретроградная холангиопанкреатография. Контрастность внутривенного желчного протока выполняется для обнаружения камней, представленных в виде теней на холангиограмме. При наличии противопоказаний возможно проведение чрескожной холангиографии, что особенно ценно в случаях подозрения на опухолевый характер желтухи.
При клиническом анализе крови часто выявляют повышение СОЭ до 20 мм / час и умеренный лейкоцитоз, уменьшение эритроцитов и гемоглобина. Кроме того, проводится анализ крови на альфа-фетопротеин, концентрация которого увеличивается при наличии злокачественных новообразований. При лабораторном анализе мочи с механической закупоркой желчных протоков уробилин отсутствует. Если поставить диагноз сложно, проводится лапароскопия.
Дифференциальный диагноз ставится при печеночной и гемолитической желтухе, врожденных ферментопатиях, сопровождающихся повышением уровня билирубина в крови (синдром Гилберта, синдром Дабина-Джонсона), пожелтением кожи при длительном применении «acrychin Помимо наблюдения за гастроэнтерологом или гепатологом, пациенту рекомендуется проконсультироваться с абдоминальным хирургом, специалистом по инфекционным заболеваниям, неврологом, гематологом, онкологом, анестезиологом.
Лечение
На первом этапе при субпеченочном холестазе назначают комплексную терапию, которая позволяет устранить застой желчи, прервать эндотоксикацию и стабилизировать состояние пациента. Режим медикаментозного лечения включает гепатопротекторы, аминокислоты, восстановители, анаболические препараты и витаминные препараты. В более тяжелых случаях механической желтухи целесообразно использовать кортикостероиды, инфузионную терапию с массивным вливанием коллоидных и кристаллоидных растворов, кровезаменителей. При тяжелой интоксикации рекомендуются гемосорбция, плазмаферез, гемодиализ.
Для профилактики острых желудочно-кишечных язв назначаются блокаторы протонного насоса, антациды и окружающие препараты. При риске развития острого холангита показано введение карбапенемов, цефалоспоринов 3-4 поколения и других антибактериальных средств широкого спектра действия, способных проникать в желчь. Для экстренной декомпрессии желчных путей используют хирургические доступы:
• Минимально инвазивные инструментальные вмешательства. Эффективными методами удаления включений, которые блокируют секрецию желчи, являются литотрипсия камней желчного протока, эндоскопическое удаление камней в сочетании с ретроградной панкреатохолангиографией и рассечение устья соскового отца, а также назобилиальный дренаж с помощью РПХ. Эндоскопические методы используются для стриктур и стенозов — стентирование общего желчного протока, бугинирование желчных протоков, баллонное расширение сфинктера Одди. Чрескожное чреспеченочное дренирование желчных протоков делает возможным декомпрессию, если манипуляция эндоскопом невозможна.
• Операции на билиарной системе. Показаниями к прямым хирургическим вмешательствам в разгар желтухи являются сочетание желтушного синдрома с острым панкреатитом, случаи механической обструкции с поражением общего желчного протока. При сохраненной проходимости пузырного протока, желчного протока открытая, лапароскопическая, пункционная холецистостомия. Осуществление холедохотомии обеспечивает восстановление проходимости общего желчного протока. При сложной патологии с повреждением нескольких органов наружное дренирование желчных путей по Холстеду, Керр может стать более эффективным методом декомпрессии желчевыводящей системы.
После того, как состояние пациента стабилизировалось, хирургические методы используются для полного устранения предпосылок механической обструкции желчных путей на втором этапе лечения патологии, осложненной подпеченочной желтухой. При запоре из-за общего камня в протоках проводится холедохолитотомия — радикальное вмешательство, которое позволяет восстановить желчную секрецию. Добыче камня может предшествовать холецистэктомия, которая лучше всего подходит для конкретного пациента (лапароскопическая, открытая, операция SILS, вмешательство мини-доступа). Холецистэктомия с резекцией ложа желчного пузыря и лимфодиссекцией показана при локальной злокачественной неоплазии.
Наложение билиодигестивных анастомозов (холедоходуоденостомия, холедохоэнтеростомия, холецистогастростомия, холецистодуоденостомия, холецистоэнтеростомия) применяется при опухолевых процессах и выраженной рубцовой деформации желчного дерева. Объем хирургического лечения при обструктивной гепатобилиарной, желудочно-кишечной и других видах хирургической патологии подбирается с учетом соответствующих медицинских протоколов.
Список литературы
1. Госпитальная хирургия. Синдромология/ Абдулаев А. Г. И тд; под ред. Миланова Н. О. — 2013.
2. Дифференциальная диагностика желтух/ Самсон А. А. // Медицина неотложных состояний – 2014 — №5.
3. Дифференциальная диагностика желтух/ учебно-методическое пособие Гончарик Т. А. — 2009.
4. Желчнокаменная болезнь/ Дадвани С. А. , Ветшев П. С. , Шулутко А. М. , Прудков М. И. — 2009.
Источник
