Код оим передний мкб 10
Ишемическая болезнь сердца (ИБС) – это патологическое состояние, возникает из-за нарушения поступления кислорода к миокарду (сердечной мышце). ИБС может проявляться в виде острой формы (инфаркт миокарда) или иметь периодическое течение (возникновение приступов стенокардии). Чем раньше будет установлен правильный диагноз, тем меньше риск неприятных осложнений. Кардинальным отличием некротического процесса в сердечной мышце от проявления стенокардии, вызванного кратковременным сжатием коронарных сосудов, является неэффективность нитроглицерина.
Разделение ишемической болезни сердца по МКБ-10
Такой обширный термин, как ИБС относится к IX классу под названием «Болезни системы кровообращения». Этот раздел включает очень серьезные заболевания, например, инфаркт мозга, код которого по МКБ-10 составляет I-63, различные цереброваскулярные и системные сосудистые недуги. За международной классификацией болезней 10-пересмотра омертвление участков миокарда может происходить по-разному, поэтому ишемия миокарда делится на несколько подвидов в зависимости от причины появления патологического процесса и количества приступов в анамнезе.
ИБС за МКБ-10 включает диагнозы под номерами:
- I-20 – типичная стенокардия,
- I-21 – острый инфаркт миокарда (ОИМ),
- I-22 – повторный некроз сердечной мышцы,
- I-23 – осложнения ОИМ,
- I-24 – другие формы острой ишемической болезни сердца,
- I-25 – хроническая ИБС.
Возможен переход менее опасной стенокардии в очень серьезное поражение миокарда, если вовремя не будет предпринято соответствующее лечение. За локализацией выделяют крупноочаговую и мелкоочаговую форму болезни. Острая форма инфаркта миокарда имеет конкретный код, МКБ-10 присвоила данному заболеванию значение I-21. При наличии небольшого участка некроза отсутствует патологический зубец Q, что утрудняет диагностику, повышается риск перехода омертвления ткани в крупноочаговую форму.
На какие подвиды делится острый инфаркт миокарда
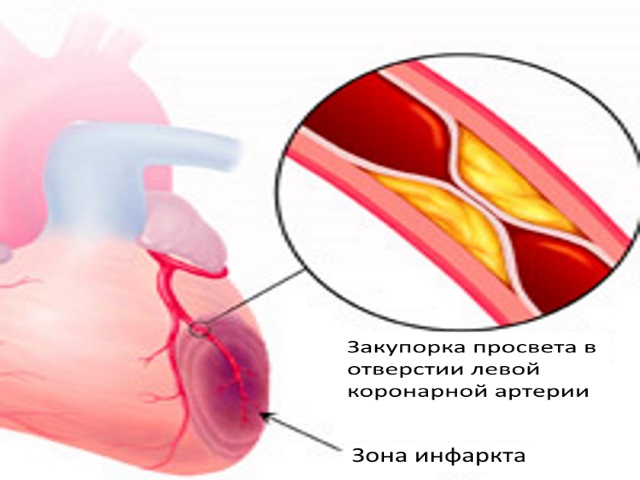
Некротический процесс способен развиться в различных частях сердца, он возникает вследствие множества неблагоприятных факторов и дифференцируется за сложностью.
Если присутствует значительное омертвление ткани миокарда, для снятия ярко выраженной боли подходят только наркотические анальгетики. Может поражаться преимущественно правый или левый желудочек, некрозу поддается стенка сердца в целом или небольшой ее слой. С каждым повторным приступом усиливается патологический процесс, поражается все больше клеток, что чревато значительными нарушениями в работе сердца.
В зависимости от локализации участка некроза было принято решение выделить несколько подвидов заболевания:
- Острый трансмуральный инфаркт передней (I0) и нижней (I21.1) стенки сердечной мышцы.
- Острый трансмуральный инфаркт других участков сердечной мышцы с определенной (I2) и неизвестной (I21.3) локализацией.
- Острый субэндокардиальный некроз сердечной мышцы (I4).
- ОИМ неуточненный (I9).
Иногда установить четкое местонахождение участка омертвленной ткани бывает крайней сложно, так как болезнь может проходить практически незаметно. Чаще всего встречается острый инфаркт миокарда, код по МКБ-10 которого составляет I-21, он затрагивает преимущественно заднюю стенку миокарда.
Диагностику утрудняет большая разновидность форм заболевания. Возникает иррадиация боли в спину, левую лопатку, эпигастральную область, появляются признаки одышки, к тому же часто поражение сердца сопровождается ухудшением мозгового кровообращения.
Опасные осложнения некроза сердечной мышцы
Международная классификация выделяет перенесенный инфаркт миокарда, имеющий код по МКБ I-25.2. Его можно обнаружить после тщательного исследования результатов ЭКГ, так как участок некроза замещается соединительной тканью. Медики не зря выделяют перенесенный инфаркт миокарда как отдельный недуг, отсутствие симптомов нельзя назвать полным выздоровлением, если в анамнезе присутствует острая форма ИБС.
Даже единичный приступ может спровоцировать необратимые изменения в сердце, которые при отсутствии лечения вызывают:
- кардиогенный шок,
- изменение проводимой системы сердца,
- тромбообразование,
- аневризму сердца.
- острую сердечно-сосудистую недостаточность,
Методы лечения различных видов ишемической болезни будут различаться между собой. Инфаркт мозга, код по МКБ-10 которого I-63, и некроз сердечной мышцы возникают вследствие специфических причин, поэтому терапия должна подбираться в зависимости от пораженного органа. Следует обращать внимание на разновидность клинических проявлений недуга. У одних людей приступ острой ишемии сердечной мышцы сопровождается гипертоническим кризом, другие на время теряют сознание из-за коллапса вследствие резкого падения артериального давления.
Загрузка…
Источник
Инфаркт миокарда (ИМ) относится к важным медико-социальным проблемам, поскольку сопровождается высоким риском инвалидизации пациента, а также вероятностью летального исхода.
Высокой частоте встречаемости миокардиальных инфарктов способствует широкая распространенность ФССР (факторы сердечно-сосудистых рисков). Следует отметить, что ФССР не только увеличивают риск развития миокардиальных инфарктов, стенокардических приступов, острых коронарных синдромов (ОКС) и т.д., но и ухудшают прогноз на полную реабилитацию пациента, а также утяжеляют течение заболевания.
Наиболее значимыми факторами риска развития инфаркта миокарда являются:
- гиперхолестеринемии;
- артериальные гипертензии;
- абдоминальные формы ожирения;
- декомпенсированные формы сахарного диабета;
- злоупотребление алкогольной и табачной продукцией;
- малоактивный образ жизни;
- частые стрессы, чрезмерная нервная возбудимость;
- хроническое переутомление и дефицит сна;
- выраженные хронические авитаминозы и т.д.
Внимание! Факторы сердечно-сосудистого риска также значительно увеличивают риск возникновения повторного обширного инфаркта миокарда.
В связи с этим, последующая реабилитация больного (после перенесенного ИМ), профилактика развития осложнений и устранение сопутствующих ФССР играют важнейшую роль в лечении инфаркта миокарда.
Инфаркт миокарда – что это
Инфаркт миокарда – это один из симптоматических вариантов ишемической болезни сердца (ИБС), развивающийся вследствие острых нарушений коронарных перфузий и проявляющийся формированием прогрессирующего некроза миокарда (гибели клеток миокарда).
Важно понимать, что миокардиальный некроз при инфаркте миокарда – это следствие выраженной ишемизации миокардиального участка, развившейся как следствие абсолютных или относительных нарушений кровотока в пораженной области.
Справочно. Развитие ИМ сопровождается появлением специфических электрокардиографических изменений, а также появлением в крови маркеров миокардиального некроза.
Код инфаркта миокарда по МКБ10- I21 для острых форм заболевания и I22.0 для повторных ИМ. После основного кода всегда указывается уточняющий шифр.
Коды МКБ10 для острых инфарктов миокарда:
- 0 – при трансмуральных формах инфаркта миокарда, поражающих переднюю стенку (I21.0);
- 1 – при трансмуральных ИМ (ТИМ), поражающих нижнюю стенку;
- 2 – при ТИМ с другими, уточненными локализациями;
- 3 – при ТИМ с неуточненными локализациями;
- 9 – при неуточненных острых инфарктах миокарда.
Для повторных миокардиальных инфарктов:
- 0 – для повторных ИМ, поражающих переднюю стенку (передний инфаркт миокарда);
- 1 – для ИМ нижней стенки;
- 8 – для ИМ с другими, уточненными локализациями;
- 9 – для ИМ с неуточненными локализациями.
Инфаркт миокарда – причины
Факторами риска, способствующими развитию данного заболевания, являются:
- возраст пациента старше сорока пяти лет;
- мужской пол (инфаркт миокарда у мужчин встречается гораздо чаще, чем у женщин);
- наличие ишемических патологий миокарда у близких родственников;
- наличие ИМ в анамнезе;
- ОКС, стенокардические приступы и т.д. в анамнезе;
- гиперхолистеринемии;
- увеличение количества триглицеридов;
- склонность к тромбообразованию;
- поражение сосудов отложениями атеросклеротического характера;
- избыточная масса тела;
- склонность к злоупотреблению спиртными и табачными изделиями;
- хронические патологии почек;
- высокий уровень С-реактивных белков;
- врожденные сосудистые аномалии, поражающие венечные артерии;
- аритмические нарушения;
- наличие артериальных гипертензий;
- ревмокардиты и миокардиты в анамнезе;
- наличие заболеваний эндокринной системы (декомпенсированные формы СД, патологии щитовидной железы и т.д.) и др.
Важно! Основными причинами возникновения ИМ являются атеросклеротические отложения в сосудах.
Развитие миокардиального некроза в таком случае связано с дестабилизацией атеросклеротических бляшек и обтурацией просвета сосуда (инфаркт миокарда после гипертонических кризов, тяжелого стресса и т.д.).
Такие нестабильные бляшки называют инфаркт-связанными. Чаще всего, такая бляшка не приводит к полной обтурации (закупорке) сосуда.
Необходимо понимать, что инфаркт-связанные бляшки обильно инфильтрированы воспалительными клетками и медиаторами, поэтому при их разрыве или повреждении происходит высвобождение в кровь пациента большого количества индукторов тромбоцитарной агрегации, что способствует склеиванию тромбоцитов друг с другом. Вследствие этого, запускается процесс массивного тромбообразования, приводящий к тромбозу венечных артерий.
На фоне постепенно прогрессирующего сужения сосудов из-за отложений атеросклеротического характера, ИМ развиваются редко.
Справочно. Чаще всего, стабильные атеросклеротические бляшки приводят к развитию ИБС. При постепенном сужении просвета коронарных сосудов происходит адаптация тканей к ишемизации, формирование коллатерального кровообращения и повышение устойчивости клеток миокарда к кислородному голоданию.
При острой ишемии миокарда (тромбоз, закупорка сосуда оторвавшейся бляшкой и т.д.), в случае формирования полной окклюзии (закупорки) крупного сосуда уже через пятнадцать минут начинается гибель клеток миокарда.
В течение часа в зоне ишемического очага погибает около пятидесяти процентов кардиомиоцитов, в течение трех часов – восемьдесят процентов, а в течение шести часов происходит гибель всех клеток в ишемическом очаге.
На начальных этапах инфаркта миокарда некроз развивается в субэндокардиальной области (данная зона миокарда отличается максимальной чувствительностью к ишемии). В дальнейшем происходит поражение ишемическим некрозом субэпикардиальной области.
Внимание! Формирование инфаркта миокарда сопровождается развитием необратимого повреждения миокардиальной структуры.
В дальнейшем, на пораженном участке происходит замещение кардиомиоцитов соединительной тканью, неспособной адекватно выполнять функции миокарда. Вследствие этого происходит снижение сократительной и насосной функции миокарда.
За счет истончения миокарда, в зоне поражения в острых периодах или в периоде реабилитации может сформироваться сердечная аневризма (данное осложнение инфаркта миокарда, сопровождающееся высоким риском разрыва истонченного участка миокарда).
Другие причины развития ИМ
Также миокардиальный инфаркт может развиваться при наличии у пациента:
- артериитов (болезни Такаясу, узелковых периартериитов, артритов ревматоидного характера, системных красных волчанок, анкилозирующих спондилитов);
- травм артерий (воздействие радиации, ранения и т.д.);
- метаболических патологий (мукополисахаридозов, гомоцистинурии, амилоидоза и т.д.);
- сужения сосудистого просвета (аортальных диссекций, коронарных диссекций, спазмов, стенокардий Принцметала);
- эмболий венечных артерий (инфекционных эндокардитов, пролапсов митрального клапана, внутрисердечных тромбов, тромбов в системе легочных вен, искусственных сердечных клапанов, миксом и т.д.);
- врожденных патологий венечных артерий (артериовенозных фистул, аневризм венечных артерий и т.д.);
- заболеваний крови (истинных полицитемий, тромбоцитозов, диссеминированных внутрисосудистых свертываний крови, тромбоцитопенической пурпуры и т.д.).
Классификация ИМ
По стадиям инфаркта миокарда выделяют:
- острейшие периоды (периоды от четырех до шести часов) длящиеся от момента возникновения болевых приступов до момента формирования некротического очага);
- острые периоды, сопровождающиеся окончательным формированием некротических очагов (длится около двенадцати-четырнадцати суток);
- подострые периоды, сопровождающиеся формированием рубцовых тканей (длятся около двух месяцев);
- периоды рубцевания или постинфарктные периоды, сопровождающиеся окончанием рубцевания некротического очага и стабилизации образовавшегося рубца (период после двух месяцев от момента инфаркта).
Инфаркт миокарда на ЭКГ разделяется на инфаркт с:
- ST-подъемами и без них;
- патологическими Q зубцами или без них.
При этом, патологические зубцы Q и увеличенный ST чаще всего отмечаются при крупноочаговых миокардиальных некрозах.
В связи с объемами пораженных миокардиальных тканей выделяют инфаркты миокарда:
- крупноочаговые (трансмуральные);
- мелкоочаговые.
По анатомическим поражениям выделяют трансмуральные ИМ, интрамуральные, субэпикардиальные, субэндокардиальные.
Также миокардиальный инфаркт может быть первичным, повторным и рецидивирующим.
Справочно. К повторным ИМ относят поражения миокарда, обусловленные окклюзией другой артерии с формированием нового некротического очага, более чем через двадцать восемь дней от момента предыдущего инфаркта миокарда.
При рецидивирующем ИМ наблюдается поражение той же коронарной артерии, приводящее к формированию нового некротического очага в течение от семидесяти двух часов до восьми суток от момента первого ИМ.
В зависимости от локализации некротических очагов выделяют:
- передние ИМ, поражающие переднюю стенку левого желудочка (ЛЖ);
- боковые миокардиальные инфаркты, поражающие боковые стенки ЛЖ;
- изолированные ИМ, поражающие сердечную верхушку;
- нижние ИМ, поражающие нижнюю стенку ЛЖ;
- задние ИМ, поражающие заднюю стенку ЛЖ;
- межжелудочковые (септальные) инфаркты миокарда, поражающие межжелудочковую перегородку;
- ИМ, поражающие правый желудочек;
- ИМ, поражающие предсердия;
- сочетанные миокардиальные некрозы (задненижние, переднебоковые и т.д.).
Инфаркт миокарда – симптомы
Справочно. Главным симптомом инфаркта миокарда является интенсивная болевая симптоматика. Исключение составляют случаи безболевых инфарктов, регистрирующиеся преимущественно у пациентов с декомпенсированным течением сахарного диабета.
Боль во время инфаркта интенсивная, часто сопровождается паническими атаками, страхом смерти, нарушением сознания, обморочными приступами и т.д.
Основными симптомами инфаркта миокарда у женщин и мужчин является появление:
- болевого синдрома, длящегося более двадцати минут и не проходящего в покое, а также не купирующегося приемом нитроглицериновых препаратов;
- болевой приступ часто развивается на фоне гипертонических приступов, после интенсивной физической нагрузки, нервного перенапряжения, нахождения в душном или жарком помещении, а также в предутреннее время без провоцирующего фактора;
- боли локализируются за грудиной, часто иррадиируют в челюсть, левую руку. Иногда боли могут отдавать в живот, симулируя клинику острого живота;
- усиление или уменьшение болей при смене положения тела, во время дыхания, пальпации и т.д. для ИМ не характерно.
Также симптомы инфаркта миокарда могут проявляться появлением тахикардии, слабости, профузной потливости, ощущением «перебоев» в работе сердца, чувством «замирания» сердца, выраженной одыщечной симптоматикой, обморочными приступами, тошнотой, чрезмерным эмоциональным возбуждением, болями в животе и т.д.
Инфаркт миокарда – диагностика
Диагностика данного заболевания включает в себя:
- сбор анамнестических данных (перенесенный инфаркт миокарда в анамнезе, оценка ФССР, выявление отягощенного наследственного анамнеза, связь ИМ с гипертоническим приступом, стрессом и т.д.);
- оценку симптоматики заболевания, проведение дифференциальной диагностики со стенокардическим приступом и т.д.;
- оценку выраженности развившейся желудочковой недостаточности;
- оценку специфических признаков на электрокадиограмме;
- выявление специфических биохимических маркеров заболевания: внутриклеточных ферментов (КФК, МВ-КФК) и внутриклеточных белков (сердечных тропонинов и миоглобина);
- • выполнение анализа на свертываемость крови, липидограммы, общих анализов и т.д.
Лечение ИМ
Прогнозы при заболевании зависят от обширности инфаркта и времени обращения в больницу.
Лечение включает в себя обезболивание, восстановление нарушенного кровотока в ишимизированной зоне, ограничение некротического очага, профилактику развития осложнений и реабилитацию после инфаркта миокарда.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Инфаркт миокарда.

Инфаркт миокарда
Описание
Инфаркт миокарда. Очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
Дополнительные факты
Инфаркт миокарда. Очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. Е. Формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
• 1 период. Предынфарктный (продромальный) — учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
• 2 период. Острейший — от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
• 3 период. Острый — от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
• 4 период. Подострый — начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4 — 8 недель;
• 5 период. Постинфарктный — созревание рубца, адаптация миокарда к новым условиям функционирования.
Инфаркт миокарда
Причины
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
Классификация
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
• крупноочаговый.
• мелкоочаговый.
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
• трансмуральный — с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый).
• интрамуральный – с некрозом в толще миокарда.
• субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду.
• субэпикардиальный — с некрозом миокарда в зоне прилегания к эпикарду.
По изменениям, фиксируемым на ЭКГ, различают.
• «Q-инфаркт» — с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда).
• «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда).
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
• правожелудочковый.
• левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки.
По кратности возникновения различают инфаркт миокарда:
• первичный.
• рецидивирующий (развивается в срок 8 недель после первичного).
• повторный (развивается спустя 8 недель после предыдущего).
По развитию осложнений инфаркт миокарда подразделяется на:
• осложненный.
• неосложненный По наличию и локализации болевого синдрома.
Выделяют формы инфаркта миокарда:
• типичную – с локализацией боли за грудиной или в прекардиальной области.
• атипичные — с атипичными болевыми проявлениями:
• периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная).
• безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная.
• малосимптомную (стертую).
• комбинированную.
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
• стадию ишемии (острейший период).
• стадию некроза (острый период).
• стадию организации (подострый период).
• стадию рубцевания (постинфарктный период).
Симптомы
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии. Острейший период.
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое тахикардия, аритмия.
В этот период может развиться острая левожелудочковая недостаточность (сердечная астма, отек легких). Острый период.
В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита.
В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают. Подострый период.
Болевые ощущения отсутствуют, состояние пациента улучшается, нормализуется температура тела. Симптомы острой сердечной недостаточности становятся менее выраженными. Исчезает тахикардия, систолический шум. Постинфарктный период.
В постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без отклонений. Атипичные формы инфаркта миокарда.
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероза, недостаточностью кровообращения, на фоне повторного инфаркта миокарда.
Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Боль в горле. Боль в груди слева. Боль в грудной клетке. Боль в спине. Боль в шее спереди. Боль за грудиной. Гипернатриемия. Гиперпролактинемия. Гипогликемия. Кашель. Лейкоцитоз. Миоклония. Нейтрофилез. Нехватка воздуха. Низкая температура тела. Одышка. Потливость. Потливость головы. Слабость. Слабость в руках. Тромбоцитоз. Увеличение СОЭ. Холодный пот. Эозинофилия.
Возможные осложнения
Нередко осложнения возникают уже в первые часы и дни инфаркта миокарда, утяжеляя его течение. У большинства пациентов в первые трое суток наблюдаются различные виды аритмий: экстрасистолия, синусовая или пароксизмальная тахикардия, мерцательная аритмия, полная внутрижелудочковая блокада. Наиболее опасно мерцание желудочков, которое может перейти в фибрилляцию и привести к гибели пациента.
Левожелудочковая сердечная недостаточность характеризуется застойными хрипами, явлениями сердечной астмы, отека легких и нередко развивается в острейший период инфаркта миокарда. Крайне тяжелой степенью левожелудочковой недостаточности является кардиогенный шок, развивающийся при обширном инфаркте и обычно приводящий к летальному исходу. Признаками кардиогенного шока служит падение систолического АД ниже 80 мм , нарушение сознания, тахикардия, цианоз, уменьшение диуреза.
Разрыв мышечных волокон в зоне некроза может вызывать тампонаду сердца — кровоизлияние в полость перикарда. У 2-3% пациентов инфаркт миокарда осложняется тромбоэмболиями системы легочной артерии (могут стать причиной инфаркта легких или внезапной смерти) или большого круга кровообращения.
Пациенты с обширным трансмуральным инфарктом миокарда в первые 10 суток могут погибнуть от разрыва желудочка вследствие острого прекращения кровообращения. При обширном инфаркте миокарда может возникать несостоятельность рубцовой ткани, ее выбухание с развитием острой аневризмы сердца. Острая аневризма может трансформироваться в хроническую, приводящую к сердечной недостаточности.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Диагностика
Среди диагностических критериев инфаркта миокарда важнейшими являются анамнез заболевания, характерные изменения на ЭКГ, показатели активности ферментов сыворотки крови. Жалобы пациента при инфаркте миокарда зависят от формы (типичной или атипичной) заболевания и обширности поражение сердечной мышца. Инфаркт миокарда следует заподозрить при тяжелом и продолжительном (дольше 30-60 минут) приступе загрудинных болей, нарушении проводимости и ритма сердца, острой сердечной недостаточности.
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина — белка, осуществляющего транспорт кислорода внутрь клеток. Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина — тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы (АлАт).
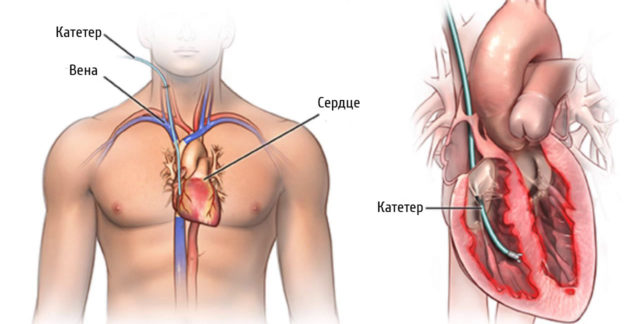
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики — операций, способствующих восстановлению кровотока в сердце.
Лечение
При инфаркте миокарда показана экстренная госпитализация в кардиологическую реанимацию. В остром периоде пациенту предписывается постельный режим и психический покой, дробное, ограниченное по объему и калорийности питание. В подостром периоде больной переводится из реанимации в отделение кардиологии, где продолжается лечение инфаркта миокарда и осуществляется постепенное расширение режима.
Купирование болевого синдрома проводится сочетанием наркотических анальгетиков (фентанила) с нейролептиками (дроперидолом), внутривенным введением нитроглицерина.
Терапия при инфаркте миокарда направлена на предупреждение и устранение аритмий, сердечной недостаточности, кардиогенного шока. Назначают антиаритмические средства (лидокаин), ß-адреноблокаторы (атенолол), тромболитики (гепарин, ацетилсалициловая к-та), антогонисты Са (верапамил), магнезию, нитраты, спазмолитики.
В первые 24 часа после развития инфаркта миокарда можно произвести восстановление перфузии путем тромболизиса или экстренной баллонной коронарной ангиопластики.
Прогноз
Инфаркт миокарда является тяжелым, сопряженным с опасными осложнениями заболеванием. Большая часть летальных исходов развивается в первые сутки после инфаркта миокарда. Насосная способность сердца связана с локализацией и объемом зоны инфаркта. При повреждении более 50% миокарда, как правило, сердце функционировать не может, что вызывает кардиогенный шок и гибель пациента. Даже при менее обширном повреждении сердце не всегда справляется нагрузками, в результате чего развивается сердечная недостаточность.
По истечении острого периода прогноз на выздоровление хороший. Неблагоприятные перспективы у пациентов с осложненным течением инфаркта миокарда.
Профилактика
Необходимыми условиями профилактики инфаркта миокарда являются ведение здорового и активного образа жизни, отказ от алкоголя и курения, сбалансированное питание, исключение физического и нервного перенапряжения, контроль АД и уровня холестерина крови.
Основные медуслуги по стандартам лечения | |||||||||||||||||
Клиники для лечения с лучшими ценами
|
