Код мкб синдром протея
Синдром Проте́я (др.-греч. Πρωτεύς) — очень редкое врожденное заболевание[2], характеризующееся чрезмерно быстрым и атипичным ростом кости, а также кожных покровов. Часто сопровождается опухолями отдельных частей тела[3].
Сложность лечения и диагностики состоит в том, что синдром Протея имеет разнообразные клинические проявления[4][5].
Согласно древнегреческой мифологии, бог моря Протей обладал способностью изменять форму своего тела[6].
История[править | править код]
Первые описания синдрому дал Майкл Коэн в 1979 году[7], обнаруживший около 200 случаев заболевания по всему миру.
Согласно современным исследованиям, установление данного диагноза оправдано только примерно в половине этих случаев. Несмотря на это, синдром Протея оказался более редким, чем считалось ранее[8]. Там же появляются ослабленные формы заболевания, вероятно, что во многих случаях синдром не диагностируется как таковой.
Клинический вид[править | править код]
Синдром Протея вызывает разрастание кожи, костей, мышц, жировой ткани, кровеносных и лимфатических сосудов. При рождении люди, как правило, не имеют никаких очевидных признаков заболевания.
С возрастом может привести к чрезмерно быстрому росту опухолей. Средняя продолжительность жизни сокращается у пострадавших часто от повышения частоты тромбоза глубоких вен и эмболии легочной артерии, которые могут получить осложнения от болезней, связанных с сосудистой мальформацией. В связи с увеличением веса деформированной конечности могут появиться мышечные и суставные боли. Другие осложнения могут возникнуть из-за чрезмерного роста массы тканей как в случае с Джозефом Мерриком, который задохнулся во сне, когда позвонки его шейного отдела позвоночника подогнулись под тяжестью головы.
Болезнь сама по себе не вызывает умственную отсталость. Разрастание тканей может привести к вторичному повреждению нервной системы, что в свою очередь приводит к когнитивным нарушениям.
Страдающие подвергаются повышенному риску развития определённых видов рака, опухоли, менингиомы и аденомы слюнных желез.
Один из наиболее известных больных — живший в XIX в. в Лондоне Джозеф Меррик, т. н. «Человек-слон».
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Biesecker L.G., Happle R., Mulliken J.B., Weksberg R., Graham JM Jr, Viljoen D.L., Cohen MM Jr. Proteus syndrome: diagnostic criteria, differential diagnosis, and patient evaluation. (итал.) // American Journal of Medical Genetics (англ.)русск. : diario. — 1999. — V. 84(5). — P. 389—395. — PMID 10360391.
- ↑ Freedberg, u. a. (2003). Fitzpatrick’s Dermatology in General Medicine. (6. Aufl.), McGraw-Hill. ISBN 0071380760.
- ↑ Jamis-Dow C., Turner J., Biesecker L., Choyke P. Radiologic manifestations of Proteus syndrome (неопр.) // Radiographics. — 2004. — Т. 24, № 4. — С. 1051—1068. — doi:10.1148/rg.244035726. — PMID 15256628.
- ↑ Wiedemann H.R., Burgio G.R., Aldenhoff P., Kunze J., Kaufmann H.J., Schirg E. The proteus syndrome. Partial gigantism of the hands and/or feet, nevi, hemihypertrophy, subcutaneous tumors, macrocephaly or other skull anomalies and possible accelerated growth and visceral affections. (англ.) // Eur J Pediatr. : journal. — 1983. — Vol. 140(1). — P. 5—12. — PMID 6873112.
- ↑ Мифы народов мира. М., 1991-92. В 2 т. Т.2. С.342, Любкер Ф. Реальный словарь классических древностей. М., 2001. В 3 т. Т.3. С.165
- ↑ Cohen M.M., Hayden P.W. A newly recognized hamartomatous syndrome (неопр.) // Birth Defects Orig. Artic. Ser.. — 1979. — Т. 15, № 5B. — С. 291—296. — PMID 118782.
- ↑ Turner J.T., Cohen MM Jr., Biesecker L.G. Reassessment of the Proteus syndrome literature: application of diagnostic criteria to published cases. (англ.) // American Journal of Medical Genetics (англ.)русск. : journal. — 2004. — Vol. 130A(2). — P. 111—122. — PMID 15372514.
Ссылки[править | править код]
- OMIM 176920
Источник
Синдром Проте́я (др.-греч. Πρωτεύς) — очень редкое врожденное заболевание[2], характеризующееся чрезмерно быстрым и атипичным ростом кости, а также кожных покровов. Часто сопровождается опухолями отдельных частей тела[3].
Сложность лечения и диагностики состоит в том, что синдром Протея имеет разнообразные клинические проявления[4][5].
Согласно древнегреческой мифологии, бог моря Протей обладал способностью изменять форму своего тела[6].
История[ | ]
Первые описания синдрому дал Майкл Коэн в 1979 году[7], обнаруживший около 200 случаев заболевания по всему миру.
Согласно современным исследованиям, установление данного диагноза оправдано только примерно в половине этих случаев. Несмотря на это, синдром Протея оказался более редким, чем считалось ранее[8]. Там же появляются ослабленные формы заболевания, вероятно, что во многих случаях синдром не диагностируется как таковой.
Клинический вид[ | ]
Синдром Протея вызывает разрастание кожи, костей, мышц, жировой ткани, кровеносных и лимфатических сосудов. При рождении люди, как правило, не имеют никаких очевидных признаков заболевания.
С возрастом может привести к чрезмерно быстрому росту опухолей. Средняя продолжительность жизни сокращается у пострадавших часто от повышения частоты тромбоза глубоких вен и эмболии легочной артерии, которые могут получить осложнения от болезней, связанных с сосудистой мальформацией. В связи с увеличением веса деформированной конечности могут появиться мышечные и суставные боли. Другие осложнения могут возникнуть из-за чрезмерного роста массы тканей как в случае с Джозефом Мерриком, который задохнулся во сне, когда позвонки его шейного отдела позвоночника подогнулись под тяжестью головы.
Болезнь сама по себе не вызывает умственную отсталость. Разрастание тканей может привести к вторичному повреждению нервной системы, что в свою очередь приводит к когнитивным нарушениям.
Страдающие подвергаются повышенному риску развития определённых видов рака, опухоли, менингиомы и аденомы слюнных желез.
Один из наиболее известных больных — живший в XIX в. в Лондоне Джозеф Меррик, т. н. «Человек-слон».
Примечания[ | ]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Biesecker L.G., Happle R., Mulliken J.B., Weksberg R., Graham JM Jr, Viljoen D.L., Cohen MM Jr. Proteus syndrome: diagnostic criteria, differential diagnosis, and patient evaluation. (итал.) // American Journal of Medical Genetics (англ.)русск. : diario. — 1999. — V. 84(5). — P. 389—395. — PMID 10360391.
- ↑ Freedberg, u. a. (2003). Fitzpatrick’s Dermatology in General Medicine. (6. Aufl.), McGraw-Hill. ISBN 0071380760.
- ↑ Jamis-Dow C., Turner J., Biesecker L., Choyke P. Radiologic manifestations of Proteus syndrome (неопр.) // Radiographics. — 2004. — Т. 24, № 4. — С. 1051—1068. — doi:10.1148/rg.244035726. — PMID 15256628.
- ↑ Wiedemann H.R., Burgio G.R., Aldenhoff P., Kunze J., Kaufmann H.J., Schirg E. The proteus syndrome. Partial gigantism of the hands and/or feet, nevi, hemihypertrophy, subcutaneous tumors, macrocephaly or other skull anomalies and possible accelerated growth and visceral affections. (англ.) // Eur J Pediatr. : journal. — 1983. — Vol. 140(1). — P. 5—12. — PMID 6873112.
- ↑ Мифы народов мира. М., 1991-92. В 2 т. Т.2. С.342, Любкер Ф. Реальный словарь классических древностей. М., 2001. В 3 т. Т.3. С.165
- ↑ Cohen M.M., Hayden P.W. A newly recognized hamartomatous syndrome (неопр.) // Birth Defects Orig. Artic. Ser.. — 1979. — Т. 15, № 5B. — С. 291—296. — PMID 118782.
- ↑ Turner J.T., Cohen MM Jr., Biesecker L.G. Reassessment of the Proteus syndrome literature: application of diagnostic criteria to published cases. (англ.) // American Journal of Medical Genetics (англ.)русск. : journal. — 2004. — Vol. 130A(2). — P. 111—122. — PMID 15372514.
Ссылки[ | ]
- OMIM 176920
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Синдром Ретта.

Синдром Ретта
Описание
Синдром Ретта. Генетическое заболевание, характеризующееся нарушением развития нервной системы по причине отсутствия ингибирования определенных генов. Проявлениями этого состояния являются прогрессирующая умственная отсталость у девочек (при крайне редких атипичных формах – и у мальчиков), мышечная гипотония, атаксия, искривления позвоночника. Диагностика синдрома Ретта основывается на данных общего и неврологического осмотра, магнитно-резонансной томографии, электроэнцефалографии и молекулярно-генетических анализов. Специфического лечения не существует (имеются лишь определенные наработки с обнадеживающими результатами при опытах на животных), применяют симптоматическую терапию для облегчения состояния больного.
Дополнительные факты
Синдром Ретта – генетическое заболевание психоневрологического характера, практически всегда развивающееся у девочек и проявляющееся тяжелой степенью умственной отсталости. Эта патология была впервые выявлена еще в 1954 году австрийским неврологом А. Реттом, однако в качестве отдельной нозологической единицы он выделил данное заболевание лишь в 1966 году. Широкую известность в научном мире синдром Ретта получил в 1983 году после исследований Б. Хагберга. Это состояние является довольно распространенным – его встречаемость составляет примерно 1:10-15 тысяч новорожденных девочек, всего на сегодняшний день описано несколько десятков тысяч случаев патологии. Механизм наследования синдрома Ретта – доминантный, сцепленный с Х-хромосомой, именно поэтому он встречается практически всегда у девочек. У мальчиков из-за отсутствия парной Х-хромосомы генетические повреждения, приводящие к такому заболеванию, почти всегда являются летальными. Однако существует несколько атипичных форм синдрома Ретта, характеризующихся более сглаженной клинической картиной и поэтому поражающих лиц мужского пола. Кроме того, у мальчиков такая патология может развиться при наличии дополнительной Х-хромосомы – синдроме Клайнфельтера.
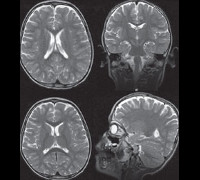
Синдром Ретта
Причины
Этиология и патогенез синдрома Ретта достаточно сложны и обусловлены взаимодействием различных генов и их влиянием на развитие головного мозга человека. Первопричиной заболевания является нонсенс-мутация (по некоторым данным, к аналогичным нарушениям приводят и миссенс-мутации) гена MECP2, локализованного на Х-хромосоме, в результате чего его экспрессия полностью прекращается. Он кодирует специфический протеин под названием метил-CpG-связывающий белок 2, участвующий в регуляции транскрипции определенных участков ДНК. Данный белок содержит два домена, один из которых способствует его присоединению к метилированным участкам хромосом (которые расположены вблизи генов, регулирующих развитие головного мозга), а второй выступает как репрессор транскрипции. Причина синдрома Ретта как раз и заключается в отсутствии ингибирования некоторых генов, что приводит к нарушению формирования нервной ткани.
При этом синдром Ретта нельзя рассматривать как нейродегенеративное заболевание, так как при нем не наблюдается разрушения нейронов или нейроглии. Гистологические исследования тканей головного мозга больных выявляют нарушение ультраструктуры нервных клеток – уменьшение размеров, изменение количества дендритов, затрудненное образование нервных тканей. Объем нейроглии при синдроме Ретта снижен, в результате этого на макроскопическом уровне размер головного мозга тоже уменьшается на 20-30% по сравнению с возрастной нормой. Одной из причин вышеперечисленных процессов является отсутствие торможения выделения фермента GAD67 (ингибирование гена этого энзима осуществляется метил-CpG-связывающим белком 2), что, в свою очередь, приводит к увеличению концентрации тормозных трансмиттеров из группы ГАМК. В результате этого у больных синдромом Ретта наблюдается значительное превалирование процессов торможения в головном мозге, что отражается не только на физиологии центральной нервной системы, но и на ее морфологическом строении.
Врачами-генетиками было установлено, что полное отсутствие в геноме нормального гена MECP2 в подавляющем большинстве случаев является летальным состоянием и нередко приводит к внутриутробной смерти плода. Такое состояние имеет место у мальчиков (по причине наличия только одной Х-хромосомы) или у девочек-гомозигот, что встречается крайне редко. Из-за этого в половом распределении синдрома Ретта наблюдается абсолютное превалирование больных женского пола. Мутации гена MECP2 в большинстве случаев являются спонтанными или герминативными – предположительно, 70% случаев этого заболевания обусловлено генетическим дефектом Х-хромосомы в половых клетках отца. Дефекты этого гена приводят и другим патологиям центральной нервной системы – варианту Запела, синдрому Луба (Х-сцепленная умственная отсталость у мальчиков), врожденной энцефалопатии. Некоторые исследователи относят эти состояния к атипичным формам синдрома Ретта.
Симптомы
У новорожденных девочек синдром Ретта поначалу никак не проявляется, первые 6-12 месяцев развитие ребенка происходит обычными темпами без каких-либо отклонений. В дальнейшем прогрессирование заболевания характеризуется определенной стадийностью. Первая стадия синдрома Ретта, чаще всего возникающая в возрасте от 6-ти месяцев до 2,5 лет, характеризуется появлением у ребенка мышечной гипотонии, замедления психомоторного развития с последующим отставанием от сверстников, потерей интереса к играм и окружающим людям. Врачи-педиатры отмечают более медленный, нежели в норме, рост стоп и кистей в длину и замедление роста окружности головы. Иногда помимо неврологических проявлений может отмечаться нарушение работы печени, сердца, желудочно-кишечного тракта.
Вторая стадия синдрома Ретта характеризуется более выраженными клиническими проявлениями. Она развивается на протяжении 1-2 лет после появления первых симптомов заболевания, при этом у ребенка сначала наблюдается беспокойство, нарушения сна. Затем довольно быстро, всего за несколько недель, больные синдромом Ретта теряют практически все приобретенные до этого времени навыки – утрачивается речь, исчезает способность к ходьбе. Также для этой стадии развития патологии характерны расстройства дыхания – периоды апноэ по 1-2 минуты могут перемежаться с приступами учащенных и глубоких дыхательных движений (гипервентиляция). Дыхательные нарушения при синдроме Ретта отличаются наличием только при бодрствовании больного и отсутствием во время сна. Часто возникают многочисленные неврологические нарушения: атаксия, эпилептические припадки, часто повторяющиеся стереотипные движения.
Судороги. Эхолалия.
Диагностика
Диагностика синдрома Ретта производится на основании изучения анамнеза больного, его настоящего статуса, магнитно-резонансной томографии и энцефалографии, молекулярно-генетических анализов. Изучение наследственного анамнеза, как правило, не имеет особого смысла по причине спорадического характера мутаций гена MECP2. Характерными для синдрома Ретта являются нормальное развитие ребенка до 6-12 месяцев, возникновение мышечной гипотонии и беспокойства в раннем детстве, появление в дальнейшем атаксии и частых эпилептических припадков, стремительное утрачивание приобретенных навыков. В дальнейшем у больных регистрируется тяжелая умственная отсталость, мышечная слабость (вплоть до атрофии), искривление позвоночника, судорожные припадки.
При осмотре больных синдромом Ретта выявляется отставание в росте и его остановка, резкое уменьшение окружности головы, отсутствие речи (на начальных этапах патологии характерна эхолалия). На магнитно-резонансной томографии головного мозга обнаруживается уменьшение размера органа, нечеткая дифференциация серого и белого вещества, базальных ганглиев, снижение складчатости коры больших полушарий. Электроэнцефалограмма подтверждает снижение фоновой активности головного мозга и резко ослабленную реакцию на внешние раздражители. Наиболее точную диагностическую информацию дают методы современной генетики – поиск делеций в локусе гена MECP2 или прямое секвенирование его последовательности для определения мутаций. Такое подтверждение синдрома Ретта возможно и в рамках пренатальной диагностики генетических заболеваний. Вспомогательную роль в установлении этого состояния может играть обследование внутренних органов (например, методами УЗИ) – у 20-30% больных выявляется недоразвитие печени или селезенки.
Лечение
Специфического лечения синдрома Ретта на сегодняшний день не существует. Имеются обнадеживающие данные некоторых исследовательских лабораторий, сотрудникам которых удалось «включить» ген MECP2 у мышей и тем самым добиться исчезновения симптомов заболевания. В сфере практической медицины пока доступна только симптоматическая терапия, однако и она сопряжена с рядом трудностей – в частности, эпилептические припадки при этом заболевании плохо поддаются устранению противосудорожными средствами. Также для лечения синдрома Ретта применяют ноотропные препараты, нарушения сна корректируют снотворными препаратами из группы барбитуратов или мелатонином.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Исключены:
- лихорадка неясного происхождения (во время) (у):
- родов (O75.2)
- новорожденного (P81.9)
- лихорадка послеродового периода БДУ (O86.4)
Боль в области лица
Исключены:
- атипичная боль в области лица (G50.1)
- мигрень и другие синдромы головной боли (G43-G44)
- невралгия тройничного нерва (G50.0)
Включена: боль, которая не может быть отнесена к какому-либо определенному органу или части тела
Исключены:
- хронический болевой личностный синдром (F62.8)
- головная боль (R51)
- боль (в):
- животе (R10.-)
- спине (M54.9)
- молочной железе (N64.4)
- груди (R07.1-R07.4)
- ухе (H92.0)
- области таза (H57.1)
- суставе (M25.5)
- конечности (M79.6)
- поясничном отделе (M54.5)
- области таза и промежности (R10.2)
- психогенная (F45.4)
- плече (M25.5)
- позвоночнике (M54.-)
- горле (R07.0)
- языке (K14.6)
- зубная (K08.8)
- почечная колика (N23)
последние изменения: январь 2015
R53
Недомогание и утомляемость
Астения БДУ
Слабость:
- БДУ
- хроническая
Общее физическое истощение
Летаргия
Усталость
Исключены:
- слабость:
- врожденная (P96.9)
- старческая (R54)
- истощение и усталость (вследствие) (при):
- нервной демобилизации (F43.0)
- чрезмерного напряжения (T73.3)
- опасности (T73.2)
- теплового воздействия (T67.-)
- неврастении (F48.0)
- беременности (O26.8)
- старческой астении (R54)
- синдром усталости (F48.0)
- после перенесенного вирусного заболевания (G93.3)
последние изменения: январь 2012
Старческий возраст без упоминания о психозе
Старость без упоминания о психозе
Старческая:
- астения
- слабость
Исключен: старческий психоз (F03)
R55
Обморок [синкопе] и коллапс
Кратковременная потеря сознания и зрения
Потеря сознания
Исключены:
- нейроциркуляторная астения (F45.3)
- ортостатическая гипотензия (I95.1)
- неврогенная (G23.8)
- шок:
- БДУ (R57.9)
- кардиогенный (R57.0)
- осложняющий или сопровождающий:
- аборт, внематочную или молярную беременность (O00-O07, O08.3)
- роды и родоразрешение (O75.1)
- послеоперационный (T81.1)
- приступ Стокса-Адамса (I45.9)
- обморок:
- синокаротидный (G90.0)
- тепловой (T67.1)
- психогенный (F48.8)
- бессознательное состояние БДУ (R40.2)
последние изменения: январь 2016
Исключены: судороги и пароксизмальные приступы (при):
- диссоциативные (F44.5)
- эпилепсии (G40-G41)
- новорожденного (P90)
Исключены:
- шок (вызванный):
- анестезией (T88.2)
- анафилактический (вследствие):
- БДУ (T78.2)
- неблагоприятной реакции на пищевые продукты (T78.0)
- сывороточный (T80.5)
- осложняющий или сопровождающий аборт, внематочную или молярную беременность (O00-O07, O08.3)
- воздействием электрического тока (T75.4)
- в результате поражения молнией (T75.0)
- акушерский (O75.1)
- послеоперационный (T81.1)
- психический (F43.0)
- травматический (T79.4)
- синдром токсического шока (A48.3)
последние изменения: январь 2015
R58
Кровотечение, не классифицированное в других рубриках
Кровотечение БДУ
Включены: опухшие железы
Исключены: лимфаденит:
- БДУ (I88.9)
- острый (L04.-)
- хронический (I88.1)
- мезентериальный (острый) (хронический) (I88.0)
Исключена: задержка полового созревания (E30.0)
Исключены:
- булимия БДУ (F50.2)
- расстройства приема пищи неорганического происхождения (F50.-)
- недостаточность питания (E40-E46)
Исключены:
- синдром истощения как результат заболевания, вызванного ВИЧ (B22.2)
- злокачественная кахексия (C80.-)
- алиментарный маразм (E41)
последние изменения: январь 2010
Эта категория не должна использоваться в первичном кодировании. Категория предназначена для использования в множественном кодировании, чтобы определить данный синдром, возникший по любой причине. Первым должен быть присвоен код из другой главы, чтобы указать причину или основное заболевание.
добавлено: январь 2010
R69
Неизвестные и неуточненные причины заболевания
Болезненность БДУ
Недиагностированная болезнь без уточнения локализации или пораженной системы
Источник
