Код мкб с91 0
Связанные заболевания и их лечение
Описания заболеваний
Острый лимфобластной лейкоз
Национальные рекомендации по лечению
Острый лимфобластный лейкоз у детей
Стандарты мед. помощи
…после трансплантации аллогенного костного мозга (обследование и коррекция лечения)
Стандарт первичной медико-санитарной помощи детям при остром лимфобластном лейкозе стандартного риска (поддерживающая терапия)
…детям при остром лимфобластном лейкозе стандартного риска, консолидация ремиссии (в дневном стационаре)
…при донорстве аутологичного костного мозга
…детям при остром лимфобластном лейкозе стандартного риска (поддерживающая терапия в условиях дневного стационара)
Названия
C91,0 Острый лимфобластный лейкоз.

Острый лимфобластной лейкоз
Синонимы диагноза
• Рецидив острого лейкоза.
• Бластные кризы.
• Бластный криз.
• Лимфобластный лейкоз.
• Лимфоидный бластный криз.
• Острый лимфобластный лейкоз.
• Острый лимфобластный лейкоз у взрослых и детей.
• Острый лимфобластный лейкоз у детей.
• Острый лимфолейкоз.
Основные медуслуги по стандартам лечения
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Модератор контента: Васин А.С.
Источник
Рубрика МКБ-10: C91.0
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C81-C96 Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей / C91 Лимфоидный лейкоз лимфолейкоз
Определение и общие сведения[править]
Острые лейкозы (ОЛ) — группа опухолевых заболеваний системы крови (гемобластозов), для которых характерно первичное поражение костного мозга опухолевыми (бластными) кроветворными клетками с вытеснением ими нормальных элементов гемопоэза.
Эпидемиология
Среди гемобластозов ОЛ занимают одно из первых мест по частоте встречаемости. Заболеваемость ОЛ составляет 5-6 случаев на 100 000 населения в год, 6-7% от всех злокачественных новообразований.
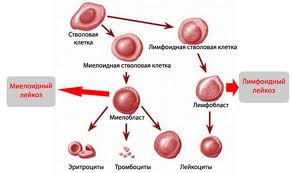
У взрослых соотношение миелоидных и лимфоидных лейкозов составляет приблизительно 6:1, в детском возрасте 80-90% всех острых лейкозов приходится на лимфобластные формы, а после 40 лет наблюдают обратное соотношение — у 80% больных острым лейкозом диагностируют миелоидный вариант заболевания.
Лейкозы подразделяют на острые и хронические.
Классификация
В настоящее время наиболее распространена морфологическая классификация острых лейкозов, предложенная франко-американо-британской группой в 1976 г., пересмотренная и дополненная в 1991 г. (классификация FAB). В 2001 г. FAB-классификация стала составной частью классификации ВОЗ, предложенной международной группой экспертов. По классификации ВОЗ острые лейкозы характеризуются в соответствии c морфоцитохимическими реакциями бластных клеток, с учетом их генотипа, иммунофенотипа, возникновения после предшествующей химиорадиотерапии. ОМЛ в этой классификации подразделяется на 4 категории:
1. ОМЛ, ассоциированный со стабильно выявляемыми транслокациями;
2. ОМЛ с мультилинейной дисплазией;
3. ОМЛ после предшествующей химиотерапии;
4. Другие формы ОМЛ.
Острые лимфобластные лейкозы (ОЛЛ) в новой классификации ВОЗ рассматривают в разделе опухолей из предшественников Т- и В-лимфоцитов. По классификации ВОЗ в разделе лимфатических опухолей из ранних предшественников представлены:
• лимфобластный лейкоз/лимфома из В-предшественников (синоним «острый лимфобластный лейкоз из предшественников В-клеток»);
• лимфобластный лейкоз/лимфома из Т-предшественников (синоним «острый лимфобластный лейкоз из предшественников Т-клеток»).
Третья форма ОЛЛ по FAB-классификации в современной классификации отнесена в большой раздел опухолей из фенотипически зрелых В-клеток как беркиттоподобный лейкоз/лимфома.
Основные варианты острых лейкозов:
• острый миелобластный недифференцированный лейкоз (М0 по FAB);
• острый миелобластный лейкоз без созревания (М1 по FAB);
• острый миелобластный лейкоз с созреванием (М2 по FAB);
• острый промиелоцитарный лейкоз (М3 по FAB);
• острый миеломонобластный лейкоз (М4 по FAB);
• острый монобластный лейкоз (М5 по FAB);
• острый эритробластный лейкоз (М6 по FAB).
Вследствие мутации в генетическом материале клоногенной кроветворной клетки при отсутствии дифференцировки возникает бесконтрольная пролиферация и накопление патологических клеток. Обнаружение различных хромосомных аберраций при ряде врожденных заболеваний [синдром Эллиса-Ван-Кревельда, анемия Фанкони, синдром Вискотта-Олдрича, синдром Клайн-фелтера, нейрофиброматоз (болезнь Реклингхаузена) и т.д.] подтверждает, что патогенез острых лейкозов связан с генетическими поломками.
Прямое доказательство вирусного происхождения острых лейкозов у взрослых получено лишь для Т-клеточного лейкоза/лимфомы взрослых, вызванного вирусом HTLV-1. Доказана взаимосвязь между дозой ионизирующей радиациии и использованием химио/радиотерапии по поводу других опухолей и возникновением острых лейкозов.
Этиология и патогенез[править]
Клинические проявления[править]
В течении острых лейкозов выделяют:
• первый острый период (дебют или манифестация);
• ремиссии;
• рецидивы.
Клиническая картина при различных формах острых лейкозов схожа, в основном ее проявления связаны с замещением нормальной гемопоэтической ткани опухолевыми клетками, инфильтрацией ими различных органов. Дебют острого лейкоза может быть острым с высокой лихорадкой, резкой слабостью, интоксикацией, кровоточивостью, присоединением тяжелых инфекций. Часто диагноз устанавливают случайно, пожилых пациентов нередко госпитализируют в связи с возникновением или усугублением стенокардии, нарушений ритма сердца на фоне дебюта острого лейкоза. В клинической картине обнаруживается лимфаденопатия, гепатоспленомегалия, гиперплазия десен, геморрагический синдром различной степени тяжести, оссалгии и артралгии, возможны неврологическая и менингеальная симптоматика, лейкозная инфильтрация периферических нервов с разнообразными двигательными и чувствительными нарушениями. При глубокой гранулоцитопении возникают язвенно-некротические поражения слизистой оболочки полости рта, пищевода, кишечника, признаки общей интоксикации. К экстрамедуллярным поражениям при острых лейкозах относят поражения сетчатки, яичек, яичников, кожи (лейкемиды), мягких тканей (миелоидная или гранулоцитарная саркома), легких, сердечной мышцы.
В анализах крови изменения варьируют от трехростковой цитопении до форм с гиперлейкоцитозом и тотальной бластемией.
Острый лимфобластный лейкоз
Самая распространенная опухоль кроветворной ткани у детей. При формах с гиперлейкоцитозом, которые не сопровождаются, в отличие от ОМЛ, церебральной и легочной недостаточностью, выявляется значительная лимфаденопатия и гепатоспленомегалия. Характерны высокий уровень ЛДГ, гиперурикемия, гиперфосфатемия, гиперкальциемия, часта нейролейкемия.
Острый лимфобластный лейкоз: Диагностика[править]
Диагностика острых лейкозов базируется на оценке морфологических особенностей клеток костного мозга и периферической крови (обнаружение бластных клеток). Для установления варианта острого лейкоза и определения прогностических групп выполняются цитохимическое исследование, ИФТ, цитогенетическое и молекулярно-биологическое исследования.
ИФТ острых лейкозов позволяет определять линейную принадлежность бластных клеток и этап дифференцировки. Обнаружение на клетке одномоментной экспрессии антигенов, в норме вместе не встречающихся, указывает на ее аберрантный (лейкемический) иммунофенотип. Выделение при ИФТ по меньшей мере 6 подтипов ОЛЛ привело к разработке дифференцированных программ лечения ОЛЛ и позволило добиться значительных успехов в лечении. К антигенам, определяемым на клетках лимфоидной принадлежности, относят CD1-5, CD7-10, CD19-20, CD22, CD23, CD56, CD57, CD79а; миелоидной — CD11, CD13, CD14, CD15, CD33, CD36, CD41, CD42, CD65, HLA-DR; антигеном ранних клеток-предшественниц считают CD34.
Цитогенетическая характеристика острых лейкозов
Практически у 90% больных острыми лейкозами находят цитогенетические аномалии (транслокации, делеции, инверсии, гиперплоидию, исчезновение одной из пары хромосом и т.д.), что позволило классифицировать острые лейкозы и выделить их отдельные формы. Определение цитогенетических маркёров заболевания принципиально важно как для терапии, так и для прогноза течения острого лейкоза.
Целый ряд транслокаций при ОМЛ [t(8;21), t(15;17), inv16] составляют группы благоприятного прогноза, для которых созданы программы дифференцированного лечения, позволяющие достигать длительной безрецидивной выживаемости. При ОЛЛ к неблагоприятным в прогностическом отношении аномалиям ка-риотипа относятся t(9;22), t(4;11).
Дифференциальный диагноз[править]
Проведение дифференциальной диагностики необходимо при метастазировании в костный мозг лимфосарком, некоторых солидных опухолей. В любом случае диагноз устанавливают только на основании комплексного анализа (морфология, цитохимия, ИФТ, цитогенетика) бластных клеток.
Острый лимфобластный лейкоз: Лечение[править]
Основная цель лечения острых лейкозов — эрадикация лейкемического клона и восстановление нормального кроветворения. Основополагающие принципы химиотерапии (ХТ) острых лейкозов:
• принцип дозоинтенсивности, т.е. использование адекватных доз цитостатических препаратов в сочетании с четким соблюдением временных межкурсовых интервалов;
• использование сочетания цитостатических средств с целью получения наилучшего эффекта;
• принцип этапности терапии. Основные этапы терапии острых лейкозов:
• индукция ремиссии;
• консолидация;
• поддерживающая терапия;
• профилактика нейролейкемии (для некоторых вариантов ОЛ).
Цель индукции ремиссии (период начального лечения) — максимально быстрое и существенное сокращение опухолевой массы и достижение полной ремиссии. В настоящее время консолидация — наиболее агрессивный этап лечения острых лейкозов, задачей которого является полная эрадикация лейкемического клона. Длительность и интенсивность поддерживающей терапии при разных вариантах ОЛ варьирует, но принцип ее одинаков для всех видов ОЛ — продолжение цитостатического воздействия на возможно остающийся опухолевый клон. Профилактика нейролейкемии — принципиальный этап в лечении лимфобластных, миеломоно- и монобластных вариантов ОЛ, промиелоцитарного ОЛ, для форм ОЛ, протекающих c гиперлейкоцитозом и большой средостенной опухолью в дебюте заболевания. Профилактику нейролейкемии распределяют на все периоды программного лечения: индукцию ремиссии, консолидацию и поддерживающее лечение.
Методы нейропрофилактики и терапии нейролейкемии:
• интратекальное введение химиопрепаратов;
• лучевая терапия;
• системное использование высоких доз метотрексата и цита-рабина.
Основной метод нейропрофилактики — интратекальное введение трех препаратов (метотрексата, цитарабина, дексаметазона). Лечение нейролейкемии осуществляют по общим законам как для ОЛЛ, так и для ОНЛЛ. На 1-м этапе — спинномозговые пункции 1 раз в 2-3 дня до нормализации показателей цереброспинальной жидкости и получения как минимум трех нормальных люмбальных пунктатов. Затем пункции в течение 3 мес проводятся с частотой 1 раз в 2 нед. При специфическом поражении оболочек и/или вещества головного мозга интратекальное введение препаратов дополняют в ряде случаев краниоспинальным облучением в дозе 18-24 Гр. Альтернативная схема профилактики нейролейкемии — системное введение цитарабина в высоких дозах (1-3 г/м2).
Общепризнанной программой полихимиотерапии при острых нелимфобластных лейкозах является сочетание цитарабина и даунорубицина по схеме «7 + 3» (ежедневное в течение 7 дней введение цитарабина по 100 мг/м2 2 раза в сутки и даунорубицина по 45 мг/м2 в течение первых трех дней). Большинство авторов для консолидации и поддерживающей терапии используют те же курсы, что и для индукционной терапии. Однако применение курса «НАМ» (высокие дозы цитарабина и митоксантрон) в качестве консолидации позволяет значительно улучшить результаты лечения. При этом «НАМ» (цитарабин 3000 мг/м2 каждые 12 ч в первые 1-3 дня курса, митоксантрон 10 мг/м2 в 3-5-й дни курса) используют как 2-ю индукцию, если ремиссия не была достигнута после 1-го курса индукции по программе «7 + 3». После курса «НАМ» выполняют консолидацию высокодозным цитарабином (цитарабин 3000 мг/м2 каждые 12 ч в 1-й, 3-й, 5-й дни курса). Терапия ОЛ, протекающих с гиперлейкоцитозом, проводится по программам, предусмотренным для конкретного варианта лейкоза, в соответствии с возрастом больного и иммунофенотипом/генотипом опухолевых клеток. Обязательно применение аллопуринола, гидратации. Циторедуктивную предфазу проводят в зависимости от конкретного варианта ОЛ. При лейкоцитозе выше (70-100)х109/л до подтверждения варианта ОЛ рекомендован гидроксикарбамид в дозе 100 мг/кг в сутки. При появлении на фоне гиперлейкоцитоза синдрома лейкостазов (нарушение сознания, одышка, поражение легких, ОПН) наряду с приемом гидроксикарбамида и гидратацией используют лейкаферез. ХТ начинают не откладывая, если после лейкафереза лейкоцитоз уменьшился и улучшилась клиническая симптоматика. Параллельно с проведением полихимиотерапии рекомендованы плазмаферезы, особенно при развитии синдрома лизиса опухоли.
Основополагающее правило при лечении ОПЛ состоит в сочетанном применении полного изомера трансретиноевой кислоты (ATRA) — весаноида — и антрациклиновых антибиотиков с цитарабином или без него. ATRA назначают всегда при малейшем клиническом подозрении на ОПЛ (морфология бластных клеток, геморрагический синдром, низкие показатели протромбина и фибриногена). Индукция ремиссии требует массивной заместительной гемотрансфузионной терапии (тромбоцитные концентраты, свежезамороженная плазма). Всем больным ОПЛ может быть рекомендована программа AIDA. Включение цитарабина в схему лечения ОПЛ может быть показано для больных с исходным лейкоцитозом >10 x 109/л. Всем больным независимо от исходного лейкоцитоза курс ХТ должен быть начат не позднее 3-го дня от начала приема ATRA. Больным с числом лейкоцитов >10 χ 109/л курс химиотерапии с цитостатическими препаратами начинают одномоментно с назначением ATRA. При исходном гиперлейкоцитозе (особенно если число лейкоцитов >50 χ 109/л) на фоне проведения полихимиотерапии целесообразно выполнение плазмообмена, позволяющего профилактировать синдром лизиса опухоли и корригировать коагуляционные расстройства. При малейшем подозрении на развитие ретиноидного синдрома (одышка, фебрильная лихорадка, отечный синдром, почечно-печеночная недостаточность) назначают дексаметазон 10 мг/м22 2 раза в сутки в течение 3 дней, при этом отмены ATRA обычно не требуется. Однозначных рекомендаций по выполнению аутологичной трансплантации гемопоэтических стволовых кроветворных клеток (ГСКК) больным ОНЛЛ нет. Ее можно рассматривать в качестве высокодозной альтернативы для больных в 1-й ремиссии. На основании анализа результатов применения аллогенной трансплантации ГСКК даны четкие рекомендации по целесообразности ее выполнения больным в 1-й ремиссии.
Единого мнения о терапии рецидивов и резистентных форм ОНЛЛ не выработано. Большинство программ ХТ основаны на использовании цитарабина в дозах, превышающих стандартные (500-3000 мг/м2), в сочетании с антрациклинами (митоксантрон 10-12 мг/м2 в сутки 3 дня; идарубицин 12 мг/м2 в сутки 3 дня). Всех больных с достигнутой 2-й полной ремиссией следует рассматривать как потенциальных кандидатов на выполнение трансплантации аллогенных ГСКК. Для лечения рецидива ОНЛЛ, развившегося после аллогенной трансплантации ГСКК, применяют переливание лимфоцитов донора с целью индукции эффекта «трансплантат против лейкоза».
Лечение острого лимфобластного лейкоза
Общие принципы терапии ОЛЛ:
• использование сочетания 5 или более цитостатических средств;
• профилактика нейролейкемии;
• высокодозная консолидация;
• длительная поддерживающая терапия.
Факторы, определяющие принадлежность больного к группе высокого риска:
• лейкоцитоз в дебюте заболевания для В-клеточного ОЛЛ >30х109/л;
• лейкоцитоз в дебюте заболевания для Т-клеточного ОЛЛ >100х109/л;
• достижение ремиссии более чем за 4 нед;
• иммунофенотип — ранний пре-В- и ранний Т-вариант;
• цитогенетические/молекулярные маркёры — t(9;22), или транскрипт bcr/abl; t(4;11), или транскрипт MLL-AF4; множественные хромосомные аберрации.
В большинстве клиник при лечении ОЛЛ за основу принимается немецкий протокол. После 7-дневной предфазы преднизолоном в дозе 60мг/м2 следует 8-недельная двухфазная индукция, включающая несколько цитостатических препаратов (винкристин, даунорубицин, аспарагиназу, глюкокортикоидные гормоны, циклофосфамид, меркаптопурин, цитарабин). Курсы консолидации проводят в соответствии с факторами риска, для ряда больных предусмотрена высокодозная консолидация по программе RACOP. Реиндукционная терапия продолжительностью 6 нед включает ХТ-препараты, использующиеся в курсе индукции. Поддерживающая терапия проводится в течение 2 лет, включает ротирующие курсы RACOP, COMP, COAP.
Долгосрочные результаты лечения Ph-позитивных ОЛЛ остаются крайне неудовлетворительными. Добавление иматиниба значительно улучшило результаты лечения, и в настоящее время комбинированную (полихимиотерапия + иматиниб) терапию следует рассматривать как этап подготовки к аллогенной (родственной и неродственной) трансплантации ГСК.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Онкология [Электронный ресурс] : Национальное руководство. Краткое издание / под ред. В.И. Чиссова, М.И. Давыдова — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970431535.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Аспарагиназа
- Блинатумомаб
- Винкристин
- Дазатиниб
- Даунорубицин
- Доксорубицин
- Идарубицин
- Иматиниб
- Инотузумаб озогамицин
- Клофарабин
- Меркаптопурин
- Метотрексат
- Неларабин
- Пэгаспаргаза
- Циклофосфамид
- Цитарабин
Источник
