Код мкб прививка пневмония
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Пневмококковая пневмония.
Пневмококковая пневмония
Описание
Пневмококковая пневмония. Этиологическая разновидность бактериальной пневмонии, вызываемая Streptococcus pneumoniae (пневмококком). В клинике пневмококковой пневмонии доминируют лихорадочно-интоксикационный (выраженная слабость, анорексия, фебрильная температура, ознобы) и бронхолегочный (кашель с мокротой, одышка, боль в боку) синдромы. Установлению диагноза способствует всесторонняя оценка физикальных, рентгенологических, лабораторных данных. Антибиотиками первого ряда для лечения пневмококковой пневмонии служат пенициллины, цефалоспорины, макролиды; дополнительно проводится дезинтоксикация, оксигенотерапия, иммунокоррекция, физиотерапия.
Дополнительные факты
Пневмококковая пневмония – форма пневмококковой инфекции, протекающая в виде очаговой бронхопневмонии или крупозной плевропневмонии. Пневмонии пневмококковой этиологии лидируют в структуре бактериальных пневмоний. Считается, что S. Pneumoniae вызывает около 30% внегоспитальных и 5% внутрибольничных пневмоний. Наибольшая заболеваемость отмечается среди детей до 5 лет и взрослых старше 60 лет. Примерно в четверти случаев пневмококковые пневмонии протекают с тяжелыми легочными (плеврит, абсцесс легких, эмпиема плевры) и внелегочными (перикардит, артрит, сепсис) осложнениями.
До начала эры пенициллина летальность от пневмококковой пневмонии превышала 80%, в настоящее время благодаря вакцинации и антибиотикотерапии этот показатель существенно снизился. Тем не менее, уровни заболеваемости, осложненного течения и смертности остаются высокими, что обусловливает повышенную настороженность специалистов в области педиатрии и пульмонологии в отношении пневмококковой пневмонии.
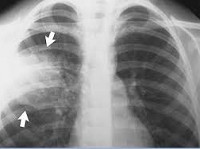
Пневмококковая пневмония
Причины
Streptococcus pneumoniae, возбудитель пневмококковой пневмонии, относится к грамположительным диплококкам. Бактерия окружена полисахаридной капсулой, которая служит фактором, определяющим вирулентность и патогенность пневмококка, его способность формировать антибиотикорезистентность. Учитывая строение и антигенные свойства полисахаридной капсулы, выделяют свыше 90 серотипов S. Pneumoniae, 20 из которых вызывают наиболее тяжелые, инвазивные формы пневмококковой инфекции (менингит, пневмонию, септицемию).
Пневмококк является представителем условно-патогенной носоглоточной микрофлоры человека. Бактерионосительство S. Pneumoniae встречается у 10-25% здоровых людей. Резервуаром и распространителем возбудителя служит бактерионоситель или больной пневмококковой инфекцией. Заражение может происходить несколькими путями:
• воздушно-капельным — при вдыхании распыленных в воздухе частиц слизи, содержащих возбудителя.
• аспирационным – при попадании секрета носоглотки в нижние дыхательные пути.
• гематогенным – из внелегочных очагов пневмококковой инфекции.
Категорию риска, наиболее восприимчивую к пневмококковой пневмонии, составляют дети до 2-х лет, пожилые люди в возрасте старше 65 лет, иммунокомпрометированные пациенты, лица с аспленией, страдающие алкоголизмом и табачной зависимостью. Факторами, повышающими вероятность заболеваемости, служат переохлаждение, дефицит питания, гиповитаминозы, частые ОРВИ, пребывание и тесные контакты в коллективе (в детском саду, стационаре, доме престарелых ). До 50% пневмококковых пневмоний возникает во время пандемии гриппа, поскольку гриппозный вирус облегчает адгезию и колонизацию пневмококком слизистой бронхов.
Развитие пневмококковой пневмонии протекает со сменой четырех патоморфологических фаз. В первую (фазу микробного отека) длительностью 12-72 часа наблюдается усиление кровенаполнения сосудов с выходом экссудата в просвет альвеол. В серозной жидкости определяются пневмококки. Вторая фаза пневмонии (красного опеченения) характеризуется появлением в экссудате фибриногена и эритроцитов. Пораженная ткань легкого становится плотной, безвоздушной, напоминающей по консистенции и цвету ткань печени. Этот период длится 1-3 суток. Следующая фаза (серого опеченения) продолжительностью 2-6 суток протекает с преобладанием в экссудате лейкоцитов, за счет чего легкое приобретает серовато-желтый цвет. В последний период (фазу разрешения) начинается обратное развитие изменений: рассасывание экссудата, растворение фибрина, восстановление воздушности легкого. Длительность этого периода определяется выраженностью воспалительного процесса, реактивностью макроорганизма, правильностью терапии.
Симптомы
Клиническая картина пневмококковой пневмонии складывается из ряда синдромов, присущих острой пневмонии в целом: интоксикационного, общевоспалительного, бронхолегочного и плеврального. Воспаление легких, обусловленное пневмококковой инфекцией, обычно протекает в одном из двух вариантов: в виде крупозной пневмонии (лобарной пневмонии, плевропневмонии) или очаговой пневмонии (дольковой пневмонии, бронхопневмонии).
Крупозная пневмония манифестирует остро, с внезапного подъема температуры до 38-40°С, потрясающего озноба, лихорадочного румянца на щеках. Значительно выражены признаки интоксикации: слабость, головная боль, миалгии, потеря аппетита. Появляются одышка и тахикардия. Больные отмечают боль в груди на стороне поражения при дыхании и кашле. Сухой, болезненный вначале, кашель вскоре становится влажным, с отделением коричневатой («ржавой») мокроты. Течение крупозной пневмококковой пневмонии тяжелое. Часто встречаются осложнения в виде острой дыхательной недостаточности, плеврита, абсцесса легкого, эмпиемы плевры. Реже развиваются экстрапульмональные и генерализованные осложнения: менингит, эндокардит, нефрит, сепсис.
Боль в груди слева. Боль в груди справа. Боль в грудной клетке. Влажный кашель. Высокая температура тела. Изменение аппетита. Кашель. Кровохарканье. Лейкоцитоз. Ломота в теле. Мокрота. Ночная потливость у мужчин. Одышка. Озноб. Отсутствие аппетита. Потливость. Фебрильная температура тела.
Диагностика
Для пневмококковой пневмонии характерны определенные физикальные данные, которые изменяются в соответствии с патоморфологической фазой заболевания. На стадии экссудации определяется притупление перкуторного звука, жесткое дыхание, сухие хрипы, начальная крепитация. В стадии опеченения появляется бронхофония, выслушивается шум трения плевры. Для стадии разрешения типичны разнокалиберные влажные хрипы, звучная крепитация, жесткое дыхание, переходящее в везикулярное.
Рентгенологическое исследование (рентгенография легких в двух проекциях) позволяет визуализировать пневмоническую инфильтрацию легочной ткани (в виде интенсивного затемнения доли или очаговой тени), определить наличие плеврального выпота. С целью дифференциальной диагностики с раком легкого, туберкулезом, ателектазом применяется линейная и компьютерная томография (КТ легких).
При пневмококковой пневмонии ярко выражены изменения в анализах периферической крови. Типичен нейтрофильный лейкоцитоз, резкий сдвиг формулы влево, повышение СОЭ. При биохимическом исследовании крови на активность воспалительной реакции указывает положительный СРБ, повышение сиаловых кислот, фибриногена, гаптоглобина, γ-глобулинов.
Этиологическая верификация пневмококковой пневмонии осуществляется с помощью микроскопического исследования мокроты: в препаратах, окрашенных по Грамму, определяются скопления пневмококков. Также проводится бактериологический посев мокроты, серологические реакции (титры противопневмококковых Ат в парных сыворотках крови нарастают на 10-14 день заболевания).
Лечение
Современный подход к лечению пневмококковой пневмонии складывается из базисной, этиотропной, патогенетической и симптоматической терапии. Госпитализация в стационар осуществляется по клиническим показаниям (дети первого года жизни, пожилые пациенты, лица с хроническими сопутствующими заболеваниями). На период лихорадки назначается постельный режим, рекомендуется полноценная, сбалансированная по калоражу диета, употребление достаточного количества жидкости.
Этиотропная терапия пневмококковой пневмонии заключается в применении антибактериальных препаратов, обладающих наибольшей активностью в отношении S. Pneumoniae Прежде всего, это ингибиторозащищенные пенициллины (амоксициллин, ампициллин), цефалоспорины второго-третьего поколения (цефтриаксон, цефотаксим), макролиды (джозамицин, спирамицин), карбапенемы (имипенем, меропенем). Для воздействия на антибиотикорезистентные штаммы пневмококка применяется ванкомицин.
Патогенетический подход к лечению пневмококковой пневмонии основан на проведении дезинтоксикационной терапии, использовании бронхолитиков, кардиопротекторов, противовоспалительных и мочегонных средства. Симптоматическая терапия подразумевает прием жаропонижающих, противокашлевых, отхаркивающих препаратов, проведение отвлекающей и местной терапии (ингаляции, орошение зева антисептическими растворами). В фазе разрешения к медикаментозному лечению добавляются реабилитационные мероприятия: дыхательная гимнастика, физиотерапия, массаж грудной клетки, витаминотерапия. Общая продолжительность лечения пневмококковой пневмонии должна составлять не менее 3-х недель с динамическим рентген-контролем.
Прогноз
Пневмококковые пневмонии средней тяжести, как правило, протекают благоприятно и разрешаются в сроки от двух до четырех недель. Тяжелые формы инфекции наблюдаются у детей младшего возраста, лиц с тяжелыми интеркуррентными заболеваниями и могут закончиться летально в связи с присоединением различных легочных и внелегочных осложнений.
Профилактика
В целях снижения уровня заболеваемости и неблагоприятных исходов в национальный календарь профилактических прививок с 2014 года включена обязательная вакцинация против пневмококковой инфекции. Кроме выработки специфического иммунитета, вакцинация позволяет санировать верхние дыхательные пути от колонизации пневмококком и снизить число бактерионосителей. Неспецифическая профилактика пневмококковой пневмонии складывается из изоляции больных, повышения общей сопротивляемости инфекциям, своевременного лечения ОРВИ.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Пневмония — воспаление альвеол легких, как правило, развивается в результате инфекции. Болезнь начинается с воспаления отдельных альвеол, они заполняются белыми кровяными клетками и жидкостью. В результате затрудняется газообмен в легких. Обычно поражено только одно легкое, но в тяжелых случаях возможна двусторонняя пневмония.
Воспаление легких может распространяться из альвеол в плевру (двуслойную мембрану, которая отделяет легкие от стенки), вызывая плеврит. Между двумя листками плевры начинается скопление жидкости, которая сдавливает легкие и затрудняет дыхание. Патогенные микроорганизмы, вызывающие воспаление, могут попасть в кровеносную систему, что приводит к опасному для жизни заражению крови. У ослабленных людей из группы риска — младенцев, стариков и людей с иммунодефицитом — воспаление может настолько обширно поражать легкие, что возможно развитие дыхательной недостаточности, являющейся потенциально летальным состоянием.
Причины возникновения
В основном, причина развития заболевания у взрослых пациентов — бактериальная инфекция, как правило, бактерии вида Streptococcus pneumoniae. Эта форма пневмонии часто бывает осложнением после вирусной инфекции верхних дыхательных путей. Причиной заболевания также могут быть вирусы гриппа, ветряной оспы, Haemophilus influenzae и Mycoplasma pneumoniae.
Бактерии Legionella pneumophila (присутствуют в системах кондиционирования воздуха) вызывают т.н. болезнь легионеров, которая может сопровождаться поражением печени и почек.
Пациентов больниц, находящихся там в связи с другими заболеваниями, в основном детей и стариков, часто поражает бактериальная пневмония, вызванная Staphylococcus aureus, а также бактериями Klebsiella и Pseudomonas.
В некоторых случаях пневмонию вызывают другие микроорганизмы, такие как грибы и простейшие. Эти инфекции обычно встречаются редко и легко протекают у людей в нормальной физической форме, но они распространены и практически летальны у пациентов с иммунодефицитом. Например, Рneumocystis carinii может жить в здоровых легких, не вызывая болезни, но у больных СПИДом эти микробы приводят к тяжелой пневмонии.
Существует редкая форма заболевания, которую называют аспирационная пневмония. Ее причиной является попадание рвотных масс в дыхательные пути. Наблюдается у людей с отсутствующим кашлевым рефлексом, который развивается при сильном опьянении, передозировке наркотиков или травме головы.
Факторы риска
Факторами риска являются курение, алкоголизм и плохое питание. Пол, генетика значения не имеют. В группу риска входят грудные дети, старики, пациенты с тяжелыми и хроническими болезнями, такими как сахарный диабет, а также с иммунодефицитом вследствие тяжелых заболеваний, таких как СПИД. Нарушение иммунной системы также происходит при лечении иммуносупрессантами и проведении химиотерапии.
Некоторые формы пневмонии стало очень трудно лечить из-за повышенной резистентности бактерий, вызывающих болезнь, к большинству антибиотиков.
Симптомы
У бактериальной пневмонии обычно быстрое начало, а тяжелые симптомы появляются в течение нескольких часов. Характерны следующие симптомы:
- кашель с коричневой или кровянистой мокротой;
- боль в груди, которая усиливается во время вдоха;
- одышка в спокойном состоянии;
- высокая температура, бред и спутанность сознания.
Небактериальная форма заболевания не дает таких специфических симптомов, и ее проявления развиваются постепенно. Больной может чувствовать общее недомогание в течение нескольких дней, затем повышается температура и пропадает аппетит. Единственными респираторными симптомами могут быть только кашель и одышка.
У маленьких детей и стариков симптомы любой формы пневмонии менее выражены. У грудных детей вначале появляется рвота и повышается температура, которая может вызвать спутанность сознания. У стариков респираторные симптомы не проявляются, но возможна сильная спутанность сознания.
Диагностика
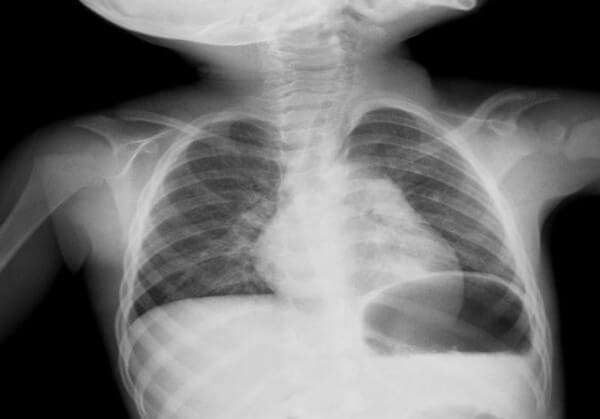
Если врач предполагает пневмонию, то диагноз следует подтвердить флюорографией, которая покажет степень инфекционного поражения легких. Для идентификации патогенного микроорганизма собирают и исследуют образцы мокроты. В целях уточнения диагноза также делают анализы крови.
Лечение
Если пациент находится в хорошем физическом состоянии и у него только легкая пневмония, возможно лечение в домашних условиях. Для того чтобы сбить температуру и снять боль в груди, применяют анальгетики. Если причиной заболевания является бактериальная инфекция, врачи назначают антибиотики. При грибковой инфекции, вызывающей пневмонию, выписывают противогрибковые лекарства. В случае легкой вирусной формы заболевания не проводят никакой специфической терапии.
Лечение в стационаре необходимо больным тяжелой бактериальной и грибковой пневмонией, а также грудным детям, старикам и людям с иммунодефицитом. Во всех этих случаях медикаментозная терапия остается той же, что и в случае амбулаторного лечения. Тяжелую пневмонию, обусловленную вирусом простого герпеса человека, того же патогенного микроорганизма, который вызывает и ветряную ослу, можно лечить пероральным или внутривенным введением ацикловира.
Если в крови низок уровень кислорода или началась сильная одышка, проводят кислородное лечение через лицевую маску. В редких случаях требуется подключение к аппарату искусственного дыхания в палате интенсивной терапии. Пока пациент находится в больнице, возможно регулярное проведение физиотерапии грудной клетки, чтобы разжижать мокроту и облегчать ее отхаркивание.
Молодые люди в хорошем физическом состоянии обычно полностью выздоравливают от любой формы пневмонии за 2–3 недели, причем без необратимого поражения легочной ткани. Улучшение состояния при бактериальной пневмонии начинается уже в первые часы после начала лечения антибиотиками. Однако некоторые тяжелые формы пневмонии, такие как болезнь легионеров, могут быть летальными, особенно у людей с ослабленной иммунной системой.
Источник
Пневмония (греч. pneumon – лёгкие) – это инфекционный воспалительный процесс, поражающий структурные элементы лёгких: альвеолы, бронхиолы и интерстициальную ткань. Существует много клинических форм данного заболевания, но общие симптомы, на которые стоит обратить внимание, схожи.
В данной статье рассмотрим разновидности пневмоний у детей и всевозможные классификации, начиная с кодов МКБ-10.
Коды МКБ-10
C 1999 года в системе здравоохранения России применяют в работе отредактированную и адаптированную под отечественную медицину систему МКБ-10.
Систематизация детской пневмонии идёт по Х классу «Болезни органов дыхания», коды J12 – J18, и по XVI классу «Отдельные состояния, возникающие в перинатальном периоде», коды P23. – P23.6.
Рубрикация воспалений структуры лёгких опирается на этиологию возникновения заболевания. Трёхзначный идентификатор определяет конкретное недомогание, либо группу болезней со схожими признаками. Четырёхзначный идентификатор несёт дополнительную расширенную информацию по месту возникновения и разновидности недуга.
Таблица 1. Класс X
| Код трёхзначный | Код четырёхзначный | Патоген, нозология |
| J12 | Пневмония вирусная, не обозначенная в иных категориях системы | |
| J12.0 | Аденовирусная форма | |
| J12.1 | Респираторно-синцитиальная форма инфекции | |
| J12.2 | Парагрипп | |
| J12.8 | Прочее вирусное воспаление | |
| J12.9 | Неуточнённая | |
| J13 | Streptococcus pneumoniae | |
| J14 | Haemophilus influenza (палочка Афанасьева-Пфейффера) | |
| J15 | Бактериальная форма, не обозначенная в иных категориях системы | |
| J15.0 | Klebsiella pneumoniae | |
| J15.1 | Pseudomonas (синегнойная палочка) | |
| J15.2 | Стафилококк | |
| J15.3 | Стрептококк группы В | |
| J15.4 | Прочие стрептококки | |
| J15.5 | Escherichia coli (кишечная палочка) | |
| J15.6 | Прочие грамотрицательные микроорганизмы | |
| J15.7 | Микоплазма | |
| J15.8 | Иные формы воспаления | |
| J15.9 | Неуточнённая | |
| J16 | Прочие патогенные микроорганизмы, не обозначенные в иных категориях системы | |
| J16.0 | Хламидии | |
| J16.8 | Прочие уточнённые болезнетворные микроорганизмы | |
| J17* | Пневмония на фоне недомоганий, обозначенных в иных категориях | |
| J17.0* | Фактор – бактериальная инфекция | |
| J17.1* | Фактор – вирусная инфекция | |
| J17.2* | Микозы | |
| J17.3* | Вызванные паразитами – гельминты, членистоногие | |
| J17.8* | На фоне прочих недомоганий, обозначенных в иных категориях | |
| J18 | Возбудитель не установлен | |
| J18.0 | Бронхопневмония неуточнённая | |
| J18.1 | Долевая неуточнённая | |
| J18.2 | Гипостатическая неуточнённая | |
| J18.8 | Прочая форма лёгочного воспаления, патоген не уточнён | |
| J18.9 | Пневмония неустановленная |
Знак «звёздочка *» информирует о поведении конкретного заболевания в определённом органе или части тела. Обозначение со «звёздочкой» сосуществует только в паре с обозначением с «крестиком +» и стоит на втором месте, за «крестиком».
Таблица 2. Класс XVI
| Код трёхзначный | Код четырёхзначный | Инфекционный агент, нозология |
| Р.23 | Врождённая пневмония | |
| Р.23.0 | Вирусная | |
| Р.23.1 | Фактор хламидии | |
| Р.23.2 | Фактор стафилококк | |
| Р.23.3 | Фактор – стрептококк группы В | |
| Р.23.4 | Фактор – Escherichia coli | |
| Р.23.5 | Фактор Pseudomonas (синегнойная палочка) | |
| Р.23.6 | Фактор – прочие бактериальные агенты |
С периодичностью в 10 лет специалисты ВОЗ пересматривают классификацию с целью дополнения и последующей реструктуризации и оптимизации документа на основании данных, постоянно собираемых по всему миру.
В 2012 году представители ВОЗ наряду с другими экспертами из разных стран начали работу над 11-м пересмотром международной классификации МКБ-11. Специалисты из дальних точек имеют возможность пересылать свои предложения через Интернет. За работой по пересмотру могут наблюдать все желающие на специально созданных сайтах в режиме онлайн.
По месту возникновения
- Внебольничная (домашняя). Развивается за пределами медицинского учреждения, либо в первые 48 часов после госпитализации больного.
- Внутрибольничная (также называют госпитальной, клинической или нозокомиальной). Проявляется через 48 часов и более после поступления больного в лечебное учреждение для терапии другого заболевания, либо в течение 72 часов после выписки из стационара.
- У новорождённых:
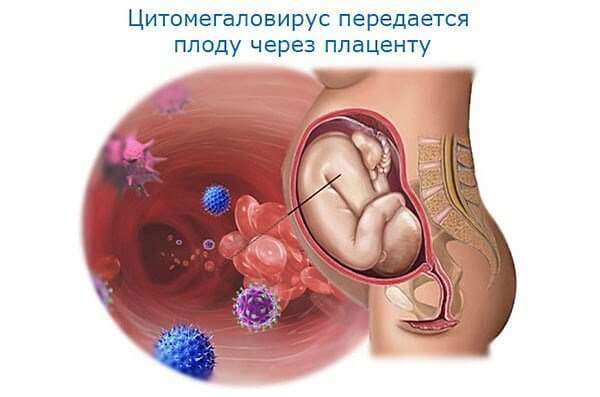
- Внутриутробная (врождённая). Тяжёлое инфицирование лёгких у плода либо новорождённого, например, цитомегаловирусом или хламидиями. Диагностируется в первые 72 часа после рождения. Симптомы: фебрильная температура тела выше 38ºС, очень частое дыхание (тахипноэ), кожный покров имеет синюшный оттенок, отсутствие ответной реакции на внешние раздражители, двустороннее лёгочное воспаление.
- При родах через Кесарево сечение. Первые симптомы проявляются только на 3 день рождения. Происходит затруднение дыхания, ребёнок становится вялым и капризным, учащается обильное срыгивание, кожный покров становится землисто-серого оттенка, жар постепенно повышается до 38ºС.
Группы заболевания
Разнообразие форм воспаления зависит от большого числа видов микробов, являющихся возбудителями недомогания, и от индивидуальных особенностей организма человека реагировать на них. Одним из вариантов классификации патологий было разделение по схожим признакам протекания болезни на:
- типичную,
- атипичную (нетипичную).
Типичная
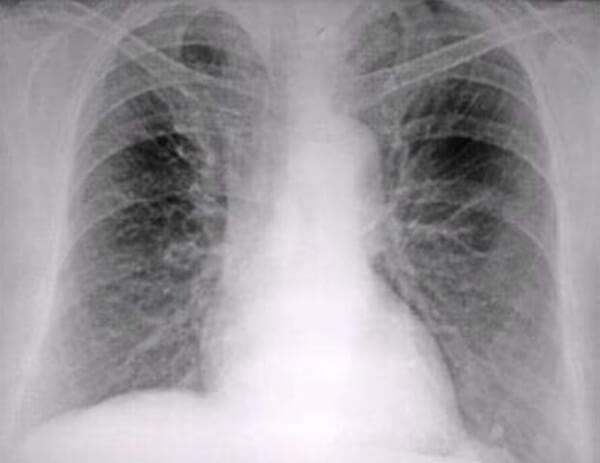
Большая группа форм пневмонии с разными этиологиями и схожими признаками протекания болезни. Воспалительный процесс происходит локализовано, что проявляется на рентгеновских снимках в виде тени с чётким контуром. Характерно резкое повышение температуры, кашель с мокротой, боли в груди.
Атипичная
Заражение происходит воздушно-капельным путём при тесном контакте в ограниченном пространстве. Часто проявляется в дошкольных и школьных учреждениях в виде очагов эпидемии.
Возбудителями являются атипичные микроорганизмы: микоплазмы, хламидии, легионеллы и коронавирусы. Они размножаются внутри клетки и не могут существовать за её пределами.
- Микоплазменная. Течение болезни обычно слабое или среднетяжёлое. Наблюдаются повышение температуры до 38, приступообразный кашель с небольшим выделением мокроты, слабость. При тяжёлом течении температура тела повышается до 40, происходит сильная интоксикация. На рентгеновских снимках проявляется в виде «размытых теней».
- Хламидийная. Начальные симптомы выражаются в виде сухого кашля, насморка, першения, красноты и боли в горле вплоть до шейной лимфаденопатии. Позже наступает одышка, появляются мышечные и суставные боли. На рентгеновских снимках пневмония видна как мелкоочаговая, в виде большого числа маленьких теней,
- Коронавирусная. Малоизученная форма острого респираторного заболевания. Раздражителем является ТОРС-коронавирус. Неяркие признаки интоксикации: обильные слизистые выделения из носа, чихание, небольшое покашливание, боль в горле,
- Легионеллезная. Патоген бактерия Legionella pneumophila, обитающая в кондиционерах и увлажняющих системах. Редко наблюдается в детском возрасте.
Подробнее об атипичных пневмониях.
Причинный фактор
- Первичная. Возникает при развитии воспаления в легочной ткани первично, как самостоятельное заболевание.
- Вторичная. Выражается как осложнение воспалительного процесса в других очагах инфекции в верхних дыхательных путях или следствием поражения других органов и систем организма. Может возникать при ослаблении иммунитета после ОРЗ, инфекционного расстройства кишечника или после хирургического вмешательства.
- Аспирационная. Инфекционное заражение лёгочной паренхимы, происходит за счёт попадания в нижние дыхательные пути из ротоносоглотки или желудка чужеродной массы, заражённой микробами.
Полезно знать! Микробы попадают в лёгкие не только через бронхи, но и через кровь. Как правило, это происходит при вторичной пневмонии.
Этиологический фактор
Основным фактором, вызывающим пневмонию, является бактериальная инфекция. Кроме неё болезнь могут вызвать вирусная или смешанная (бактериально-вирусная).
В зависимости от выявленного возбудителя воспаления лёгких пневмонию разделяют на:
- бактериальную,
- вирусную,
- грибковую,
- микоплазменную.
Бактериальная
Самая распространённая форма, возбудителями которой являются:
Грамположительные агенты:
- Пневмококки. Передаётся путями: воздушно-капельным, аспирационным или гематогенным. Катализаторами пневмококковой пневмонии служат переохлаждение, частые респираторные заболевания, тесные контакты в коллективе. Проявляется через резкое повышение жара до 40, сильную потливость, озноб, влажный кашель с выделением «ржавой» мокроты.
- Стрептококки. Заражение происходит воздушно-капельным путём. Причиной поражения являются стрептококки группы А. Обычно такая патология выходит как осложнение других респираторных болезней: фарингита, синусита, отита и других. Характерно резкое повышение жара до 39, сильная интоксикация, кашель из сухого переходит в мокрый с выделением слизистого гноя.
- Стафилококки. Течение процесса тяжёлое, сопровождается высокой температурой тела, сильной интоксикацией, частыми ознобами, одышкой, большим поражением лёгочной ткани.
Грамотрицательные агенты:
- Клебсиелла. Лёгочную ткань поражает возбудитель Klebsiella pneumoniae (палочка Фридлендера). Часто проявляется как внутрибольничная инфекция. Попадает в кишечник при несоблюдении правил личной гигиены с грязными продуктами. Вызывает повышение градуса организма до 39, высокую степень интоксикации, кашель с гнойной мокротой, одышку.
- Гемофильная палочка. Проявляется как внебольничная форма и относится к острым инфекционным заболеваниям. Часто фиксируется у детей дошкольного возраста. Распространяется воздушно-капельным путём. Симптомами являются стойкий высокий жар тела, мышечные судороги, головные боли, рвота и срыгивания у ребёнка.
- Кишечная палочка и другие.
Вирусная
Чаще всего вызывается вирусами гриппа типа А и типа В, герпеса, аденовируса, кори и ветряной оспы. Передаётся воздушно-капельным путём. Симптомы: повышение температуры тела, учащённое дыхание, озноб, мышечные и суставные боли, общая интоксикация, сухое покашливание, переходящее во влажное.
Важно! Вирусная пневмония длится 3-5 дней, далее к ней, как правило, присоединяется инфекция бактериальной этиологии и болезнь становится вирусно-бактериальной.
Грибковая инфекция
Раздражителями выступают грибы плесневые, кандиды, пневмоцисты, криптококки и другие. Начинается с лихорадки, сухого кашля, следствием проявятся такие осложнения как лёгочное кровотечение и экссудативный или фибринозный плеврит.
Клинические разновидности
- Очаговая (бронхопневмония). Воспаление часто возникает на фоне бронхита. Поражает участки лёгочной ткани (альвеолы) и смежные с ними ткани бронхов. Влечёт за собой появление сильного кашля, бледность кожных покровов, повышение температуры до 39, учащение пульса, возможны боли в животе.
- Крупозная. Диагностируется у детей от 2 лет и старше. Возбудителем является пневмококк. Воспаление может захватить одну долю лёгочного органа, всё лёгкое или доли обоих органов сразу.
- Интерстициальная. Воспалительный процесс прогрессирует в стенках альвеол и соединительной ткани паренхимы. Характерно длительное тяжёлое лечение, приводящее к снижению качества жизни и инвалидности ребенка.
По степени локализации
- Сегментарная. Распространяется на один или несколько сегментов лёгкого.
- Долевая. Воспаление всей лёгочной доли, плевры и бронхов. Также пневмония разделяется на верхнедолевую и нижнедолевую.
- Прикорневая – располагается в зоне расхождения главных бронхов.
- Односторонняя или двусторонняя. Односторонняя пневмония бывает левосторонней и правосторонней. Левосторонняя протекает тяжелее из-за асимметричного строения этих органов. Дыхательные пути с левой стороны уже, чем с правой, что затрудняет выведение слизи. При двусторонней пневмонии повреждены оба лёгких.
По длительности
- Острая. Имеет разную этиологию. В зависимости от патогена проявляются сигналы: интоксикация, хрипы, перхота, дыхательная недостаточность. Сопровождается осложнениями и, редко, летальным исходом.

- Затяжная. Является результатом неполного разрешения острой формы патологии. Может длиться от 6 недель до полугода.
- Скрытая (вялотекущая, бессимптомная). Самая опасная, потому что протекает без чётких симптомов воспалительного процесса, но лёгочная ткань поражена. Неяркие признаки: вялость, отсутствие аппетита, жажда, бледность кожи, повышенное потоотделение.
Особые формы
- Пневмоцистная. Начальные признаки похожи на острую респираторную инфекцию, которая переходит в острую интерстициальную. Передаётся воздушно-капельным путём, развивается в организме с иммунодефицитом. Обычно поражает организм недоношенных детей. Тепловое состояние тела не превышает 38 градусов, плохой аппетит, учащённое дыхание. При осложнении возможен отёк лёгочных органов с летальным исходом.
- Деструктивная. В основном поражает детей грудного возраста и недоношенных из-за слаборазвитой иммунной системы. Это острая гнойная патология, приводящая к деструктивным изменениям лёгочной ткани. Симптомы: резкое повышение температуры, рвота, боли в суставах, кашель с гнойной мокротой.
Важно! У детей, находящихся в прокуренном помещении, риск размножения вирусной инфекции в лёгких увеличивается.
Заключение
Для профилактики пневмонии разных видов следует вести здоровый образ жизни: закаляться, повышать иммунитет, придерживаться правил личной гигиены, не переохлаждаться и желательно проводить вакцинацию.
Загрузка…
Источник