Код мкб полная слепота
Примечание. Для определения категорий нарушения зрения см. нижеследующую таблицу.
Исключена: преходящая слепота (G45.3)
последние изменения: январь 2010
H54.0
Слепота бинокулярная
Нарушение зрения категории 3, 4, 5 обоих глаз
последние изменения: январь 2010
H54.1
Тяжелое нарушение зрения бинокулярное
Нарушение зрения категории 2.
последние изменения: январь 2010
H54.2
Умеренное нарушение зрения бинокулярное
Нарушение зрения категории 1
последние изменения: январь 2010
H54.3
Легкое нарушение зрения бинокулярное или его отсутствие
Нарушение зрения категории 0.
последние изменения: январь 2010
H54.4
Слепота монокулярная
Нарушение зрения категории 3, 4, 5 одного глаза и нарушение зрения категории 0, 1, 2 или 9 другого глаза
последние изменения: январь 2010
H54.5
Тяжелое нарушение зрения монокулярное
Нарушение зрения категории 2 одного глаза и нарушение зрения категории 0, 1 или 9 другого глаза
последние изменения: январь 2010
H54.6
Умеренное нарушение зрения монокулярное
Нарушение зрения категории 1 одного глаза и нарушение зрения категории 0 или 9 другого глаза
последние изменения: январь 2010
H54.7
Неуточненная потеря зрения
Нарушение зрения категории 9 БДУ Примечание. В нижеследующей таблице приведена классификация степени нарушения зрения, рекомендованная научной группой ВОЗ по предупреждению слепоты, Женева, 6-10 ноября 1972 г. (Серия технических докладов ВОЗ, N518, 1974). Термин «пониженное зрение» в рубрике H54 охватывает категории 1 и 2 приведенной таблицы, термин «слепота» — категории 3, 4 и 5, а термин «неопределенная потеря зрения» — категорию 9. Если учитывать также границы поля зрения, то пациенты с полем зрения не больше 10 градусов, но больше 5 градусов вокруг центральной зрительной оси, должны быть отнесены к категории 3, а пациенты с полем зрения не более 5 градусов вокруг центральной оси — к категории 4,даже если центральная острота зрения не нарушена.
——————————————————————-
Категория Острота зрения с максимально возможной коррекцией нарушения —————————————————-
зрения максимальный показатель минимальный показатель менее чем равен или более чем
——————————————————————-
1 6/18 6/60 3/10 (0,3) 1/10 (0,1) 20/70 20/200
2 6/60 3/60 1/10 (0,1) 1/20 (0,5) 20/200 20/400
3 3/60 1/60 (счет пальцев на расстоянии 1 м) 1/20 (0,05) 1/50 (0,02) 20/400 5/300 (20/1200)
4 1/60 (счет пальцев на расстоянии 1м) Светоощущение 1/50 (0,02) 5/300
——————————————————————-
5 Отсутствие светоощущения 9 Неопределенная или неуточненная
———————————————————————
удалено: январь 2010
H54.9
Неуточненное нарушение зрения (бинокулярное)
Нарушение зрения категории 9 БДУ
Примечание. В нижеследующей таблице приведена классификация степени нарушения зрения, рекомендованная Резолюцией Международного совета офтальмологии (2002 г.) и Рекомендациями Консультации ВОЗ по теме «Разработка стандартов для определения потери зрения и визуального функционирования» (сентябрь 2003 г.).
Для характеристики ухудшения зрения для кодов с H54.0 по H54.3, остроту зрения следует измерять с открытыми глазами, указывая коррекцию, если таковая имеется. Для характеристики ухудшения зрения для кодов H54.4 — H54.6 острота зрения должна измеряться монокулярно с указанием коррекции, если таковая имеется.
Если учитывать также границы поля зрения, то пациенты с полем зрения лучшего глаза, не превышающего 10° в радиусе вокруг центральной зрительной оси, должны быть отнесены к категории 3. Для монокулярной слепоты (H54.4) эта степень потери поля будет применяться к пораженному глазу.
| Категория | Представление остроты зрения на расстоянии | |
|---|---|---|
| Хуже чем: | Равно или лучше: | |
| 0 Легкое нарушение зрения или отсутствие | 6/18 3/10 (0.3) 20/70 | |
| 1 Умеренное нарушение зрения | 6/18 3/10 (0.3) 20/70 | 6/60 1/10 (0.1) 20/200 |
| 2 Тяжелое нарушение зрения | 6/60 1/10 (0.1) 20/200 | 3/60 1/20 (0.05) 20/400 |
| 3 Слепота | 3/60 1/20 (0.05) 20/400 | 1/60* 1/50 (0.02) 5/300 (20/1200) |
| 4 Слепота | 1/60* 1/50 (0.02) 5/300 (20/1200) | Light perception |
| 5 Слепота | Отсутствие восприятия света | |
| 9 | Неопределенная или неуказанная | |
| * или подсчет пальцев на расстоянии 1 метр. | ||
Примечание: термин «нарушение зрения» в категории H54 включает категорию 0 для умеренного или отсутствующего нарушения зрения, категорию 1 для умеренного ухудшения зрения, категорию 2 для тяжелого нарушения зрения, категории 3, 4 и 5 для слепоты и категорию 9 для неквалифицированных нарушений зрения. Термин «низкое зрение», включенный в предыдущую ревизию, был заменен категориями 1 и 2, чтобы избежать путаницы с теми, кто требует ухода за зрением.
добавлено: январь 2010
Источник
Слепота бинокулярная
последние изменения: January 2010
Нарушение зрения категории 3, 4, 5 обоих глаз
H54.1
Тяжелое нарушение зрения бинокулярное
последние изменения: January 2010
Нарушение зрения категории 2.
H54.2
Умеренное нарушение зрения бинокулярное
последние изменения: January 2010
Нарушение зрения категории 1
H54.3
Легкое нарушение зрения бинокулярное или его отсутствие
последние изменения: January 2010
Нарушение зрения категории 0.
H54.4
Слепота монокулярная
последние изменения: January 2010
Нарушение зрения категории 3, 4, 5 одного глаза и нарушение зрения категории 0, 1, 2 или 9 другого глаза
H54.5
Тяжелое нарушение зрения монокулярное
последние изменения: January 2010
Нарушение зрения категории 2 одного глаза и нарушение зрения категории 0, 1 или 9 другого глаза
H54.6
Умеренное нарушение зрения монокулярное
последние изменения: January 2010
Нарушение зрения категории 1 одного глаза и нарушение зрения категории 0 или 9 другого глаза
H54.7
Неуточненная потеря зрения
удалено: January 2010
——————————————————————-
Категория Острота зрения с максимально возможной коррекцией нарушения —————————————————-
зрения максимальный показатель минимальный показатель менее чем равен или более чем
——————————————————————-
1 6/18 6/60 3/10 (0,3) 1/10 (0,1) 20/70 20/200
2 6/60 3/60 1/10 (0,1) 1/20 (0,5) 20/200 20/400
3 3/60 1/60 (счет пальцев на расстоянии 1 м) 1/20 (0,05) 1/50 (0,02) 20/400 5/300 (20/1200)
4 1/60 (счет пальцев на расстоянии 1м) Светоощущение 1/50 (0,02) 5/300
——————————————————————-
5 Отсутствие светоощущения 9 Неопределенная или неуточненная
———————————————————————
H54.9
Неуточненное нарушение зрения (бинокулярное)
добавлено: January 2010
Нарушение зрения категории 9 БДУ
Примечание. В нижеследующей таблице приведена классификация степени нарушения зрения, рекомендованная Резолюцией Международного совета офтальмологии (2002 г.) и Рекомендациями Консультации ВОЗ по теме «Разработка стандартов для определения потери зрения и визуального функционирования» (сентябрь 2003 г.).
Для характеристики ухудшения зрения для кодов с H54.0 по H54.3, остроту зрения следует измерять с открытыми глазами, указывая коррекцию, если таковая имеется. Для характеристики ухудшения зрения для кодов H54.4 — H54.6 острота зрения должна измеряться монокулярно с указанием коррекции, если таковая имеется.
Если учитывать также границы поля зрения, то пациенты с полем зрения лучшего глаза, не превышающего 10° в радиусе вокруг центральной зрительной оси, должны быть отнесены к категории 3. Для монокулярной слепоты (H54.4) эта степень потери поля будет применяться к пораженному глазу.
| Категория | Представление остроты зрения на расстоянии | |
|---|---|---|
| Хуже чем: | Равно или лучше: | |
| 0 Легкое нарушение зрения или отсутствие | 6/18 3/10 (0.3) 20/70 | |
| 1 Умеренное нарушение зрения | 6/18 3/10 (0.3) 20/70 | 6/60 1/10 (0.1) 20/200 |
| 2 Тяжелое нарушение зрения | 6/60 1/10 (0.1) 20/200 | 3/60 1/20 (0.05) 20/400 |
| 3 Слепота | 3/60 1/20 (0.05) 20/400 | 1/60* 1/50 (0.02) 5/300 (20/1200) |
| 4 Слепота | 1/60* 1/50 (0.02) 5/300 (20/1200) | Light perception |
| 5 Слепота | Отсутствие восприятия света | |
| 9 | Неопределенная или неуказанная | |
| * или подсчет пальцев на расстоянии 1 метр. | ||
Примечание: термин «нарушение зрения» в категории H54 включает категорию 0 для умеренного или отсутствующего нарушения зрения, категорию 1 для умеренного ухудшения зрения, категорию 2 для тяжелого нарушения зрения, категории 3, 4 и 5 для слепоты и категорию 9 для неквалифицированных нарушений зрения. Термин «низкое зрение», включенный в предыдущую ревизию, был заменен категориями 1 и 2, чтобы избежать путаницы с теми, кто требует ухода за зрением.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Корковая слепота.

Корковая слепота
Описание
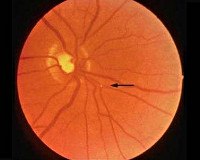
Корковая слепота. Это полное отсутствие зрения, обусловленное поражением затылочных долей головного мозга. Проявляется нарушением зрительного восприятия при сохранной реакции зрачков на свет. При врожденном варианте болезни наблюдаются затруднения в развитии речи и двигательной активности у ребёнка. Для диагностики применяется визометрия, периметрия, офтальмоскопия, КТ головы, электроэнцефалография, эхоэнцефалография. Этиотропная терапия сводится к устранению основного заболевания. Медикаментозное лечение показано при злокачественной гипертензии, энцефалопатии. Хирургическое вмешательство используется при артериовенозных мальформациях.
Дополнительные факты
Корковую слепоту впервые описал испанский офтальмолог Маркуис в 1934 году. Распространенность патологии в общей структуре слепоты составляет 5-7%. У 48% пациентов этиология заболевания связана с пренатальным поражением центральной нервной системы. У детей до 3 лет причиной чаще всего становятся постгеникулярные зрительные поражения. При энцефалопатии поражение органа зрения наблюдается в 15-20% случаев. У 63% больных возникает пароксизмальный тип, в то время как перманентный встречается у 37%. Патология может развиваться в любом возрасте. Мужчины и женщины болеют с одинаковой частотой. Географические особенности распространения не описаны.
Корковая слепота
Причины
Заболевание зачастую возникает спорадически. Развитие врожденной формы потенцирует внутриутробная гипоксия, токсемия беременных, поражение головного мозга вирусными агентами при инфицировании плода в период беременности. Этиология приобретенной формы обусловлена:
• Гипоксически. Ишемической энцефалопатией. Недостаточное количество анастомозов между корковыми ветвями средних и задних мозговых артерий в области затылочной коры приводит к ишемии этого участка. Гипоксические изменения ведут к нарушению центрального (макулярного) зрения.
• Злокачественной артериальной гипертензией. При повышении артериального давления свыше 220/130 возникает отек диска зрительного нерва с формированием множественных зон кровоизлияния и экссудации на глазном дне, однако слепота центрального генеза может наступить только при нарастании клиники гипертонической энцефалопатии.
• Прогрессивной мультифокальной лейкоэнцефалопатией (ПМЛ). ПМЛ – это быстро прогрессирующая демиелинизирующая патология ЦНС, при которой наблюдается асимметричное поражение коры. Данная болезнь чаще обуславливает развитие гемианопсии, реже – полной корковой слепоты.
• Артериовенозными мальформациями (АВМ). На фоне патологических изменений сосудов возникают кровоизлияния в мозговую ткань. Организация сгустка крови влечет за собой необратимые изменения в области поражения. При распространении зоны кровотечения на затылочную долю наступает потеря зрения.
• Патологическими новообразованиями. При локализации объемных образований в затылочной доле происходит деструкция нейронной сети с необратимой зрительной дисфункцией.
• Травмой головы. Корковая слепота развивается при травматических повреждениях в области зрительной коры.
• Резким повышением внутричерепного давления. Внутричерепная гипертензия приводит к компрессии мозговых структур и временной зрительной дисфункции.
Патогенез
Корковая слепота возникает только в случае тотального поражения затылочной области коры головного мозга. Дополнительно в патологический процесс может вовлекаться зрительная лучистость Грациоле. При одностороннем повреждении затылочной доли появляется конгруэнтная центральная скотома. Цветовая агнозия характерна для изолированной патологии с локализацией в зоне затылочной доли левого полушария. Функция макулярных отделов не нарушена. Двухстороннее поражение ведёт к полной слепоте, которая часто сопровождается ахроматопсией, апраксией содружественных движений глаз. При сопутствующем поражении речевых центров развивается дисфазия.
Классификация
В большинстве случаев церебральная слепота – это приобретенная патология. Врожденные случаи встречаются крайне редко. Клиническая классификация включает следующие формы заболевания:
• Перманентная. Наиболее распространенный вариант. Развивается при необратимых поражениях структур головного мозга вследствие геморрагического инсульта.
• Пароксизмальная. Это обратимая слепота, которая чаще наблюдается в молодом возрасте. Возникает на фоне метаболических расстройств, гипертонического криза, гидроцефалии.
Симптомы
Первые проявления патологии – выпадение отдельных участков с поля зрения. Пациенты предъявляют жалобы на появление помутнений, «пелены» перед глазами, нарушение ориентации в пространстве. Больные не могут направить взгляд в сторону объекта, который находится в периферических отделах. Прогрессирование патологического процесса приводит к тотальному нарушению зрительного восприятия. Зрачковая реакция на свет сохранена, поскольку нервные пути от сетчатки к стволу мозга функционируют нормально. Больные отмечают, что при взгляде на источник света не происходит рефлекторного смыкания век. Пациенты реагируют на громкий звук поворотом головы и движением глаз в сторону источника раздражения. У детей с врожденной формой корковой слепоты распространенным сопутствующим проявлением является дисфазия (нарушение формирования речи).
Возможные осложнения
Врожденный вариант заболевания осложняется задержкой формирования двигательных навыков и разговорной речи. При возникновении патологии в зрелом возрасте резко затруднена адаптация пациента в социальной среде. У больных корковой слепотой существует высокий риск развития вестибулопатии. Осложнения слепоты церебрального происхождения во многом определяются характером фонового заболевания. При гипертензивной этиологии болезни отмечается высокая вероятность кровоизлияний в переднюю камеру глаза или стекловидное тело. При мультифокальной лейкоэнцефалопатии распространение инфекции на близлежащие участки приводит к потере памяти, нарушениям речи, двигательным расстройствам.
Диагностика
Постановка диагноза базируется на данных анамнеза и результатах специфических методов обследования. В пользу корковой слепоты свидетельствуют такие анамнестические сведения, как связь первых проявлений заболевания с травматическими повреждениями, инфекциями головного мозга, повышением артериального давления. Инструментальная диагностика основывается на проведении:
• Офтальмоскопии. При осмотре глазного дна патологические изменения выявляются только при гипертензивной природе болезни. Визуально определяется отек ДЗН, локальные зоны кровоизлияния на внутренней оболочке.
• Визометрии. На начальных стадиях острота зрения снижена незначительно. Прогрессирование патологии ведёт к амаврозу.
• Периметрии. Позволяет выявить дефекты зрительного поля в виде концентрического сужения или выпадения отдельных половин на начальных этапах патогенеза. На терминальной стадии периферическое зрение отсутствует.
• КТ головы. Компьютерная томография применяется для визуализации органических повреждений корковых мозговых центров и патологических новообразований.
• Электрофизиологического исследования (ЭЭГ). При гипоксической энцефалопатии или мультифокальной лейкоэнцефалопатии на ЭЭГ выявляется диффузная дезорганизация биоэлектрической активности. Эпиактивность нехарактерна.
• Эхоэнцефалографии (Эхо. ЭГ). При развитии зрительной дисфункции у лиц с внутричерепной гипертензией или гипертонической энцефалопатией удается диагностировать признаки повышенного внутричерепного давления.
Лечение
Этиотропная терапия базируется на устранении основного заболевания. Симптоматическое лечение оказывает эффект только на ранних стадиях. Всем пациентам с артериальной гипертензией в анамнезе необходимо контролировать уровень артериального давления. При злокачественном характере болезни показана гипотензивная терапия. При ишемической энцефалопатии целесообразно применение пентоксифиллина, винпоцетина, ницерголина. Плановое оперативное вмешательство проводится при АВМ головного мозга, а также при эпидуральной гематоме у пациентов с черепно-мозговой травмой. Тактика лечения корковой слепоты у больных мультифокальной лейкоэнцефалопатией и врожденными формами не разработана.
Прогноз
Прогноз для жизни и трудоспособности определяется характером поражения структур мозга. Зачастую зрительная дисфункция необратима, однако в ряде случаев наблюдается спонтанная ремиссия.
Профилактика
Специфические методы профилактики отсутствуют. Неспецифические превентивные меры сводятся к предупреждению перинатальной патологии, внутриутробной гипоксии. Пациентам, страдающим злокачественной гипертензией, необходимо проводить ежедневный мониторинг уровня артериального давления. Развитие зрительной дисфункции при отсутствии объективных признаков поражения глаз требует детального обследования мозговых структур.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: G45,3 Преходящая слепота.

G45.3 Преходящая слепота
Описание
Преходящая слепота. Односторонняя, внезапно возникающая кратковременная потеря зрения, которая развивается из — за травмы или прогрессирующей ишемии. Зрительная дисфункция характеризуется появлением «темной занавеси» перед глазами на фоне полного благополучия или ауры в виде фотопсий. Наблюдается болевой синдром. Подвижность глазных яблок ограничена. Для постановки диагноза применяется визометрия, офтальмоскопия, биомикроскопия, УЗИ глаза. В процессе лечения преходящей слепоты используются гормональные препараты, никотиновая кислота, спазмолитики, плазмозаменители, ксантины, мембраностабилизирующие средства.
Дополнительные факты
Преходящая слепота (транзиторная макулярная слепота) – редкая патология, которая в большинстве случаев является осложнением после проведения диагностических или лечебных манипуляций в отоларингологической практике. Транзиторная потеря зрения зачастую носит временный характер, однако описаны случаи, когда она предшествует амаврозу. Статистические данные о распространенности заболевания отсутствуют. Болезнь может развиваться в любом возрасте. Мужчины и женщины страдают одинаково часто. Преходящая слепота встречается повсеместно, однако необратимое течение чаще отмечается у жителей стран с низким уровнем социально-экономического развития.

G45.3 Преходящая слепота
Причины
Причиной заболевания обычно становится неправильное выполнение анестезии или хирургического вмешательства. Реже встречается внезапная потеря зрения, возникающая без видимых предпосылок. В таком случае речь идёт об идиопатический форме болезни. Основные причины развития вторичной преходящей слепоты:
• Региональная анестезия. Клинические проявления патологии возникают после обезболивания при проведении ринологических операций. Наиболее часто подобные осложнения наблюдаются при подслизистой резекции носовой перегородки.
• Вмешательства на верхней челюсти. Поражение глаз при хирургических манипуляциях на теле верхней челюсти возможно при повреждении тройничного нерва или подглазничного канала. Вероятность распространения патологического процесса в глазничную полость повышается при деструктивных процессах в костной ткани.
• Санация околоносовых пазух. Пункция и промывание клиновидного синуса – одна из причин временной двухсторонней потери зрения. Развитие слепоты также может быть связано с попаданием пункционной иглы в нервные волокна при пункции гайморовой пазухи.
• Ринологические заболевания. Нарушение техники проведения нижней конхотомии при гипертрофии носовых раковин ведёт к стойкому одностороннему амаврозу. Более благоприятен в прогностическом плане рефлекторный механизм слепоты, который является следствием некорректно назначенной фармакотерапии.
• Височный артериит. При данной патологии поражаются сосуды большого и среднего калибра, в том числе глазные артерии. Длительное течение болезни приводит к нарушению трофики зрительного нерва, что лежит в основе преходящей слепоты.
• Эмболия центральной артерии сетчатки. Эмболия становится причиной перекрытия просвета сосуда. Патология характеризуется быстро прогрессирующим нарушением кровотока в артериях сетчатки, проявляющимся полной слепотой.
Патогенез
Развитие преходящей слепоты после анестезии при операциях на носовой полости обусловлено анатомической близостью орбиты и носа. Для глазницы, наружного носа и внутриносовых структур характерна общность кровоснабжения и иннервации. Ученые полагают, что возникновение симптомов связано со спазмом сосудов под воздействием высоких концентраций адреналина. Однако не исключено, что спастическое сокращение может быть рефлекторным. При использовании местных анестетиков низкого качества возможно токсико-аллергическое поражение волокон зрительного нерва. Своевременное оказание неотложной помощи при спастическом генезе патологии способствует быстрому регрессу офтальмологической симптоматики.
При проводниковой анестезии в области иннервации переднего и заднего решетчатых нервов повредить зрительный нерв можно кончиком иглы. Нарастание гематомы потенцирует компрессию нервных волокон. Важная роль отводится острому нарушению артериального кровообращения, что связано с тромбозом, эмболией или спазмом центральной артерии. В патогенезе патологии также присутствует ишемия в зоне кровоснабжения глазничной, задней цилиарной артерии или артерии сетчатки. Зрительная дисфункция при височном артериите вызвана трофическими нарушениями в области бассейна сосудов, питающих зрительный нерв.
Симптомы
Пациенты чётко прослеживают взаимосвязь между появлением симптомов и выполнением хирургического вмешательства. При проведении операции на перегородке носа первые проявления возникают уже через 10 минут после новокаиновой анестезии. Больные отмечают, что следом за фотопсиями нарастает сильная боль в области глазницы. Зрачки расширены. Попытки осуществить движения глазными яблоками безрезультатны. Характерно онемение кожных покровов лба и птоз верхнего века на стороне поражения. Через несколько минут наблюдается тотальное снижение остроты зрения.
Диагностика
Постановка диагноза базируется на анамнестических сведениях, результатах объективного обследования и специфических методов диагностики. Как правило, прослеживается взаимосвязь между возникновением симптоматики и проведением инвазивных вмешательств. При объективном осмотре выявляется стойкий мидриаз. Специфические методы исследования включают:
• Визометрию. На поражённой стороне острота зрения равна 0. При обследовании другого глаза зрительная дисфункция не определяется. Своевременное оказание медицинской помощи позволяет восстановить остроту зрения в течение 2 часов.
• Офтальмоскопию. При осмотре глазного дна диск зрительного нерва имеет бледно-розовую окраску. Границы ДЗН чёткие. Сосуды резко сужены. При эмболии центральной артерии сетчатка бледная за счет спазма сосудов.
• Биомикроскопию глаза. При обследовании переднего сегмента глазного яблока видны расширенные зрачки. Патологические изменения со стороны конъюнктивы и роговицы отсутствуют. Прозрачность оптических сред глаза сохранена.
• УЗИ глаза. При травматическом генезе заболевания удаётся визуализировать ограниченное скопление крови в зоне поражения. Длина сагиттальной оси глазного яблока не превышает 27,3 Диаметр ДЗН в пределах 2-2,5.
Лечение
Тактика лечения определяется этиологией заболевания. При травмировании зрительного нерва с образованием гематомы необходимо проведение хирургического вмешательства. В ходе операции выполняется эвакуация сгустков крови. Если в основе болезни лежит спастическое сокращение сосудов, пациентам показано консервативное лечение, которое сводится к назначению:
• Гормональных средств. Медикаменты способны устранить явления отека в области ДЗН и купировать вторичную воспалительную реакцию при травматическом происхождении патологии. Рекомендуется ретробульбарное введение глюкокортикостероидов (преднизолон).
• Никотиновой кислоты. Применяется с целью расширения мелких кровеносных сосудов и улучшения микроциркуляции. Ниацин оказывает слабое антикоагулянтное действие и повышает фибринолитическую активность крови.
• Спазмолитиков. Лекарственные средства позволяют расширить спазмированные сосуды сетчатки и купировать симптоматику острой ишемии. Доказана эффективность использования в лечении пациентов с височным артериитом.
• Заменителей плазмы. Показано внутривенное введение раствора декстрана на изотоническом растворе натрия хлорида. Назначение плазмозаменителей оправдано, если преходящая слепота возникла из-за некорректной дозировки анестетиков.
• Мембраностабилизирующих средств. Применяется аденозин, который обладает противоишемическим эффектом. Препарат улучшает показатели гемодинамики и снижает потребность в кислороде, оказывает вазодилататорный эффект.
Прогноз
При спастическом происхождении болезни прогноз для жизни и трудоспособности благоприятный. В случае травматизации зрительного нерва возможна необратимая потеря зрительных функций.
Профилактика
Для профилактики развития патологии при проведении оперативного вмешательства на полости носа у лиц, страдающих миопией, в анестетик добавляют адреналин в низкой концентрации. Пациентам, входящим в группу риска возникновения тромбоэмболических осложнений, необходим контроль показателей липидограммы и общего анализа крови. Следует принимать антиагрегантные и противолипидемические средства. Два раза в год рекомендовано проходить осмотр у офтальмолога с обязательным выполнением офтальмоскопии и визометрии.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
