Код мкб перелом нижнего конца лучевой кости
Содержание
- Описание
- Дополнительные факты
- Классификация
- Патогенез
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
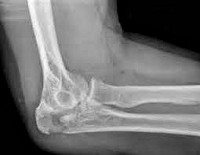
Название: S52,5 Перелом нижнего конца лучевой кости.

S52.5 Перелом нижнего конца лучевой кости
Описание
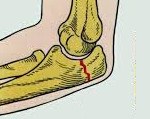
Перелом локтевого отростка. Нарушение целостности локтевого отростка в результате травматического воздействия. Обычно образуется при прямом механизме травмы – падении на локоть или ударе по задней поверхности сустава. Проявляется отеком, болезненностью, кровоизлиянием и ограничением движений. Для подтверждения диагноза назначают рентгенографию. Лечение переломов без смещения консервативное. При переломах со смещением требуется операция – чрескостный шов, фиксация отломка при помощи металлоконструкции или резекция локтевого отростка.
Дополнительные факты
Перелом локтевого отростка – достаточно распространенное повреждение. Такие травмы составляют около 1% от общего числа переломов костей конечностей и 6-30% от общего числа внутрисуставных переломов локтевого сустава. Чаще выявляются у людей молодого и среднего возраста. У детей в возрасте до 10 лет наблюдаются очень редко. В большинстве случаев сопровождаются смещением отломков и образованием диастаза между локтевой костью и «оторвавшимся» фрагментом локтевого отростка.
Обычно являются изолированным повреждением либо сочетаются с вывихом локтевого сустава и/или другими переломами костей предплечья. Реже наблюдаются сочетания с переломами костей конечностей, ЧМТ, переломами таза, переломами позвоночника, повреждением грудной клетки, повреждением почки, разрывом мочевого пузыря, тупой травмой живота Лечение переломов локтевого отростка осуществляют травматологи.
S52.5 Перелом нижнего конца лучевой кости
Классификация
В зависимости уровня травматология выделяет переломы верхушки, основания и середины локтевого отростка, в зависимости от характера повреждения – простые, косые, поперечные и оскольчатые повреждения. В некоторых случаях могут возникать переломы с элементами компрессии, в этом случае сминается участок губчатой кости, из которой состоит локтевой отросток. Возможны закрытые и открытые повреждения со смещением либо без смещения фрагментов. Большинство переломов – внутрисуставные.
Классификация.
• Тип 1 или повреждения без смещения. Тип 1А (неоскольчатый), тип 1В (оскольчатый).
• Тип 2 или стабильные повреждения со смещением. Тип 2А (неоскольчатый), тип 2В (оскольчатый). Смещение фрагмента составляет более 2-3 мм, при этом сохраняется стабильность костей предплечья относительно плеча. Коллатеральные связки не повреждены.
• Тип 3 или нестабильные повреждения со смещением. Тип 3А (неоскольчатый) и тип 3В (оскольчатый). Относятся к категории подвывихов или переломовывихов.
Патогенез
Более чем в 90% случаев повреждение локтевого отростка является следствием прямой травмы – падения на заднюю поверхность согнутого локтевого сустава или прямого удара в область локтевого отростка. Реже возникает при непрямой травме – падении на руку при напряженной трехглавой мышце. В последнем случае образуются косые или поперечные повреждения с различной степенью смещения.
Симптомы
Больной жалуется на резкую боль в области локтевого отростка и придерживает полусогнутую больную руку здоровой, чтобы избежать случайных болезненных движений. При частичных разрывах сухожилия трицепса и повреждениях со смещением невозможно активное разгибание предплечья. Локтевой сустав отечен (преимущественно по задней поверхности), нередко выявляются кровоизлияния. Пальпация резко болезненна, в ряде случаев удается нащупать щель между костными фрагментами.
Для уточнения диагноза назначают рентгенографию локтевого сустава. Лучше всего такие переломы видны на боковых снимках при сгибании предплечья под углом 90 градусов. На рентгенограммах обычно четко определяется характер и количество отломков, а также величина диастаза между ними. Дополнительные исследования, как правило, не требуются. В отдельных случаях для детализации плотных структур больных направляют на КТ локтевого сустава. Переломы локтевого отростка могут сопровождаться повреждением локтевого нерва, поэтому при наличии неврологической симптоматики необходима консультация невролога.
Лечение
При повреждениях без смещения и со смещением, не превышающем 2-3 мм, возможно консервативное лечение – иммобилизация гипсовой лонгетой. Руку сгибают под углом 50-90 градусов, предплечье выводят в нейтральное положение. В первые дни назначают анальгетики. После спадания отека (через 5-6 дней) выполняют контрольную рентгенографию, при отсутствии вторичного смещения гипс циркулируют и сохраняют в течение 3 недель. Затем используют поддерживающую повязку и назначают ЛФК, постепенно наращивая нагрузку. Полная консолидация, как правило, наступает в течение 6-7 недель.
Отношение к физиотерапии при таких повреждениях у травматологов неоднозначное. Одни специалисты считают, что физиопроцедуры могут провоцировать образование оссификатов, другие полагают, что оссификация обусловлена не физиолечением, а первичной травмой. С учетом этого, физиотерапию назначают осторожно и не всегда. Возможно применение тепловых процедур (теплых ванн, парафина, озокерита), массаж мышц предплечья и плеча. На этапе реабилитации иногда используют механотерапию.
Повреждение локтевого отростка со смещением является показанием к операции. Хирургическое вмешательство осуществляется в условиях травмотделения. В зависимости от локализации и характера перелома может применяться обычный чрескожный шов лавсановой петлей или проволокой, восьмиобразный чрескожный шов, остеосинтез спонгиозным винтом, остеосинтез спицами в сочетании с восьмиобразной петлей, остеосинтез винтом в сочетании восьмиобразной петлей, остеосинтез пластиной и винтами или резекция проксимального отломка.
Последний способ используется при повреждениях у пожилых пациентов, а также при многооскольчатых и несросшихся переломах. Его преимуществом является устранение возможности несрастания фрагментов, недостатками – наличие небольшого косметического дефекта (отсутствие локтевого выступа под кожей) и некоторое снижение эффективности локтевого сустава. При наличии одного отломка обычно используют различные варианты петлевого чрезкожного шва, при оскольчатых повреждениях – пластины с винтами. Если приходится удалять мелкие отломки, остеосинтез сочетают с пластикой костным аутотрансплантатом.
После операции возможны два варианта. При остеосинтезе с использованием металлоконструкции гипс не накладывают, в течение 2-3 недель используют поддерживающую косыночную повязку, ЛФК начинают в зависимости от рекомендаций лечащего врача (зависит от выбранной оперативной методики). При резекции локтевого отростка на 3 недели накладывают заднюю лонгету. ЛФК начинают на 7-10 день, снимая повязку во время упражнений.
В процессе реабилитации стоит учитывать, что локтевой сустав – один из самых «капризных». Даже после непродолжительной иммобилизации в нем могут возникать ограничения движений. Он достаточно тяжело разрабатывается, срок полного восстановления может занимать несколько месяцев. Гарантией полной реабилитации является только упорство и регулярные занятия лечебной физкультурой в точном соответствии с рекомендациями врача и инструктора ЛФК.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Основные медицинские услуги
- Клиники для лечения
Названия
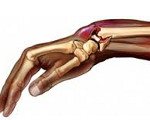
Название: Перелом лучевой кости.
Перелом лучевой кости
Описание
Перелом лучевой кости. Нарушение целостности лучевой кости в результате травматического воздействия. Является широко распространенной травмой, обычно образуется при падении на руку. Может возникать на любом уровне: в области головки и шейки луча, в нижней и средней трети. Наиболее распространенными являются переломы луча чуть выше запястья (в типичном месте). Проявляются отеком, болью, деформацией и ограничением движений. Для уточнения диагноза используется рентгенография, реже КТ. Лечение консервативное, при невозможности адекватной репозиции и тяжелых многооскольчатых переломах показана операция.
Дополнительные факты
Перелом лучевой кости – одно из самых распространенных повреждений опорно-двигательного аппарата. Обычно возникает при падении на руку. Может выявляться у лиц любого возраста и пола, однако, повреждения верхней части лучевой кости и переломы диафиза чаще обнаруживаются у детей, пациентов среднего и молодого возраста, а переломы луча в типичном месте – у пожилых. Такая разница обусловлена некоторыми различиями в механизме травмы, разным уровнем и характером двигательной активности, а также возрастными особенностями костно-мышечной системы.
Переломы лучевой кости могут быть изолированными или сочетаться с другими повреждениями. В травматологии чаще встречается сочетание переломов лучевой и локтевой кости. При нетипичном механизме травмы (автодорожных происшествиях, несчастных случаях на производстве, падениях с высоты) возможны сочетания с переломами других костей конечностей, переломами ребер, переломами позвоночника, переломами таза, ЧМТ, повреждением почки, повреждением грудной клетки, повреждением мочевого пузыря и тупой травмой живота. Лечение переломов луча осуществляют травматологи.
С учетом перечисленных анатомических особенностей выделяют несколько видов изолированных переломов луча и более сложных повреждений, при которых страдают как лучевая, так и локтевая кости. К числу изолированных травм относятся переломы шейки и головки луча, изолированные переломы диафиза и переломы дистальной части (переломы в типичном месте). Одновременное повреждение лучевой и локтевой кости наблюдается при переломе диафизов обеих костей предплечья и при повреждении Галеацци, которое представляет собой сочетание перелома луча в нижней или средней части диафиза с вывихом дистального конца локтевой кости в лучезапястном суставе.
Переломы головки и шейки лучевой кости.
Перелом лучевой кости в области головки обычно возникает в результате падения на вытянутую и немного отведенную руку. Составляет около 20% от общего числа травм локтевого сустава. В 50% случаев сочетается с повреждением других анатомических структур, в 10% случаев – с вывихом костей предплечья. Проявляется болью и припухлостью в области локтя. Боль усиливается при пальпации, попытке повернуть или согнуть руку. Крепитация не определяется. Для уточнения диагноза назначают рентгенографию локтевого сустава. Лечение обычно консервативное. При повреждениях без смещения накладывают гипс, при наличии смещения выполняют закрытую репозицию, а затем назначают контрольные снимки.
При неудовлетворительном результате контрольной рентгенографии осуществляют повторную репозицию с фиксацией головки спицей. Затем накладывают гипс, спицу удаляют через 2-3 нед. , иммобилизацию продолжают 4-5 нед. При многооскольчатых повреждениях и значительном разрушении головки показано хирургическое вмешательство – резекция головки или эндопротезирование головки с использованием силиконового протеза. Последний способ обычно применяется при лечении молодых пациентов.
Изолированные переломы диафиза лучевой кости.
Перелом лучевой кости в зоне диафиза возникает в результате удара по лучевой стороне предплечья и наблюдается достаточно редко. Симптоматика обычно стертая. В области повреждения возникает припухлость, пациенты жалуются на боль, усиливающуюся при ощупывании и движениях, особенно ротационных. Крепитация и патологическая подвижность, как правило, отсутствуют, поскольку отломки лучевой кости удерживаются целой локтевой костью и межкостной мембраной. Диагноз уточняют при помощи рентгенографии костей предплечья.
При повреждениях без смещения накладывают гипс сроком на 8-10 нед. При наличии смещения показана закрытая репозиция с последующей иммобилизацией в течение 8-12 нед. Если отломки не удается сопоставить (обычно бывает при внедрении мягких тканей между костными фрагментами), необходимо хирургическое вмешательство – остеосинтез лучевой кости пластиной или штифтом.
Повреждение Галеацци.
Описано итальянским хирургом Галеацци в первой половине двадцатого века. Представляет собой сочетание перелома лучевой кости и вывиха локтевой кости в лучезапястном суставе. Подобные повреждения составляют около 7% от общего количества переломов костей предплечья и образуются при падении на пронированную кисть. Сопровождаются болью в нижней и средней трети предплечья, выраженной припухлостью и образованием подкожных гематом. Движения в лучезапястном суставе ограничены.
Отличительными особенностями данной травмы являются частые сопутствующие повреждения нервов, развитие компартмент-синдрома (сдавления нервов, вен и артерий отечными мягкими тканями) и необходимость хирургического вмешательства для восстановления нормальных анатомических соотношений костей предплечья. Признаками, позволяющими заподозрить повреждение нервов, являются выпадение чувствительности и движений в области кисти. Усиливающееся напряжение мягких тканей, мучительная нарастающая боль и усиление боли при тяге за пальцы указывают на наличие компартмент-синдрома.
Диагноз выставляется на основании рентгенографии предплечья с захватом лучезапястного сустава. В сомнительных случаях выполняют сравнительные рентгенограммы обеих предплечий или назначают КТ кости. При подозрении на травму нервов и повреждение сосудов назначают консультации сосудистого хирурга и невролога. При компартмент-синдроме необходима немедленная фасциотомия. Лечение оперативное – открытая репозиция и остеосинтез лучевой кости пластиной. При необходимости дополнительно осуществляется фиксация головки локтевой кости спицей. Иммобилизацию продолжают 6-8 нед. , затем назначают реабилитационные мероприятия, включающие в себя ЛФК, массаж и физиотерапию. При застарелых повреждениях накладывают дистракционные аппараты.
Перелом лучевой кости в типичном месте.
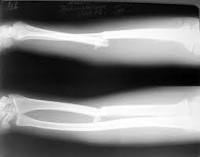
Переломы лучевой кости в типичном месте (чуть выше лучезапястного сустава) – самые распространенные переломы костей предплечья. Нередко наблюдаются у детей и у молодых людей, однако, чаще всего встречаются у лиц пожилого возраста, что обусловлено остеопорозом. Как правило, возникают при падении с опорой на вытянутую руку, могут сопровождаться или не сопровождаться смещением фрагментов. С учетом характера смещения выделяют две разновидности таких повреждений – переломы Коллеса и переломы Смита. При переломе Коллеса дистальный отломок смещается к тылу, при переломе Смита – к ладони. Кроме того, такие переломы могут быть внутрисуставными или внесуставными, открытыми или закрытыми.
Повреждение сопровождается резкой болью, отеком и кровоизлияниями. Возможна крепитация и патологическая подвижность. При смещении выявляется видимая деформация чуть выше сустава или в его проекции. Движения и пальпация резко болезненны. Диагноз подтверждают по результатам рентгенографии лучезапястного сустава. При сложных переломах и в ходе предоперационной подготовки может потребоваться проведение КТ лучезапястного сустава и МРТ. Лечение в подавляющем большинстве случаев консервативное.
При переломах лучевой кости без смещения накладывают гипс, при смещении проводят закрытую репозицию с последующим наложением гипсовой повязки. При необходимости для лучшего удержания отломков используют чрезкожную фиксацию спицами. Затем больного направляют на контрольную рентгенографию. При удовлетворительном стоянии отломков гипс сохраняют 4-5 нед. При неудаче репозиции осуществляют попытку повторного вправления. Если фрагменты не удалось сопоставить, показана операция.
Хирургическое вмешательство проводят в условиях стационара. Возможен остеосинтез дистального метаэпифиза лучевой кости пластиной или винтами. При сложных открытых переломах наложение металлоконструкций в области раны противопоказано, поэтому в таких случаях используют аппараты внешней фиксации. В послеоперационном периоде назначают УВЧ, обезболивающие и антибиотики. Срок начала реабилитационных мероприятий зависит от вида остеосинтеза. Стабильная фиксация пластиной позволяет начать ЛФК уже через неделю после операции, при других способах лечения разработку сустава откладывают на более поздние сроки.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Человеческий организм – это целостная структура, состоящая из взаимосвязанных между собой систем, которые и обеспечивают жизнедеятельность. Любое нарушение в работе любого органа влечет за собой определенные последствия. Рассмотрим подробнее, нарушения целостности костной ткани, основные симптомы и методы лечения. Речь пойдет о переломе предплечья, код по мкб 10 S 52.
Прежде всего определим, что данный участок человеческого скелета состоит из локтевой и лучевой кости, которые соединяются между собой межкостной мембраной. В результате травмы, может быть нарушена целостность как одной из названных костей, так и обеих. Перелом предплечья, в котором пострадали оба участка относится к разряду тяжелых травм. Существуют следующие виды переломов:
- открытый, с разрывом мягких тканей;
- закрытый, без разрыва кожи;
- со смещением, когда нарушается расположении сломанной кости относительно друг друга.
Согласно мкб 10, в зависимости от расположения травмы, ей присвоен определенный код. В этом же справочнике можно найти описание травмы, ее причины, основные симптомы и методы лечения.
Перелом костей предплечья в мкб 10, имеет специфические названия, в зависимости от месторасположения травмы, которым присвоен свой индивидуальный код.
Общие симптомы перелома, которые характерны при таких травмах, это:
- при нарушении целостности обеих костей (код S4 по мкб 10) возникает острая боль, отечность мягких тканей и гематомы на поврежденных участках. В случае перелома со смещением кости, визуально определяется изменение в строении предплечья. При попытке подвигать рукой можно услышать хруст сломанных костей. Движения при данной травме достаточно ограничены;
- при одиночных переломах (по мкб 10 это код S5, S52.00, S52.01, S52.10, S52.11) боль более терпима, а отечность тканей значительно ниже. Движение обломков поврежденной кости затруднено, благодаря тому, что вторая кость целая;
- довольно часто наблюдается явление, когда при переломе одной кости, происходит вывих суставного конца другой;
- нижний перелом лучевой кости (код S50, S 52.51 по мкб 10) сопровождается резкой болью, отдающей в кисть. Нижняя часть руки отекает и синеет, если произошло смещение, то наблюдается изменение в строении кисти. При данной травме двигательная активность пальцев полностью ограничивается, что не отражается на локтевом суставе. Если же расположение поврежденных костей относительно друг друга не нарушается, то диагностировать перелом визуально невозможно, для этого следует обратится в поликлинику и пройти обследование (рентген);
- в случае открытых переломов, ко всем вышеперечисленным симптомам добавляются кровотечение, повреждение мягких тканей, наличие кусочков кости в открытой ране. Согласно мкб 10, такие переломы имеют следующий код S01, S52.11, S52.21, S52.30, S52.41, S52.51, S52.61, S52.71, S52.81, S52.91.
Анатомическое строение
Для начала следует подробнее ознакомиться с анатомическим строением этой области. Рука человека в зоне предплечья разделяется на 2 основные части: локтевая и лучевая кость. Перелом левого предплечья код МКБ может сопровождаться повреждением одной или сразу обеих из них.
Также отдельно выделяют тело, верхнюю и нижнюю часть обеих костей. На локтевой присутствуют венечный и локтевой отростки, на лучевой – шиповидный. В нижней части формируется лучезапястный сустав, а проксимальной – локтевой.
Последствия
Последствия перелома лобковой кости бывают довольно серьезными.
Несмотря на высокий уровень оказания медицинской помощи, при лечении такого рода повреждений риск появления осложнений остается достаточно высоким
Возможные последствия травмы:
- удаление нижних конечностей,
- тугоподвижность тазобедренных и коленных суставов,
- деформация тазового кольца и углубления в области подвздошной кости,
- повреждения органов таза,
- уменьшение длины одной ноги,
- повреждения нервных окончаний, мышечных тканей и сухожилий,
- невозможность рожать детей естественным способом (для женщин).
Виды повреждений
Если подразумевается перелом предплечья, код по МКБ для него – S52. Существует отдельная классификация травм этой зоны.
Можно выделить такие их виды с соответствующей кодировкой:
| Вид травмы и фото | Медицинская кодировка |
| Закрытый перелом предплечья, код по МКБ 10: | К основной кодировке добавляется цифра 0 |
| Открытый | К основной кодировке добавляется цифра 1 |
| Перелом обеих костей предплечья, код МКБ: | Для диафизов – S52.4 Для нижних концов – S52.6 |
| Верхний конец локтевой кости | S52.0 |
| Верхний конец лучевой кости | S52.1 |
| Тело локтевой кости | S52.2 |
| Тело лучевой кости | S52.3 |
| Нижний конец лучевой кости | S52.5 |
| Нижний конец или головка локтевой кости | S52.8 |
| Множественные переломы, за исключением нижних концов и диафизов | S52.7 |
| Неуточненные | S52.9 |
Перелом предплечья со смещением по МКБ 10 и без также выделяются добавлением 0 или 1 к основному коду в установленном порядке цифр.
Разновидности переломов
Выделяют следующие типы переломов шиловидного отростка:
- Компрессионный перелом.
- Отрывной перелом шиловидного отростка.
Компрессионный перелом
Образуется от удара запястьем о лучевую кость, таким образом, что основная его сила приходится на ладьевидную кость. Сила удара оттягивает шиловидный отросток лучевой кости в наружную сторону и немного назад.
Знаете ли вы: Как лечить компрессионный перелом поясничного отдела позвоночника?
Так как ладьевидная кость непосредственно связана с шиловидным отростком, происходит линейный перелом в месте сочленения ладьевидной и полулунной костей. Данный перелом имеет вид небольшой трещины и характеризуется отсутствием смещенных отломков.
Отрывной перелом шиловидного отростка
Этот тип перелома встречается в медицинской практике достаточно редко. В этом случае, в отличие от компрессионного перелома, происходит полный отрыв костного элемента.
Травма происходит в результате падения на разогнутую в локте руку, при этом запястье резко смещается внутрь, либо происходит полный вывих лучезапястного сустава.
Помимо этих видов, выделяют перелом лучевой кости в типичном месте т.к. в результате этой травмы шиловидный отросток также может оторваться. Различают перелом шиловидного отростка лучевой кости без смещения и со смещением.
Перелом со смещением лучевой кисти в свою очередь бывает двух видов:
- разгибательный (перелом Коллеса),
- изгибающий (перелом Смита).
Также существует перелом шиловидного отростка локтевой кости, при котором на фото рентгенографии видна деформация контуров конца локтевой кости.
Причины травмы
Спровоцировать перелом костей предплечья (код МКБ 10 S52) могут разнообразные факторы. Чаще всего это травматические повреждения, хотя не исключается и патологическая природа нарушения целостности костной ткани.
Такое возможно при развитии заболеваний, влияющих на усвоение кальция и нарушение структуры кости. Чаще всего это онкология, остеопороз, остеомиелит.
При остеопорозе переломы предплечья могут возникать при незначительных травмах и даже при нажатии на конечность.
Среди причин травматической природы стоит выделить такие:
- падение;
- аварии;
- сдавление кости;
- неудачная ротация;
- сильный удар по руке;
- спортивная травма;
- подъем слишком большого веса;
- нарушение техники безопасности на работе;
- огнестрельное ранение.
Чаще всего от переломов страдают дети и пожилые люди. Однако, если для молодого организма такая травма не несет особой угрозы, так как она быстро заживает, для старшего поколения она может стать серьезной проблемы в связи с худшим протеканием регенеративных процессов.
Очень часто переломы предплечья встречаются у спортсменов и людей, увлекающихся активным отдыхом (велосипед, альпинизм, ролики). Большой процент травм приходится на время активного летнего отдыха и зимний период, когда появляется лед.
Реабилитация
После хирургической операции пациент находится в стационаре не менее десяти суток. На сроки выздоровления влияют такие факторы, как время обращения за помощью с момента получения травмы, место и характер перелома. Полное выздоровление после перелома костей лицевого скелета наступает в среднем через месяц. В этот период должны быть исключены повышенные нагрузки, пациенту назначают кальцинированную диету. После выздоровления пациент по назначению врача некоторое время может принимать сосудосуживающие назальные препараты.
Симптомы и признаки
Распознать перелом левого предплечья по МКБ 10 может только специалист. Тем не менее, можно самостоятельно выявить наиболее характерные симптомы травмы. Именно их активное проявление является поводом для немедленного обращения в травматологию.
Признаки перелома предплечья выражаются в следующем:
- сильная боль, особенно при попытке прощупать руку, напрячь или совершить ею какое-либо движение;
- припухлость в месте возможного перелома;
- появление гематомы;
- онемение;
- невозможность нормально пошевелить пальцами;
- ограничение подвижности локтевого или лучезапястного сустава;
- изменение формы конечности;
- кровотечение и просматривание обломков кости при открытой ране.
Ни в коем случае нельзя терпеть боль и полагаться на то, что это лишь ушиб и все само собой скоро пройдет. В некоторых случаях симптомы ушиба и перелома действительно схожи, но при серьезных травмах промедление может привести к ряду осложнений.
Риски
Лечение перелома лицевой кости может привести к появлению отека, боли, кровоподтекам, кровотечениям и инфекции. После операции могут остаться рубцы. В ходе лечения могут быть повреждены близлежащая ткань и нервы, что приведет к онемению. При проведении операции могут быть повреждены носовые пазухи. Даже при хирургическом вмешательстве возможно сохранение асимметрии лица, изменения зрения. Костные и тканевые трансплантаты могут сдвинуться с места, и тогда потребуется еще одна операция. Пластины и винты, используемые для фиксации костей, могут стать источником заражения или нуждаться в замене. Существует также риск образования тромбов.
Последствиями переломов лицевой кости без лечения могут стать асимметрия лица, боли в лице, глазах или слепота. Кровотечение может блокировать дыхательные пути, затрудняя дыхание. Также возможно кровоизлияние в мозг, что может привести к судорогам и быть опасным для жизни.
Первая помощь и диагностика
В любом случае важно как можно скорее обратиться за медицинской помощью.
Для того чтобы до момента оказания профессиональной помощи не нанести вред пострадавшему, необходимо усвоить такие правила:
- не пытайтесь вправить кость самостоятельно;
- ограничьте любые движения рукой;
- при наличии сильного кровотечения необходимо наложить жгут выше раны;
- при сильной боли рекомендуется принять (или уколоть) обезболивающее;
- приложите что-нибудь холодное к поврежденному месту.
- зафиксируйте руку с помощью шины или просто примотайте ее к телу в согнутом положении.
Дальнейший осмотр должен проводить профильный врач. Диагностика заключается не только в физикальном обследовании, но и проведении специальных мероприятий.
Основным из них является рентгенография, так как на снимке отчетливо видны дефекты костной ткани. Для более точного изучения структуры кости назначается томография.
Профилактика
После лечения любого вида подвывиха врачом могут быть рекомендованы профилактические меры. Если у детей подвывих локтевой или бедренный, их необходимо вправить.Перелом лодыжки лечится достаточно просто. За исключением бедренных суставов. Такие заболевания часто вынуждают одевать на ребенка специальные стремена, которые находятся на малыше достаточно долго.
Плечевой, локтевой, врожденный, застарелый подвывихи у детей лечатся проще. Их достаточно вправить, а дальше выполнять рекомендации врача, включить в режим дня упражнения ЛФК. У детей все суставы еще не закостенели, они состоят, в основном, из хрящей, поэтому лечить их не так сложно. Если, конечно, не идет речь про бедренный подвывих (МКБ-10).
У взрослых лечение проходит гораздо серьезнее и сложнее. Если у ребенка диагностируется врожденный подвывих или подвывих произошел в первые четыре года, то исправить это возможно. Дальше, когда суставы развиваются и становятся прочнее, то лечить сложнее. Иногда даже сустав могут предложить заменить имплантантом.
Не менее важно составить правильный рацион питания. Это пища, богатая кальцием и коллагеном. Отсутствие вредных привычек у взрослых, активный образ жизни.
Способы иммобилизации
Очень важно правильно зафиксировать поврежденную конечность, чтобы ослабить проявление болевого симптома и не допустить смещения отдельных фрагментов. Перелом костей предплечья (код по МКБ 10 S52) предусматривает фиксацию руки в области лучезапястного и локтевого сустава, в зависимости от локализации места повреждения.
При трещинах диафиза достаточно эластичной повязки. Полноценные переломы требуют наложения гипса. Охватывается зона от пальцев кисти, с сохранением их подвижности, до локтя. Иногда гипсуется и локтевой сустав, для чего рука должна находиться в согнутом положении.
Для удобства предусмотрено использование специальных поддерживающих повязок и сумок. Их цена невысока, и они существенно удобнее отреза бинта, так как не пережимают руку и равномерно поддерживают ее по всей длине предплечья. В продаже имеются мягкие тканевые модели и более жесткие, на подобие ортезов.
При наличии смещения в некоторых случаях требуется дополнительная фиксация кости. Для этого используют спицы Киршнера, разнообразные скобы и пластины. Последние устанавливаются посредством проведения полноценной операции.
При множественных сочетанных сложных переломах костные ткани фиксируют при помощи спиц.
Фиксирующие конструкции устанавливают посредством оперативного вмешательства.
Общая информация
Краткое описание
Перелом нижней челюсти — повреждение нижней челюсти с нарушением ее непрерывности, характеризующееся повреждением околочелюстных мягких тканей, нарушением функций жевания, глотания, речи [1, 2].
I. ВВОДНАЯ ЧАСТЬ
Название протокола – Перелом нижней челюсти со смещением отломков Код протокола
Код(ы) МКБ-10 S02.6 Перелом нижней челюсти S02.60 Перелом альвеолярного отростка нижней челюсти S02.61 Перелом тела нижней челюсти S02.62 Перелом мыщелкового отростка S02.63 Перелом венечного отростка S02.64 Перелом ветви S02.65 Перелом симфиза (срединный) S02.66 Перелом угла S02.69 Перелом нижней челюсти неуточненной локализации
Сокращения АЛТ – аланинаминотрансфераза, АСТ – аспартатаминотрансфераза, ВИЧ – Вирус иммунодефицита человека, СОЭ – скорость оседания эритроцитов, ЭКГ – электрокардиограмма, Er – эритроциты, Hb – гемоглобин, Hbs Ag – антигены к вирусу гепатита В, L – лейкоциты,
Дата разработки протокола – апрель 2013 г. Категория пациентов – пациенты с переломом нижней челюсти. Пользователи протокола: врачи – челюстно-лицевые хирурги.
Методы лечения
Методика лечения подобных повреждений схожа с другими видами переломов. Трудность заключается лишь в том, что травмированная конечность создает неудобства в повседневной жизни. К тому же человек рефлекторно пытается задействовать ее, например, при переодевании, в быту и т. д.
Если имеется неосложненный закрытый перелом предплечья (МКБ 10 S52.0), зачастую достаточно консервативного лечения. Основное его направление – соблюдение режима и прием медикаментов.
На начальных этапах необходимо максимально ограничить движения рукой и исключить нагрузку на нее. Для облегчения боли могут быть назначены анальгетики. Дополнительно рекомендуется принимать препараты кальция для ускорения сращивания кости.
Чтобы оказать положительное влияние на процессы регенерации тканей и формирования правильной остеоидной мозоли, в дальнейшем врач назначает физиопроцедуры: электрофорез, магнитотерапию и т. д.
В домашних условиях также можно воспользоваться некоторыми народными рецептами. Так, при переломах полезно употреблять толченую яичную скорлупу, пить отвары зверобоя, хвоща, ромашки и принимать внутрь мумие. Также полезно делать компрессы с глиной, окопником и живокостом.
Хирургическое вмешательство
В отдельных случаях травмы предплечья требуют хирургического вмешательства. Показаниями к проведению операции могут стать:
- наличие крупных отломков, требующих выполнения хирургической репозиции;
- осколчатый перелом;
- существенные смещения фрагментов кости;
- повреждения сустава.
Если имеется перелом обеих костей предплечья по МКБ, повышается вероятность необходимости оперативного вмешательства. Рука может оказаться деформированной, а неправильное сращение костей чревато не только визуальным дефектом, но и нарушением функционирования.
Для соединения смещенных отломков проводится их репозиция и последующий остеосинтез. Для восстановления локтевой кости применяют разнообразные фиксаторы из медицинских сплавов: стержни, специальные гвозди и т. д. Лучевая кость соединяется с помощью пластин. Менее травматичным методом для мягких тканей является установка спиц Киршнера.
Реабилитация
Для полноценного выздоровления может потребоваться от 1 до 3 месяцев, в зависимости от возраста пациента, крепости организма и степени сложности травмы. После 2 — 3 недель в некоторых случаях уже можно снимать гипс, но для предотвращения осложнений важно соблюдать определенные правила в реабилитационном периоде, который может занять несколько месяцев.
Инструкция по восстановлению после перелома предплечья:
- Не перегружайте руку. Большие нагрузки будут противопоказаны еще несколько месяцев, увеличивать их нужно постепенно, разрабатывая поврежденную конечность с помощью специальных упражнений.
- Питайтесь полноценно. Полезная еда, богатая минералами и витаминами,
