Код мкб отек дислокация головного мозга
Рубрика МКБ-10: G93.6
МКБ-10 / G00-G99 КЛАСС VI Болезни нервной системы / G90-G99 Другие нарушения нервной системы / G93 Другие поражения головного мозга
Определение и общие сведения[править]
Отек мозга представляет собой возрастание количества внутриклеточной и/или внеклеточной жидкости, приводящее к увеличению объема мозга и развитию внутричерепной гипертензии.
Этиология и патогенез[править]
В зависимости от патогенеза выделяют несколько основных типов отека мозга:
• Вазогенный отек
Характеризуется увеличением объема внеклеточной жидкости. В норме ГЭБ непроницаем для натрия, и поступление этого иона во внутриклеточное пространство возможно только при помощи активного транспорта K+-Na+ АТФазой. Основной механизм формирования вазогенного отека — нарушение функции ГЭБ. При этом работа K+-Na+ АТФазы может не нарушаться. При повреждении ГЭБ происходит свободная диффузия натрия и других органических осмотически активных веществ в интерстициальное пространство мозга с привлечением свободной воды.
• Цитотоксический отек
Характеризуется увеличением объема внутриклеточной жидкости при сохранном ГЭБ. Основная причина формирования цитотоксического отека — нарушение функции натрий-калиевого насоса, обусловленное дефицитом энергии. При этом проницаемость ГЭБ может быть не нарушена. Основная причина развития цитотоксического отека — ишемия ткани мозга.
• Осмотический отек
Возникает при выраженной контузии вещества головного мозга, сопровождающейся массивным повреждением клеток мозга и ГЭБ и повышением осмоляльности в зоне поражения. Повышение осмоляльности в сочетании с нарушением ГЭБ приводит к привлечению воды и отеку зоны ушиба мозга.
• Интерстициальный отек
Наблюдается при развитии гидроцефалии и характеризуется увеличением объема интерстициального пространства вследствие нарушения оттока цереброспинальной жидкости. При данной форме отека мозга функция клеток мозга и ГЭБ сохранена.
В последнее время при обсуждении патогенеза отека мозга все большее внимание уделяют аквапоринам 4-го типа. Аквапорины 4-го типа — это специальные каналы, локализующиеся в астроцитах и отвечающие за транспорт воды. В экпериментальных исследованиях показано, что животные, у которых отсутствуют аквапорины 4-го типа, по-разному реагируют на различные виды отека мозга. Они лучше переживают цитотоксический отек и хуже — вазогенный.
Клинические проявления[править]
Отек мозга: Диагностика[править]
Дифференциальный диагноз[править]
Отек мозга: Лечение[править]
Коррекция внутричерепной гипертензии — одна из важнейших задач интенсивной терапии больных с поражением головного мозга, находящихся в критическом состоянии.
Для снижения повышенного ВЧД используют пошаговый подход.
• Выполняют компьютерную томографию головного мозга для исключения причин повышения ВЧД, требующих хирургической коррекции. При наличии вентрикулярного катетера проводят контролируемый сброс цереброспинальной жидкости. Следует учитывать, что удаление цереброспинальной жидкости — временная мера коррекции ВЧД, которая не приводит к улучшению оксигенации и метаболизма головного мозга.
• Обеспечивают возвышенное положение головного конца кровати (15-30°). Использование данной методики позволяет улучшить венозный отток от головного мозга и снизить ВЧД.
• Коррегируют гипертермию. Под гипертермией понимают повышение «ядерной» температуры тела до 38,3 °С и более. Температура головного мозга превышает «ядерную» температуру на 0,32-1,9 °С. Повышение температуры тела на 1 °С увеличивает метаболическую потребность мозга на 8% и приводит к нарастанию внутричерепного объема крови и повышению ВЧД. Повышение температуры всего на несколько градусов может очень быстро истощить резервы травмированного мозга. Основная причина повышения ВЧД при развитии гипертермии — увеличение МК и внутричерепного объема крови. У больных с внутричерепной гипертензией следует поддерживать «ядерную» температуру ниже 38 °С. Снижение температуры мозга всего на 1 °С приводит к значимому уменьшению ВЧД. Для коррекции гипертермии используют как медикаментозные, так и физические методы охлаждения. Хорошо зарекомендовали себя специальные охлаждающие водяные матрасы.
• Осуществляют седативную терапию. В условиях повышенного ВЧД и сниженной краниоцеребральной податливости наличие двигательного возбуждения или борьба больного с аппаратом ИВЛ может привести к повышению внутригрудного давления и давления в яремных венах, что, в свою очередь, вызовет дальнейшее увеличение ВЧД. В связи с этим грамотная седация — один из ключевых факторов контроля ВЧД. У больного с поражением головного мозга восходящий поток болевой импульсации провоцирует формирование дополнительных очагов возбуждения в подкорковых областях. С одной стороны, в условиях сниженного порога судорожной готовности головного мозга это может спровоцировать появление судорог. С другой стороны, это вызовет локальное повышение метаболизма в зоне проекции болевой чувствительности, что будет способствовать расширению зоны первоначального повреждения. Вот почему многокомпонентная аналгезия и обязательная анестезия при любых манипуляциях с пациентом — обязательный компонент базовой терапии, особенно у пациентов с угнетенным сознанием. Основные препараты, применяемые для проведения седативной терапии и аналгезии — пропофол, опиоиды и бензодиазепины.
• Купируют судороги. Развитие фокальных и вторично генерализованных эпилептических припадков в остром периоде ОЦН наблюдается у 3-4% больных. Возникновение судорожного синдрома увеличивает метаболизм мозга и приводит к повышению ВЧД. Для купирования судорог чаще всего используют бензодиазепины [10-20 мг (0,2-0,5 мг/кг) внутривенно болюсно и затем повторно 10 мг внутривенно или внутримышечно] или вальпроевую кислоту (5-15 мг/кг в сутки). При серии эпиприпадков или эпистатусе используют повторные внутривенные введения бензодиазепинов в дозах до 0,5 мг/кг или вальпроевую кислоту (10 мг/кг внутривенно в течение 3-5 мин и 0,6 мг/кг в виде внутривенной инфузии до 2500 мг/сут). При неэффективности данной терапии больного вводят в барбитуровый наркоз при помощи внутривенной инфузии тиопентала натрия (до 5-6 г/сут).
• Используют гиперосмолярные растворы. Введение гиперосмолярных растворов — наиболее распространенный метод нехирургической коррекции внутричерепной гипертензии. Использование подобных препаратов приводит к возникновению временного градиента осмотического давления между плазмой крови и интерстициальным пространством мозга, вызывая перемещение жидкости во внутрисосудистое пространство. Для снижения ВЧД можно применять маннитол, гипертонические растворы хлорида натрия и комбинацию гипертонического хлорида натрия с коллоидными препаратами. Наиболее часто для коррекции ВЧД применяют болюсное введение маннитола в дозе 0,25-1 г/кг массы тела. Следует отметить, что маннитол накапливается в клетках головного мозга и ЦСЖ, в связи с чем его повторные введения могут приводить к развитию феномена отдачи (ребаунд-эффект). Возможные осложнения при использовании маннитола — сердечная недостаточность, гиперкалиемия, почечная недостаточность и гиперосмолярный синдром. В последнее время с целью снижения ВЧД активно применяют гипертонические растворы хлорида натрия. Данные препараты изначально использовали не в целях снижения ВЧД, а для малообъемной реанимации у пациентов с геморрагическим шоком. По сравнению со стандартной противошоковой терапией малообъемная реанимация обеспечивает быстрое восполнение внутрисосудистого объема жидкости и приводит к увеличению сердечного выброса, артериального давления и улучшению микроциркуляции. Для увеличения продолжительности гемодинамических эффектов были созданы комбинации гипертонических растворов хлорида натрия с коллоидными препаратами. Добавление коллоида способствует продолжительному удержанию жидкости в сосудистом русле и создает дополнительное онкотическое давление. В настоящее время в России известна комбинация 7,2% раствора хлорида натрия с гидроксиэтилкрахмалом. Помимо снижения ВЧД введение гипертонических растворов хлорида натрия приводит к улучшению оксигенации и метаболизма головного мозга. По нашим данным, гиперосмолярные растворы по-разному влияют на метаболизм мозга. Введение 15% раствора маннитола не приводит к улучшению церебрального метаболизма, а использование раствора ГиперХАЕС сопровождается выраженным улучшением метаболизма головного мозга в виде значительного увеличения концентрации глюкозы и пирувата в интерстициальной жидкости как интактного, так и пораженного вещества головного мозга. При применении гиперосмолярных растворов необходимо тщательно контролировать осмоляльность плазмы крови. Необходимо учитывать, что повышение осмоляльности до уровня более 320 мОсм/кг способствует развитию почечной недостаточности. Осмотический диурез, вызванный маннитолом и гипертоническими растворами натрия хлорида, может привести к гипотонии, особенно у пациентов с исходной гиповолемией. В связи с этим следует учитывать, что наиболее продолжительный эффект на ВЧД и системную гемодинамику оказывает комбинация гипертонического хлорида натрия с гидроксиэтилкрахмалом.
• Вводят барбитураты. Барбитураты вызывают снижение МК и угнетают церебральный метаболизм, а при использовании в высоких дозах могут уменьшать внутричерепной объем крови и снижать ВЧД. Однако применение барбитуратов может сопровождаться выраженной артериальной гипотензией и снижением ЦПД. Таким образом, при осуществлении данного вида терапии необходимо тщательно мониторировать гемодинамику и поддерживать ЦПД в необходимых пределах.
• Осуществляют управляемую гипотермию. Гипотермия — один из перспективных методов терапии внутричерепной гипертензии, рефрактерной к консервативным методам терапии. Умеренное снижение температуры головного мозга угнетает церебральный метаболизм, что, в свою очередь, может привести к уменьшению МК, внутричерепного объема крови и ВЧД. Нужно учитывать, что охлаждение больного до температуры 32-34 °С необходимо проводить очень быстро (в течение 30-60 мин), а согревание — очень медленно (0,2-0,3 °С/ч).
• Выполняют декомпрессивную краниотомию. Этот метод используют при неэффективности консервативных мероприятий в течение 6-12 ч с момента развития внутричерепной гипертензии. При выполнении декомпрессивной краниотомии необходимо стремиться к формированию достаточно большого костного дефекта и осуществлять свободную пластику твердой мозговой оболочки.
В связи с недоказанностью эффекта глюкокортикоиды не используют в терапии внутричерепной гипертензии у больных с ОЦН.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Нейрореаниматология [Электронный ресурс] : практическое руководство / В. В. Крылов [и др.]. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2016. — (Серия «Библиотека врача-специа листа»). — https://www.rosmedlib.ru/book/ISBN9785970436059.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Азаметония бромид
- Дексаметазон
- Маннитол
- Метилпреднизолон
- Преднизолон
- Трометамол
- Фуросемид
Источник
Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: G93,5 Сдавление головного мозга.

Сдавление головного мозга гематомой
Описание
Сдавление головного мозга (син. Компрессия головного мозга) — сочетание признаков повышенного внутричерепного давления с очаговыми неврологическими симптомами, обусловленное наличием в полости черепа объемного образования (например, опухоли, гематомы). Сдавление (компрессия) головного мозга отмечается у 3-5% пострадавших.
Причины
Среди причин, вызывающих сдавление мозга, на первом месте стоят внутричерепные гематомы (эпи-, субдуральные, внутримозговые, внутрижелудочковые). Далее следуют вдавленные переломы костей черепа, очаги размозжения мозга, нарастающий отек-набухание головного мозга, острые субдуральные гидромы, возникающие в результате разрыва субарахноидальных цистерн, чаще — основания мозга, и быстрого накопления спинномозговой жидкости в субдуральном пространстве, пневмоцефалия воникновение воздуха в полость черепа, возникающее при переломе основания черепа (решетчатого лабиринта). В последнем случае образуется клапанный механизм, при чиханье, кашле, натуживании воздух нагнетается в полость черепа.
Патогенез
Сдавление головного мозга характеризуется жизненно опасным нарастанием через различный промежуток времени после травмы или непосредственно после нее общемозговых симптомов. Сдавление мозга характеризуется объемным скоплением жидкой или свернувшейся крови, спинномозговой жидкости или воздуха под оболочками. Это вызывает местное и общее сдавление вещества со смещением срединных структур мозга, деформацией и сжатием желудочков, ущемлением ствола.
Сдавление головы — особый вид травмы, возникающий в результате последовательного воздействия динамической (кратковременной) или статической (длительной) механической нагрузки.
Он характеризуется повреждениями мягких покровов головы, черепа и мозга. Более точным является термин «длительное сдавление головы» (минуты, часы, сутки) в отличие от менее значимого кратковременного сдавления головы (секунды).
Длительное сдавление головы встречается у пострадавших вследствие землетрясений, взрывов и обвалов в шахтах и рудниках. Для адекватной и однозначной оценки клинических форм черепно-мозговых травм необходимо правильно квалифицировать нарушения сознания.
Симптомы
Сдавление (компрессия) головного мозга характеризуется нарастанием через тот или иной промежуток времени после травмы либо непосредственно после нее общемозговых симптомов (появление или углубление нарушений сознания, усиление головной боли, повторная рвота, психомоторное возбуждение ), очаговых (появление или углубление гемипареза, одностороннего мидриаза, фокальных эпилептических припадков и ) и стволовых симптомов (появление или углубление брадикардии, повышение АД, ограничение взора вверх, тоничный спонтанный нистагм, двусторонние патологические знаки и ).
В зависимости от формы повреждения (сотрясение, ушиб мозга различной степени), на фоне которой развивается травматическое сдавление головного мозга, светлый промежуток перед нарастанием жизненно опасных проявлений может быть развернутым, стертым либо отсутствует.
Симптомы сдавления головного мозга без сопутствующего ушиба его в начальных стадиях протекает легче и имеет несколько отличную характеристику за счет более отчетливой динамики неврологической симптоматики, когда клинический синдром сдавления мозга развивается не остро в момент травмы, а развивается постепенно. В первый период после травмы наблюдаются клинические проявления, характерные для легкой черепно-мозговой травмы, затем на протяжении периода от нескольких часов или даже дней наблюдается относительное благополучие, после чего состояние и самочувствие вновь ухудшаются, может развиться потеря сознания, усиливается головная боль, развивается психомоторное возбуждение, усиливается астено-вегетативный синдром. По мере формирования внутричерепной гематомы и развития декомпенсации зти явления нарастают, за счет раздражения коры головного мозга нередко развивается эпилептический приступ, повторные рвоты, на стороне компрессии сужение (?) зрачка, замедление пульса. На этом фоне постепенно углубляются нарушения сознания и усили вается симптоматика очагового поражения мозга. В начальном периоде компрессии мозга отмечается тахипноэ, сменяющееся через несколько часов брадипноэ, вплоть до появления патологического дыхания за счет дислокационного синдрома. На вторые — третьи сутки при формировании внутричерепной гематомы на глазном дне могут быть выявлены признаки застоя дисков зрительных нервов, иногда больше на стороне компрессии. Более отчетливо определяются менингеальные симптомы. При несвоевременности оказания помощи развивается терминальное состояние, характеризующееся грубыми дислокационными явлениями с резким нарушением витальных функций. Виды внутричерепных гематом.
Виды внутричерепных гематом.
Эпидуральные гематомы чаще формируются при локальной травме на фоне легкого ушиба мозга пли ушиба средней тяжести.
Субдуральные и внутримозговые гематомы развиваются, как правило, на фоне ушиба мозга средней тяжести или тяжелого его ушиба.
Пневмоцефалия свидетельствует о переломе основания черепа.
Сдавления вдавленными переломами могут быть ограниченными и распространенными. Они возникают на фоне ушиба головного мозга средней тяжести или тяжелого его ушиба.
Сдавление головного мозга нарастающим отеком мозга, как правило, наблюдается при тяжелой черепно-мозговой травмы.
Внутричерепные гематомы бывают острыми (проявляющимися в течение первых 3 сут), подострыми (в течение 4-14 сут) и хроническими (через 2 нед после травмы). При хронической гематоме вокруг кровоизлияния формируется капсула.
Эпидуральная гематома. Травматическое кровоизлияние локализуется между внутренней поверхностью кости черепа и твердой мозговой оболочкой. Механизм травмы импрессионный.
Источниками кровотечения могут быть:
- средняя оболочечная артерия, проходящая в дупликатуре твердой мозговой оболочки. Разрыв артерии происходит в борозде на месте пересечения ее с линией перелома. Надрыв стенки сосуда может произойти и в результате деформации кости;
- оболочечные вены, синусы, вены диплоэ.
Эпидуральные гематомы характеризуются триадой симптомов:
1. Наличием светлого промежутка;
2. Мидриазом и птозом на стороне гематомы;
3. Пирамидной недостаточностью преимущественно.
Основным признаком нарастания внутричерепного давления является углубление степени нарушения сознания (вялость, оглушение, психомоторное возбуждение, сопор и кома в поздней стадии).
Появляются вегетативные нарушения, обусловленные нарастанием внутричерепного давления и гипоксией мозга — изменение пульса, артериального давления, расстройства дыхания. Оно учащается, а в стадии декомпенсации — угнетается, появляются поверхностное дыхание и периодическое дыхание по типу Чейна-Стокса и.
Вследствие повышения внутричерепного давления и дислокации ствола рефлекторно возбуждаются ядра блуждающего нерва — появляется брадикардия. Пульс урежается до 50 — 60 в 1 мин, как правило, он напряженный, хорошего наполнения.
Постоянный уровень кровотока в условиях повышения внутричерепного давления и гипоксии мозга поддерживается за счет рефлекса Кушинга (повышение артериального давления на 20-30 мм и более).
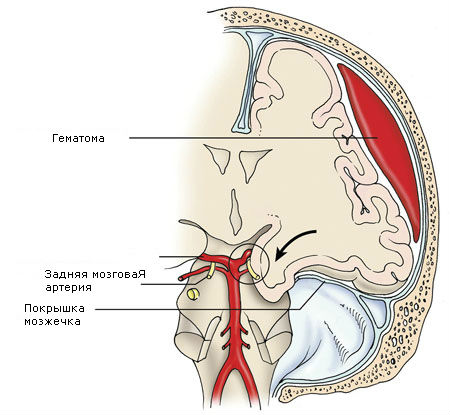
При дальнейшем нарастании гематомы, распространении отека и набухания мозга смещаются и ущемляются стволовые образования (височно-тенториальное, позже — затылочно-дуральное вклинения).
Развиваются мезенцефально-стволовые симптомы: мидриаз, отсутствие реакции зрачка на свет, парез взора кверху, симптом Гертвига — Мажанди. Могут быть горметонические судороги, тонус мышц иногда повышается до степени децеребрационной ригидности, появляется тетрапарез. Среднемозговой синдром развивается чаще всего вследствие височно-тенториального вклинения, дислокации и ущемления ствола мозга в отверстие мозжечкового намета. При дальнейшей дислокации появляются «плавающие» движения глазных яблок, развиваются кома, тонические судороги, нарастают нарушения дыхания и гемодинамики, наблюдается гипертермия.
В дальнейшем снижаются мышечный тонус, дыхательная и сердечно-сосудистая деятельность, пульс становится частым и слабым, артериальное давление снижается, что свидетельствует об ущемлении ствола в большом затылочном отверстии (аксиальное смещение ствола).
Диагностика эпидуральных гематом на догоспитальном этапе основывается на выяснении таких факторов:
1. Механизма травмы;
2. Динамики неврологической симптоматики- общемозговой и очаговой, нарушения сознания и вегетативных функций — пульса, артериального давления, дыхания;
3. Обнаружения боли при перкуссии черепа;
4. Анталгической позы (больной лежит на стороне гематомы);
5. Наличия менингеальных симптомов;
6. Наличия перелома костей свода черепа, пересекающего борозды оболочечных сосудов;
7. Припухлости по ходу переломов в височной области.
Данные компьютерной и магнитно-резонансной томографии, а также каротидной ангиографии подтверждают диагноз.
Гематомы задней черепной ямки бывают редко и обычно образуются при тяжелой травме задних отделов головы.
Местом приложения травмирующего агента чаще бывает шейно-затылочная область, где и определяется перелом затылочной кости.
Объем гематом обычно небольшой (до 30 мл) из-за малых размеров субтенториального пространства.
Рано возникают окклюзионная гидроцефалия, стволовые нарушения.
Источником эпидуральных гематом часто является венозное кровотечение из поперечного синуса, что обусловливает подострое течение гематом. Нередко они имеют супратенториальное распространение.
Для эпидуральных гематом задней черепной ямки характерны следующие клинические признаки:
1. Отек и уплотнение мягких тканей в шейно-затылочной области. При краниографии выявляют перелом затылочной кости.
2. Локальная боль в шейно-затылочной области, которая резко усиливается при перемене положения головы.
3. Тенденция к фиксированному положению головы: больной, как правило, лежит на стороне гематомы.
4. Отчетливая ригидность мышц затылка.
5. Синдром компрессии головного мозга носит окклюзионный характер: усиление головной боли в шейно-затылочной области, при попытке изменить положение головы или тела появляются головокружение, рвота, усиливается головная боль.
6. Очаговая симптоматика указывает на поражение мозжечка и ствола мозга: гипотония мышц конечностей, нарушения координации, спонтанный нистагм, бульбарные расстройства, пирамидная симптоматика. При этом на стороне гематомы может быть более выражена мозжечковая патология, а на противоположной — мягкая пирамидная симптоматика.
Светлый промежуток длится несколько десятков минут, чаще стертый. После потери сознания развивается сопор, сменяющийся через несколько часов или суток оглушением и комой.
Субдуральные гематомы задней черепной ямки возникают при тяжелом ушибе мозга. Повреждений костей черепа может не быть. Образование субдуральных гематом связано с повреждением поперечного или сигмовидного синуса, а также вен, впадающих в эти синусы, или с повреждением корковых сосудов мозжечка.
Клиническая картина вариабельна. Развиваются выраженные общемозговые симптомы: вторичное нарушение сознания после светлого промежутка, головная боль, рвота. Повышается внутричерепное давление. Появляются очаговые симптомы, в частности мозжечково-стволовые нарушения — мышечная гипотония, атаксия, нистагм, бульбарная симптоматика, угнетение роговичных рефлексов и.
Субдуральные гематомы — скопление крови между твердой мозговой и арахноидальной оболочками. Субдуральные гематомы развиваются при черепно-мозговой травме различной степени тяжести.
Острые субдуральные гематомы проявляются в первые 3 сут после травмы. Они формируются на месте тяжелого ушиба мозга, возникают при травме ускорения и ротационной травме, ведущих к разрыву сосудов.
Подострые и особенно хронические субдуральные гематомы развиваются при среднетяжелой или легкой черепно-мозговой травме.
В отличие от эпидуральных, субдуральные гематомы возникают не только на стороне приложения травмирующего агента, но и на противоположной.
Местом приложения травмирующего агента чаще всего являются затылочная, лобная и сагиттальная области.
Объем субдуральных гематом составляет 80-150 мл. Они свободно растекаются по субдуральному пространству (над 2-3 долями мозга), вызывают выраженный отек мозга.
Источниками кровотечения являются вены, впадающие в верхний сагиттальный синус («мостовые» вены). Возможны кровотечения из синуса, из поврежденных корковых артерий, а также разрыв сосудов твердой мозговой оболочки, разрывы при травме артериальных и артериовенозных аневризм.
При острых субдуральных гематомах светлый промежуток бывает стертым или вообще отсутствует. Характерно прогрессирующее ухудшение общего состояния больного. Общемозговые (головная боль, тошнота, рвота, нарушение сознания) и очаговые симптомы (анизокория, пирамидная недостаточность, судороги) нарастают на фоне вегетативных нарушений. Брадикардия и артериальная гипертензия сменяются тахикардией и артериальной гипотензией, тахипноэ — патологическими типами дыхания.
Подострые субдуральные гематомы проявляются на 4 — 14-е сутки после черепно-мозговой травмы. Их следует дифференцировать с сотрясением или ушибом головного мозга, а иногда и с такими заболеваниями, как грипп, менингит, субарахноидальное кровоизлияние, алкогольная интоксикация.
Для подострых субдуральных гематом характерна трехфазность изменения сознания. Длительность первичной потери сознания от нескольких минут до часа, затем наступает светлый промежуток. Сознание ясное, либо имеется умеренное оглушение. Функции жизненно важных органов не нарушены, могут отмечаться легкая артериальная гипертензия и брадикардия. Неврологическая симптоматика нередко минимальная.
Могут наблюдаться изменения психики — дезориентировка во времени, эйфория, неадекватность поведения, психомоторное возбуждение.
Основная жалоба — головная боль. Если страдает доминантное полушарие, то могут наблюдаться речевые нарушения.
Подострая гематома нередко манифестирует очаговыми судорогами на противоположной стороне.
При нарастании гематомы появляются рвота, повышается артериального давления, замедляется пульс. Развиваются гомолатеральный мидриаз и пирамидная недостаточность на противоположной стороне. На глазном дне выявляют застойные явления, которые вначале появляются на стороне гематомы.
Диагностика
Учитывают наличие следующих моментов:
1. Первичное нарушение в момент травмы;
2. Светлый промежуток;
3. Повторное компрессионное выключение сознания.
При тяжелых повреждениях мозга светлый промежуток отсутствует или стертый. Следует учитывать биомеханику черепно-мозговой травмы (травма ускорения или ротационная травма), общемозговую симптоматику, которая доминирует над очаговой, и данные дополнительных методов исследования.
Лечение
Всем больным с клиническими признаками сдавления головного мозга, а так же при выявлении этого сдавления на КТ или МРТ у тяжелых больных показана срочная операция — удаление гематомы.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
