Код мкб единственная правая почка
Рубрика МКБ-10: N28.8
МКБ-10 / N00-N99 КЛАСС XIV Болезни мочеполовой системы / N25-N29 Другие болезни почки и мочеточника / N28 Другие болезни почки и мочеточника, не классифицированные в других рубриках
Гипертрофия почки
Компенсаторная перестройка единственной почки, оставшейся после нефрэктомии, протекает в две стадии. Первая стадия характеризуется относительной функциональной недостаточностью органа (функция оставшейся почки еще существенно не увеличилась), утратой функционального резерва (все нефроны функционируют), острой гиперемией почки и начинающейся гипертрофией. Для второй стадии характерны: полная функциональная компенсация (функция почки увеличивается вдвое), восстановление функционального резерва (часть нефронов не функционирует), умеренная, но стабильная гиперемия и усиливающаяся до определенного предела гипертрофия. С первого дня после нефрэктомии оставшаяся почка мобилизует свои резервные силы, причем, прежде всего, происходит ее приспособление к выведению воды и натрия хлорида. Азотистые вещества, накапливаясь в крови, служат инициирующим фактором для развития компенсаторной гипертрофии почки. Происходит гипертрофия как клубочковой, так и канальцевой зоны, и не только объемная, но и функциональная. Резервные возможности почки велики. В норме одновременно функционирует лишь 1/4 почечной паренхимы. После нефрэктомии кровоток оставшейся почки увеличивается на 30-50% и функциональная способность ее сохраняется на близком к нормальному уровне. Функции утраченной почки компенсируются долго. Некоторые авторы считают, что компенсация завершается лишь через 1-1,5 года после операции. В результате ликвидации одной почки удваивается нагрузка на оставшиеся нефроны, напряженная деятельность которых постепенно проводит к функциональному истощению оставшегося органа. По мнению урологов, перенесших нефрэктомию лиц нельзя считать абсолютно здоровыми даже тогда, когда у них отсутствуют признаки поражения оставшейся почки. Единственная почка не способна полностью взять на себя функции двух. Резервные возможности одной почки ограничены, и она чутко реагирует на различные эндо и экзогенные воздействия.
Нефроптоз
Синонимы: Опущение почки, подвижная, мобильная, «блуждающая» почка.
Нефроптоз — заболевание, характеризующееся патологически повышенной подвижностью почки. В норме у здорового человека в горизонтальном положении тела правая почка расположена на уровне I-III поясничных позвонков, левая — на уровне XII грудного-II поясничного позвонка. При вдохе почки смешаются вниз на 1/2 высоты тела поясничного позвонка (2-2,5 см), при выдохе — возвращаются в исходное место. Эта величина составляет дыхательную подвижность почек. При переходе из горизонтального положения в вертикальное в норме почки смещаются на высоту тела поясничного позвонка (4-5 см). Нефроптоз следует отличать от висцероптоза (спланхноптоз), как проявления патологически повышенной подвижности всех внутренних органов вследствие системной слабости соединительной ткани.
Эпидемиология
В подавляющем большинстве наблюдений нефроптозом страдают женщины. У детей одно- или двустороннее повышение мобильности почек может быть временным в период «вытягивания» и по мере роста и развития исчезать. Развитию нефроптоза способствуют наследственно-конституциональные факторы — астеническое телосложение, слабость соединительной ткани. Они могут проявляться не только опущением почки, но и спланхноптозом, абдоминальными грыжами, опущением гениталий, выпадением прямой кишки и пр. Определённое значение в появлении нефроптоза имеет избыточная физическая нагрузка, обусловленная натуживанием, подъём тяжестей, перенесённая травма поясничной области, особенно на фоне предрасполагающих факторов. Важное место в развитии нефроптоза имеет питание. Недостаточная масса тела и особенно быстрое и резкое похудание могут способствовать появлению заболевания.
Профилактика
Для предотвращения развития нефроптоза необходимо избегать факторов, постоянно повышающих внутрибрюшное давление: подъёма избыточных тяжестей, хронических запоров, лёгочных заболеваний, сопровождаемых хроническим кашлем. Для профилактики нефроптоза, особенно у лиц астенической конституции, необходимо правильно питаться и не допускать быстрой значительной потери массы тела.
Классификация
Различают односторонний и двусторонний нефроптоз. Сразу следует подчеркнуть, что двусторонний нефроптоз — это не заболевание, а проявление спланхно(висцеро)птоза. В характеристике нефроптоза принято выделять посттравматический нефроптоз. Ряд заболеваний сопровождается увеличением массы почки, что на фоне слабости её фиксирующего аппарата может проявиться вторичным нефроптозом.
Осложнения нефроптоза — артериальная гипертензия, гематурия, односторонний (на стороне опущения) хронический пиелонефрит, значительно реже нефролитиаз и ГНФ (гидронефроз).
Патогенез
Нефроптоз развивается постепенно, чаще на фоне предрасполагающих факторов (астеническое телосложение, пониженное питание). При физической нагрузке происходит смещение почки вниз в связи с эпизодическим повышением внутрибрюшного давления.
Макрогематурия возникает редко и, как правило, характеризует внезапные и острые расстройства венозной гемодинамики опущенной почки.
Патологическая подвижность почки редко нарушает отток мочи из чашечно-лоханочной системы.
Диагностика
При физическом обследовании больных нефроптозом следует помнить, что пальпация неизменённого нижнего сегмента почки возможна и при опухоли её верхнего сегмента. Поэтому при обнаружении почки, доступной для пальпации, обязательно следует провести УЗИ почек. Особое внимание, с учётом патогенеза артериальной гипертензии при нефроптозе, следует уделять измерениям АД лёжа и стоя, с каждой стороны. Повышение системного АД более чем на 20 мм рт.ст. в ортостатическом положении на стороне поражения может говорить о функциональном стенозе артерии опущенной почки. Для органического фибромускулярного стеноза на стороне поражения более характерна постоянная артериальная гипертензия с повышением АД в ортостазе. Парадоксальная артериальная гипертензия свидетельствует о возможном стенозировании вены опущенной почки.
Лабораторные исследования
Показатели периферической крови и биохимические параметры, а также концентрационная способность почек у больных нефроптозом не изменяются. Признаками нарушения венозного кровотока при исследовании мочи могут быть микрогематурия, нарастающая в ортостазе и после физической нагрузки, а также макрогематурия. При фазово-контрастной микроскопии осадка мочи больных нефроптозом характерны изменения эритроцитов, выделяемых почкой. Следует особо подчеркнуть, что выявление микро- и особенно макрогематурии в дифференциально-диагностическом аспекте должно непременно предусматривать прежде всего исключение новообразований и конкрементов почек и мочевых путей с применением УЗИ, экскреторной урографии, рентгеновской мультиспиральной томографии и МРТ, цистоскопии и при необходимости уретеропиелоскопии.
Инструментальные исследования
Наиболее простое, неинвазивное и доступное исследование почек — ультразвуковое. Помимо общепринятого подхода к исследованию каждой почки, следует оценивать её дыхательную подвижность, а также смещение почки вниз в ортостазе. Для этого в положении лёжа на коже больной отмечают проекцию верхнего сегмента почки и повторяют это в вертикальном положении, измеряя затем расстояние между отмеченными точками. Измерения в сантиметрах можно сравнивать со скелетотопией, зная, что высота тела поясничного позвонка составляет в норме 4-5 см. Превышение этой величины свидетельствуют о нефроптозе.
Неоценимую роль в оценке гемодинамики почек при нефроптозе играет ультразвуковая допплерография почечных сосудов, которую также следует проводить сравнительно, в положении лёжа и стоя. При неинвазивном исследовании магистральных почечных сосудов могут быть диагностированы функциональный и органический стеноз почечной артерии, стеноз почечной вены, признаки ишемии почки и венной почечной гипертензии. Результаты исследования могут служить основой показаний к различным видам коррекции нефроптоза.
В связи с широким внедрением УЗИ к рентгеновским исследованиям (экскреторная урография) сегодня прибегают значительно реже. Для диагностики нефроптоза необходимо сравнение положения почек в орто- и клиностазе.
Радионуклидные исследования в диагностике нефроптоза диагностического значения не имеют, поскольку не предусматривают раздельного обследования больного лёжа и стоя.
Лечение
Различают консервативное и оперативное лечение больных нефроптозом. Для оперативной коррекции нефроптоза предложено более 200 способов, которые включают фиксацию почки к куполу диафрагмы, XII ребру, большой поясничной мышце, применение фасциальных, мышечных лоскутов, брюшины, паранефральной клетчатки, околопочечной фасции, аллогенных материалов и др. Операции выполняют традиционным, малоинвазивным и лапароскопическим доступом.
Немедикаментозное лечение
Консервативное лечение больных нефроптозом можно осуществлять путём ношения специального, индивидуально изготовленного почечного бандажа, который пациентка должна одевать лёжа, носить всё время пребывания в вертикальном положении, снимать, когда ложится спать. Кроме неудобства, ношение бандажа приводит к атрофическим изменениям брюшной стенки, тонус которой — один из важнейших факторов, фиксирующих почку, и, следовательно, прогрессированию опущения. Поэтому этот метод стараются применять только у пожилых, ослабленных, истощённых больных при невозможности осуществления второго способа консервативной терапии. Он состоит в предотвращении тяжёлых физических нагрузок, поднятия избыточных тяжестей, профилактике хронических запоров, занятиях лечебной физкультурой, направленной на укрепление мышц передней брюшной стенки, мышц спины и поясничной области. Из спортивных занятий, существенно помогающих при нефроптозе, наибольший положительный эффект оказывает оздоровительное плавание.
Прогноз
При неосложнённом нефроптозе прогноз благоприятный. Артериальная гипертензия, осложняющая нефроптоз, требует медикаментозной, а при необходимости и оперативной коррекции. Микрогематурия, обусловленная нефроптозом, не бывает угрожающей, зависит от двигательного режима, требует контроля и наблюдения, специальное лечение, как правило не применяют.
Кистозный пиелит, кистозный уретерит, кистозный цистит
Кистозные изменения мочевых путей характеризуются образованием мелких щелевидных или округлых полостей (в отличие от сплошных гнезд Брунна). Кистозный цистит на самом деле весьма распространен, являясь единственным изменением слизистой оболочки мочевого пузыря у 60% взрослых. Размеры полостей вариабельны, как и количество окружающих их слоев эпителия. Внутри полостей определяется эозинофильный белковоподобный материал. При кистозном пиелите и кистозном уретерите полости могут достигать таких размеров, что становятся хорошо различимыми при макроскопическом исследовании.
Уретероцеле
Уретероцеле — кистовидное расширение внутрипузырного сегмента мочеточника. Это порок развития стенок дистального отдела мочеточника в виде расширения внутрипузырного участка, кистовидно выступающего в полость мочевого пузыря и препятствующего прохождению мочи. Стенка уретероцеле покрыта слизистой оболочкой мочевого пузыря и состоит из всех слоёв стенки мочеточника. Изнутри кистозное образование выстлано слизистой оболочкой мочеточника.
Уретероцеле — частый порок развития (1,6% среди всех аномалий почек и ВМП — верхних мочевых путей). Может быть одно- или двусторонним. Очень часто встречается уретероцеле одного из удвоенных мочеточников. Причины развития уретероцеле заключаются в недоразвитии нервно-мышечного аппарата дистального отдела мочеточника при суженном устье. В детской урологии 80% всех уретероцеле эктопическое, во взрослой практике чаще встречается ортотопическое, так как эктопическое уретероцеле в большей степени нарушает отток мочи из почки, приводя к гибели паренхимы. Поэтому количество таких больных в детских урологических стационарах преобладает. Ортотопическое уретероцеле может довольно долго не нарушать уродинамику и, соответственно, не требовать коррекции. Диагностика этого порока на сегодняшний день не представляет трудностей. Наиболее часто уретероцеле выявляют с помощью УЗИ, при необходимости можно применить экскреторную урографию, ретроградную цистографию для выявления ПМР (пузырно-мочеточникового рефлюкса ), КТ, МСКТ (многослойной компьютерной томографии), МРТ и магнитно-резонансную урографию. В дальнейшем выполняют экскреторную урографию с нисходящей цистографией. На рентгенограммах заметно округлой формы усиление контрастирования в мочевом пузыре в месте впадения мочеточника. При МСКТ и МРТ так же отчётливо определяется округлая полость, вдающаяся в просвет мочевого пузыря.
Существуют две точки зрения на проблему лечения уретероцеле. Первая — за проведение открытых операций, вторая — в поддержку эндоскопического рассечения. Пластические операции могут быть следующими:
— одноэтапная уретероцистостомия с рассечением уретероцеле даже при практически нефункционирующей почке или её половине;
— пиело- или уретеро-уретеростомия при сохранённой функции почки с иссечением (рассечением) или без уретероцеле;
— геминефрэктомия с иссечением (рассечением) или без уретероцеле.
Этой тактики придерживаются большинство детских урологов.
Источники (ссылки):[править]
Акушерство [Электронный ресурс] : национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — (Серия «Национальные руководства»). — https://www.rosmedlib.ru/book/ISBN9785970433652.html
Нефрология [Электронный ресурс] / Под ред. Н.А. Мухина — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970411742.html
Урология [Электронный ресурс] / под ред. Н.А. Лопаткина — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970427590.html
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
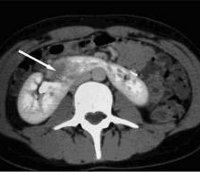
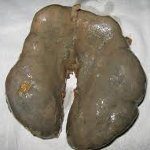
Название: Подковообразная почка.
Подковообразная почка
Описание
Подковообразная почка. Врожденная аномалия, заключающаяся в сращивании нижних или верхних полюсов обеих почек между собой с образованием перешейка. В большинстве случаев в подковообразной почке развиваются различные патологические процессы – пиелонефрит, нефролитиаз, гидронефроз, а также связанные с ними артериальная гипертензия и хроническая почечная недостаточность. В диагностике подковообразной почки используется УЗИ, урография, пиелография, томография почек. Хирургическое лечение подковообразной почки показано при развитии в ней урологического заболевания, требующего оперативной тактики.
Дополнительные факты
Подковообразная почка встречается в урологии с частотой 10-15% от всех почечных аномалий, в соотношении 1 случай на 500 новорожденных, причем у мальчиков в 2,5 раза чаще, чем у девочек. Порок характеризуется сращением почек в области нижних, реже — верхних полюсов, в результате чего соединенные почки приобретают «U»-образный вид, напоминающий подкову. При этом каждая из почек имеет свой мочеточник, впадающий в мочевой пузырь, и питающие сосуды. В 88,6% подковообразные почки аномальное кровообращение и необычное строение чашечек.
В некоторых случаях почки могут срастаться между собой медиальными поверхностями (т. Н. Галетообразная почка), противоположными (верхний с нижним) полюсами (S или L-образная почка), обоими полюсами и срединной поверхностью (дискообразная почка).
Подковообразная почка, сросшаяся нижними полюсами, располагается ниже физиологической границы (XI—XII грудных — II поясничного позвонков). Перешеек подковообразной почки может соответствовать уровню IV-V поясничных позвонков и обычно располагается кпереди от аорты, нервных стволов и нижней полой вены. При резких движениях перешеек может давить на нервы и сосуды, вызывая боль. При травмах живота возрастает риск повреждения подковообразной почки; кроме того, данная аномалия предрасполагает в возникновению в почке различного рода урологических заболеваний. Подковообразная почка практически всегда сочетается с дистопией.

Подковообразная почка
Причины
Формирование подковообразной почки является следствием дисэмбриогенеза. У плода развитие почки проходит три последовательных стадии: предпочка (пронефрос), первичная почка (мезонефрос) и вторичная почка. Параллельно с развитием вторичной почки происходит миграция парного органа в область будущего ложа в поясничной области. Окончательное формирование и фиксация почки заканчивается уже после рождения.
Подковообразная почка образуется в результате нарушений процессов миграции и ротации почки, обусловленных болезнями матери, инфекциями, воздействием на плод вредных химических или лекарственных веществ. В большинстве случаев об истинных причинах формирования подковообразной почки судить не представляется возможным.
Симптомы
В связи со спецификой топографии, иннервации и кровоснабжения подковообразная почка может сопровождаться характерным болевым симптомокомплексом: болью в области пупка, возникающей при перегибе или разгибании туловища, в пояснице, внизу живота, в эпигастрии после физической нагрузки. Сдавление перешейком почки нервных сплетений корня брыжейки может вызывать запоры, спастические боли в кишечнике, нарушение кишечной перистальтики. На фоне постоянного боевого синдрома может развиваться эмоциональная неустойчивость, неврастения, истерия.
Венозная внутрипочечная гипертензия, обусловленная сдавлением сосудов подковообразной почкой, иногда сопровождается гематурией. При сдавливании нижней полой вены развивается венозный застой в нижней половине тела: отеки нижних конечностей, варикоз вен нижних конечностей и малого таза, асцит. У женщин подковообразная почка может вызывать нарушение менструального цикла и преждевременные роды.
Сжатие перешейком начального отдела мочеточника создает препятствие для оттока мочи из лоханок, что приводит к развитию пиелонефрита (19,4%), образованию камней почки (23,6%), гидронефрозу (41,7%), артериальной гипертензии (15,2%). Существуют сведения, что в перешейке подковообразной почки чаще развивается опухолевая трансформация клеток и рак почки.
В ряде наблюдений подковообразная почка не сопровождается никакой симптоматикой и выявляется случайно. При поражении подковообразной почки какими-либо патологическими изменениями клинику определяют симптомы развившегося заболевания.
Запор. Сильная жажда.
Диагностика
План диагностического обследования при подозрении на подковообразную почку включает УЗИ, УЗДГ, экскреторную урографию либо ретроградную пиелографию, почечную артериографию, сцинтиграфию, компьютерную томографию.
Урограммы при подковообразной почке позволяют рассмотреть низкое расположение органа, ограниченную подвижность, наслоение теней нижних полюсов почки на контур позвоночного столба, тень перешейка. При ретроградной пиелографии в первые минуты визуализируется четкий силуэт подковообразной почки и ее перешейка, низкое положение почечных лоханок, аномальное расположение чашечек.
При УЗИ почек определяется отсутствие смещаемости почечных контуров, нетипичное расположение почечных лоханок и измененная форма чашечек; при УЗДГ выявляется аномальное кровоснабжение подковообразной почки. Выполнение нефросцинтиграфии фиксирует характерное накопление радионуклидного препарата в виде подковы, огибающей позвоночный столб.
Почечная ангиография выполняется для исследования сосудистой архитектоники подковообразной почки, определения количества, локализации и наличия дополнительных сосудов, толщины и васкуляризации перешейка, что имеет важное значения при планировании операции.
Лечение
При отсутствии клинических проявлений лечения подковообразной почки не требуется. Такие пациенты подлежат наблюдению уролога (нефролога) для предотвращения развития вторичных осложнений. При пиелонефрите, осложняющем течение подковообразной почки, назначается соответствующее курсовое патогенетическое лечение. В случае развития болевой симптоматики, гидронефротической трансформации, камнеобразования, опухолей почки показана дифференцированная хирургическая тактика.
При болях и нарушениях уродинамики, обусловленных давлением перешейка, производится его рассечение и разведение концов почки с фиксацией в новом положении. При поражениях одной из половин подковообразной почки и потере ее функций выполняется геминефрэктомия. При выявлении камней в подковообразной почке используют различные методы их удаления, включающие дистанционную литотрипсию, перкутанную нефролитотрипсию, пиелолитотомию, нефролитотомию.
Источник
