Код мкб бактериальная пневмония
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Бактериальная пневмония.
Бактериальная пневмония
Описание
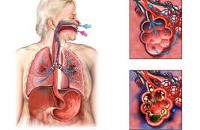
Бактериальная пневмония. Микробная инфекция респираторных отделов легких, протекающая с развитием внутриальвеолярной экссудации и воспалительной инфильтрации легочной паренхимы. Бактериальная пневмония сопровождается лихорадкой, слабостью, головной болью, кашлем со слизисто-гнойной или ржавой мокротой, одышкой, болью в груди, миалгией и артралгией, легочной недостаточностью. Диагноз бактериальной пневмонии основан на данных физикального осмотра, рентгенографии легких, общего и биохимического анализов крови, микроскопии и посева мокроты. Основу лечения бактериальной пневмонии составляет этиотропная антибиотикотерапия.
Дополнительные факты
Бактериальная пневмония – острый инфекционно-воспалительный процесс в легочной ткани, вызываемый патогенной микробной флорой и характеризующийся развитием лихорадочного, интоксикационного синдромов и дыхательной недостаточности. Среди прочих этиологических форм воспаления легких (вирусных, паразитарных, грибковых и пр. ) бактериальные пневмонии уверенно удерживают первое место. Ежегодно бактериальной пневмонией заболевает около 1000 человек на 100 тыс. Населения. Наиболее уязвимый контингент — дети младше 5 лет и пожилые люди после 75 лет. В пульмонологии проблема бактериальной пневмонии акцентирует на себе внимание в связи с неуклонным ростом числа случаев осложненного течения и уровня летальности.

Бактериальная пневмония
Классификация
По клиническому течению выделяют очаговую (бронхопневмонию) и долевую (лобарную, крупозную) бактериальную пневмонию. При очаговой форме воспалительные изменения затрагивают отдельные участки легочной ткани и прилегающие к ним бронхи; при долевой – паренхиму целой доли легкого. Чаще поражаются нижние отделы легких. Может иметь место односторонняя и двусторонняя бактериальная пневмония, при одновременном поражении плевры развивается плевропневмония.
Классификация нозологических форм заболевания базируется на видах инфекционных возбудителей, в соответствии с которыми различают пневмококковые, стафилококковые, стрептококковые, менингококковые пневмонии, а также пневмонии, вызванные гемофильной палочкой, клебсиеллой, кишечной палочкой, синегнойной палочкой, легионеллой и тд.
По клинико-патогенетическим критериям бактериальная пневмония может носить характер внебольничной (амбулаторной) или нозокомиальной (госпитальной, внутрибольничной) инфекции с развитием симптомов через 48-72 часа после помещения пациента в стационар. Бактериальная пневмония может иметь легкое, средней степени, тяжелое и затяжное течение.
Причины
Бактериальная пневмония развивается при поражении легких грамположительными и грамотрицательными бактериями, многие из которых могут присутствовать в нормальной микрофлоре верхних дыхательных путей. Спектр возбудителей бактериальной пневмонии определяется формой заболевания. Внебольничная форма чаще всего вызывается пневмококками, гемофильной палочкой. Внутрибольничная бактериальная пневмония обычно инициируется мультирезистентными штаммами золотистого стафилококка, синегнойной палочки, палочки Фридлендера, энтеробактерий, гемофильной палочки, анаэробов. Возбудителями вентилятор-ассоциированной пневмонии, возникающей при использовании ИВЛ, на ранних сроках (48-96 ч) являются обитатели микрофлоры ротовой полости, на поздних (96 часов) – внутрибольничные штаммы.
При других бактериальных заболеваниях (сибирской язве, гонорее, сальмонеллезе, туляремии, брюшном тифе, коклюше) возбудителями пневмонии могут служить представители специфической микрофлоры. При иммунодефицитном состоянии бактериальными агентами часто выступают пневмококки, легионелла и гемофильная палочка.
Патогенные микроорганизмы могут проникать в легочную ткань прямым, воздушно-капельным и гематогенным путем. У пациентов с неврологической симптоматикой и нарушением сознания часто наблюдается аспирация секрета ротовой полости и носоглотки, контаминированного бактериями. Гематогенная диссеминация возбудителя бактериальной пневмонии происходит с током крови из внелегочного очага (при инфекционном эндокардите, заглоточном абсцессе). Инфекция может проникать в легкие при ранениях грудной клетки, интубации трахеи, из окружающих тканей при прорыве постдиафрагмального абсцесса.
В патогенезе бактериальной пневмонии определяющим является не только вирулентность и механизм проникновения возбудителя, но и уровень местного и общего иммунитета. К развитию бактериальной пневмонии предрасполагают ОРВИ, курение, употребление алкоголя, частые стрессы, переутомление, гиповитаминоз, пожилой возраст, загрязнение воздуха. Снижение иммунной защиты происходит при сопутствующей патологии: застойной сердечной недостаточности, врожденных пороках бронхолегочной системы, ХОБЛ, хронической ЛОР-инфекции, иммунодефиците, тяжело и длительно протекающих заболеваниях; вследствие хирургического вмешательства и длительной иммобилизации.
Бактериальной пневмонии свойственно поражение дыхательных путей с воспалительной инфильтрацией паренхимы легких; синдромом раздражения плевры и плевральным выпотом. Возможно образование очагов некроза легочной ткани с формированием полости, осложняющееся некротической пневмонией и абсцессом легкого.
Симптомы
Клинические проявления и тяжесть течения бактериальной пневмонии определяются типом возбудителя, объемом поражения, возрастом и состоянием здоровья пациента.
При типичном варианте бактериальной пневмонии возникает внезапная ремиттирующая лихорадка, кашель продуктивного характера со слизисто-гнойной или ржавого вида мокротой, иногда плевральные боли в грудной клетке. Больных беспокоит сильная слабость, резкое недомогание, головная боль, одышка, миалгия и артралгия, потеря аппетита. Нередко выявляется синусовая тахикардия, аритмия, артериальная гипотония. Могут развиваться признаки дыхательной, сердечной и почечной недостаточности.
Для стафилококковой пневмонии характерно бурное начало, скачок температуры до 40°С с рецидивирующими ознобами, общее тяжелое состояние, связанное с деструкцией легких, появлением очагов некроза, полостей, абсцедированием легочной ткани. Фридлендеровская пневмония напоминает крупозное воспаление легких, имеет затяжное течение и сопровождается лихорадкой (39-40°С), упорным кашлем, выделением вязкой бурой мокроты с неприятным запахом, общей интоксикацией, быстрым развитием обширных некрозов легочной ткани, одиночных абсцессов, плеврита, инфаркта легкого, септических осложнений. Тяжело протекающая пневмония, вызванная синегнойной палочкой, характеризуется высоким уровнем летальности. При пневмококковой пневмонии некроз и абсцедирование развиваются редко.
Атипичные формы бактериальной пневмонии возникают при инфицировании легких анаэробами полости рта, легионеллой. Их особенностью служит постепенное развитие симптоматики, доминирование внелегочных проявлений. Например, легионеллезная пневмония сопровождается неврологическими проявлениями, дисфункцией печени, диареей. У пожилых лиц бактериальная пневмония отличается затяжным течением с длительным субфебрилитетом, заметным ухудшением самочувствия, выраженной одышкой, обострением сопутствующих заболеваний, дисфункцией ЦНС.
Боль в груди слева. Боль в груди справа. Боль в грудной клетке. Высокая температура тела. Изменение аппетита. Кашель. Лейкоцитоз. Ломота в теле. Мокрота. Недомогание. Одышка. Озноб. Отсутствие аппетита. Понос (диарея). Фебрильная температура тела.
Диагностика
При осмотре больного бактериальной пневмонией отмечается бледность, цианоз, тяжелое дыхание; при пальпации – усиление голосового дрожания со стороны поражения; при перкуссии – укорочение и притупление легочного звука; при аускультации — усиление бронхофонии, жесткое или бронхиальное дыхание, влажные мелкопузырчатые хрипы и шум трения плевры. Синдром воспаления при бактериальной пневмонии подтверждается лейкоцитозом со сдвигом формулы влево, лимфопенией, умеренным или значительным повышением СОЭ, появлением С-реактивного белка.
Рентгенография легких в прямой и боковой проекциях определяет наличие, локализацию и протяженность участков воспаления и деструкции легочной ткани, наличие плеврального выпота. Установить потенциального возбудителя бактериальной пневмонии помогает микроскопия, а также культуральный посев мокроты и промывных вод бронхов.
При одышке и хронической легочной патологии изучается ФДВ, при тяжелом осложненном течении бактериальной пневмонии исследуется газовый состав артериальной крови для оценки уровня гипоксемии и гиперкапнии, насыщения Hb кислородом. Дополнительно проводится посев крови на стерильность, анализ плеврального выпота, ИФА.
Спиральная КТ и МРТ легких применяются при дифференциации диагноза. При диагностике бактериальной пневмонии требуется исключить инфильтративный туберкулез, рак легкого, инфаркт легкого, эозинофильный инфильтрат, застойную сердечную недостаточность, ателектаз легкого.
Лечение
Лечение бактериальной пневмонии в зависимости от степени тяжести проводится амбулаторно или в условиях стационара, при необходимости в отделении ИТ. В лихорадочный период рекомендован постельный режим, обильное питье, легко усваиваемое полноценное питание.
Этиотропная противомикробная терапия назначается эмпирически с коррекцией после идентификации возбудителя и получения антибиотикограммы. При бактериальной пневмонии применяются аминопенициллины, макролиды, цефалоспорины в виде монотерапии или сочетания нескольких антимикробных препаратов. При нетяжелой внебольничной пневмонии назначаются пероральные и внутримышечные формы препаратов, при тяжелом течении целесообразно их внутривенное введение; длительность лечения составляет 10-14 дней. При пневмонии, вызванной стафилококками, энтеробактериями и легионеллой необходим более длительный курс антибиотикотерапии, составляющий 14-21 день. При аспирационной и госпитальной бактериальной пневмонии дополнительно используются фторхинолоны, карбапенемы, комбинации с аминогликозидами, линкозамидами и метронидазолом.
В осложненных случаях проводится дезинтоксикационная и иммунотерапия, коррекция микроциркуляторных нарушений и диспротеинемии, кислородотерапия. Могут назначаться жаропонижающие средства, анальгетики, глюкокортикоиды, сердечные препараты. Больным с бронхообструктивной патологией показана аэрозольтерапия с бронхо- и муколитическими средствами. При абсцедировании проводится санационная бронхоскопия с использованием растворов антисептиков, антибиотиков, муколитиков. Рекомендуются дыхательные упражнения, массаж, физиопроцедуры. Показано наблюдение терапевта и пульмонолога, санаторно-курортное лечение.
Прогноз бактериальной пневмонии обусловлен тяжестью процесса, адекватностью антибиотикотерапии. Летальность при бактериальной пневмонии достигает 9% (при нозокомиальной форме — 20%, у пожилых пациентов — 30%, в осложненных случаях — до 50%).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Пневмония — воспаление альвеол легких, как правило, развивается в результате инфекции. Болезнь начинается с воспаления отдельных альвеол, они заполняются белыми кровяными клетками и жидкостью. В результате затрудняется газообмен в легких. Обычно поражено только одно легкое, но в тяжелых случаях возможна двусторонняя пневмония.
Воспаление легких может распространяться из альвеол в плевру (двуслойную мембрану, которая отделяет легкие от стенки), вызывая плеврит. Между двумя листками плевры начинается скопление жидкости, которая сдавливает легкие и затрудняет дыхание. Патогенные микроорганизмы, вызывающие воспаление, могут попасть в кровеносную систему, что приводит к опасному для жизни заражению крови. У ослабленных людей из группы риска — младенцев, стариков и людей с иммунодефицитом — воспаление может настолько обширно поражать легкие, что возможно развитие дыхательной недостаточности, являющейся потенциально летальным состоянием.
Причины возникновения
В основном, причина развития заболевания у взрослых пациентов — бактериальная инфекция, как правило, бактерии вида Streptococcus pneumoniae. Эта форма пневмонии часто бывает осложнением после вирусной инфекции верхних дыхательных путей. Причиной заболевания также могут быть вирусы гриппа, ветряной оспы, Haemophilus influenzae и Mycoplasma pneumoniae.
Бактерии Legionella pneumophila (присутствуют в системах кондиционирования воздуха) вызывают т.н. болезнь легионеров, которая может сопровождаться поражением печени и почек.
Пациентов больниц, находящихся там в связи с другими заболеваниями, в основном детей и стариков, часто поражает бактериальная пневмония, вызванная Staphylococcus aureus, а также бактериями Klebsiella и Pseudomonas.
В некоторых случаях пневмонию вызывают другие микроорганизмы, такие как грибы и простейшие. Эти инфекции обычно встречаются редко и легко протекают у людей в нормальной физической форме, но они распространены и практически летальны у пациентов с иммунодефицитом. Например, Рneumocystis carinii может жить в здоровых легких, не вызывая болезни, но у больных СПИДом эти микробы приводят к тяжелой пневмонии.
Существует редкая форма заболевания, которую называют аспирационная пневмония. Ее причиной является попадание рвотных масс в дыхательные пути. Наблюдается у людей с отсутствующим кашлевым рефлексом, который развивается при сильном опьянении, передозировке наркотиков или травме головы.
Факторы риска
Факторами риска являются курение, алкоголизм и плохое питание. Пол, генетика значения не имеют. В группу риска входят грудные дети, старики, пациенты с тяжелыми и хроническими болезнями, такими как сахарный диабет, а также с иммунодефицитом вследствие тяжелых заболеваний, таких как СПИД. Нарушение иммунной системы также происходит при лечении иммуносупрессантами и проведении химиотерапии.
Некоторые формы пневмонии стало очень трудно лечить из-за повышенной резистентности бактерий, вызывающих болезнь, к большинству антибиотиков.
Симптомы
У бактериальной пневмонии обычно быстрое начало, а тяжелые симптомы появляются в течение нескольких часов. Характерны следующие симптомы:
- кашель с коричневой или кровянистой мокротой;
- боль в груди, которая усиливается во время вдоха;
- одышка в спокойном состоянии;
- высокая температура, бред и спутанность сознания.
Небактериальная форма заболевания не дает таких специфических симптомов, и ее проявления развиваются постепенно. Больной может чувствовать общее недомогание в течение нескольких дней, затем повышается температура и пропадает аппетит. Единственными респираторными симптомами могут быть только кашель и одышка.
У маленьких детей и стариков симптомы любой формы пневмонии менее выражены. У грудных детей вначале появляется рвота и повышается температура, которая может вызвать спутанность сознания. У стариков респираторные симптомы не проявляются, но возможна сильная спутанность сознания.
Диагностика
Если врач предполагает пневмонию, то диагноз следует подтвердить флюорографией, которая покажет степень инфекционного поражения легких. Для идентификации патогенного микроорганизма собирают и исследуют образцы мокроты. В целях уточнения диагноза также делают анализы крови.
Лечение
Если пациент находится в хорошем физическом состоянии и у него только легкая пневмония, возможно лечение в домашних условиях. Для того чтобы сбить температуру и снять боль в груди, применяют анальгетики. Если причиной заболевания является бактериальная инфекция, врачи назначают антибиотики. При грибковой инфекции, вызывающей пневмонию, выписывают противогрибковые лекарства. В случае легкой вирусной формы заболевания не проводят никакой специфической терапии.
Лечение в стационаре необходимо больным тяжелой бактериальной и грибковой пневмонией, а также грудным детям, старикам и людям с иммунодефицитом. Во всех этих случаях медикаментозная терапия остается той же, что и в случае амбулаторного лечения. Тяжелую пневмонию, обусловленную вирусом простого герпеса человека, того же патогенного микроорганизма, который вызывает и ветряную ослу, можно лечить пероральным или внутривенным введением ацикловира.
Если в крови низок уровень кислорода или началась сильная одышка, проводят кислородное лечение через лицевую маску. В редких случаях требуется подключение к аппарату искусственного дыхания в палате интенсивной терапии. Пока пациент находится в больнице, возможно регулярное проведение физиотерапии грудной клетки, чтобы разжижать мокроту и облегчать ее отхаркивание.
Молодые люди в хорошем физическом состоянии обычно полностью выздоравливают от любой формы пневмонии за 2–3 недели, причем без необратимого поражения легочной ткани. Улучшение состояния при бактериальной пневмонии начинается уже в первые часы после начала лечения антибиотиками. Однако некоторые тяжелые формы пневмонии, такие как болезнь легионеров, могут быть летальными, особенно у людей с ослабленной иммунной системой.
Источник
Казахмедов Д. · 13 ноября 2018
9,9 K
Врач-терапевт, опыт амбулаторного приёма пациентов 2,5 года. Закончила РНИМУ… · health.yandex.ru
Как правило, диагноз «внебольничная пневмония» имеет код по МКБ-10 J18 (пневмония без уточненного возбудителя) или J18.9 (пневмония неуточненная). Если установлен конкретный возбудитель заболевания, код по МКБ другой.
Стоит отметить, что решение о том, где именно должно проходить лечение пациента зависит от тяжести течения заболевания. Существует специальная шкала CURB-65 для оценки тяжести этого заболевания. Оценивая состояние больного по этой шкале врач учитывает:
- есть ли нарушение сознания
- уровень азота мочевины в анализе крови
- число дыхательных движений в минуту
- артериальное давление
- возраст пациента
Оценивая данную шкалу врач принимает решение есть ли необходимость лечения данного пациента в условиях стационара. При суммарном риске в 1 балл (только один из перечисленных критериев присутствует) лечение проводится амбулаторно («на дому»), то есть пациенту рекомендуется лечение, а он самостоятельно принимает «дома» эти препараты. Важно отметить, что в таком случае необходимы контрольные визиты врача и рентгенологическое исследование для оценки эффективности назначенного лечения.
Если же риск составляет 2 и более баллов, то необходима госпитализация пациента. Как правило, лечение может проходить в условиях инфекционного стационара.
КТ показала, что у отца двусторонняя пневмония средней степени, отправлен домой. Как попасть в стационар?
Добрый день!
К сожалению Вы не указали, установлены ли у отца по КТ признаки коронавирусной инфекции, но надеюсь мой комментарий в чем-то будет полезен читателям.
Расскажу Вам, как я два дня назад добился направления человека в стационар с подтвержденной «короной» на примере Московской области.
В первую очередь я руководствовался:
- временными методическими рекомендациями профилактики, диагностики и лечения новой коронавирусной инфекции версии 5 от 08.04.2020;
- Распоряжением Министерства здравоохранения Московской области
- от 17 апреля 2020 г. N 34-Р
- «Об утверждении алгоритма действий врача при поступлении в стационар пациента с подозрением на внебольничную пневмонию, коронавирусную инфекцию (COVID-19), с подтвержденной внебольничной пневмонией, коронавирусной инфекцией (COVID-19), а также при выписке из стационара таких пациентов для продолжения лечения в амбулаторных условиях (на дому)»
Обстоятельства.
У человека положительный тест на коронавирус+КТ с двухсторонней пневмонией, предположительно вызванной коронавирусом (примерное описание диагноза).
Согласно вышеуказанному Распоряжению врач принимает решение о госпитализации пациента в стационар при совокупности двух и более признаков:
— температура тела более 38,5 °С;
— ЧДД 30 и более движений в минуту;
— насыщение крови кислородом по данным пульсоксиметрии (SpO2) менее 93%.
— легком течении заболевания в случае, если возраст пациента старше 65 лет или имеются симптомы острых респираторных вирусных инфекций в сочетании с хронической сердечной недостаточностью, сахарным диабетом, заболеванием дыхательной системы (бронхиальная астма, хроническая обструктивная болезнь легких), беременностью;
— совместном проживании с лицами, относящимися к группам риска (лица в возрасте старше 65 лет, а также лица, страдающие хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем, беременных женщин) и невозможности их отселения независимо от тяжести течения заболевания у пациента;
— беременности.
При отсутствии медицинских показаний для госпитализации, удовлетворительном состоянии пациента, в том числе, если температура тела менее 38,5 °С, ЧДД менее 30 движений в минуту, насыщение крови кислородом по данным пульсоксиметрии (SpO2) более 93% и др.) врач принимает решение о возможности дальнейшего оказания медицинской помощи пациенту в амбулаторных условиях (на дому).
Мой алгоритм действий.
- Звонки по всем доступным горячим линиям по вопросам коронавируса дополнительной информации мне не добавили.
- Два вызова скорой помощи по номерам 103 и 112, диспетчеры которых передали информацию о выявленном случае в поликлинику по месту жительства.
- Пришел врач из поликлиники. Собрал клинические показатели и убедился в наличии положительного теста. При этом, никаких изменений в легких он не услышал, выписав два антибиотика — ушел.
- Поскольку мне, как обывателю было известно из открытых источников, а также из методических рекомендаций, что воспаление не всегда прослушивается в легких, то было принято решение о вызове платной скорой помощи с целью довоза заболевшего на КТ. Они все это быстро решают.
Самойтоятельно ехать нельзя, поскольку у человека установлена «корона» и на него распространяется карантин.
- КТ показало двухстороннее воспаление легких, предположительно вызванного коронавирусом + изменения по типу «матового стекла». Опять же все, как по методичке.
- По приезду после КТ была снова вызвана скорая помощь и осведомлена о положительном анализе и КТ с двухторонним воспалением легких. Диспетчер опять передал сообщение в поликлинику по месту жительства.
- Через 20 минут пришла другой врач из поликлиники с направлением на госпитализацию и пояснила, что времени у нее нет и вызывайте скорую сами.
- Опять вызвали скорую помощь, которая снова перевела звонок на врача, который в свою очередь пояснил, что состояние заболевшего даже при наличии направления на госпитализацию требует амбулаторного лечения.
- На следующее утро позвонила врач из поликлиники и была очень удивлена, что заболевший находится еще дома, а не в стационаре.
- Через 30 минут после звонка врача из поликлиники приехала скорая помощь и забрала заболевшего.
При этом, хочется обратить внимание, что согласно вышеуказанному Распоряжению, если скорая забрала больного, то это не гарантирует его нахождение в стационаре и решается врачем в приемном отделении. Т.е. могут отвезти обратно домой — лечиться.
- Уже в стационаре было наначено иное лечение в соответствии рекомендациями, нежеле назначил врач, приходивший из поликлиники.
Вызов платной скорой помощи, также не гарантирует попадание в стационар, поскольку решение принимается в приемном отделении.
Таким образом:
- В методических рекомендациях и принятых актах Министерства здравоохранения субъектов РФ регламентированы все действия, как врачей поликлиник, скорых, стационаров.
- Установлены четкие критерии, при которых положена госпитализация. Если состояние человека не соответствует данным критериям, то в стационар не везут.
- Разграничена тяжесть состояния заболевших «короной»: легкая, средняя, тяжелая, особо тяжелая.
- Выработаны схемы действий и лечений заболевших с разной степенью тяжести.
Что еще важно.
В описываемом мной случае ключевым фактором попадания в стационар явилось КТ, поскольку если бы его не было, то двухстороннюю пневмонию не установили, а также желание второго врача из поликлиники перестраховаться и отправить человека в стационар. Как она вызывала скорую помощь, что говорила, мне неизвестно.
В связи с чем этому доктору нужно сказать большое спасибо.
Решение о КТ было принято самостоятельно.
Что дальше?
Я конечно анализировал свои дальнейшие действия в помощи человеку, если бы его не направили в стационар. Какие правовые инструменты я стал бы применять?
Уверенности мне добавляло наличие письменного направления на госпитализацию в стационар и оно являлось бы основным доводом моих жалоб абсолютно во все инстанции, которые по моему мнению могут быстро среагировать на проблему.
Есть у меня еще в голове «лайфхаки», но о них я писать не могу здесь)
Поэтому, если Вы столкнулись с проблемой, то можете мне позвонить (номер есть в описании аккаунта) и мы поищем вместе решение.
Если читатели сталкивались с такой проблемой, то может они тоже поделятся своими коментариями под Вашим вопросом.
Прочитать ещё 1 ответ
Какие симптомы коронавируса у человека?
Новый коронавирус попадает в организм через слизистые (дыхательных путей, конъюнктивы глаз, и так далее), впрочем, как и все другие респираторные вирусы, включая грипп.
По данным ВОЗ чаще всего заболевание начинается со слабости и недомогания, повышения температуры и сухого кашля. У некоторых людей могут отмечаться боли и ломота в мышцах и суставах, заложенность носа, насморк, фарингит или диарея. Чаще всего, эти симптомы развиваются постепенно и проявляются довольно слабо.
До 80% случаев заболеваний протекают легко, сопровождаясь лишь легким недомоганием и невысокой температурой. У некоторых инфицированных людей вообще не возникает каких-либо симптомов или плохого самочувствия.
В отличии от многих других респираторных вирусов, коронавирус чаще атакует нижние дыхательные пути — бронхи и легкие, вызывая пневмонию и дыхательную недостаточность, которая и является причиной смерти у пациентов из группы риска (пожилой возраст, хронические сопутствующие заболевания).
Поэтому при усугублении картины может усилится кашель, появится боль в грудной клетке при дыхании, одышка. Такие симптомы могут быть признаками развития пневмонии и должны насторожить — обязательно обращайтесь за медицинской помощью.
Ребята из «Только спросить» собрали хорошую сравнительную таблицу по симптомам. Ловите.
Кто ещё не подписан на их канал — подписывайтесь. Там много полезной медицинской информации.
Прочитать ещё 200 ответов
Правда ли, что СИПАП аппарат, который лечит апноэ сна, помогает при пневмонии и дыхательной недостаточности, вызванной коронавирусом?
Президент Российского общества сомнологов, засл. врач РФ, д.м.н., профессор… · buzunov.ru
СИПАП-терапия не предназначена собственно для лечения пневмонии, обусловленной коронавирусной инфекцией. Однако СИПАП-терапия позволяет снизить риск развития острой дыхательной недостаточности, вызванной осложнениями коронавирусной инфекции.
СИПАП-терапия – это метод создания постоянного положительного давления в дыхательных путях, который применяется для лечения синдрома обструктивного апноэ сна (СОАС). При это используется специальный компрессор, который через трубку и носовую (или носоротовую маску) создает в дыхательных путях постоянное положительное давление, которое не дает им спадаться во время сна.
Есть еще методика БИПАП-терапии. Это метод создания двууровневого положительного давления в дыхательных путях. На вдохе аппарат создает более высокое давление, а выдохе – его уменьшает. Тем самым достигается не только открытие дыхательных путей, но еще и вспомогательная вентиляция легких. Это метод применятся для лечения СОАС в сочетании с хронической дыхательной недостаточностью (например, при Пиквикском синдроме).
Имеется опубликованная статья китайских авторов, в которой говориться, что применение БИПАП или СИПАП систем позволяет в ряде случаев избежать необходимости интубации и искусственной вентиляции легких у пациентов с легочными осложнениями, обусловленными COVID-19 [Wang D et al.. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan, China. JAMA, 2020, https://doi.org/10.1001/jama.2020.1585].
Во временных методических рекомендациях Минздрава РФ по профилактике, диагностике и лечению новой коронавирусной инфекции 2019-nCoV указывается: «При отсутствии показаний в немедленной интубации для инициации респираторной поддержки целесообразно использовать неинвазивную вентиляцию легких (НВЛ) через ротоносовую маску по общепринятым правилам с тщательным отслеживанием уровня РаО2 или значения SpО2. НВЛ позволяет избежать развития многих механических осложнений, в то же время обеспечивая эффективное восстановление газообмена и разгрузку дыхательной мускулатуры у больных с острой дыхательной недостаточностью. Рекомендовано рассмотреть возможность использования НВЛ вместо ИВЛ у пациентов с сохраненным сознанием, способности кооперации с врачом и стабильной гемодинамике».
Некоторые западные коллеги высказывают частное мнение, что в случае коллапса медицинской системы из-за огромного количества пациентов и отсутствия систем для искусственной вентиляции легких, следует предусмотреть активное применение СИПАП и БИПАП при угрозе острой дыхательной недостаточности. Это позволит у некоторых пациентов облегчить состояние и даже предотвратить неблагоприятный исход.
Следует коснуться еще одного важного аспекта проблемы. Уже доказано, что частота развития острой дыхательной недостаточности и необходимости искусственной вентиляции легких (ИВЛ) резко возрастает у пациентов с ожирением. Почему? У пациентов с ожирением 3 степени (ИМТ >40) частота СОАС составляет около 70%, а частота Пиквикского синдрома (синдрома ожирения-гиповентиляции — СОГ) – 15%.
При СОАС может отмечаться до 500 эпизодов апноэ за 8 часов сна, сопровождающихся резкими падениями насыщения крови кислородом. При СОГ отмечаются не только частые апноэ, но еще и резкое падение среднего насыщения крови кислородом (сатурации) из-за снижения экскурсии легких, сдавленных жиром. Средняя сатурация может падать ниже 80%, что само по себе уже является практически реанимационной ситуацией.
Таким образом, дыхательная система работает с очевидной перегрузкой. Достаточно выключения какой-то части легких из газообмена на фоне гриппа, бронхита и пневмонии, чтобы спровоцировать быстрое развитие острой дыхательной недостаточности (ОДН) во время ночного сна. Далее происходит каскадный процесс с развитием сердечно-легочной и полиорганной недостаточности буквально за несколько часов. В этой ситуации даже ИВЛ оказывается уже не эффективной.
И до эпидемии COVID-19 пациенты с СОГ имели высокую смертность (15-25 в год) из-за обычного гриппа или пневмонии. Так как коронавирусная инфекция вызывает распространенное поражение легких, у пациентов с СОГ риск умереть при этом резко возрастает.
Доказано, что применение СИПАП и БИПАП существенно снижает частоту развития ОДН и смертность у пациентов с СОГ. Важно только понимать, что эти методы надо применять еще до заражения COVID-19 и до появления признаков ОДН. Это увеличивает компенсаторные возможности организма, улучшает сатурацию и позволяет переносить грипп или пневмонию без катастрофических последствий. Если же пациента с СОГ заблаговременно не проводить СИПАП или БИПАП-терапию, то у него резко возрастает риск развития легочно-сердечной и полиорганной недостаточности при коронавирусной пневмонии. При этом и ИВЛ зачастую оказывается уже не эффективной.
С учетом приведенной выше информации можно сделать несколько выводов:
- У пациентов с ожирением 2-3 ст. имеется высокая вероятность расстройств дыхания во сне: синдрома обструктивного апноэ сна и синдрома ожирения-гиповентиляции.
- У пациентов с ожирением 2-3 ст. целесообразно провести диагностику на предмет выявления расстройств дыхания во сне (полисомнография, компьютерная сомнография, респираторный мониторинг). Это особенно актуально в период эпидемии COVID-19.
- У пациентов с выявленным СОАС и СОГ необходимо инициировать СИПАП или БИПАП-терапиию.
- В случае поступления в стационар по поводу коронавирусной инфекции у пациента необходимо продолжать СИПАП или БИПАП-терапию. Это особенно необходимо у пациентов с СОГ.
- Вероятно всем пациентам с морбидным ожирением (ИМТ >40), которые поступают в стационар с пневмонией, целесообразно инициировать СИПАП или БИПАП-терапию, даже если до этого диагноз нарушений дыхания во сне не был подтвержден и у пациента еще нет признаков дыхательной недостаточности. Эти пациенты находятся в группе очень высокого риска по развитию ОДН, если у них не проводить заблаговременно СИПАП или БИПАП-терапию.
Дополнительную информацию можно получить в книгах:
«Как лечить храп и синдром обструктивного апноэ сна» — можно скачать по этой ссылке.
«Долгосрочная СИПАП/БИПАП-терапия в домашних условиях. Рекомендации для пациентов» — можно скачать по этой ссылке.
Для профессионалов может представлять интерес книга «Неинвазивная респираторная поддержка при расстройствах дыхания во сне». Ее можно прибрести на сайте Литрес.ру
Консультацию по диагностике и лечению расстройств дыхания во сне можно получить в нашем центре медицины сна www.sleepnet.ru.
Прочитать ещё 1 ответ
Отмечается линейный пневмофиброз левого легкого. Это что?
Сертифицированный специалист по мед. массажу. Преподаватель массажа
Пневмофиброз – это процесс разрастания соединительной ткани легких, который происходит под влиянием дистрофических или воспалительных процессов. Видимо перед этим вы перенесли какое то заболевание. Обычно структура лёгкого воздушная, лёгкая, при фиброзном перерождении происходит замещение. Появляется грубая, рубцовая ткань в лёгких что мешает лёгким расправляться и уменьшает способность переносить кислород
Источник
