Код мкб аспирационная пневмония
Связанные заболевания и их лечение
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Аспирационная пневмония.

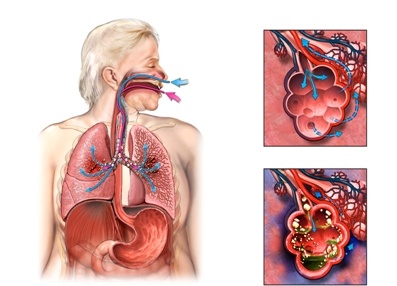
Механизм развития аспирационной пневмонии
Описание
В настоящее время считается достоверно установленным, что микроаспирация бактерий, колонизирующих носоглотку, является инициирующим фактором большинства бактериальных пневмоний. Однако традиционно под термином «аспирационная пневмония» понимают легочные поражения, возникающие вследствие макроаспирации большего или меньшего количества содержимого носоглотки или желудка, и следующий за этим инфекционный процесс.
Симптомы
В отличие от пневмонии, вызванной типичными внебольничными штаммами (пневмококк), АП развивается постепенно, без четкого острого начала. У многих больных через 8-14 дней после аспирации развиваются абсцессы легких или эмпиема. Примерно у половины пациентов при появлении очагов деструкции отмечается выделение мокроты со зловонным гнилостным запахом, возможно развитие кровохарканья. Однако отсутствие гнилостного запаха при формировании абсцесса не исключает участия анаэробов в генезе АП (некоторые из них, например микроаэрофильные стрептококки, не приводят к образованию продуктов метаболизма, обладающих гнилостным запахом). Другие симптомы АП не отличаются от общих проявлений пневмонии: кашель, диспное, плевральные боли, лихорадка, лейкоцитоз. У многих пациентов несколько дней, а иногда и недель такие маловыраженные клинические симптомы, как слабость, субфебрильная лихорадка, кашель, у ряда больных – прогрессивное снижение массы тела и анемия, предшествуют появлению клинических признаков, указанных выше. Особенностью АП, вызванной анаэробами, считается отсутствие у больного озноба.
Характерные клинические особенности АП:
• постепенное начало;
• документированная аспирация или факторы, предрасполагающие к ее развитию;
• отсутствие ознобов;
• зловонный запах мокроты и плевральной жидкости;
• локализация пневмонии в зависимых сегментах;
• некротизирующая пневмония, абсцесс, эмпиема плевры;
• наличие газа над экссудатом в плевральной полости;
• отсутствие роста микроорганизмов в аэробных условиях.
Независимыми предикторами плохого прогноза при АП являются поздняя диагностика, неэффективная начальная антибактериальная терапия (АБТ), бактериемия, госпитальная суперинфекция.
Боль в груди слева. Боль в грудной клетке. Высокая температура тела. Кашель. Кровохарканье. Мокрота. Одышка. Озноб. Рвота.
Причины
Как правило, аспирация чаще всего наблюдается при функциональном или органическом поражении рефлекторной дуги, ответственной за защитные реакции верхних или нижних дыхательных путей, препятствующих аспирации. Развития такого состояния следует ожидать при наркозе, различных поражениях (травмы, опухоли, интоксикации, сосудистые нарушения) центральной нервной системы, заболеваниях периферических нервов, воздействии ряда механических факторов, способствующих аспирации (назогастральное зондирование), травмах лица и шеи, опухолях пищевода, трахеи и.
Лечение
При полной обструкции дыхательных путей вследствие аспирации инородного тела требуется немедленная помощь для восстановления их проходимости. В США с этой целью применяется прием Геймлиха: толчкообразное надавливание в поддиафрагмальной области. Если инородное тело остается в нижних дыхательных путях, для его извлечения, в зависимости от размера, проводится бронхоскопия, а при ее неэффективности – торакотомия.
Оксигенотерапия – также необходимый компонент инициальной терапии. В тяжелых случаях показана интубация трахеи и проведение искусственной вентиляции легких (ИВЛ) с повышенным дыхательным объемом. Санационная бронхоскопия рекомендована в случае санации дыхательных путей от инородных тел, после чего необходимы мероприятия по стабилизации гемодинамики, проведение инфузионной терапии.
Методы лечения острого респираторного дистресс-синдрома вследствие аспирации включают экстракорпоральную мембранную оксигенацию, ИВЛ, заместительную терапию сурфактантом и биохимические, иммунологические средства коррекции клеточного повреждения.
При химическом пневмоните, развивающемся при массивной аспирации, не требуется проведение АБТ. Профилактическое назначение антибиотиков также не показано ввиду высокой вероятности формирования резистентных штаммов и недоказанной эффективности в предупреждении пневмонии.
Основным компонентом лечения развившейся АП является ранняя АБТ. Выбор антибиотика зависит от тяжести АП, окружения, в котором возникла пневмония, и наличия или отсутствия факторов риска колонизации дыхательных путей грамотрицательными микроорганизмами. В основном руководствуются эмпирическим выбором препаратов. С учетом того, что основной причиной АП, возникшей вне стационара, являются анаэробы, назначаемые антибиотики должны быть активными по отношению к ним.
В случаях внебольничной АП исследователи рекомендуют включать в схему эмпирической АБТ ингибиторзащищенные β-лактамы (амоксициллин/клавуланат), цефоперазон/сульбактам или β-лактамный антибиотик в комбинации с метронидазолом. Ингибиторзащищенные β-лактамы (например амоксициллин/клавуланат активен в отношении аэробных грамположительных кокков, энтеробактерий и анаэробов) являются препаратами выбора для монотерапии АП. Несмотря на хорошую антианаэробную активность in vitro, метронидазол не следует применять в режиме монотерапии.
Современные фторхинолоны, такие как левофлоксацин и моксифлоксацин, создают в ткани легкого и эндобронхиальном секрете высокие бактерицидные концентрации и обладают определенной антианаэробной активностью, поэтому их можно использовать как препараты резерва, особенно при аллергии на β-лактамы. Препаратом выбора может быть клиндамицин (внутривенно 600 мг каждые 8 ч с последующим переходом на прием per os 300 мг каждые 6 ч), который обладает большей активностью в отношении анаэробов по сравнению с пенициллином.
Внутрибольничная АП требует немедленной эмпирической деэскалационной АБТ. Необходим особый подход к выбору антибактериального препарата из-за высокой вероятности развития инфекционного процесса, вызванного полирезистентными нозокомиальными штаммами аэробных грамотрицательных бактерий (представителями Enterobacteriaceae и неферментирующими бактериями).
В отделении реанимации и интенсивной терапии, а также при развитии пневмонии у больных, находящихся в стационаре более 5 дней, «проблемными» возбудителями являются P. Aeruginosa и Acinetobacter spp У пациентов в коме после тяжелой травмы центральной нервной системы при наличии декомпенсированных почечной патологии и сахарного диабета, к указанным выше патогенам присоединяется полирезистентный S. Aureus Препаратами выбора являются цефепим в комбинации с метронидазолом, цефтазидим в комбинации с метронидазолом или клиндамицином, пиперациллин/тазобактам, цефоперазон/сульбактам или тикарциллин/клавуланат. Комбинация азтреонама с клиндамицином элиминирует вероятных возбудителей пневмонии и является альтернативной терапией АП.
При установленной высокой частоте метициллинорезистентных стафилококков и наличии бактериологически подтвержденной инфекции, вызванной полирезистентными стафилококками (при положительных посевах из носоглотки, при сопутствующей стафилококковой инфекции других локализаций), в схему АБТ необходимо включить гликопептиды, например ванкомицин или тейкопланин.
В целом при внутрибольничной АП приемлемы схемы лечения нозокомиальной пневмонии. Быстрый (через 1-2 дня) ответ на антимикробную терапию в виде положительной динамики общесоматического статуса и признаков разрешения внутрилегочного инфильтрата свидетельствует об ОХП. В этих случаях можно прекратить дальнейшее применение антибиотиков. По данным J. Bartlett, именно в первые 48-72 ч наблюдается стабилизация клинических симптомов. Далее следует оценить эффективность терапии и решить, продолжать лечение или сменить антибиотики. При наличии результатов бактериологического исследования можно назначать этиотропное лечение. Однако длительный фебрильный период и прогрессирование легочной инфильтрации свидетельствуют о развитии абсцедирования либо о неадекватности АБТ по причине резистентности возбудителя к назначенным антибиотикам (например суперинфекция резистентными штаммами P. Aeruginosa).
Способ введения антибиотика определяется тяжестью АП. Больные с тяжелой пневмонией и осложненными формами заболевания должны получать парентеральную терапию. При менее тяжелом течении возможно назначение пероральных препаратов. Ответ на АБТ у 80% больных с АП отмечается в течение первых 5 дней лечения.
Продолжительность курса АБТ у больных с АП без абсцесса или эмпиемы составляет около 14 дней. При наличии абсцесса лихорадка может сохраняться 5-10 дней и более, несмотря на адекватную терапию.
Больным с абсцессами и эмпиемами необходимо назначение парентеральной терапии до достижения клинического эффекта: снижения лихорадки, определения тенденции к нормализации количества лейкоцитов, уменьшения выраженности кашля и диспноэ. При условии нормальной абсорбции из пищеварительного тракта возможен переход на терапию антибиотиками per os (клиндамицин 300 мг каждые 6 ч; амоксициллин 500 мг каждые 8 ч + метронидазол 500 мг каждые 6-8 ч; амоксициллин/клавуланат 625 мг каждые 8 ч). Рекомендуемая длительность АБТ у больных с абсцессом легких и эмпиемой плевры составляет 2-3 мес.
К хирургическим методам лечения АП относятся дренирование абсцессов, фибробронхоскопия, трансбронхиальная катетеризация, чрескожная катетеризация полости периферического абсцесса. Хирургическое вмешательство показано при больших размерах абсцесса (более 6 см) и при осложнении его легочным кровотечением, а также в случае формирования бронхоплевральной фистулы.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 декабря 2019;
проверки требуют 3 правки.
Аспирацио́нная пневмони́я (лат. aspirātiō — «вдыхание») — воспаление лёгких, возникающее при вдыхании или пассивном попадании в лёгкие различных веществ в массивном объёме, чаще всего в практике — рвотных масс. Воспаление возникает через специфические свойства субстанций, вызывающих сильные воспалительные реакции.
К аспирационной пневмонии часто приводит регургитация (затекание) желудочного содержимого в дыхательные пути при кардиопульмональной реанимации, шоке, нарушениях сознания (в том числе, алкогольной и героиновой интоксикации), при нарушении глотания в рамках различных неврологических заболеваний (бульбарный паралич, псевдобульбарный, миастения, постравматическая энцефалопатия, тяжело протекающие нейродегенеративные заболевания, ассоциированные с нарушением нервно мышечной проводимости, запущенные менингиты, миастении дисфагии), заболеваний пищевода (ГЭРБ, рак пищевода, грыжа пищеводного отверстия и диафрагмы), тяжело протекающие уремические энцефалопатии, диабетические полиневриты. Соляная кислота содержимого желудка с низким pH (<2,5) является очень агрессивной по отношению к эпителию дыхательных путей, вызывая химический пневмонит. Данный тип поражения приводит к спазму бронхов, ателектазам, бронхоэктазам, абцессам, гангренам легких, буллюсу, альвеолиту, стридору, нарушая барьер слизистой и открывая «ворота» для инфекций. Отдельно выделяют синдром Мендельсона — аспирационную пневмонию, вызванную аспирацией желудочного содержимого у больных под наркозом[1]. Данный синдром может осложниться отеком легких и сердечно-лёгочной недостаточностью.
Лечение[править | править код]
Все случаи аспирационных процессов требуют неотложной медицинской помощи, в первых мероприятиях могут проводиться удары надбрюшной области (прием Хеймлиха) для стимуляции кашлевого рефлекса. Могут (изредка) также быть использованы аналептики. Часто показана реанимационные мероприятия в пульмонологии, отоларингологии, либо в гнойно-септическом, либо в гангренозно-некротическом отделениях торакальной хирургии, в зависимости от степени (порядок расположен от начала пневмонии по степени нарастания возможных осложнений) аспирации, важно также уточнить генез патологии, особенно при связях с неврологическими, нейродегенеративными и нейроинфекционными патологиями и процессами (в том числе и хроническими), при связях с судебной медициной, с травматологией и онкологией и токсикологией, при заболеваниях с нарушениями обмена, в каждом из случаев лечение должно быть в комплексе с основной патологией (особенно в случае бас, болезни паркинсона, ботулизма, миастении, бешенства столбняка, дифтерии, при энцефалопатиях полинейропатиях и миопатиях уремического, диабетического, токсического (отравление ФОС, полиэтиленгликолем, двуокисью углерода, фенотизианами, тирэтилсвинцом) и посттравматического генеза, и при установленных связях с нейроинфекциями), и подбираться строго индивидуально, в зависимости от первоначальной причины, в комплексе с основной патологией. Лечение в данных случаях должно быть направлено на устранение/коррекцию первопричины.
В качестве общих мер проводятся эндоскопические (чаще всего прямыми жесткими ларингоскопами, или бронхоскопами, реже эзофагоскопами) санационные мероприятия (промывание-очищение), с подключенными аспираторами, направленные на быстрое диагностирование причины и её устранение, внутривенное, эндотрахеальное, эндобронхиальное и ингаляционное вливание бронхолитиков (аминофилин), муколитиков (ацетилцистеин, бромгексин), антибиотиков (сульфамиламиды, тетрациклины, пеницилины, линкозамиды, карбапенемы, нитрофураны, цифалоспорины), противомикробных средств (тинидазол, метронидазол, орнидазол), коркистероидов (бекламетазон, бетаметазон), протеолитических ферментов (трипсин, химотрипсин, химопин и др.), антигипоксантов (актовегин, убихинон, цитохром С, натрия оксибурат, карнитин), иногда (очень редко) и диуретиков (лазикс, манитол), витаминов групп А, Е и B, метаболические средства, в некоторых случаях может проводиться также трахеостомия торакоэктомия. Могут применяться системные антигипоксанты (цитохром, карбоксилаза, триметазидин, натрия оксибурат), а также адренометики (астмопент, беродуал).
Примечания[править | править код]
Источник
Описание заболевания что это
Код по МКБ 10 – J69, 0, P24,9. Что это такое, впервые аспирационную пневмонию описал Гиппократ, и до 19 века этот недуг относился к «грудным болезням, сопровождающимся лихорадкой». В зависимости от проявления заболевания его называли плеврит, перипневмония или плевропневмония.
Привязанность заболевания к патологоанатомическим изменениям в легочной системе впервые заметил Морганьи. Возбудитель заболевания был обнаружен ближе к концу 19 века, тогда же Грамм разработал специальную методику окраски бактериальной флоры и доказал, что причиной пневмонии могут быть разные возбудители.
Аспирационная форма недуга классифицируется следующим образом:
- хронический пневмонит – развивается по причине попадания в легочные пути содержимого из желудочного тракта;
- бактериальный – его развитию способствуют микроорганизмы, которые проникают в легкие из ротоглотки;
- механический – провоцируют твердые частицы или жидкость, попадающие в дыхательные пути при глотании.
СПРАВКА! Из всех возможных , аспирационная составляет 10% случаев.
Достаточно часто проникновение содержимого носоглотки может наблюдаться у людей во сне или при утрате сознания, однако, не каждый такой случай становится причиной развития данного заболевания.
Развитие недуга напрямую зависит от следующих факторов:
- объем бактериальной флоры, которая проникла в бронхиолы;
- способность этой микрофлоры к инфицированию;
- общее состояние иммунной системы, от которого зависит сможет ли патогенная флора размножаться или будет уничтожена.
Кроме того, аспирационная форма пневмонии может быть спровоцирована:
- сбоем в местной защите – закрытие глотки, кашель и т.д.;
- природой субстрата, вызывающего пневмонию – кислотность и прочее.
Причины аспирационной пневмонии:
- Нарушения сознания. Чем сильнее нарушено сознание, тем больше риск аспирации увеличивается. По статистике в половине случаев коматозного или постинсультного состояния наблюдается данный недуг.
- Дисфагия пищевода – нарушение процесса глотания, которое сопровождает большое количество заболеваний органов ЖКТ.
- Нарушения неврологического порядка – болезнь Паркинсона, параличи, рассеянный склероз и прочие.
- Повреждения механические – их могут вызвать зондирование, бронхоскопия или эндоскопия.
- Гипергликемия, обструкция выходного желудочного отверстия, рвота, анестезия глотки, ларингеальная маска.
Факторы риска:
- пожилые люди, которые спят на спине;
- больные зубы;
- плохое слюноотделение;
- сахарный диабет;
- сердечные недуги;
- болезни органов дыхания;
- нарушения в работе ЖКТ.
СПРАВКА! У новорожденных данная форма пневмонии может развиваться при попадании в легочную систему околоплодных вод.
Заболевание вызывается анаэробными микроорганизмами, которые создают колонии в верхних дыхательных путях. Как правило, эта флора не приводит к инфицированию организма.
Что касается механизма развития патологии, он связан с вдыханием частиц большого размера или субстрата значительного объема, что приводит к механическому повреждению трахеобронхиальной системы. Такое явление провоцирует кашель, а это способствует углублению патологического субстрата в легочную систему. При этом развивается застой бронхолегочного секрета, а, следовательно, увеличивается риск инфицирования.
Профилактика аспирационной пневмонии
Если следовать тем советам, которые дают врачи, то появление пневмонии аспирационного типа можно предотвратить. Достаточно соблюдать несколько простых рекомендаций. К ним можно отнести следующее:
- Если человеку предстоит проведение операции, то перед ней стоит отказаться от приема еды, хотя бы за 12 часов.
- Когда операция будет проведена, то нужно обязательно немного поднять тот конец кровати, где находится голова человека.
- Обязательно нужно следить за гигиеной ротовой полости, ведь именно в этом месте собирается больше всего микробов и при этом большинство из них относятся к числу патогенных.
- во время употребления еды необходимо следить за расположением зонда.
- женщине необходимо заранее ознакомиться со всеми тонкостями грудного вскармливания ребёнка.
- при появлении кашля и боли в грудной клетке необходимо сделать рентген и обратиться к врачу.
- для предотвращения аспирации необходимо вовремя лечить гастроэнтерологические болезни и проблемы по неврологической части.
Важно! Наиболее тяжелым из всех осложнений аспирационной пневмонии считается появление воспаления с гноем. К подобной патологии можно отнести абсцесс легких, а также разные степени эмпиемы плевры
Если вовремя не будет оказано подобающее лечение, проявятся метастазы и в других органах, а также велик риск возникновения бактериальной инфекции. Кроме этого, могут образовываться ателектазы, возникнет дыхательная недостаточность, приводящая к необходимости искусственной вентиляции легких. При таком заболевании характерен высокий уровень детской смертности.
Аспирационная пневмония – это серьезный воспалительный процесс, который начинает активно развиваться в связи с попаданием в дыхательные органы разнообразных вредоносных микробов, способных раздражать паренхиму. Если количество патогенной микрофлоры незначительное, то патология может протекать без ярко выраженной симптоматики и признаков. Но если из-за болезни пострадала большая площадь легких, то в этой ситуации больной человек чувствует себя очень плохо. Показатели смертности в подобное случае достигают отметки в 30%.
Если вы заметили хоть малейшие симптомы аспирационной пневмонии, стоит немедленно обратиться к врачу. Ведь если лечение будет своевременным, то шансы на успешный результат от лечения возрастает в несколько раз.
Симптомы аспирационной пневмонии

В каждом конкретном случае аспирационная пневмония развивается по индивидуальному сценарию.
Ясную картину даст только тщательное лабораторное исследование.
Тем не менее, симптомы достаточно красноречивы:
- появление зловонной мокроты;
- лихорадка;
- боль в груди;
- тахикардия;
- синюшные оттенок слизистых оболочек и кожи вследствие повышенного содержания гемоглобина в крови (цианоз);
- учащенное поверхностное дыхание (тахипноэ);
- кашель.
Клиническое течение неоднородно, в каждом случае индивидуально.
Многое зависит от возраста, состояния организма, иммунного статуса конкретного человека.
Медики выделают такие основные этапы течения болезни, как:
- пневмонит;
- некротизирующая пневмония;
- абсцедирование;
- эмпиема плевры.
Нельзя сказать, что границы между этапами четкие и позволяют безошибочно судить о стадии недуга.
К сожалению, клиника разворачивается стерто.
Иногда даже порывисто:
- несколько дней больной чувствует слабость;
- мучительный кашель не позволят отдыхать;
- затем вдруг нарастает болевой синдром в груди;
- возникает тахикардия;
- пациента начинает лихорадить;
- во время кашля появляется пенистая мокрота с примесью крови.
От первых слабых признаков до появления кровянисто-гнойной мокроты с гнилостным запахом в среднем проходит 10-15 суток.
Симптоматика аспирационного процесса
Аспирационная пневмония, спровоцированная воспалительным процессом бронхиального ствола при попадании мелких инородных частиц, сопровождается общими характерными симптомами. Заболевание, как правило, возникает резко и при этом быстро прогрессирует.
К общим признакам аспирационного воспалительного процесса в легких специалисты относят:
- лихорадочные симптомы, сопровождающиеся высокой температурой;
- проявления тахикардии, сопровождающиеся одышкой;
- затрудненное дыхание, как на вдохе, так и на выдохе;
- пристуообразный кашель;
- болезненный синдром в области грудной клетки, усиливающийся при кашле;
- посинение кожных покровов у больного на лице, особенно, в околоротовой области.
В зависимости от причин, вызвавших аспирационный воспалительный процесс и типов заболевания, различают и различную симптоматику патологического легочного воспаления.
Признаки бактериального воспаления
Бактериальный процесс в легких сам по себе сопровождается образованием гнойной мокроты, некрозом тканей. Размножение бактерий провоцирует выделение в кровь токсинов, потому проявления интоксикации, как правило, прогрессируют интенсивно. Для аспирационного воспаления легких бактериальной этиологии характерны следующие симптомы и признаки:
- резкое повышение температуры тела, часто достигающее отметки до 39 градусов;
- влажный и продуктивный кашель, сопровождающийся отхождением гнойной мокроты;
- боль в грудной клетке, усиливающаяся при движении и кашле.
Посинение кожных покровов на лице у больного может выражено проявляться в области носогубного треугольника.
Симптомы аспирационного пневмонита
Аспирационная пневмония, возникшая при контакте с химическими веществами, у пациента проявляется выраженной интоксикацией всего организма и характерной симптоматикой:
- высокой температурой, жаром, лихорадочным состоянием;
- учащенным сердечным ритмом, вплоть до приступов тахикардии;
- кашель, сопровождающийся отделением мокроты розоватого оттенка;
- кислородная гипоксия, сопровождающаяся посинением кожных покровов.
Приступообразный кашель, оканчивающийся рвотой, для этого типа аспирационной пневмонии не характерен, но кашлевой спазм отличается продуктивностью.
Диагностика и лечение аспирационной пневмонии
Установить причину появления пневмонии несложно, если больной помнит о событии, при котором инородные элементы попали в легкие, так как это, как правило, сопровождается кашлем и другими неприятными симптомами. Однако в ряде случаев больные не помнят момента, когда вдохнули в легкие инородный предмет, или не могут об этом рассказать, если проблемы с дыханием имеют место у детей младшего возраста, а они сами не способны объяснить причины их появления.
Выявить инородный предмет в легких помогает проведение рентгеновского исследования и анализа газов крови.
Сбор анамнеза и жалоб больных помогает определить причину и патогенез развития поражения легочной ткани.
Кроме того, проведение рентгенографии, КТ или МРТ позволяет выявить характерные особенности имеющегося поражения тканей, области некроза и деструкции и даже наличие скопления экссудата в полости плевры.
Очень важным методом диагностики аспирационной пневмонии является бактериологический посев мокроты, а также исследование промывочных вод, полученных из бронхиального дерева. В случае выявления абсцессов может быть показано проведение пункции под контролем ультразвука. При выявлении эмпиемы плевры, как правило, проводится дренирование плевральной полости с дальнейшим анализом откачанного выпота.
Лечение аспирационной пневмонии нередко требует проведения ряда очень специфичных процедур. В случае застраивания в тканях легких твердых предметов показано их эндоскопическое удаление из бронха или трахеи. Кроме того, при наличии абсцессов и других осложнений может быть назначено проведение:
- бронхоальвеолярного лаважа;
- трахеальной аспирации секрета;
- санационной бронхоскопии;
- вибрационного массажа.
Для лечения бактериальной инфекции показан курс антибиотиков, которые подбираются индивидуально в зависимости от чувствительности к ним микрофлоры. Учитывая, что нередко поражение тканей развивается под действием полиморфной патогенной флоры, могут быть назначены антибиотики широкого спектра действия или их комбинация. Курс лечения антибиотиками, как правило, составляет от 10 до 14 дней. Если абсцессы имеют большой размер или есть легочные кровотечения, может быть назначено хирургическое лечение.
Особенности диагностики и лечения
Поставить диагноз аспирационная пневмония врачи могут только после тщательного обследования пациента
Даже, несмотря на то, что присутствуют все симптомы данной патологии, важно уточнить анамнез, в котором следует выявить сам факт аспирации (или проблем с глотанием).
Взрослым и детям, у которых есть типичные симптомы данной патологии, назначают рентгенологическое исследование, позволяющее выявить участки поражения лёгочной ткани и определить стадию развития воспалительного процесса. Бакпосев мокроты на микрофлору даёт возможность выявить возбудителя заболевания и подобрать необходимые антибактериальные препараты. Для забора мокроты часто применяют метод . В тяжёлых случаях, когда в лёгких уже развился абсцесс или началась эмпиема, показана трансторакальная пункция под ультразвуковым и рентгенологическим контролем, а также дренирование плевральной полости. Кроме того, назначается посев кровии на бактериальную флору и анализ на биохимические показатели.
После установки диагноза и определения стадии болезни, назначается необходимый курс терапии. Лечение аспирационной пневмонии заключается в проведении массивной антибактериальной терапии. Причём назначаются препараты с комбинированным действием, и продолжительность их приёма составляет приблизительно две недели.
Если аспирация произошла путём вдыхания твёрдых веществ, необходимо эндоскопически удалить аспират из бронхов или трахеи.
При образовании абсцессов и эмпиемы, лечение аспирационной пневмонии необходимо дополнить удалением гнойного содержимого, для чего показано дренирование органа. В случаях серьёзных нарушений дыхательной функции показана оксигенация, а при невозможности самостоятельно дышать, пациента подключают к аппарату ИВЛ.
В зависимости от тяжести аспирационной пневмонии у взрослых и детей последствия этого заболевания могут быть различными. При обнаружении патологии на ранней стадии и своевременной терапии, прогноз не вызывает опасений, но если болезнь была запущена, тогда прогноз будет крайне серьёзным – до 25% пациентов с тяжёлыми формами погибают от осложнений, вызванных этой болезнью.
Отметим, что врождённая и приобретённая аспирационная пневмония у детей часто является следствием нарушений в организме матери во время беременности или нарушений в развитии плода. Поэтому большая вероятность, что дети с таким заболеванием (аспирация околоплодными водами) погибнут в первые дни или недели жизни.
Важное значение играет профилактика аспирационной пневмонии. Особенно это касается детей и людей с расстройствами глотания – окружающие должны следить, чтобы пища и жидкость попадали точно в пищеварительный тракт, поэтому лучше кормить их медленно, щадящей пищей и маленькими порциями.
Для тех, у кого наблюдается забрасывание желудочного содержимого в пищевод, необходимо создать благоприятные условия для кормления, а именно – принимать пищу в положении сидя под углом 45 градусов. Гигиена и своевременная санация ротовой полости также является профилактикой этого заболевания.
Источник
