Код мкб 10 воспаление мягких тканей
| M70 | Болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением |
| Включено: | |
| профессиональные болезни мягких тканей | |
| Исключено: | |
| бурсит: | |
| — БДУ (M71.9) | |
| — плеча (M75.5) | |
| энтезопатии (M76-M77) | |
| M70.0 Хронический крепитирующий синовит кисти и запястья | |
| M70.1 Бурсит кисти | |
| M70.2 Бурсит локтевого отростка | |
| M70.3 Другие бурситы локтевого сустава | |
| M70.4 Препателлярный бурсит | |
| M70.5 Другие бурситы коленного сустава | |
| M70.6 Бурсит большого вертела (бедренной кости) | |
| M70.7 Другие бурситы бедра | |
| M70.8 Другие болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением | |
| M70.9 Болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением неуточненные | |
| M71 | Другие бурсопатии |
| Исключено: | |
| бурсит большого пальца стопы (M20.1) | |
| бурситы, связанные с нагрузкой, перегрузкой и давлением (M70.-) | |
| энтезопатии (M76-M77) | |
| M71.0 Абсцесс синовиальной сумки | |
| M71.1 Другие инфекционные бурситы | |
| M71.2 Синовиальная киста подколенной области [Бейкера] | |
| Исключено: с разрывом (M66.0) | |
| M71.3 Другая киста синовиальной сумки | |
| Исключено: синовиальная киста с разрывом (M66.1) | |
| M71.4 Отложения кальция в синовиальной сумке | |
| Исключено: в плече (M75.3) | |
| M71.5 Другие бурситы, не классифицированные в других рубриках | |
| Исключено: бурсит: | |
| — БДУ (M71.9) | |
| — коллатеральный большеберцовый Пеллегрини-Штиды (M76.4) | |
| — плеча (M75.5) | |
| M71.8 Другие уточненные бурсопатии | |
| M71.9 Бурсопатия неуточненная | |
| M72 | Фибробластические нарушения |
| Исключено: ретроперитонеальный фиброматоз (D48.3) | |
| M72.0 Ладонный фасциальный фиброматоз [Дюпюитрена] | |
| M72.1 Соединительнотканные узелки на тыльной поверхности пальцев | |
| M72.2 Подошвенный фасциальный фиброматоз | |
| M72.3 Узелковый фасциит | |
| M72.4 Псевдосаркоматозный фиброматоз | |
| M72.5 Фасциит, не классифицированный в других рубриках | |
| Исключено: фасциит: | |
| — диффузный (эозинофильный) (M35.4) | |
| — подошвенный (M72.2) | |
| — узелковый (M72.3) | |
| M72.8 Другие фибробластические нарушения | |
| M72.9 Фибробластические нарушения неуточненные | |
| M73* | Поражения мягких тканей при болезнях, классифицированных в других рубриках |
| M73.0* Гонококковый бурсит (A54.4+) | |
| M73.1* Сифилитический бурсит (A52.7+) | |
| M73.8* Другие поражения мягких тканей при болезнях, классифицированных в других рубриках | |
| M75 | Поражения плеча |
| Исключено: синдром плечо-кисть (M89.0) | |
| M75.0 Адгезивный капсулит плеча | |
| M75.1 Синдром сдавления ротатора плеча | |
| M75.2 Тендинит двуглавой мышцы | |
| M75.3 Кальцифицирующий тендинит плеча | |
| M75.4 Синдром удара плеча | |
| M75.5 Бурсит плеча | |
| M75.8 Другие поражения плеча | |
| M75.9 Поражение плеча неуточненное | |
| M76 | Энтезопатии нижней конечности, исключая стопу |
| Исключено: бурсит вследствие нагрузки, перегрузки и давления (M70.-) | |
| M76.0 Тендинит ягодичных мышц | |
| M76.1 Тендинит поясничных мышц | |
| M76.2 Шпора подвздошного гребешка | |
| M76.3 Подвздошный большеберцовый связочный синдром | |
| M76.4 Большеберцовый коллатеральный бурсит [Пеллегрини-Штиды] | |
| M76.5 Тендинит области надколенника | |
| M76.6 Тендинит пяточного [ахиллова] сухожилия | |
| M76.7 Тендинит малоберцовой кости | |
| M76.8 Другие энтезопатии нижней конечности, исключая стопу | |
| M76.9 Энтезопатия нижней конечности неуточненная | |
| M77 | Другие энтезопатии |
| Исключено: | |
| бурсит: | |
| — БДУ (M71.9) | |
| — вследствие нагрузки, перегрузки и давления (M70.-) | |
| остеофит (M25.7) | |
| энтезопатия позвоночника (M46.0) | |
| M77.0 Медиальный эпикондилит | |
| M77.1 Латеральный эпикондилит | |
| M77.2 Периартериит запястья | |
| M77.3 Пяточная шпора | |
| M77.4 Метатарзалгия | |
| Исключено: метатарзалгия Мортона (G57.6) | |
| M77.5 Другие энтезопатии стопы | |
| M77.8 Другие энтезопатии, не классифицированные в других рубриках | |
| M77.9 Энтезопатия неуточненная | |
| M79 | Другие болезни мягких тканей, не классифицированные в других рубриках |
| Исключено: боль в мягких тканях, психогенная (F45.4) | |
| M79.0 Ревматизм неуточненный | |
| Исключено: палиндромный ревматизм (M12.3) | |
| M79.1 Миалгия | |
| Исключено: миозит (M60.-) | |
| M79.2 Невралгия и неврит неуточненные | |
| Исключено: | |
| ишиас (M54.3-M54.4) | |
| мононевропатии (G56-G58) | |
| радикулит: | |
| — БДУ } | |
| — плечевой } (M54.1) | |
| — пояснично-крестцовый } | |
| M79.3 Панникулит неуточненный | |
| Исключено: панникулит: | |
| — волчаночный (L93.2) | |
| — рецидивирующий [Вебера-Крисчена] (M35.6) | |
| — шеи и позвоночника (M54.0) | |
| M79.4 Гипертрофия (подколенной) жировой подушечки | |
| M79.5 Остаточное инородное тело в мягких тканях | |
| Исключено: | |
| гранулема (вызванная попаданием инородного тела в): | |
| — кожу и подкожную ткань (L92.3) | |
| — мягких тканей (M60.2) | |
| M79.6 Боль в конечности | |
| M79.8 Другие уточненные поражения мягких тканей | |
| M79.9 Болезнь мягких тканей неуточненная |
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
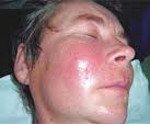
Воспалительный инфильтрат.
Описание
Для обозначения подобных форм воспалительных заболеваний многие авторы пользуются противоречивыми по значению терминами «начинающаяся флегмона», «флегмона в стадии инфильтрации» или вообще опускают описание указанных форм заболевания. В то же время отмечается, что формы одонтогеннои инфекции с признаками серозного воспаления околочелюстных мягких тканей встречаются часто и в большинстве случаев хорошо поддаются лечению.
При своевременно начатой рациональной терапии удается предупредить развитие флегмон и абсцессов. И это обосновано с биологических позиций. Подавляющее большинство воспалительных процессов должно заканчиваться и подвергаться инволюции на стадии припухлости или воспалительного инфильтрата. Вариант с дальнейшим их развитием и образованием абсцессов, флегмон — это катастрофа, гибель тканей, т. Е. Части организма, а при распространении гнойного процесса на несколько областей, сепсисе — нередко и смерть. Поэтому, на наш взгляд, воспалительный инфильтрат является самой частой, самой «целесообразной» и биологически обоснованной формой воспаления. По сути, мы часто видим воспалительные инфильтраты в околочелюстных тканях, особенно у детей, при пульпитах, периодонтитах, расценивая их как реактивные проявления этих процессов. Вариантом воспалительного инфильтрата являются периаденит, серозный периостит. Самым существенным для врача в оценке и классификации этих процессов (постановке диагноза) являются распознавание негнойной стадии воспаления и соответствующая тактика лечения.
Симптомы
Воспалительные инфильтраты возникают как за счет контактного распространения инфекции (per continuitatum), так и лимфогенного пути при поражении лимфатического узла с дальнейшей инфильтрацией тканей. Инфильтрат обычно развивается в течение нескольких дней. Температура у больных бывает нормальной и субфебрильной. В области поражения возникают припухлость и уплотнение тканей с относительно четкими контурами и распространением на одну или несколько анатомических областей. Пальпация безболезненная или слабо болезненная. Флюктуация не определяется. Кожные покровы в области очага поражения обычной окраски или слегка гиперемированы, несколько напряжены. Имеет место поражение всех мягких тканей данной области — кожи, слизистой оболочки, подкожно-жировой и мышечной ткани, нередко нескольких фасций с включением в инфильтрат лимфатических узлов. Именно поэтому мы отдаем предпочтение термину «воспалительный инфильтрат» перед термином «целлюлит», которым также обозначают подобные поражения. Инфильтрат может разрешаться в гнойные формы воспаления — абсцессы и флегмоны и в этих случаях его следует рассматривать как предстадию гнойного воспаления, которую не удалось купировать.
Воспалительные инфильтраты могут иметь травматический генез. Локализуются они практически во всех анатомических отделах челюстно-лицевой области, несколько чаще в щечной и области дна полости рта. Воспалительные инфильтраты постинфекционной этиологии локализуются в поднижнечелюстной, щечной, околоушно-жевательной, подподбородочной областях. Четко прослеживается сезонность возникновения заболевания (осенне-зимний период). Дети с воспалительным инфильтратом чаще поступают в клинику после 5-х суток заболевания.
Причины
Воспалительные инфильтратысоставляют многообразную по этиологическому фактору группу. Проведенные исследования показали, что у 37 % больных был травматический генез заболевания, у 23 % причиной служила одонтогенная инфекция. В остальных случаях инфильтраты возникали после различных инфекционных процессов. Эта форма воспаления отмечается с одинаковой частотой во всех возрастных группах.
Лечение
Лечение больных с воспалительными инфильтратами — консервативное. Проводят противовоспалительную терапию с использованием физиотерапевтических средств. Выраженный эффект дают лазерное облучение, повязки с мазью Вишневского и спиртом. В случаях нагнаивания воспалительного инфильтрата возникает флегмона. Тогда проводят хирургическое лечение.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
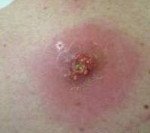
Название: Абсцесс мягких тканей.
Абсцесс мягких тканей
Описание
Абсцесс мягких тканей. Расположенная в мышцах или подкожной жировой клетчатке отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Абсцесс мягких тканей характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в области его локализации; общесоматическими изменениями (головная боль, гипертермия, недомогание, расстройство сна). Диагностическое обследование включает осмотр пораженной области, УЗИ, рентгенологическое исследование, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его открытое или закрытое вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
Дополнительные факты
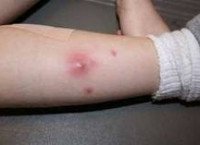
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний (эмпиемы, флегмоны) наличием инфильтративной капсулы или, как ее еще называют, пиогенной мембраны. Подобную капсулу имеют также абсцессы других локализаций: абсцесс головного мозга, абсцесс легкого, поддиафрагмальный абсцесс, заглоточный абсцесс, абсцесс предстательной железы, околочелюстной абсцесс и тд Капсула абсцесса мягких тканей ограничивает его от рядом расположенных анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву абсцесса мягких тканей с выходом его гнойного содержимого в окружающую клетчатку или межмышечные пространства с развитием разлитого гнойного воспаления — флегмоны.
Абсцесс мягких тканей
Причины
Абсцесс мягких тканей обусловлен попаданием в них гноеродных микроорганизмов. Примерно в четверти случаев абсцесс мягких тканей вызван стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. Патогенные микроорганизмы. Зачастую абсцесс мягких тканей имеет полимикробную этиологию. При костно-суставной форме туберкулеза может наблюдаться «холодный» абсцесс мягких тканей, вызванный микобактериями туберкулеза.
Проникновение гноеродных микроорганизмов, вызывающих абсцесс мягких тканей, чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов. Например, фурункула, карбункула, пиодермии, гнойной ангины, перитонита и пр. Инфицирование с образованием абсцесса мягких тканей может произойти ятрогенным путем при проведении инъекции инфицированной иглой. В редких случаях наблюдается асептический абсцесс мягких тканей, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и тд ).
Благоприятствующим развитию абсцесса мягких тканей фоном является наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит ), длительно протекающего заболевания желудочно-кишечного тракта (язва желудка, хронический гастрит, дуоденит, энтероколит), расстройств периферического кровообращения, обменных нарушений (ожирение, гипотиреоз, сахарный диабет, авитаминоз).
Симптомы
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. Если абсцесс мягких тканей расположен поверхностно, то местная симптоматика отчетливо выражена и дополняется возникающим через несколько дней после образования абсцесса симптомом флюктуации, свидетельствующим о скоплении жидкого содержимого внутри воспалительного очага. При глубоко расположенном абсцессе, его местные симптомы не так заметны, флюктуация не наблюдается и на первый план могут выходить изменения в общем состоянии пациента.
Общесоматические признаки абсцесса мягких тканей не носят специфического характера. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40°С и сопровождаться ознобом. Выраженные симптомы интоксикации могут быть связаны с всасыванием в кровоток токсических веществ, образующихся в результате распада тканей внутри абсцесса, или свидетельствовать о распространении гнойного процесса и угрозе сепсиса.
Боль в копчике. Высокая температура тела. Лейкоцитоз. Ломота в мышцах. Недомогание. Нейтрофилез. Озноб. Разбитость. Сильная жажда.
Диагностика
В ходе диагностического обследования пациента травматолог или хирург должны обратить внимание на наличие в его анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Более глубокие абсцессы требуют проведения УЗИ и диагностической пункции. После проведения пункции полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам.
При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза. Диагностируют также фоновые заболевания пациента, для чего могут потребоваться консультации смежных специалистов: отоларинголога, гастроэнтеролога, эндокринолога.
Лечение
В начальной стадии рекомендовано консервативное лечение: противовоспалительная терапия и УВЧ. Сформировавшийся абсцесс мягких тканей подлежит обязательному хирургическому лечению. Вскрытие и дренирование абсцесса мягких тканей обычно проводится хирургом в амбулаторной операционной. Госпитализация необходима в случае осложненного абсцесса, рецидива абсцесса после проведенного хирургического лечения, наличия тяжелого фонового заболевания или состояния пациента, анаэробного характера инфекции, высокого риска развития послеоперационных осложнений при расположении абсцесса на лице, вблизи крупных сосудов или нервных стволов.
В травматологии и хирургии в настоящее время применяется открытое и закрытое хирургическое лечение абсцесса мягких тканей. Закрытый способ производится через небольшой разрез. Он включает кюретаж стенок и аспирацию содержимого абсцесса, применение двупросветной трубки для дренирования, активную аспирацию и промывание полости абсцесса после операции по его вскрытию. Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки.
Если вскрытие и дренирование абсцесса не приводит к ослаблению и постепенному исчезновению общесоматических и интоксикационных симптомов, то следует думать о генерализации гнойной инфекции и развитии сепсиса. В таких случаях необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Профилактика
Предупреждение образования абсцесса в мягких тканях заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной и тщательной первичной обработке ран.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Возможные осложнения
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
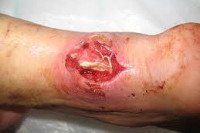
Название: Флегмона.

Флегмона
Описание
Флегмона. Гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона может иметь первичный и вторичный характер. Она проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Дополнительные факты
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости.
Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Чаще всего флегмона вызывается золотистым стафилококком. В подавляющем большинстве случаев протекает остро, однако существуют и хронические флегмоны.
Возбудители флегмоны.
Непосредственной причиной флегмоны в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и тд.
Предрасполагающие факторы развития флегмоны.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции.
Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма. Как уже говорилось выше, особенно тяжелое течение характерно для флегмон, вызванных анаэробными бактериями.
Формы флегмоны.
Выделяют пять форм флегмоны: серозную, гнойную, гнилостную, некротическую и анаэробную.
Серозная флегмона. Развивается на начальном этапе. Преобладает серозное воспаление: в области пораженного участка скапливается экссудат, клетки жировой клетчатки инфильтрируются лейкоцитами. Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную.
Гнойная флегмона. Наблюдается гистолиз (расплавление тканей с образованием гноя), в результате чего образуется мутный, беловатый, желтый или зеленый экссудат. Из-за расплавления тканей при данной форме флегмоны часто наблюдается образование язв, свищей и полостей. При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» — подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
Гнилостная флегмона. Характеризуется разрушением тканей с образованием газов с неприятным запахом. Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию.
Некротическая флегмона. Характерно образование очагов некроза, которые в последующем либо расплавляются, либо отторгаются, оставляя после себя раневую поверхность. При благоприятном течении флегмоны область воспаления ограничивается от окружающих здоровых тканей лейкоцитарным валом, а в дальнейшем – грануляционным барьером. Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
Анаэробная флегмона. Наблюдается распространенный серозный воспалительный процесс с возникновением обширных участков некроза и выделением из тканей пузырьков газа. Ткани темно-серые, со зловонным запахом. При пальпации определяется крепитация (мягкий хруст), обусловленный наличием газа. Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Все перечисленные формы флегмоны протекают остро и нередко носят злокачественный характер. Они быстро прогрессируют, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождаются тяжелой интоксикацией.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Флегмона
Классификация
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Причины
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула).
В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара.
Симптомы
Для острых флегмон характерно быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью.
При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов. В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться.
В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Агрессивность. Высокая температура тела. Жажда. Лейкоцитоз. Ломота в мышцах. Недомогание. Нейтрофилез. Одышка. Озноб. Сильная жажда.
Возможные осложнения
Распространение инфекции по лимфатическим и кровеносным сосудам может стать причиной развития тромбофлебита, лимфангита, лимфаденита, рожистого воспаления и сепсиса. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом.
При распространении процесса на окружающие ткани может развиваться гнойный артрит, остеомиелит, тендовагинит, гнойный плеврит Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
Лечение
Флегмона – тяжелое, опасное для жизни заболевание, при котором требуется обязательная госпитализация. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага.
Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости.
Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр. ) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости накладывают мазевые повязки. Для стимулирования регенерации используют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания применяют шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно.
Всем пациентам с флегмоной обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. П
