Код мкб 10 нефробластома

Лечение: целью терапии должна быть гарантия достаточно локального и системного контроля.
Немедикаментозное лечение: режим, диета по показаниям.
Медикаментозное лечение (SIOP; институт детской онкологии ОНЦ РАМН, NWTS, отделение детской онкологии КазНИИОиР): при лекарственном лечении больных с нефробластомой с успехом используют винкристин, дактиномицин, адриамицин, циклофосфамид, ифосфамид, карбоплатин, этопозид.
При 1 стадии: оперативное вмешательство с последующим проведение 3-4 цикла ХТ по схеме:
— винкристин — 1,5 мг/м2; 1, 8, 15 дни;
— дактиномицин — 1000 мкг/м2, 1 день (или циклофосфамид — 600 мг/м2, 1 и 8 день).
При 2 стадии: предоперационная химиотерапия: 2 цикла с 3-х нед. перерывами:
— винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15 дни;
— дактиномицин: 500-1000 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1 день.
Если к 15-му дню опухоль уменьшится менее чем на 50%, а так же при отсутствии космогена, то возможно добавление адриамицина: 40 мг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1 день (при отсутствии космогена) и 15 день (если к 15-му дню опухоль уменьшилась менее чем на 50%).
Данные Студии Национального исследования опухоли Вильмса-3 утверждает, что добавление циклофосфамида увеличивает уровень выживаемости.
У детей до 1 года лечение начинается с операции. В редких случаях — при неудалимой опухоли или наличие отдалённых метастазов – может быть проведен цикл предоперационной химиотерапии. При этом дозы лекарств уменьшаются на 50% и более (во всех случаях у детей до 1 года — подход терапии индивидуальный).
Оперативное лечение — трансперитонеальная нефроуретерэктомия: проведение тщательной ревизии органов брюшной полости (печень, лимфатические узлы забрюшинного пространства и второй почки) и при необходимости выполнение биопсии.
При небольших размерах опухоли – до 3,0-4,0 см, и локализации процесса в полюса почки, без повреждения ЧЛС — возможно проведение резекции почки (органосохранная) со срочным гистологическим исследованием краев резекции.
Послеопреационная химиотерапия: назначается через 7-10 дней после операции, получив гистологическое (+иммуногистохимическое) заключение.
При 1-2 стадии заболевания химиотерапия проводится по следующей схеме:
— винкристин — 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15 дни;
— дактиномицин — 500-1000 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1-й день;
± адриамицин — 30 мг/м2, 4-й день или циклофосфамид — 600 мг/м2.
Всего проводится 6 циклов с 3-х недельными перерывами.
При 3-4 стадии заболевания лечение начинается с неоадъювантной химиотерапии по следующей схеме:
винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1, 8, 15, 22, 29, 36 дни;
дактиномицин: 1200 мкг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) – 1-й и 22-й день;
адриамицин: 50 мг/м2, в/в, капельно (на 400 мл 0,9% изотонического раствора натрия хлорида) на 1-й и 22-й день.
При неэффективности проводится ХТ по схеме:
— этопозид: 100 мг/м2 – 1-5, 22-26 дни;
— ифосфамид: 1800 мг/м2 на фоне месны – 1 -5, 22-26 дни.
При положительном клиническом эффекте проводится хирургическое лечение: нефруретрэктомия с ЛД.
Адъювантная ХТ назначается на 7-10 день после операции, после получения гистологического заключения и ИГХ исследования.
Схема ХТ:
винкристин: 1,5 мг/м2, в/в, струйно (на 20 мл 0,9% изотонического раствора натрия хлорида) – 1-й, 8-й дни;
дактиномицин: 1200 мкг/м2, в/в, капельно (на 400мл 0,9% изотонического раствора натрия хлорида) – 1-й день;
циклофосфамид: 600 мг/м2 – 1-й и 2-й день.
Всего 6 циклов с 3-х недельными перерывами.
У больных с неблагоприятным гистологическим вариантом проводится интенсивная ХТ:
Схема 1:
циклофосфамид: 400 мг/м2 – с 1-го по 5-й дни;
карбоплатин: 500 мг/м2 – 4-й день;
этопозид: 100 мг/м2 – 1с 1-го по 5-й дни.
Схема 2:
— ифосфамид: 1800 мг/м2 с месной- 1с 1-го по 5-й дни;
— карбоплатин: 500 мг/м2 – 4-й день;
— этопозид: 100 мг/м2 – с 1-го по 5-й дни.
Всего проводится 6 циклов с 3-х недельными перерывами.
При 5-й стадии заболевания (двусторонняя нефробластома): двухкомпонентная химиотерапия (винкристин+дактиномицин) + ЛТ по показаниям в СОД=16 гр.
При возможности проведения оперативного лечения экономное удаление образования.
Послеоперационная терапия проводится так же как при односторонней опухоли.
Тактика лечения при недостаточной эффективности химиотерапии, прогрессирование заболевания, или при рецидиве.
Применяются схемы VAB-6:
винбластин: 4 мг/м2, в/в – 1 день;
циклофосфамид: 600 мг/м2, в/в капельно – 1 день;
дактиномицин: 1000 мкг/м2,в/в, капельно — 1 день;
блеомицин: 6 мг/м2, в/в – 1, 2, 3 дни;
цисплатин: 50-100 мг/м2, в/в с гипергидратацией — 4-й день;
Или IE ± карбоплатин:
– ифосфамид: 1,5-2,5 г/м2, в/в, капельно, 1-5 дни, с месна: 1,0-1,5 г/м2 (при отсутствии ифосфамида, он может быть заменен на циклофосфамид — 400 мг/м2 – с 1-го по 5-й дни с месной);
– этопозид: 100 мг/м2, в/в капельно – с 1-го по 5-й дни;
± карбоплатин: 100 мг/м2 — с 1-го по 5-й дни, в/в, капельно.
При выявлении метастазов в лёгких, если после химиотерапии и оперативного вмешательства не достигается ремиссия, то на метастазы дополнительно проводится лучевая терапия в СОД=12 гр.
При стабилизации рецидива и одиночных метастазах возможно применение хирургического лечения:
– релапоротомия с удалением рецидива;
– торакотомия с прецизионным удалением и более расширенные варианты по удалению метастаза(ов) в лёгких.
Перечень лечебных мероприятий в рамках ВСМП:
— неоадъювантная, адъювантная химиотерапия;
— хирургическое лечение;
— лучевая терапия.
Послеоперационная лучевая терапия
Больным с 3 стадией заболевания при радикально выполненных операциях и любых морфологических вариантах опухоли проводится ЛТ на соответствующую поражению половину брюшной полости в СОД=10,8 гр. В случае нерадикальной операции или разрыве опухоли облучают всю брюшную полость в СОД= 10,8 гр с локальным воздеиствием на пораженную сторону до СОД=21,6 гр.
Больным с поражением лёгких проводится их облучение в СОД=12 гр. При остаточных метастазах в лёгких возможно дополнительное облучение зон поражения локальным путем.
Оперативное лечение — трансперитонеальная нефроуретерэктомия — проведение тщательной ревизии органов брюшной полости (печень, лимфатические узлы забрюшинного пространства и второй почки) и при необходимости выполнение биопсии.
При небольших размерах опухоли – до 3,0-4,0 см, и локализации процесса в полюса почки, без повреждения ЧЛС — возможно проведение резекции почки (органосохранная) со срочным гистологическим исследованием краев резекции.
Дальнейшее ведение:
1. Рентгенография через каждые 3 мес. — в первый год и через 6 мес. — второй год. В последующие 5 лет – через каждые 6мес. больным с метастазами в легких при первичной диагностике необходимо проведить КТ органов грудной клетки через такие же интервалы.
2. УЗИ брюшной полости в первые два года через такие же интервалы.
3. УЗИ брюшной полости в первые два года через каждые 3-6 мес., а в последующие 5 лет – через 6-9 мес.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
Оценка эффективности лечения по рекомендации ВОЗ, 1977 г.:
Критериями эффективности проведенного лечения является отсутствие рецидива основного процесса и отсутствие метастазирования в другие органы.
Источник
Нефробластома у детей – это опухоль почки, появление которой обусловлено нарушениями в онтогенезе. Также это новообразование носит название опухоли Вильмса, эмбриональной нефромы или аденосаркомы почки. Опухоль имеет злокачественную природу.
Чаще всего патология поражает одну почку. Двусторонняя нефробластома встречается редко, в 5-10% случаев. В группе риска находятся дети в возрасте 3-4 лет. Частота распространения болезни среди детей до 15 лет – 8 случаев на 1 000 000.
Общая характеристика болезни
Нефробластома почки у детей имеет вид крупного узла с четкими границами. Она способна давать метастазы, распространяя патологические клетки по лимфатическим путям и с током крови. Дочерние опухоли могут обнаруживаться в любых органах, в том числе, в предсердии и полой вене.
Типичным местом расположения новообразования является паренхима почки. Однако имеются данные о том, что такая болезнь, как нефробластома, поражает паховую область, малый таз, брюшину. У девочек в патологический процесс могут быть вовлечены яичники и матка.
О том, что такое нефробластома, впервые в медицине узнали из монографии немецкого доктора М. Вильмса, который дал обоснование процессам, приводящим к ее формированию. Его труд вышла в свет еще в конце 19 века. После чего это злокачественное образование в почках стали называть опухолью Вильмса.
В 2011 году в международной классификации болезней нефробластоме почки был присвоен собственный код. С тех пор именно его используют врачи для краткого обозначения опухоли. Код по мкб-10 для нефробластомы – С 64.
Патогенез опухоли
Современная медицина до настоящего момента времени находится в поисках точной причины формирования нефробластомы у детей. Известно, что у взрослых нефробластома почки развивается крайне редко, поражая возрастную категорию населения младше 14 лет.
Ряд ученых предполагают, что опухоль передается наследственным путем, в результате генных мутаций. В то же время встречаются единичные случаи семейной аденосаркомы почки (не чаще, чем у 1,5% пациентов). В медицине имелись прецеденты, когда на свет появлялись тройняшки с нефробластомой. Тем не менее, в большинстве историй болезни семейный анамнез отследить не удается. Поэтому выделены факторы риска, которые способны приводить к росту и развитию опухоли:

- Принадлежность женскому полу.
- Отягощенная наследственность.
- Принадлежность к негроидной расе. Доказано, что опухоль чаще всего выявляется у темнокожих людей.
- Некоторые врожденные патологии встречаются у детей с нефробластомой чаще, чем у здоровых младенцев. К таковым можно отнести: врожденное отсутствие радужки, гемигипертрофию тела, урогенитальные пороки развития.
- При синдроме Дениса-Драша и болезни Беквита-Видемана нефробластома является сопутствующей патологией.
В настоящее время ведутся активные исследовательские работы по установлению истинного патогенеза нефробластомы. В них задействованы лучшие мировые генетики и онкологи. Уже стало известно, что патология имеет тесную связь с нарушениями в почечном эмбрионогенезе. Ученые указывают на мутации в генах WT 1, WT 2, WT 3, а также на повышение экспрессии гена инсулиноподобного фактора роста. Причем более чем у 50% пациентов наблюдается его патологически активность.
Симптомы опухоли
Опухоль на протяжении долго времени может никак себя не выдавать, развиваясь бессимптомно. В это время она продолжает свой медленный рост, постоянно увеличиваясь в размерах. Чем больше в диаметре узел, тем проще его пальпировать у новорожденного малыша, хотя иные симптомы болезни могут отсутствовать. Опухоль представлена плотным комком с гладкой, либо бугристой поверхностью.
Интоксикация организма развивается тогда, когда болезнь находится на поздней стадии развития. При этом нефробластома способна привести к появлению крови в моче, повышению температуры тела, болям в животе, нарушениям работы органов пищеварения в целом.
Ребенку с подозрением на нефробластому требуется не только качественный врачебный осмотр, но и прохождение полноценного медицинского обследования. Основанием для этого могут являться следующие симптомы:

- Патологическая бледность кожи.
- Частые запоры.
- Увеличение живота в размерах.
- Потемнение мочи.
- Высокая температура тела.
- Боль в животе.
- Отказ от еды.
- Увеличение артериального давления (наблюдается не более, чем в 15% случаев).
- Похудение.
Эти симптомы на 100% не могут указывать на опухоль, но их полезно знать, чтобы вовремя забить тревогу и отправиться на прием к специалисту. Следует принять во внимание, что нефробластома Вильмса может развиваться у абсолютно здорового внешне ребенка. Поэтому игнорировать диспансерное наблюдение у педиатра тоже не следует.
Степени распространения нефробалстомы по организму могут различаться. Это зависит от стадии развития болезни, которых выделяют пять:
- Опухоль располагается в паренхиме почки, возможно, что в патологический процесс будут вовлечены сосуды почечного синуса.
- Новообразование разрастается в соседствующие рядом с почкой ткани.
- На третьем этапе болезни происходит проникновение клеток нефробластомы в лимфатические узлы и органы брюшной полости.
- Наблюдается распространение метастазов в отдаленные системы организма: в головной мозг, в органы грудной клетки и кости.
- Пятая стадия характеризует наличием опухоли в обеих почках.
Обнаружение опухоли
Согласно почечной мкб 10 при подозрении на нефробластому почки, в первую очередь требуется сбор семейного анамнеза. В ходе дальнейшего обследования, врач пальпирует брюшную полость пациента, измеряет его артериальное давление, рост и вес.
Лабораторная диагностика нефробластомы сводится к проведению таких исследований, как:

- забор крови на общий анализ (при нефробластоме наблюдается анемия и уменьшение уровня эритроцитов);
- забор мочи на общий анализ (характерно наличие почечного эпителия, белка и эритроцитов в урине);
- определение уровня креатинина и щелочной фосфатазы в плазме и моче;
- исследование плазмы крови на катехоламины.
Инструментальные методы диагностики опухоли:
- УЗИ почечных лоханок.
- Компьютерная томография органов брюшной полости и почек. Этот метод является наиболее информативным в плане обнаружения опухоли и получения о ней максимально точных сведений.
- Экскреторная урография почек.
- Ангиография почечных артерий.
- Аспирационная пункция опухоли с дальнейшим ее гистологическим анализом.
- Одним из исследований является рентгенография легких, которая позволяет обнаружить метастазы в органах дыхания.
Важно еще на этапе проведения диагностики отличить нефробластому от кисты почек, нейробластомы, гидронефроза и спленомегалии.
Лечение опухоли
Лечение нефробластомы у детей должно быть комбинированным. Обязательным условием является хирургическое удаление опухоли, так как только операция позволяет полностью убрать злокачественный узел из организма.
Объемы оперативного вмешательства зависят от размера новообразования и стадии его развития. На ранних этапах болезни возможно проведение малоинвазивной процедуры с применением лапароскопического оборудования, когда удаляют только ткани опухоли и часть паренхимы почки. Показания к такой процедуре:

- размеры узла не более 2,0 см;
- локализация опухоли в полюсах почки;
- отсутствие повреждений чашечно-лоханочной системы.
Затягивать с операцией не следует, если образование в почках было выявлено у новорожденного ребенка, то удалить его необходимо на протяжении двух недель. От этого во многом зависит успех проводимой процедуры.
Также возможно выполнение нефроэктомии, с удалением почки, оказавшейся поврежденной опухолью. При этом оставшийся орган берет на себя функции по очищению мочи. Также в ходе операции удаляют надпочечник, мочеточник и лимфатические узлы, располагающие рядом с поврежденной почкой.
Удаление обеих почек проводят при обнаружении опухоли пятой стадии. По возможности, врачи стараются сохранить органы, так как от этого зависит жизнь пациента. После резекции обоих органов, больному требуется их экстренная трансплантация, а поиск донора является чрезвычайно сложной задачей. До того момента, пока здоровая почка не будет найдена, пациенты находятся на гемодиализе.
Лучевой и химиотерапии подвергаются дети старше года. Причем облучение назначают лишь тем пациентам, у которых диагностирована опухоль 3 или 4 стадии. Обязательно осуществляется воздействие на органы, которые были поражены метастазами.
Химиотерапию рекомендуют проходить пациентам как до начала операции, так и после ее выполнения. С этой целью используют такие препараты, как: Циклофосфан, Винкристин, Доксорубицин и пр.
После проведения органосохраняющей операции, больных переводят на диетическое питание, которое во многом зависит от возраста ребенка. В первый год после удаления опухоли, каждые 3 месяца выполняют рентгенографию почек, а также УЗИ почек и органов брюшной полости. В дальнейшем частота обследований уменьшается.
Прогноз для детей с нефробластомой почки чаще всего благоприятный, особенно, если опухоль была обнаружена на ранних стадиях развития. Так, выживаемость больных с первой стадией болезни составляет 95%, а с четвертой стадией – 80%, что также является достаточно высоким показателем. Причем пациенты младше двух лет вылечиваются от нефробластомы гораздо быстрее и легче, чем дети старшего возраста.
Статистика рецидивов нефробластомы напрямую связана с тем, какая именно опухоль была диагностирована у пациента. Наиболее опасными считаются: светлоклеточная саркома почки, нефробластома с аплазией и рабдомиосаркома почки.
Так как состояние, при котором в организме происходит запуск патологических реакций и начинается рост нефробластомы до настоящего момента времени не установлено, то специфических мер по профилактике болезни просто не существует. Однако если в семье прослеживается отягощенный онкологический анамнез, то необходимо проявлять особую настороженность не только врачам, но и родителям.
Источник
Патология почки, имеющая врожденный эмбриональный характер и злокачественное протекание, называется нефробластома. Этот тип рака почек возникает обычно у детей и является самым частым видом онкологии почек. Другие названия патологии: эмбриональная нефрома, аденосаркома почки и опухоль Вильмса.
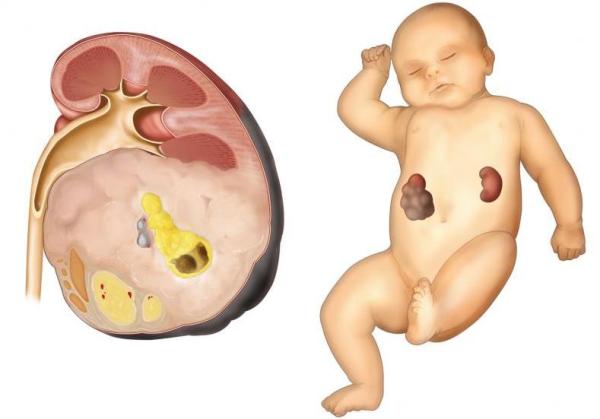
Что такое нефробластома
Нефробластома – это аномальное новообразование в почке, для которого свойственно дизонтогенетическое проявление, диагностируемое, как правило, у детей, очень редко — у взрослых. Этому заболеванию подвержены дети младше 5 лет, 90% случаев — дети до 3 лет. В 5% случаев нефробластома возникает билатерально.
Макропрепарат опухоли при макроскопическом исследовании описывается как узел большого объема, который имеет четкие границы, отделяющие опухоль от паренхимы почки. Нефробластома почки (код по Мкб10 – С64) имеет обыкновение распространяться лимфатическим и гематогенным путями, давая метастазы в разные органы, может прорастать в нижнюю зону полой вены и правое предсердие.
Ведущие клиники в Израиле
Этиология и патогенез заболевания
Появление этого заболевания имеет тесную связь с нарушениями почечного эмбриогенеза. Главную роль в развитии нефробластомы отводят сбоям в работе некоторых генов, таких, как WT 1, WT 2 и WT 3. Генетический момент в формировании злокачественной опухоли часто сочетается с патологиями прочих систем и органов.
Небольшое количество случаев (1,5%) трансформации ДНК может передаваться детям от родителей – это семейная нефробластома. Но чаще нет никакой связи между диагнозом «опухоль Вильмса» у детей и наследственностью.
Факторы риска нефробластомы:
- принадлежность к женскому полу. Девочки чаще страдают от этого заболевания;
- расовая принадлежность. Нефробластома у детей с темной кожей диагностируется в 2 раза чаще.
Опухоль Вильмса чаще появляется у детей, которые имеют некоторые врожденные аномалии:
- крипторхизм — аномалия у мальчиков, при которой одно или два яичка в мошонку не опускаются;
- аниридия — при этом состоянии радужка глаза сформирована частично или ее нет совсем;
- гипоспадия — отверстие уретры при гипоспадии у мальчиков находится не на кончике пениса, а под ним;
- гемигипертрофия — аномалия, которая характеризуется большей развитостью одной части тела, чем другой.
Также нефробластома может являться составляющей одного из редких синдромов:
- синдром Беквита-Видемана. Этот синдром включает патологии анатомического строения внутренних органов, пупочную грыжу, грыжу белой линии живота, олигофрению и макроглоссию (увеличение размеров языка);
- синдром Дениса-Драша. Данный редкий синдром включает мужской псевдогермафродитизм (мальчик имеет яички, но также могут присутствовать женские половые признаки), нарушения функций почек;
- WAGR-синдром. Этот синдром включает аниридию, аномалии структуры мочеполовой системы и умственную отсталость.
Связь между воздействием внешних факторов (курение, употребление алкоголя, ежедневное меню из вредных продуктов и т.д.) на женщину во время беременности и появлением нефробластомы у ребенка подтверждена исследованиями не была.
Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Симптомы заболевания
Нефробластома может развиваться долгое время совершенно бессимптомно, при небольших величинах не порождает неприятных ощущений. С увеличением ее обнаруживается асимметрия живота и прощупывается сама опухоль. Выраженные симптомы интоксикации проявляются только в запущенных и тяжелых случаях.
У четверти пациентов обнаруживают макрогематурию, которая способствует подкапсульному разрыву опухоли, повышению давления. Так как нефробластома разносится по всему организму посредством крови и лимфы, идет поражение парааортальных узлов, лимфоузлов в воротах почек, печени. Возможны расстройства ЖКТ, боли в области живота, лихорадочное состояние, повышение артериального давления.
У детей с нефробластомой могут быть такие проявления заболевания:
- болевые ощущения и дискомфорт в животе;
- увеличение живота;
- пальпируемое образование в области брюшины;
- гематурия (кровь в моче);
- увеличение температуры.
Классификация заболевания
Нефробластому принято классифицировать по гистологическим и клиническим признакам:
Гистология нефробластомы проводится после иссечения новообразования и представляет собой выделение 3 степеней злокачественности (высокой, средней, низкой), которые влияют на прогноз болезни в зависимости от структуры опухоли.
Учитывая гистологическую структуру опухоли, выделяют следующие формы болезни:
- мезобластическая нефрома;
- кистозная частично дифференцированная нефробластома;
- фетальная рабдомиоматозная нефробластома;
- нефробластома с фокальной анаплазией;
- с диффузной анаплазией;
- без анаплазии.
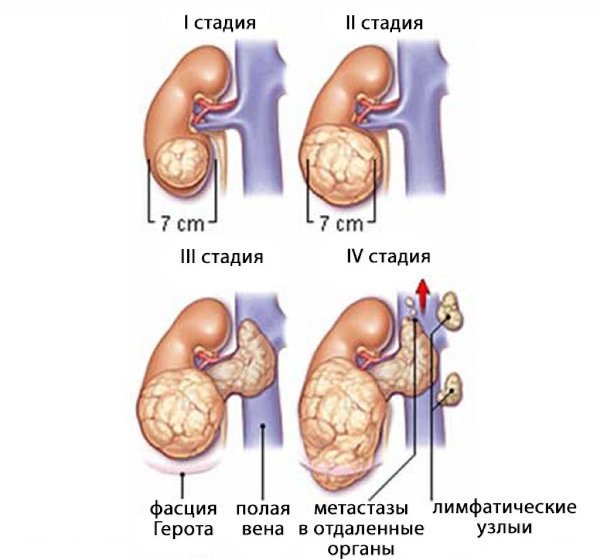
Клиническое стадирование проводится для определения стадии болезни и включает клинические рекомендации для лечения заболевания:
1 стадия — опухоль располагается в границах органа, возможно абсолютное удаление новообразования;
2 стадия — опухоль выходит за границы почки (возможно прорастание капсулы почки, распространение в околопочечную клетчатку или в ворота органа, поражение регионарных лимфоузлов, мочеточника, внепочечных сосудов), полное удаление опухоли еще возможно;
3 стадия — опухоль распространена за пределы пораженного органа, возможно лишь неполное удаление опухоли;
4 стадия — присутствуют отдаленные метастазы;
5 стадия — это особая стадия, которой определяют опухоль Вильмса, формирующуюся в обеих почках пациента.
Диагностика нефробластомы
Диагностика нефробластомы начинается со сбора анамнеза больного. Важными моментами в истории болезни являются перенесенные инфекции, наличие врожденной аномалии.

Назначают следующие виды обследований:
- рентгенография. На рентгенограмме выявляются имеющиеся кальцификаты;
- радиоизотопное обследование почек. Реносцинтиграфия дает возможность оценить общую работу почек, и отдельно функцию каждого из парных органов;
- ультразвуковая томография определяет патологию в случаях, когда почка на пиелограмме не отображается;
- КТ, МРТ определяют пределы опухолевого новообразования в почке и около органа, обнаруживают пораженные лимфоузлы, печень, и дают возможность определить уровень состояния другой почки.
- общий и биохимический анализ крови;
- анализ мочи на катехоламины;
- тонкоигольная аспирационная биопсия опухоли под контролем УЗИ с проведением цитологического исследования материала.
Дифференцирование заболевания проводят с нейробластомой, спленомегалией, гепатомегалией, поликистозом и гидронефрозом.
Лечение нефробластомы
К классическим способам терапии нефробластомы относят хирургическое удаление неоплазии и полихимиотерапию. Определение стадии заболевания и результаты гистологического обследования помогают принять решение о назначении дополнительного лечения в форме лучевого облучения.
Нефрэктомия, или иссечение тканей почки хирургическим способом, бывает трех видов:
- простая нефрэктомия — хирургически удаляют полностью всю почку, а парный орган частично увеличивает свою функцию, компенсируя деятельность недостающего органа;
- частичная нефрэктомия — представляет собой удаление только нефробластомы и почечных тканей вокруг органа;
- радикальная нефрэктомия имеет в виду иссечение пораженной почки, окружающих ее тканей, надпочечника, мочеточника и лимфоузлов с присутствующими в них раковыми клетками.
Важно! При двусторонней нефробластоме удаляют обе почки, а после пациенту назначают диализ, состоящий из механической очистки крови от различных токсинов. Больного готовят к операции, он ожидает донорскую почку.
После проведения операций в лаборатории изучают опухолевые образцы на присутствие раковых клеток и восприимчивость их к полихимиотерапии.
Наиболее эффективными считаются такие препараты: «Винкристин», «Доксорубицин», «Дактиномицин». Химиотерапия может вызывать побочные эффекты: угнетение кроветворения, тошноту, рвоту, повышенную восприимчивость к инфекциям, потерю аппетита и прочие симптомы, которые пройдут после прекращения курса.
На 3-4 стадиях нефробластомы рекомендуется после выполнения хирургической операции проводить лучевую терапию и полихимиотерапию. Лучевая терапия способствует уничтожению опухолевых клеток, которые не были уничтожены при хирургическом вмешательстве.
На заметку! Нефробластома считается хорошо излечиваемым злокачественным новообразованием. Почти 90% пациентов с этим заболеванием излечиваются при применении комплексной терапии.
Лечение заболевания у детей проводится теми же методами, что и у взрослых пациентов, и включают в себя: иссечение хирургическим путем злокачественной неоплазии, лучевую терапию и терапию полихимиопрепаратами.
Для опухолей с гистологическим строением положительного характера применимо лучевое облучение и химиотерапия. Современные методики отдают предпочтение химиотерапии. Для лечения почти половины маленьких пациентов, у которых опухолью поражена одна почка, лучевое облучение не назначают. При неблагоприятном гистологическом строении проводят оба вида лечения, используется агрессивная мультимодальная терапия.
Излечившиеся пациенты должны наблюдаться у врача во избежание локального рецидива и отдаленных последствий терапии. На протяжении первых 2 лет после завершения терапии больные должны проходить обследование раз в три месяца. После, до достижения срока в 5 лет – раз в полгода.
В план обследований входят:
- рентгенография органов грудины;
- УЗИ органов брюшной полости.
При надобности проводят дополнительные исследования деятельности почки:
- анализ мочи;
- биохимический анализ крови.
Через 5 лет после проведения операции пациенты обследуются не чаще раза в год.
Хотите узнать стоимость лечения рака за рубежом?
* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Прогноз заболевания
Прогноз нефробластомы связан со стадиями злокачественного новообразования. 5-тилетняя выживаемость при 1 стадии неоплазии — более 95%, при 4 — около 80%. Когда происходит диагностирование нефробластомы у детей до 2 лет, шансы на благоприятный прогноз значительно выше, чем при диагностировании заболевания в более позднем возрасте.
Профилактика заболевания
Не существует никаких 100% способов профилактики данного заболевания почек. Регулярное УЗИ почек (при наличии факторов риска) поможет диагностировать опухоль на начальной стадии. Это существенно увеличит шансы на успешное излечение болезни.
Отзывы
У племянника в свое время (2 годика) была обнаружена нефробластома, хорошо, что в самом начале заболевания, врач попался опытный и сразу заподозрил патологию. Вовремя начатое лечение избавило от страшного недуга. Сейчас он оканчивает школу, и все отлично. Хорошо, что болезнь заметили вовремя.
Источник
